Базально-клеточный рак кожи: симптомы, диагностика, лечение
В последние годы онкологические заболевания довольно часто становятся главной причиной высокой смертности среди населения. Раковые клетки могут поражать абсолютно любые ткани в организме человека, вызывая различные патологические процессы. Рассмотрим подробно, что собой представляет базально-клеточный рак кожи, каковы его причины и можно ли излечиться от этого недуга.
Что собой представляет эта разновидность рака
Этот вид онкологического заболевания называют еще базалиома. Чаще всего она развивается на лице, шее или носу. Предпочитает поражать мужское население старше 40 лет. Подмечено, что представители монголоидной расы и негроидной не восприимчивы к данному виду рака.
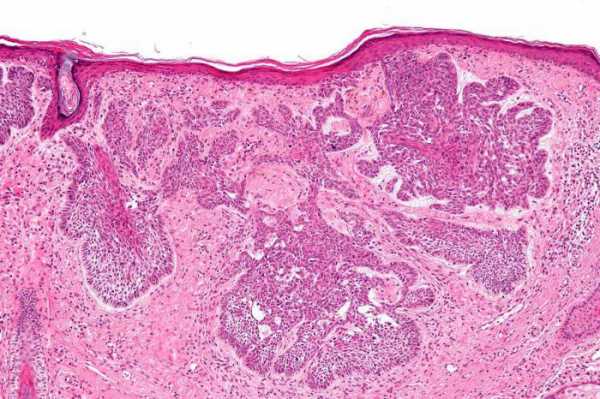
Название «базалиома» пошло от того, что онкологические клетки начинают свое развитие с базального слоя кожи, располагающегося глубже всего.
Причины развития рака кожи
В настоящее время еще не решен полностью вопрос о гистогенезе (совокупности процессов, приводящих к образованию) данного заболевания. Многие придерживаются мнения, что базально-клеточный рак кожи развивается из плюрипотентных эпителиоцитов. Дифференциация может происходить в разных направлениях. Перечислим некоторые причины, которые, по мнению большинства специалистов, могут провоцировать развитие данной патологии:
- Генетическая предрасположенность.
- Нарушения в работе иммунной системы.
- Внешние воздействия неблагоприятных факторов.
- Развитие на фоне старческого кератоза, радиодерматита, туберкулезной волчанки, псориаза.
Базально-клеточный рак кожи (фото это демонстрирует) возникает чаще всего в эпидермисе и волосяных фолликулах. Растет медленно и очень редко дает метастазы. Некоторые врачи рассматривают базалиому не как рак или доброкачественное образование, а как опухоль с местнодеструктивным ростом.
Довольно часто под влиянием сильных канцерогенов, например рентгеновских лучей, базально-клеточный рак кожи превращается в карциому.
Провокаторы базалиомы
Факторов риска для данного заболевания достаточно много:
- Наиболее серьезным провокатором является ультрафиолетовое облучение.
- Принадлежность к мужскому полу. Подмечено, что его представители гораздо чаще подвергаются такому заболеванию.
- Наличие светлой кожи. Установлено, что люди с темной кожей практически не страдают от данной патологии.
- Склонность кожных покровов к получению солнечных ожогов.
- Работа под открытым солнцем на протяжении длительного времени. По мере приближения к экватору частота данного заболевания увеличивается. Чаще всего развивается базально-клеточный рак кожи лица или шеи.
- Большая концентрация мышьяка в питьевой воде. Те, кто вынужден работать с этим веществом, находятся в группе риска.
- Полициклические ароматические смолы также могут вызывать развитие данного заболевания. Содержаться они могут в каменноугольной смоле, сланцах, саже.
- Длительный прием иммунодепрессантов.
- Некоторые наследственные патологии, например альбинизм или пигментная ксеродерма.
- Хронические язвы.
- Термические ожоги.
- Ионизирующее излучение.
Также установлено, что чрезмерная инсоляция (облучение солнечным светом) в детском возрасте впоследствии может привести к тому, что разовьется клеточный рак.
Классификация базалиомы
Если рассматривать гистологию, то данная патология классифицируется как недифференцированный и дифференцированный рак. К первой категории относят:
- солидную базалиому;
- пигментную;
- морфеаподобную;
- поверхностную.
Дифференцированная разделяется на:
- кератотическую базалиому;
- кистозную;
- аденоидную.
Согласно международной классификации, выделяют следующие варианты рака кожи:
- Солидный базально-клеточный рак. Эта форма встречается чаще всего и представляет собой тяжи и ячейки, которые располагаются компактно. Базалоидные клетки при этом не имеют четких границ, в центре они могут быть с дистрофическими изменениями и кистозными полостям.
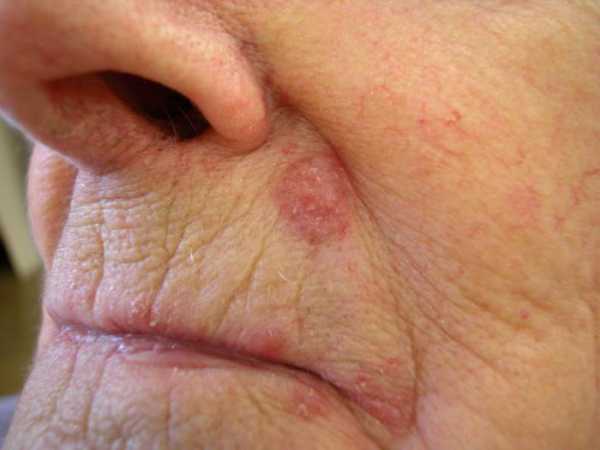
- Пигментированный базально-клеточный рак кожи (фото его вы можете увидеть в статье) характеризуется диффузной пигментацией из-за содержания меланина.
- Поверхностная разновидность рака часто образует множественные очаги. Рецидив может происходить после терапии по границам рубца.
- Склеродермоподобный характеризуется сильным развитием соединительной ткани, в которую как бы встроены тяжи базальных эпителиоцитов. Они могут проникать глубоко внутрь, вплоть до подкожной клетчатки.
- Злокачественную опухоль с железистой дифференцировкой еще называют аденоидной. Она отличается не только наличием больших участков, но и узких эпителиальных тяжей, которые состоят из нескольких рядов клеток, образующих альвеолярную или тубулярную структуру.
- Базально-клеточный рак кожи правой щеки с цилоидной дифференцировкой. Отличается наличием очагов с ороговевшими участками, которые окружены клетками, похожими на шиповатые.
- Рак с сальной дифференцировкой встречается достаточно редко.
- Фиброэпителиальный тип — очень редкая разновидность базалиомы. Обычно распространяется в области поясницы и крестца. Клинически может напоминать фибропапиллому.
 Виды базалиомы по типу проявления
Виды базалиомы по типу проявления
Существует классификация данной патологии и по типу проявления. Различают следующие ее виды:
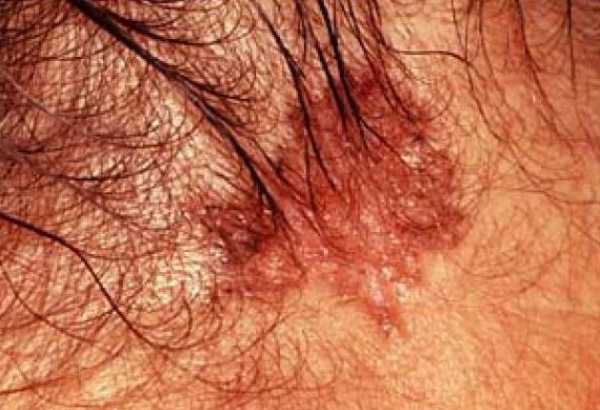
- Узелково-язвенная базалиома. Рассмотрим этот базально-клеточный рак кожи. Начальная стадия (фото это подтверждает) характеризуется появлением узелка на веках, в уголках рта. Кожные покровы вокруг розового или красноватого цвета с матовой или блестящей поверхностью. По прошествии некоторого времени узелок преобразуется в язву с сальным налетом. Еще через некоторое время на поверхности появляется сосудистая сетка, язва покрывается корочкой, а по краям образуются уплотнения. Постепенно язва начинает кровоточить и прорастать в более глубокие слои кожи, но метастазы не образуются.
- Если в центре язва зарубцовывается, а по краям рост продолжается, то речь идет о рубцово-атрофической базалиоме.
- Прободающая базалиома развивается чаще всего в тех местах, которые часто подвергаются травмированию. Очень напоминает узелково-язвенную форму, но развивается с гораздо большей скоростью.
- Бородавчатая форма рака по своему внешнему виду напоминает кочан цветной капусты.
- Нодулярный вид – это одиночный узелок, который развивается вверх и выступает над поверхностью кожи.
 Только после того как будет определена форма и тип заболевания, врач определяет, как лечить базалиому. Ни о каком самолечении, конечно же, не может быть и речи.
Только после того как будет определена форма и тип заболевания, врач определяет, как лечить базалиому. Ни о каком самолечении, конечно же, не может быть и речи.Симптоматика заболевания
Довольно часто, если имеется базально-клеточный рак кожи, начальная стадия (фото тому подтверждение) протекает совсем без симптомов. В редких случаях возможна небольшая кровоточивость.
Пациенты могут жаловаться, что на коже появилась небольшая язва, которая медленно увеличивается в размерах, но при этом она абсолютно безболезненная, иногда появляется зуд.
Клинические проявления базалиомы зависят от формы опухоли и ее локализации. Наиболее распространенной является узловая базалиома. Она представляет собой полушаровидный узел с гладкой поверхностью розового цвета, в центре которого бывает небольшое углубление. Узел растет медленно и напоминает жемчужину.
При поверхностной форме рака появляется бляшка с четкими границами, приподнятыми и имеющими восковидно-блестящие края. Диаметр ее может быть от 1 до 30 мм. Растет очень медленно.
Если базально-клеточный рак кожи рубцовой формы, то выглядит он как плоский рубец серовато-розового цвета, немного вдавленный в кожу. Края приподнятые и имеют перламутровый оттенок. На границе образования возникает эрозия, покрытая розово-коричневой корочкой. В течении этой формы рака наблюдаются периоды, когда преобладают рубцы, а эрозии совсем незначительные или отсутствуют.
Язвенная форма базалиомы характеризуется разрушением мягких тканей и костей, которые находятся рядом с опухолью. Язвы имеют неправильную форму, дно их покрыто коркой серо-черного цвета, оно, как правило, бугристое, а края приподнятые.
Кстати, встречается и базально-клеточный рак кожи у кошки (первично-множественный). На теле животного при этом можно видеть много базалиом, к тому же наблюдаются нарушения психики, которые проявляются неадекватным поведением, кроме того, развивается патология скелета. Такая разновидность злокачественной опухоли характеризуется медленным ростом, глубина поражения и риск рецидива будут зависеть от ее размеров, расположения, клеточных особенностей, состояния иммунитета.
У человека наибольшую опасность представляет базально-клеточный рак кожи. Лечение предстоит в этом случае довольно сложное. Патология, как правило, локализуется на лице, кожных покровах вокруг глаз и носа.
Склероподобная форма базалиомы также представляет большую опасность для человека. А вот пигментированный базально-клеточный рак кожи прогноз имеет благоприятный. Эта форма лечению поддается хорошо.
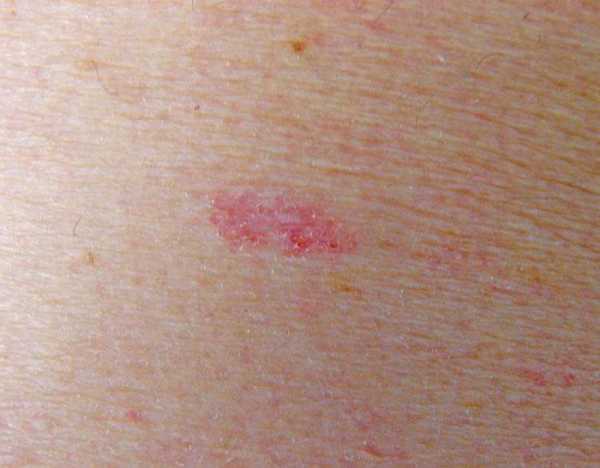
Как можно диагностировать заболевание
Для того чтобы поставить точный диагноз, порой бывает достаточно опытному специалисту взглянуть на пациента. Клинические проявления этого вида рака вполне характерны, и диагностических трудностей не возникает. На поверхности чаще всего доктор обнаруживает единичные или множественные очаги микроэрозий, которые сверху покрыты легко отделяющимися корочками.
Пациенты чаще всего при обнаружении проблем обращаются к дерматологу, но терапией в этом случае должен заниматься врач-онколог. Если проанализировать мазок-скарификат с эрозивных участков, то это практически в 100 % случаев позволяет подтвердить диагноз.
Если цитологические и гистологические исследования вызывают какие-то сомнения, то больному делают биопсию лимфатических узлов.
Важно при постановке диагноза отличить базалиому от волчанки, меланомы, кератоза или псориаза. После всех обследований, если диагноз подтверждается, доктор подбирает способ терапии строго индивидуально. У данной болезни не существует одинакового подхода к лечению всех пациентов.
Терапия патологии
После того как подтвержден диагноз «базально-клеточный рак кожи», лечение следует начинать незамедлительно. Чаще всего используют следующие методы борьбы с данной патологией:
- электрокоагуляцию и кюретаж;
- криодеструкцию;
- лучевую терапию;
- метод Моса, который заключается в иссечении опухоли с интраоперационной микроскопией замороженных горизонтальных срезов, чтобы можно было определить объем предстоящей операции.
Выбор метода терапии полностью зависит от локализации опухоли, ее размеров, особенностей течения и состояния организма пациента. Дерматологи обычно предпочитают в самом начале терапии использовать электрокоагуляцию. Но необходимо помнить, что такой способ лечения эффективен, если имеются небольшие опухоли и расположены они в неопасных местах.
Если требуется гистологическое исследование, то прибегают к методу иссечения. Его чаще всего применяют при наличии опухолей со злокачественным течением и расположенных в опасных местах, например на лице или голове. С его помощью удается получить хороший косметический результат.
Лучевую терапию при наличии базалиомы используют редко, но если оперативное вмешательство невозможно, то она просто незаменима. Врачи признают, что и вполне эффективна. Без облучения не обойтись и при высокой степени злокачественности опухоли. При этом стоит осторожно относиться к лучевой терапии у молодых пациентов, так как высок риск развития лучевого дерматита и индуцированных злокачественных образований.
Если рассматривать метод Моса, то он позволяет максимально сохранить здоровые ткани. Эффективен данный способ при рецидивных опухолях, больших размерах и опасной локализации. Если предстоит иссечение на веке, то также прибегают к тому методу терапии.
Если раковая опухоль на коже образовалась совсем недавно, то предпочтительнее использовать близкофокусную рентгенотерапию. А в запущенных случаях ее сочетают с хирургическим вмешательством.
Распространена методика криодеструкции опухоли, то есть удаление ее с помощью жидкого азота. Данная процедура занимает мало времени и абсолютно безболезнена для пациента. Есть, правда, один недостаток: положительный результат можно получить только в том случае, если новообразование расположено поверхностно и не затрагивает более глубокие слои кожи.
При расположении базалиомы на лице часто прибегают к ее удалению с помощью лазера. Это безопасно и безболезненно, после вмешательства, как правило, короткий срок реабилитации и отличный косметический эффект.
Если же имеется базально-клеточный рак поверхностного типа, то назначают местно лечение кремом «Фторурацил». В последнее время проводятся исследования эффективности инъекций этого препарата в очаги поражения. Если рак на коже появляется впервые и имеет небольшую локализацию, то применяют инъекции интерферонов.
Оперативное лечение базалиомы
Хирургическое удаление базалиомы эффективно на первой стадии лечения. А также если возникает рецидив, или происходит развитие опухоли на месте рубца. В процессе операции опухоль удаляют, но такой метод терапии нежелательно использовать, если поражения имеются на лице.
Операция проводится под местной анестезией, удаляется опухоль до границы со здоровыми клетками, для надежности даже немного затрагивая их.
Последствия базально-клеточного рака кожи
Типов рака кожи имеется несколько, и в зависимости от этого, течение и прогноз патологий также могут быть различными. Если же говорить про последствия базалиомы, то необходимо учитывать, что данная опухоль чаще всего имеет компактное расположение, довольно редко проникает внутрь и поражает лимфатические узлы.
Но если запущенная форма рака располагается на голове и шее, то начинается процесс разрушения тканей этих частей тела. Дело может дойти даже до костей, мышц и сухожилий.
Из всех типов рака кожи этот самый косметически неприятный и медленно развивающийся. Но он, включая термальные стадии, может поддаваться хирургическому лечению. Поэтому, если ваш лечащий доктор рекомендует оперативное вмешательство, не стоит бояться, надо соглашаться. Несмотря на всю свою неприглядность, описанный вид рака кожи дает пациентам шанс выздороветь даже в самых запущенных случаях.
Профилактические мероприятия
Те, кто уже единожды столкнулся с базально-клеточным раком кожи, должны с особой тщательностью отнестись к профилактике рецидива. После лечения базалиомы следует соблюдать все рекомендации врача:
- В период солнечной активности, то есть летом, необходимо ограничить пребывание на улице с 11 часов и до 17. В это время ультрафиолетовое излучение наиболее агрессивно, поэтому надо избегать его воздействия. Если же есть необходимость выйти на улицу, то стоит наносить на кожу специальный защитный крем и пользоваться головными уборами и очками.
- Без правильного питания невозможно поддерживать свою иммунную систему на должном уровне. Необходимо ограничивать количество животных белков, их вполне можно заменить растительными, например орехами, бобовыми.
- В рационе должно быть больше овощей и фруктов.
- Если на коже имеются старые рубцы, то необходимо предпринять меры по предотвращению их травмирования.
- Все язвочки и ранки на коже следует своевременно пролечивать. Если они имеют тенденцию плохо заживать, то необходимо проконсультироваться с врачом.
- Если ваша работа связана с контактом с нефтепродуктами, то следует соблюдать особую осторожность, всегда пользоваться средствами защиты.
Рак любой формы и типа является опасным заболеванием. Лучше не допускать его развития, но это не всегда в наших силах. Если уж такое случилось, то не стоит опускать руки и готовиться к самому худшему. В настоящее время медицина шагнула далеко вперед, и порой в самых запущенных случаях бывают чудеса.
Внимательно относитесь к своему здоровью, и все тогда будет хорошо.
fb.ru
Базально-клеточный рак (базалиома) — симптомы болезни, профилактика и лечение Базально-клеточного рака (базалиомы), причины заболевания и его диагностика на EUROLAB
Что такое Базально-клеточный рак (базалиома) —
Базально-клеточный рак (син.: базалиома, карциноид кожи, базально-клеточная эпителиома) — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу.Базально-клеточный рак кожи возникает после 40 лет, чаще у мужчин. Лица негроидной и монголоидной расы практически не поражаются.
Раковые клетки происходят из базального, т.е. самого глубокого слоя кожи.
Что провоцирует / Причины Базально-клеточного рака (базалиомы):
Факторы риска базальноклеточного рака кожи многочисленны. Наибольшую роль играет суммарная доза облучения солнцем (особенно УФ-В).Другие факторы риска включают мужской пол, пожилой возраст, кельтское происхождение, светлую кожу, склонность к солнечным ожогам, работу на открытом солнце. Заболеваемость увеличивается по мере приближения к экватору. В большинстве случаев опухоли локализуются на открытых участках тела, особенно на голове и шее. У жителей США чаще поражается левая половина тела, у жителей Великобритании — правая, что связывают с неравномерной инсоляцией при вождении автомобиля. Ожидается, что уменьшение озонового слоя атмосферы приведет к дальнейшему росту заболеваемости.
При повышенной концентрации мышьяка в питьевой воде, а также у работающих с мышьяком и его соединениями риск базальноклеточного рака кожи существенно возрастает. При этом наряду с опухолью нередко отмечаются признаки хронического отравления мышьяком (в частности, мышьяковый кератоз).
Менее частая причина заболевания — полициклические ароматические углеводороды, которые содержатся в каменноугольной смоле, саже, горючих сланцах.
Важным фактором риска служит сниженный иммунитет, обусловленный заболеванием или приемом иммунодепрессантов. Риск базальноклеточного рака прямо пропорционален длительности иммуносупрессивной терапии.
Риск базальноклеточного рака повышен при некоторых наследственных заболеваниях ( альбинизме, пигментной ксеродерме, синдроме Горлина-Гольца).
Наконец, к факторам риска относятся ионизирующее излучение, термические ожоги, рубцы, хронические язвы.
Патогенез (что происходит?) во время Базально-клеточного рака (базалиомы):
Базальноклеточный рак может развиваться de novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают с длительной инсоляцией (особенно улиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет.Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нарушению контроля за ростом и дифференцировкой клетки. Цитогенетические изменения выражаются в транслокации, амплификации, удвоении участков хромосом, которые могут привести к активации онкогенов или делеции участков хромосомы, способной вызвать инактивацию генов-супрессоров опухоли. Существует четыре класса протоонкогенов: факторы роста, рецепторы фактора роста, преобразователи сигналов рецептора фактора роста и факторы транскрипции.
Известно, что наиболее частым видом хромосомной аберрации в большинстве солидных новообразований является делеция 1-2 участков хромосомы, однако при базальноклеточном раке чаще всего наблюдается транслокация, поражающая различные участки хромосом, в то время, как делеция встречается редко. Тем не менее, несмотря на высокую частоту транслокаций при базальноклеточном раке, наличие активации онкогенов при этой опухоли доказано лишь в единичных исследованиях. Была выявлена высокая активность /os-онкогена при инфильтративных формах базальноклеточного рака, и низкая — в хорошо отграниченных опухолях. Однако эта активация не связана непосредственно с генетическими изменениями /os-гена и является вторичной, связанной с мутацией генов, отвечающих за транскрипцию/os-онкогена. Аналогично и bcl-2-ген, ответственный за запрограммированную гибель клетки, более активен при базалиоме, но при этом не происходит изменений его структуры.
Ряд исследователей обнаружили в небольшом количестве случаев базальноклеточного рака точечные мутации онкогенов H-ras и K-ras. Однако опухоли с ras-мутация-ми не отличаются по каким-либо клиническим или гистологическим признакам от тех, в которых ras-мутации не были найдены. Точечные мутации или амплификации в N-ras-базальноклеточном раке замечены не были. Эти данные говорят, что ras-активация играет вторичную роль в патогенезе базалиом и не является причиной опухолевой пролиферации базалоидных клеток. Мутации других онкогенов и их роль в развитии и прогрессии базальноклеточного рака в настоящее время изучены недостаточно. Полученные цитогенетические данные не указывают на изменение какого-либо определенного онкогена или гена-супрессора, имеющего важное патогенетическое значение в развитии базальноклеточного рака.
По-видимому, ни одно из генетических нарушений не является ключевым в патогенезе заболевания, возникновение базальноклеточного рака обусловлено, скорее, общей генной нестабильностью. Однако в середине 90-х годов появились сообщения о том, что в 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций — ультрафиолетовое облучение. УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНК. Точечные мутации гена р53 под воздействием УФО выявляют в 40-56% случаев базалиом; кроме того, мутации xas протоонкогенов также обусловлены ультрафиолетовым облучением.
Показано, что факторы роста и цитокины играют ключевую роль в дифференциации и пролиферации клеток базальноклеточного рака. Так, при базальноклеточном раке отмечена активная выработка цитокинов, в частности, интерлейкинов-4, 5, 10. Подобный профиль цитокинов соответствует Th, которые активируют гуморальный и подавляют клеточный иммунитет.
Роль гормонов и простагландинов при базальноклеточном раке не столь велика.
В развитии опухолей солидного строения очень большое значение имеет ангиогенез, который необходим для возрастающей по мере роста потребности опухоли в кислороде и питательных веществах. Телеангиэктазии могут достигать больших размеров при базальноклеточном раке, а некроз центральной части опухоли (изъязвление) может быть обусловлен недостатком кровоснабжения. J.E. Wolf и W.R. Hubler, исследуя выработку факторов ангиогенеза в 20 случаях базальноклеточного рака, наблюдали активное новообразование сосудов и предположили, что в механизме ангиогенеза значительную роль играет фактор роста фибробластов.
Известно, что базальноклеточный рак растет медленно. На основании авторадиографических иследований с тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. В более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов. Более точным индикатором пролиферации, выявляющим клетки, находящиеся в процессе подготовки к делению, т.е. в S-фазе клеточного цикла, является белок PCNA. Выявлено, что S-фаза в клетках базалиом более продолжительна (от 18 до 20 ч), чем S-фаза в нормальным кератиноцитах эпидермиса (16 ч). Иммуногистохимическое определение наличия PCNA в ядрах опухолевых клетках подтвердило данные исследований с тимидиновой меткой. В хорошо отграниченных узловых образованиях количество PCNA-положительных клеток составляет приблизительно 10-20% клеток опухоли, тогда как в более агрессивных опухолях их количество увеличивается до 30-40%. Существуют данные, что частота рецидивирования может коррелировать с высоким PCNA-индексом. В некожных новообразованиях доказано наличие связи этого показателя с прогрессией опухоли от дисплазии до рака и с ухудшением прогноза. Вероятно, такая корреляция может существовать и в базалиомах, но ее наличие пока еще не было доказано.
Опухолевая прогрессия
Ультраструктурными признаками апоптоза в клетке являются:
1) присутствие конденсации ядерного хроматина;
2) фрагментированное ядро с инвагинацией ядерной мембраны;
3) гладкая поверхность клеток вследствие потери периферических ворсинок;
4) разрушение цитоплазмы.
Такие фрагментированные клетки опухоли подвергаются фагоцитозу смежными кератиноцитами или мигрирующими макрофагами. Установлено, что процесс апоптоза регулируется белками-продуктами определенных онкогенов. В частности, белок онкогена bcl-2 является блокатором апоптоза. В одном из исследований было показано, клетки базальноклеточного рака интенсивно экспрессируют bcl-2. Однако такие исследования должны быть выполнены на материале большого количества разнообразных гистологических подтипов базальноклеточного рака, так как диапазон митотической активности и сферы действия апоптоза в разных подтипах может быть весьма обширен. Кроме того, было отмечено, что присутствие апоптотических клеток может значительно варьировать и в индивидуальных опухолях.
Амилоидное перерождение клеток опухоли также вносит определенный вклад в медленный клинический рост базалиом. В некоторых опухолях большая часть паренхимы замещена амилоидом, образовавшимся из опухолевых кератиноцитов.
Симптомы Базально-клеточного рака (базалиомы):
Базальноклеточный рак часто протекает бессимптомно, однако возможны изъязвление и кровоточивость. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.Опухоль развивается из кератиноцитов базального слоя эпидермиса.
Выделяют следующие клинические формы базалиом: узловую, поверхностную язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли.
Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально-клеточного рака.
Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть — распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, бугристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Базльно-клеточный рак кожи характеризуется медленным инвазивным ростом. Она обычно локализована в первичном очаге; частота метастазирования составляет всего 0,0028-0,1%. Глубина инвазии и риск рецидива зависят от размеров, локализации и гистологических особенностей опухоли, давности заболевания, состояния иммунитета и других особенностей организма больного.
Самая опасная локализация — центральная часть лица (нос, носогубные складки, кожа вокруг рта и глаз), ушные раковины, волосистая часть головы.
Пигментированная форма базальноклеточного рака и поверхностная форма базальноклеточного рака, а также узелково-язвенная форма базальноклеточного рака, если она представлена мелким неизъязвленным узлом, хорошо поддаются лечению.
Остальные, и особенно склеродермоподобная форма базальноклеточного рака, представляют серьезную опасность.
Наличие в анамнезе базальноклеточного или плоскоклеточного рака значительно увеличивает риск развития новых злокачественных опухолей кожи.
Диагностика Базально-клеточного рака (базалиомы):
Визуальные методы диагностики. Клинические проявления базалиомы довольно характерны, и больших диагностических трудностей типичные случаи базалиомы не представляют. Как правило, на поверхности элемента имеются единичные или множественные очажки микроэрозий, покрытые легко отделяемыми корочками.Лабораторные методы диагностики. Цитологическое исследование мазка-скарификата с эрозированных участков практически во всех случаях позволяет верифицировать диагноз.
Лечение Базально-клеточного рака (базалиомы):
При лечении базально-клеточного рака кожи используют электрокоагуляцию и кюретаж, иссечение, криодеструкцию, лучевую терапию и другие методы, в частности метод Моса: иссечение опухоли с интраоперационной микроскопией замороженных горизонтальных срезов для определения объема операции.Выбор зависит от особенностей опухоли, возраста, общего состояния и пожеланий больного.
Дерматологи чаще всего используют электрокоагуляцию и кюретаж. Метод оправдан при небольших первичных опухолях низкой степени злокачественности с неопасной локализацией.
При необходимости провести гистологическое исследование прибегают к иссечению. Этот метод предпочтителен при опухолях с более злокачественным течением и опасной локализацией. Он позволяет также достичь лучших косметических результатов.
Показания к криодеструкции совпадают с показаниями для электрокоагуляции и кюретажа; при глубокой инвазии необходимо использовать криозонд.
К лучевой терапии прибегают нечасто, однако она весьма эффективна, а при невозможности хирургического вмешательства — незаменима. Лучевую терапию используют и как адъювантную при опухолях высокой степени злокачественности. Назначение лучевой терапии молодым больным требует взвешенного подхода из-за риска лучевого дерматита и индуцированных злокачественных новообразований.
Метод Моса позволяет максимально сохранить здоровые ткани. Он показан при рецидивных опухолях, опасной локализации, больших размерах или размытых границах опухоли, а также при необходимости очень бережного иссечения (например, при локализации на веке).
При поверхностной форме базальноклеточного рака возможно местное лечение фторурацилом (крем). В настоящее время исследуется эффективность инъекций фторурацила в очаг поражения.
При некоторых первичных опухолях с успехом применяют инъекции в очаг поражения интерферонов.
Фотодинамическая терапия (в/в введение фотосенсибилизирующего вещества с последующим облучением видимым светом) применяется при первично-множественных опухолях, однако метод недостаточно изучен.
Довольно широко используется лазерная хирургия.
Профилактика Базально-клеточного рака (базалиомы):
Людям с повышенным риском развития базально-клеточного рака кожи, особенно тем, у кого белая кожа и светлые волосы, рекомендуется избегать долгого нахождения под открытым солнцем. Используйте солнцезащитные очки для защиты нежной кожи век от ультрафиолетового света. Защитные головные уборы, тенты и т.п. также важны при проведении времени под открытым небом.К каким докторам следует обращаться если у Вас Базально-клеточный рак (базалиома):
ОнкологДерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Базально-клеточного рака (базалиомы), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Онкологические заболевания:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.www.eurolab.ua
Базально-клеточный рак — описание, патогенез, симптомы, диагностика, лечение.
Описание Базально-клеточного рака:
Базально-клеточный рак — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу. Базально-клеточный рак возникает после 40 лет, чаще у мужчин. Лица негроидной и монголоидной расы практически не поражаются. Раковые клетки происходят из базального, т.е. самого глубокого слоя кожи.Патогенез Базально-клеточного рака:
Базально-клеточный рак может развиваться de novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают с длительной инсоляцией (особенно улиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет. Определенная роль в развитии опухоли отводится наследственным и иммунологическим факторам. Базально-клеточный рак более агрессивно протекают при иммуносупрессии. У больных базально-клеточным раком наблюдается снижение функциональной активности Т-лимфоцитов и киллерной цитотоксичности. При базально-клеточном раке с агрессивным ростом отмечается уменьшение количества Т-лимфоцитов в периферической крови. Однако точное значение как системного, так и местного иммунного ответа в предотвращении роста и развития опухоли исчерпывающе не исследовано. Остается множество важных проблем, требующих своего решения и являющихся областью повышенного интереса и тщательного исследования в течение ближайших десятилетий. Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нарушению контроля за ростом и дифференцировкой клетки. Цитогенетические изменения выражаются в транслокации, амплификации, удвоении участков хромосом, которые могут привести к активации онкогенов или делеции участков хромосомы, способной вызвать инактивацию генов-супрессоров опухоли. Существует четыре класса протоонкогенов: факторы роста, рецепторы фактора роста, преобразователи сигналов рецептора фактора роста и факторы транскрипции. Известно, что наиболее частым видом хромосомной аберрации в большинстве солидных новообразований является делеция 1-2 участков хромосомы, однако при базально-клеточном раке чаще всего наблюдается транслокация, поражающая различные участки хромосом, в то время, как делеция встречается редко. Тем не менее, несмотря на высокую частоту транслокаций при базально-клеточном раке, наличие активации онкогенов при этой опухоли доказано лишь в единичных исследованиях. Была выявлена высокая активность /os-онкогена при инфильтративных формах базально-клеточного рака, и низкая — в хорошо отграниченных опухолях. Однако эта активация не связана непосредственно с генетическими изменениями /os-гена и является вторичной, связанной с мутацией генов, отвечающих за транскрипцию/os-онкогена. Аналогично и bcl-2-ген, ответственный за запрограммированную гибель клетки, более активен при базалиоме, но при этом не происходит изменений его структуры. Ряд исследователей обнаружили в небольшом количестве случаев базально-клеточного рака точечные мутации онкогенов H-ras и K-ras. Однако опухоли с ras-мутация-ми не отличаются по каким-либо клиническим или гистологическим признакам от тех, в которых ras-мутации не были найдены. Точечные мутации или амплификации в N-ras-базально-клеточном раке замечены не были. Эти данные говорят, что ras-активация играет вторичную роль в патогенезе базалиом и не является причиной опухолевой пролиферации базалоидных клеток. Мутации других онкогенов и их роль в развитии и прогрессии базально-клеточного рака в настоящее время изучены недостаточно. Полученные цитогенетические данные не указывают на изменение какого-либо определенного онкогена или гена-супрессора, имеющего важное патогенетическое значение в развитии базально-клеточного рака. По-видимому, ни одно из генетических нарушений не является ключевым в патогенезе заболевания, возникновение базально-клеточного рака обусловлено, скорее, общей генной нестабильностью. Однако в середине 90-х годов появились сообщения о том, что в 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базально-клеточного рака. Вероятная причина мутаций — ультрафиолетовое облучение. УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНК. Точечные мутации гена р53 под воздействием УФО выявляют в 40-56% случаев базалиом; кроме того, мутации xas протоонкогенов также обусловлены ультрафиолетовым облучением. Показано, что факторы роста и цитокины играют ключевую роль в дифференциации и пролиферации клеток базально-клеточного рака. Так, при базально-клеточном раке отмечена активная выработка цитокинов, в частности, интерлейкинов-4, 5, 10. Подобный профиль цитокинов соответствует Th, которые активируют гуморальный и подавляют клеточный иммунитет. Роль гормонов и простагландинов при базально-клеточном раке не столь велика. В развитии опухолей солидного строения очень большое значение имеет ангиогенез, который необходим для возрастающей по мере роста потребности опухоли в кислороде и питательных веществах. Телеангиэктазии могут достигать больших размеров при базально-клеточном раке, а некроз центральной части опухоли (изъязвление) может быть обусловлен недостатком кровоснабжения. J.E. Wolf и W.R. Hubler, исследуя выработку факторов ангиогенеза в 20 случаях базально-клеточного рака, наблюдали активное новообразование сосудов и предположили, что в механизме ангиогенеза значительную роль играет фактор роста фибробластов. Известно, что базально-клеточный рак растет медленно. На основании авторадиографических иследований с тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. В более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов. Более точным индикатором пролиферации, выявляющим клетки, находящиеся в процессе подготовки к делению, т.е. в S-фазе клеточного цикла, является белок PCNA. Выявлено, что S-фаза в клетках базалиом более продолжительна (от 18 до 20 ч), чем S-фаза в нормальным кератиноцитах эпидермиса (16 ч). Иммуногистохимическое определение наличия PCNA в ядрах опухолевых клетках подтвердило данные исследований с тимидиновой меткой. В хорошо отграниченных узловых образованиях количество PCNA-положительных клеток составляет приблизительно 10-20% клеток опухоли, тогда как в более агрессивных опухолях их количество увеличивается до 30-40%. Существуют данные, что частота рецидивирования может коррелировать с высоким PCNA-индексом. В некожных новообразованиях доказано наличие связи этого показателя с прогрессией опухоли от дисплазии до рака и с ухудшением прогноза. Вероятно, такая корреляция может существовать и в базалиомах, но ее наличие пока еще не было доказано. Опухолевая прогрессия — результат баланса между клеточной пролиферацией и гибелью клеток. Высокая пролиферативная активность, наблюдаемая в базально-клеточном раке, не коррелирует с медленным клиническим ростом большинства опухолей. Например, было установлено, что время удвоения для клеток базально-клеточного рака в среднем равняется 9 дням, тогда как опухоли в целом увеличиваются приблизительно на 1 -6 мм в год. Поэтому для базально-клеточного рака должна быть также характерна интенсивная гибель клеток. Она наиболее очевидна в крупных узловых базально-клеточных раках, с кистозным перерождением в центре опухоли. Базально-клеточный рак агрессивных гистологических подтипов не показывает столь очевидных признаков дегенеративных изменений. В медленно растущих подтипах базально-клеточного рака скорость роста может быть частично определена апоптозом, запрограммированной формой гибели клетки, то время, как в агрессивных типах апоптоз может быть снижен. Ультраструктурными признаками апоптоза в клетке являются: 1) присутствие конденсации ядерного хроматина; 2) фрагментированное ядро с инвагинацией ядерной мембраны; 3) гладкая поверхность клеток вследствие потери периферических ворсинок; 4) разрушение цитоплазмы. Такие фрагментированные клетки опухоли подвергаются фагоцитозу смежными кератиноцитами или мигрирующими макрофагами. Установлено, что процесс апоптоза регулируется белками-продуктами определенных онкогенов. В частности, белок онкогена bcl-2 является блокатором апоптоза. В одном из исследований было показано, клетки базально-клеточного рака интенсивно экспрессируют bcl-2. Однако такие исследования должны быть выполнены на материале большого количества разнообразных гистологических подтипов базально-клеточного рака, так как диапазон митотической активности и сферы действия апоптоза в разных подтипах может быть весьма обширен. Кроме того, было отмечено, что присутствие апоптотических клеток может значительно варьировать и в индивидуальных опухолях. Амилоидное перерождение клеток опухоли также вносит определенный вклад в медленный клинический рост базалиом. В некоторых опухолях большая часть паренхимы замещена амилоидом, образовавшимся из опухолевых кератиноцитов.Симптомы Базально-клеточного рака:
Базально-клеточный рак часто протекает бессимптомно, однако возможны изъязвление и кровоточивость. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом. Опухоль развивается из кератиноцитов базального слоя эпидермиса. Выделяют следующие клинические формы базалиом: узловую, поверхностную язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли. Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально-клеточного рака. Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением. Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть — распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага. На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, бугристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями. Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета. Базльно-клеточный рак кожи характеризуется медленным инвазивным ростом. Она обычно локализована в первичном очаге; частота метастазирования составляет всего 0,0028-0,1%. Глубина инвазии и риск рецидива зависят от размеров, локализации и гистологических особенностей опухоли, давности заболевания, состояния иммунитета и других особенностей организма больного. Самая опасная локализация — центральная часть лица (нос, носогубные складки, кожа вокруг рта и глаз), ушные раковины, волосистая часть головы. Пигментированная форма базально-клеточного рака и поверхностная форма базально-клеточного рака, а также узелково-язвенная форма базально-клеточного рака, если она представлена мелким неизъязвленным узлом, хорошо поддаются лечению. Остальные, и особенно склеродермоподобная форма базально-клеточного рака, представляют серьезную опасность. Наличие в анамнезе базально-клеточного или плоскоклеточного рака значительно увеличивает риск развития новых злокачественных опухолей кожи.Диагностика Базально-клеточного рака:
Визуальные методы диагностики. Клинические проявления базалиомы довольно характерны, и больших диагностических трудностей типичные случаи базалиомы не представляют. Как правило, на поверхности элемента имеются единичные или множественные очажки микроэрозий, покрытые легко отделяемыми корочками. Лабораторные методы диагностики. Цитологическое исследование мазка-скарификата с эрозированных участков практически во всех случаях позволяет верифицировать диагноз.Лечение Базально-клеточного рака:
При лечении базально-клеточного рака кожи используют электрокоагуляцию и кюретаж, иссечение, криодеструкцию, лучевую терапию и другие методы, в частности метод Моса: иссечение опухоли с интраоперационной микроскопией замороженных горизонтальных срезов для определения объема операции. Выбор зависит от особенностей опухоли, возраста, общего состояния и пожеланий больного. Дерматологи чаще всего используют электрокоагуляцию и кюретаж. Метод оправдан при небольших первичных опухолях низкой степени злокачественности с неопасной локализацией. При необходимости провести гистологическое исследование прибегают к иссечению. Этот метод предпочтителен при опухолях с более злокачественным течением и опасной локализацией. Он позволяет также достичь лучших косметических результатов. Показания к криодеструкции совпадают с показаниями для электрокоагуляции и кюретажа; при глубокой инвазии необходимо использовать криозонд. К лучевой терапии прибегают нечасто, однако она весьма эффективна, а при невозможности хирургического вмешательства — незаменима. Лучевую терапию используют и как адъювантную при опухолях высокой степени злокачественности. Назначение лучевой терапии молодым больным требует взвешенного подхода из-за риска лучевого дерматита и индуцированных злокачественных новообразований. Метод Моса позволяет максимально сохранить здоровые ткани. Он показан при рецидивных опухолях, опасной локализации, больших размерах или размытых границах опухоли, а также при необходимости очень бережного иссечения (например, при локализации на веке). При поверхностной форме базально-клеточного рака возможно местное лечение фторурацилом (крем). В настоящее время исследуется эффективность инъекций фторурацила в очаг поражения. При некоторых первичных опухолях с успехом применяют инъекции в очаг поражения интерферонов. Фотодинамическая терапия (в/в введение фотосенсибилизирующего вещества с последующим облучением видимым светом) применяется при первично-множественных опухолях, однако метод недостаточно изучен. Довольно широко используется лазерная хирургия.meddex.ru
Базально-клеточный рак (базалиома)
Базально-клеточный рак (син.: базалиома, карциноид кожи, базально-клеточная эпителиома) — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу.
Базально-клеточный рак кожи возникает после 40 лет, чаще у мужчин. Лица негроидной и монголоидной расы практически не поражаются.
Раковые клетки происходят из базального, т.е. самого глубокого слоя кожи.
Механизмы возникновения и развития болезни
Факторы риска базальноклеточного рака кожи многочисленны. Наибольшую роль играет суммарная доза облучения солнцем (особенно УФ-В).
Другие факторы риска включают мужской пол, пожилой возраст, кельтское происхождение, светлую кожу, склонность к солнечным ожогам, работу на открытом солнце. Заболеваемость увеличивается по мере приближения к экватору. В большинстве случаев опухоли локализуются на открытых участках тела, особенно на голове и шее. У жителей США чаще поражается левая половина тела, у жителей Великобритании — правая, что связывают с неравномерной инсоляцией при вождении автомобиля. Ожидается, что уменьшение озонового слоя атмосферы приведет к дальнейшему росту заболеваемости.
При повышенной концентрации мышьяка в питьевой воде, а также у работающих с мышьяком и его соединениями риск базальноклеточного рака кожи существенно возрастает. При этом наряду с опухолью нередко отмечаются признаки хронического отравления мышьяком (в частности, мышьяковый кератоз).
Менее частая причина заболевания — полициклические ароматические углеводороды, которые содержатся в каменноугольной смоле, саже, горючих сланцах.
Важным фактором риска служит сниженный иммунитет, обусловленный заболеванием или приемом иммунодепрессантов. Риск базальноклеточного рака прямо пропорционален длительности иммуносупрессивной терапии.
Риск базальноклеточного рака повышен при некоторых наследственных заболеваниях (альбинизме, пигментной ксеродерме, синдроме Горлина-Гольца).
Наконец, к факторам риска относятся ионизирующее излучение, термические ожоги, рубцы, хронические язвы.
Базальноклеточный рак может развиваться de novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают с длительной инсоляцией (особенно у лиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет.
Определенная роль в развитии опухоли отводится наследственным и иммунологическим факторам. Базальноклеточный рак более агрессивно протекают при иммуносупрессии. У больных базальноклеточным раком наблюдается снижение функциональной активности Т-лимфоцитов и киллерной цитотоксичности. При базальноклеточном раке с агрессивным ростом отмечается уменьшение количества Т-лимфоцитов в периферической крови. Однако точное значение как системного, так и местного иммунного ответа в предотвращении роста и развития опухоли исчерпывающе не исследовано. Остается множество важных проблем, требующих своего решения и являющихся областью повышенного интереса и тщательного исследования в течение ближайших десятилетий.
Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нарушению контроля за ростом и дифференцировкой клетки. Цитогенетические изменения выражаются в транслокации, амплификации, удвоении участков хромосом, которые могут привести к активации онкогенов или делеции участков хромосомы, способной вызвать инактивацию генов-супрессоров опухоли. Существует четыре класса протоонкогенов: факторы роста, рецепторы фактора роста, преобразователи сигналов рецептора фактора роста и факторы транскрипции.
Известно, что наиболее частым видом хромосомной аберрации в большинстве солидных новообразований является делеция 1-2 участков хромосомы, однако при базальноклеточном раке чаще всего наблюдается транслокация, поражающая различные участки хромосом, в то время, как делеция встречается редко. Тем не менее, несмотря на высокую частоту транслокаций при базальноклеточном раке, наличие активации онкогенов при этой опухоли доказано лишь в единичных исследованиях. Была выявлена высокая активность /os-онкогена при инфильтративных формах базальноклеточного рака, и низкая — в хорошо отграниченных опухолях. Однако эта активация не связана непосредственно с генетическими изменениями /os-гена и является вторичной, связанной с мутацией генов, отвечающих за транскрипцию/os-онкогена. Аналогично и bcl-2-ген, ответственный за запрограммированную гибель клетки, более активен при базалиоме, но при этом не происходит изменений его структуры.
Ряд исследователей обнаружили в небольшом количестве случаев базальноклеточного рака точечные мутации онкогенов H-ras и K-ras. Однако опухоли с ras-мутациями не отличаются по каким-либо клиническим или гистологическим признакам от тех, в которых ras-мутации не были найдены. Точечные мутации или амплификации в N-ras-базальноклеточном раке замечены не были. Эти данные говорят, что ras-активация играет вторичную роль в патогенезе базалиом и не является причиной опухолевой пролиферации базалоидных клеток. Мутации других онкогенов и их роль в развитии и прогрессии базальноклеточного рака в настоящее время изучены недостаточно. Полученные цитогенетические данные не указывают на изменение какого-либо определенного онкогена или гена-супрессора, имеющего важное патогенетическое значение в развитии базальноклеточного рака.
По-видимому, ни одно из генетических нарушений не является ключевым в патогенезе заболевания, возникновение базальноклеточного рака обусловлено, скорее, общей генной нестабильностью. Однако в середине 90-х годов появились сообщения о том, что в 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций — ультрафиолетовое облучение. УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНК. Точечные мутации гена р53 под воздействием УФО выявляют в 40-56% случаев базалиом; кроме того, мутации xas протоонкогенов также обусловлены ультрафиолетовым облучением.
Показано, что факторы роста и цитокины играют ключевую роль в дифференциации и пролиферации клеток базальноклеточного рака. Так, при базальноклеточном раке отмечена активная выработка цитокинов, в частности, интерлейкинов-4, 5, 10. Подобный профиль цитокинов соответствует Th, которые активируют гуморальный и подавляют клеточный иммунитет.
Роль гормонов и простагландинов при базальноклеточном раке не столь велика.
В развитии опухолей солидного строения очень большое значение имеет ангиогенез, который необходим для возрастающей по мере роста потребности опухоли в кислороде и питательных веществах. Телеангиэктазии могут достигать больших размеров при базальноклеточном раке, а некроз центральной части опухоли (изъязвление) может быть обусловлен недостатком кровоснабжения. J.E. Wolf и W.R. Hubler, исследуя выработку факторов ангиогенеза в 20 случаях базальноклеточного рака, наблюдали активное новообразование сосудов и предположили, что в механизме ангиогенеза значительную роль играет фактор роста фибробластов.
Известно, что базальноклеточный рак растет медленно. На основании авторадиографических иследований с тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. В более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов. Более точным индикатором пролиферации, выявляющим клетки, находящиеся в процессе подготовки к делению, т.е. в S-фазе клеточного цикла, является белок PCNA. Выявлено, что S-фаза в клетках базалиом более продолжительна (от 18 до 20 ч), чем S-фаза в нормальным кератиноцитах эпидермиса (16 ч). Иммуногистохимическое определение наличия PCNA в ядрах опухолевых клетках подтвердило данные исследований с тимидиновой меткой. В хорошо отграниченных узловых образованиях количество PCNA-положительных клеток составляет приблизительно 10-20% клеток опухоли, тогда как в более агрессивных опухолях их количество увеличивается до 30-40%. Существуют данные, что частота рецидивирования может коррелировать с высоким PCNA-индексом. В некожных новообразованиях доказано наличие связи этого показателя с прогрессией опухоли от дисплазии до рака и с ухудшением прогноза. Вероятно, такая корреляция может существовать и в базалиомах, но ее наличие пока еще не было доказано.
Опухолевая прогрессия — результат баланса между клеточной пролиферацией и гибелью клеток. Высокая пролиферативная активность, наблюдаемая в базальноклеточном раке, не коррелирует с медленным клиническим ростом большинства опухолей. Например, было установлено, что время удвоения для клеток базальноклеточного рака в среднем равняется 9 дням, тогда как опухоли в целом увеличиваются приблизительно на 1 -6 мм в год. Поэтому для базальноклеточного рака должна быть также характерна интенсивная гибель клеток. Она наиболее очевидна в крупных узловых базальноклеточных раках, с кистозным перерождением в центре опухоли. Базальноклеточный рак агрессивных гистологических подтипов не показывает столь очевидных признаков дегенеративных изменений. В медленно растущих подтипах базальноклеточного рака скорость роста может быть частично определена апоптозом, запрограммированной формой гибели клетки, то время, как в агрессивных типах апоптоз может быть снижен.
Ультраструктурными признаками апоптоза в клетке являются:
1) присутствие конденсации ядерного хроматина; 2) фрагментированное ядро с инвагинацией ядерной мембраны; 3) гладкая поверхность клеток вследствие потери периферических ворсинок; 4) разрушение цитоплазмы.Такие фрагментированные клетки опухоли подвергаются фагоцитозу смежными кератиноцитами или мигрирующими макрофагами. Установлено, что процесс апоптоза регулируется белками-продуктами определенных онкогенов. В частности, белок онкогена bcl-2 является блокатором апоптоза. В одном из исследований было показано, клетки базальноклеточного рака интенсивно экспрессируют bcl-2. Однако такие исследования должны быть выполнены на материале большого количества разнообразных гистологических подтипов базальноклеточного рака, так как диапазон митотической активности и сферы действия апоптоза в разных подтипах может быть весьма обширен. Кроме того, было отмечено, что присутствие апоптотических клеток может значительно варьировать и в индивидуальных опухолях.
Амилоидное перерождение клеток опухоли также вносит определенный вклад в медленный клинический рост базалиом. В некоторых опухолях большая часть паренхимы замещена амилоидом, образовавшимся из опухолевых кератиноцитов.
Симптомы болезни
Базальноклеточный рак часто протекает бессимптомно, однако возможны изъязвление и кровоточивость. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.
Опухоль развивается из кератиноцитов базального слоя эпидермиса.
Выделяют следующие клинические формы базалиом: узловую, поверхностную язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли.
Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально-клеточного рака.
Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть — распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, бугристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Базльно-клеточный рак кожи характеризуется медленным инвазивным ростом. Она обычно локализована в первичном очаге; частота метастазирования составляет всего 0,0028-0,1%. Глубина инвазии и риск рецидива зависят от размеров, локализации и гистологических особенностей опухоли, давности заболевания, состояния иммунитета и других особенностей организма больного.
Самая опасная локализация — центральная часть лица (нос, носогубные складки, кожа вокруг рта и глаз), ушные раковины, волосистая часть головы.
Пигментированная форма базальноклеточного рака и поверхностная форма базальноклеточного рака, а также узелково-язвенная форма базальноклеточного рака, если она представлена мелким неизъязвленным узлом, хорошо поддаются лечению.
Остальные, и особенно склеродермоподобная форма базальноклеточного рака, представляют серьезную опасность.
Наличие в анамнезе базальноклеточного или плоскоклеточного рака значительно увеличивает риск развития новых злокачественных опухолей кожи.
Лечение и профилактика заболевания
При лечении базально-клеточного рака кожи используют электрокоагуляцию и кюретаж, иссечение, криодеструкцию, лучевую терапию и другие методы, в частности метод Моса: иссечение опухоли с интраоперационной микроскопией замороженных горизонтальных срезов для определения объема операции.
Выбор зависит от особенностей опухоли, возраста, общего состояния и пожеланий больного.
Дерматологи чаще всего используют электрокоагуляцию и кюретаж. Метод оправдан при небольших первичных опухолях низкой степени злокачественности с неопасной локализацией.
При необходимости провести гистологическое исследование прибегают к иссечению. Этот метод предпочтителен при опухолях с более злокачественным течением и опасной локализацией. Он позволяет также достичь лучших косметических результатов.
Показания к криодеструкции совпадают с показаниями для электрокоагуляции и кюретажа; при глубокой инвазии необходимо использовать криозонд.
К лучевой терапии прибегают нечасто, однако она весьма эффективна, а при невозможности хирургического вмешательства — незаменима. Лучевую терапию используют и как адъювантную при опухолях высокой степени злокачественности. Назначение лучевой терапии молодым больным требует взвешенного подхода из-за риска лучевого дерматита и индуцированных злокачественных новообразований.
Метод Моса позволяет максимально сохранить здоровые ткани. Он показан при рецидивных опухолях, опасной локализации, больших размерах или размытых границах опухоли, а также при необходимости очень бережного иссечения (например, при локализации на веке).
При поверхностной форме базальноклеточного рака возможно местное лечение фторурацилом (крем). В настоящее время исследуется эффективность инъекций фторурацила в очаг поражения.
При некоторых первичных опухолях с успехом применяют инъекции в очаг поражения интерферонов.
Фотодинамическая терапия (в/в введение фотосенсибилизирующего вещества с последующим облучением видимым светом) применяется при первично-множественных опухолях, однако метод недостаточно изучен.
Довольно широко используется лазерная хирургия.
Людям с повышенным риском развития базально-клеточного рака кожи, особенно тем, у кого белая кожа и светлые волосы, рекомендуется избегать долгого нахождения под открытым солнцем. Используйте солнцезащитные очки для защиты нежной кожи век от ультрафиолетового света. Защитные головные уборы, тенты и т.п. также важны при проведении времени под открытым небом.
narod-zdorov.ru
Базальноклеточный рак
Наиболее типичная локализация
Классическая картина узелкового базально-клеточного рака. Куполообразная перламутровая опухоль с телеангиэктазиями, произвольно извивающимися по ее поверхности.
Узелковый базально-клеточный рак вначале был диагностирован как невус. Очаг увеличился, и произошло изъязвление. Биопсия подтвердила диагноз карциномы, и она была удалена методом микрографической хирургии по Мосу.
Базально-клеточный рак может появиться на ушной раковине. Эти очаги обычно погружены в кожу и остаются без внимания, пока не увеличатся. Плоскоклеточный рак может иметь сходную картину.
Узелковый базально-клеточный рак часто встречается на носу. Этот очаг изъязвился, затем начал заживать. Опухоли на носу лучше всего удалять методом микрографической хирургии по Мосу.
Пигментированный базально-клеточный рак
Данный вид карциномы является эквивалентом узелковой формы, за исключением присутствия меланинового пигмента.
Он может напоминать злокачественную меланому, и поэтому для дифференциации нужна биопсия.
Поверхностный базально-клеточный рак
Это наименее агрессивная форма базальноклеточного рака; она чаше всего встречается на теле и конечностях.
Могут иметь место множественные очаги; этот тип опухоли у пациентов развивается в более раннем возрасте, чем узелковый базально-клеточный рак.

Очаги более плоские, а инвазия не такая глубокая, как у очагов узелкового базальноклеточного рака. Границы менее четкие, но имеют тот же перламутровый оттенок. При растягивании кожи приподнятая граница очага акцентируется.
Опухоль распространяется по периферии иногда на несколько сантиметров и инвазирует через значительный промежуток времени.
Участки в пределах опухоли могут заживать, образуя рубец.
Локализованная красная шелушащаяся бляшка круглой или овальной формы напоминает бляшки экземы, псориаза, экстрама- миллярныи рак Педжета или болезнь Боуэна (плоскоклеточный рак in situ).
Микроузелковый базально-клеточный рак
Микроузелковыи базально-клеточный рак напоминает узелковый клинически, но при микроскопии наблюдаются островки опухолевых клеток, выходящие за пределы клинически определяемого очага.
Поскольку при этом гистологическом варианте наблюдается его распространение за находящиеся под подозрением клинические границы, рецидивы после традиционного лечения происходят чаще.
Склеродермоподобный и склерозирующий базально-клеточный рак
Склеродермоподобный и склерозирующий базально-клеточный рак — самый трудноразличимый и наименее распространенный вариант базально-клеточного рака; его устранение также является самым трудным. Очаги клинически напоминают рубцовую ткань; они бледно-белого или желтого цвета и восковидные на ощупь.
Лечение
Целью лечения является эрадикация опухоли и восстановление нормальной анатомической формы и функции.
Лечение базально-клеточного рака зависит от размера и локализации опухоли, от ее гистологического варианта и от обеспокоенности пациента.
Клиническая агрессивность коррелирует с гистологическим вариантом опухоли.
При электрохирургии проводится электроиссечение и кюретаж видимой опухоли.
Этот тип операции проводится в случае небольших узелковых базально-клеточных карцином с четко определенными границами и в случае поверхностных базально-клеточных карцином.
5-летнии срок излеченности при кюретаже может иметь место в 92% случаев первичных опухолей, но только в 60% рецидивирующих опухолей.
Хирургическое иссечение предпочтительнее в случае узелкового базально-клеточного рака с четко определенными границами.
В этом случае хирургические границы опухоли подтверждены четко, в результате образуется более приемлемый рубец, чем при электрохирургии.
5-летнии срок излеченности приближается к 90% в случае первичных и к 83% в случае рецидивирующих опухолей.
Микро графическая хирургия по Мосу является высокоспециализированным, щадящим ткани методом эксцизии, который применяется при различных разрастающихся опухолях, особенно при базально-клеточном раке.
■ Микрографическая хирургия по Мосу применяется в случае рецидивирующих базально-клеточных карцином, агрессивных форм базально-клеточных карцином и в случае опухолей, расположенных в анатомически важных участках (например, вокруг глаз, крыльев носа, рта и ушей), а также опухолей с высоким риском рецидива. Это лечение выбора при склеродермоподобном базально-клеточном раке.
■ Вначале убирают объем видимой опухоли, а затем проводят поэтапную эксцизию. При эксцизии руководствуются серииными замороженными горизонтальными срезами для определения объема операции.
■ Это позволяет достичь гистологически подтверждаемого удаления опухоли с минимальными хирургическими границами и минимальным хирургическим дефектом.
■ 5-летнии срок излеченности при эксцизии по Мосу приближается к 99% в случае первичных опухолей и к 96% в случае вторичных опухолей.
■ Микрографическая хирургия по Мосу рекомендуется в случаях, когда нужно щадить ткани из-за анатомического расположения опухоли, в случае рецидивирующих опухолей, а также базально-клеточных карцином с нечеткими границами.
Возрастает применение нехирургических методов лечения. Сюда относится лучевая терапия, фотодинамическая терапия и топические иммунные модуляторы.

Лучевая терапия рекомендуется в случае опухолей, трудно поддающихся хирургическому лечению, например опухолей на веках, а также тем пациентам, которые возражают против хирургической операции или не переносят ее.
Усовершенствованные компьютерные модели лечения позволяют точно воздействовать на локализованную опухоль излучениями высоких энергий с использованием фракционных доз облучения в течение нескольких недель.
■ 5-летнии срок излеченности достигается примерно в 90% случаев как первичных, так и рецидивирующих опухолей. Косметические последствия могут быть очень хорошими, хотя ожидаемые изменения в облучаемой коже вследствие длительного лечения ограничивают применение этого варианта терапии у пожилых пациентов.
■ Топическое применение 5% крема имикви- мода в качестве модулятора иммунного ответа оказалось эффективным или дало улучшение в 85% случаев поверхностного базально-клеточного рака. Американской администрацией по пищевым продуктам и лекарствам этот крем пока не утвержден для данного показания.
Ежедневное применение крема пациентом дома в течение 6 нед. приводило в большинстве случаев к полной эрадикации опухоли. Воспаление в местах лечения ограничивает применение этого препарата; необходимы периоды отдыха.
Применение крема «Aldara» в случае узелкового базально-клеточного рака дает противоречивые результаты; он менее эффективен в случае узелковой базально-клеточной карциномы по сравнению с поверхностной.
Эта поверхностная базально-клеточная карцинома ранее подвергалась иссечению и кюретажу. Через несколько месяцев она рецидивировала на периферии.
Поверхностный базально-клеточный рак слева лечили кремом с имиквимодом, который применяли через день. Развилось сильное воспаление, и лечение прекратили. Очаг зажил, и рецидивов больше не было.
Поверхностный базально-клеточный рак может быть ошибочно принят за экзему, псориаз или дерматофи- тию. Опухоль кровоточит и заживает циклически, как и узелковая базально-клеточная карцинома. Очаг может увеличиться в размере и охватить очень большой участок, прежде чем будет поставлен диагноз. Очаги имеют тенденцию оставаться поверхностными, но иногда могут проникать глубоко в кожу или подкожную ткань. Биопсия показала поверхностный характер опухолевых клеток в данном случае, и очаг лечили, применяя крем с имиквимодом через день.
Всем пациентам с базально-клеточным раком требуется последующий контроль на предмет развития новых и появления рецидивов старых опухолей на месте лечения, независимо от того, какой способ лечения применялся.
Нюансы
■ Пациентам следует знать, что базально-клеточный рак не угрожает жизни, но и не является тривиальной проблемой. После лечения необходимо контролировать пациентов.
■ Базально-клеточный рак может проявляться как незаживающие язвы и появляться на любой поверхности тела, включая гениталии и нижние конечности.
■ Склеродермоподобный или склерозирующий базально-клеточный рак представляет собой твердую, плоскую или слегка приподнятую папулу белого или бледного цвета, которая может напоминать рубец; клинически она не является специфичной, диагноз рака подтверждается гистологически. Опухоль более агрессивна, чем другие варианты базально-клеточного рака, и без адекватного лечения часто рецидивирует. Если она находится на лице или рецидивирует, рекомендуется хирургическое лечение по Мосу.

Спина — распространенная локализация базально-клеточного рака. Пациент не знал о данном очаге. Характерна четкая граница очага. У экземы граница очага менее четкая. У этого очага нет серебристого псориатического шелушения. Поверхность этих опухолей часто покрыта коркой. Очаг лечили кремом имиквимод («Aldara»).
Цикл роста, изъязвления и заживления продолжается, по мере того как масса опухоли распространяется по периферии и углубляется. Могут возникнуть огромные очаги.
Базально-клеточный рак может проявляться незаживающими язвами и возникать на любой поверхности тела, включая вульву.
Склеродермоподобная базально-клеточная карцинома восковидная на ощупь, плотная, плоская или слегка приподнятая, желтоватого или бледного белого цвета и напоминает ограниченную склеродермию.
Лечение
Пациентам с множественными очагами актинического кератоза требуется контроль врача как минимум I раз в год.
■ Видимые и определяемые очаги представляют собой часть от общего количества атипичных кератиноцитов, которые фактически присутствуют.
Большая часть атипичных кератиноцитов рассеяна в пределах поврежденной солнцем кожи и находится ниже уровня клинического обнаружения.
Актинический хейлит проявляется эритемой и шелушением. Кожные линии исчезают, и кожа становится гладкой и эрозивной.
Этот актинический кератоз занимает большую площадь. Его лечили по сегментам, и после 3 сеансов криотерапии (криоаэрозоля) кератоз очистился.
Со временем у таких пациентов почти наверняка разовьются клинически более очевидные очаги.
Адекватная защита от солнца с ношением защитной одежды и применением солнцезащитных препаратов настоятельно рекомендуется для ограничения дальнейшего повреждения кожи.
Применение жидкого азота (криотерапия) на единичные поверхностные очаги — наиболее распространенный метод их удаления.
Этот актиническим кератоз существовал более 3 лет. Центральная зона подверглась эрозии и дегенерировала в инвазивный плоскоклеточный рак. На периферии присутствуют типичные признаки актинического кератоза.
Пациенты со значительным световым повреждением кожи или множественными и рецидивирующими очагами представляют собой трудную проблему при лечении. Местное применение 5-фторурацила в форме 5% крема или раствора помогает уменьшить количество атипичных кератиноцитов и является стандартным нехирургическим методом лечения актинических кератозов. В последние годы появились другие нехирургические методы лечения.
Лечение следует подбирать в зависимости от специфики участков поражения с точки зрения концентрации крема, количества его применении в день и длительности лечения. 5-фторурацил имеется в форме крема 0,5% («Карак»), 1% («Флуороплекс») и 5% («Эфу- декс»), а также раствора 1% («Флуороплекс») и 2% («Эфудекс»).
Хотя соответствующим лечением было бы воздействие на все пораженные солнцем участки, лечить большие участки кожи сразу, как правило, непрактично. Вместо этого удобнее воздействовать на ограниченные участки по принципу ротации.
Лечение 5-фторурацилом включает применение препарата 2 раза в день в течение 3—5 нед. или дольше.
Эритема появляется в случае присутствия актинического кератоза. За ней следуют жжение и мокнутие. Лечение придется остановить до завершения 3-недельного курса, если начнутся интенсивное воспаление, образование корок и дискомфорт.
В период лечения необходимо контролировать уровень дискомфорта у пациента и другие осложнения.
Была показана эффективность 5% крема имиквимода в лечении множественных очагов актинического кератоза при применении 3—5 раз в неделю в течение 4 нед.
В случае этого толстого очага был поставлен диагноз плоскоклеточного рака. Однако биопсия показала, что это актинический кератоз, поскольку распространение атипичных клеток ограничено эпидермисом.
■ При применении имиквимода возникают воспалительные изменения, похожие на изменения при применении 5-фторурацила.
■ Электроиссечение и кюретаж также эффективны в случае гипертрофических очагов.
■ При всех деструктивных методах эпидермис удаляют с минимальным воздействием на дерму. При всех методах имеется определенный риск послеоперационной гиперпигментации и рубцевания, особенно у людей с более темной кожей. Перед лечением об этом необходимо ясно сказать пациенту. Эктомию красной каймы губ лазером на двуокиси углерода предпочитают при лечении распространенного актинического хей- лита, однако 5-фторурацил и имиквимод могут также применяться на слизистой оболочке (с чрезвычайной осторожностью). Примененять 5-фторурацил и имиквимод на слизистую оболочку рта следует менее часто и более короткое время.
■ «Карак» применяется ежедневно; другие препараты фторурацила обычно применяют 2 раза в день.
Нюансы
Из актинического кератоза может развиться инвазивный плоскоклеточный рак, особенно из более толстых его очагов, а также очагов, которые не поддаются лечению или расположены на нижней губе.
■ Любому из пациентов, который не реагирует на адекватное лечение при актиническом кератозе с гипертрофированными или рецидивирующими очагами, показана биопсия.
Некоторые пациенты должны посещать врача 2—3 раза в год для адекватного лечения многочисленных актинических кератозов, чтобы предотвратить их прогрессирование в плоскоклеточный рак.
Очаги актинического кератоза на тыльной стороне кистей и предплечьях часто бывают очень толстыми. Дифференцировать актинический кератоз и инвазивный плоскоклеточный рак при осмотре бывает трудно.
Местная химиотерапия 5-фторурацилом. Возникло интенсивное воспаление. Толстые уплотненные очаги воспалились.
Актинический кератоз через 3 нед. лечения кремом 5-фторурацила. Очаги воспалились, но не достигли фазы дезинтеграции. Лечение прекратили через 1 нед., когда очаги подверглись эрозии.
Актинический кератоз через 4 нед. после начала лечения кремом 5-фторурацила. Очаги на руках обычно толще и более устойчивы к лечению. Они могут потребовать 6-7 нед. лечения, чтобы очаги перешли в фазу дезинтеграции.
medservices.info
Базально-клеточный рак (базалиома)
Что такое Базально-клеточный рак (базалиома) —
Базально-клеточный рак (син.: базалиома, карциноид кожи, базально-клеточная эпителиома) — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу.
Базально-клеточный рак кожи возникает после 40 лет, чаще у мужчин. Лица негроидной и монголоидной расы практически не поражаются.
Раковые клетки происходят из базального, т.е. самого глубокого слоя кожи.
Что провоцирует Базально-клеточный рак (базалиома):
Факторы риска базальноклеточного рака кожимногочисленны. Наибольшую роль играет суммарная доза облучения солнцем (особенно УФ-В).
Другие факторы риска включают мужской пол, пожилой возраст, кельтское происхождение, светлую кожу, склонность к солнечным ожогам, работу на открытом солнце. Заболеваемость увеличивается по мере приближения к экватору. В большинстве случаев опухоли локализуются на открытых участках тела, особенно на голове и шее. У жителей США чаще поражается левая половина тела, у жителей Великобритании — правая, что связывают с неравномерной инсоляцией при вождении автомобиля. Ожидается, что уменьшение озонового слоя атмосферы приведет к дальнейшему росту заболеваемости.
При повышенной концентрации мышьяка в питьевой воде, а также у работающих с мышьяком и его соединениями риск базальноклеточного рака кожи существенно возрастает. При этом наряду с опухолью нередко отмечаются признаки хронического отравления мышьяком (в частности, мышьяковый кератоз).
Менее частая причина заболевания — полициклические ароматические углеводороды, которые содержатся в каменноугольной смоле, саже, горючих сланцах.
Важным фактором риска служит сниженный иммунитет, обусловленный заболеванием или приемом иммунодепрессантов. Риск базальноклеточного рака прямо пропорционален длительности иммуносупрессивной терапии.
Риск базальноклеточного рака повышен при некоторых наследственных заболеваниях ( альбинизме, пигментной ксеродерме, синдроме Горлина-Гольца).
Наконец, к факторам риска относятся ионизирующее излучение, термические ожоги, рубцы, хронические язвы.
Патогенез (что происходит?) во время Базально-клеточного рака (базалиомы):
Базальноклеточный ракможет развиваться de novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают с длительной инсоляцией (особенно улиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет.
Определенная роль вразвитии опухолиотводится наследственным и иммунологическим факторам. Базальноклеточный рак более агрессивно протекают при иммуносупрессии. У больных базальноклеточным раком наблюдается снижение функциональной активности Т-лимфоцитов и киллерной цитотоксичности. При базальноклеточном раке с агрессивным ростом отмечается уменьшение количества Т-лимфоцитов в периферической крови. Однако точное значение как системного, так и местного иммунного ответа в предотвращении роста и развития опухоли исчерпывающе не исследовано. Остается множество важных проблем, требующих своего решения и являющихся областью повышенного интереса и тщательного исследования в течение ближайших десятилетий.
Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нарушению контроля за ростом и дифференцировкой клетки. Цитогенетические изменения выражаются в транслокации, амплификации, удвоении участков хромосом, которые могут привести к активации онкогенов или делеции участков хромосомы, способной вызвать инактивацию генов-супрессоров опухоли. Существует четыре класса протоонкогенов: факторы роста, рецепторы фактора роста, преобразователи сигналов рецептора фактора роста и факторы транскрипции.
Известно, что наиболее частым видом хромосомной аберрации в большинстве солидных новообразований является делеция 1-2 участков хромосомы, однако при базальноклеточном ракечаще всего наблюдается транслокация, поражающая различные участки хромосом, в то время, как делеция встречается редко. Тем не менее, несмотря на высокую частоту транслокаций при базальноклеточном раке, наличие активации онкогенов при этой опухоли доказано лишь в единичных исследованиях. Была выявлена высокая активность /os-онкогена при инфильтративных формах базальноклеточного рака, и низкая — в хорошо отграниченных опухолях. Однако эта активация не связана непосредственно с генетическими изменениями /os-гена и является вторичной, связанной с мутацией генов, отвечающих за транскрипцию/os-онкогена. Аналогично и bcl-2-ген, ответственный за запрограммированную гибель клетки, более активен при базалиоме, но при этом не происходит изменений его структуры.
Ряд исследователей обнаружили в небольшом количестве случаев базальноклеточного рака точечные мутации онкогенов H-ras и K-ras. Однако опухоли с ras-мутация-ми не отличаются по каким-либо клиническим или гистологическим признакам от тех, в которых ras-мутации не были найдены. Точечные мутации или амплификации в N-ras-базальноклеточном раке замечены не были. Эти данные говорят, что ras-активация играет вторичную роль в патогенезе базалиом и не является причиной опухолевой пролиферации базалоидных клеток. Мутации других онкогенов и их роль в развитии и прогрессии базальноклеточного рака в настоящее время изучены недостаточно. Полученные цитогенетические данные не указывают на изменение какого-либо определенного онкогена или гена-супрессора, имеющего важное патогенетическое значение в развитии базальноклеточного рака.
По-видимому, ни одно из генетических нарушений не является ключевым в патогенезе заболевания, возникновение базальноклеточного ракаобусловлено, скорее, общей генной нестабильностью. Однако в середине 90-х годов появились сообщения о том, что в 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций — ультрафиолетовое облучение. УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНК. Точечные мутации гена р53 под воздействием УФО выявляют в 40-56% случаев базалиом; кроме того, мутации xas протоонкогенов также обусловлены ультрафиолетовым облучением.
Показано, что факторы роста и цитокины играют ключевую роль в дифференциации и пролиферации клеток базальноклеточного рака. Так, при базальноклеточном раке отмечена активная выработка цитокинов, в частности, интерлейкинов-4, 5, 10. Подобный профиль цитокинов соответствует Th, которые активируют гуморальный и подавляют клеточный иммунитет.
Роль гормонов и простагландинов при базальноклеточном раке не столь велика.
В развитии опухолей солидного строения очень большое значение имеет ангиогенез, который необходим для возрастающей по мере роста потребности опухоли в кислороде и питательных веществах. Телеангиэктазии могут достигать больших размеров при базальноклеточном раке, а некроз центральной части опухоли (изъязвление) может быть обусловлен недостатком кровоснабжения. J.E. Wolf и W.R. Hubler, исследуя выработку факторов ангиогенеза в 20 случаях базальноклеточного рака, наблюдали активное новообразование сосудов и предположили, что в механизме ангиогенеза значительную роль играет фактор роста фибробластов.
Известно, что базальноклеточный рак растет медленно. На основании авторадиографических иследований с тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. В более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов. Более точным индикатором пролиферации, выявляющим клетки, находящиеся в процессе подготовки к делению, т.е. в S-фазе клеточного цикла, является белок PCNA. Выявлено, что S-фаза в клетках базалиом более продолжительна (от 18 до 20 ч), чем S-фаза в нормальным кератиноцитах эпидермиса (16 ч). Иммуногистохимическое определение наличия PCNA в ядрах опухолевых клетках подтвердило данные исследований с тимидиновой меткой. В хорошо отграниченных узловых образованиях количество PCNA-положительных клеток составляет приблизительно 10-20% клеток опухоли, тогда как в более агрессивных опухолях их количество увеличивается до 30-40%. Существуют данные, что частота рецидивирования может коррелировать с высоким PCNA-индексом. В некожных новообразованиях доказано наличие связи этого показателя с прогрессией опухоли от дисплазии до рака и с ухудшением прогноза. Вероятно, такая корреляция может существовать и в базалиомах, но ее наличие пока еще не было доказано.
Опухолевая прогрессия— результат баланса между клеточной пролиферацией и гибелью клеток. Высокая пролиферативная активность, наблюдаемая в базальноклеточном раке, не коррелирует с медленным клиническим ростом большинства опухолей. Например, было установлено, что время удвоения для клеток базальноклеточного рака в среднем равняется 9 дням, тогда как опухоли в целом увеличиваются приблизительно на 1 -6 мм в год. Поэтому для базальноклеточного рака должна быть также характерна интенсивная гибель клеток. Она наиболее очевидна в крупных узловых базальноклеточных раках, с кистозным перерождением в центре опухоли. Базальноклеточный рак агрессивных гистологических подтипов не показывает столь очевидных признаков дегенеративных изменений. В медленно растущих подтипах базальноклеточного рака скорость роста может быть частично определена апоптозом, запрограммированной формой гибели клетки, то время, как в агрессивных типах апоптоз может быть снижен.
Ультраструктурными признаками апоптоза в клеткеявляются:
1) присутствие конденсации ядерного хроматина;
2) фрагментированное ядро с инвагинацией ядерной мембраны;
3) гладкая поверхность клеток вследствие потери периферических ворсинок;
4) разрушение цитоплазмы.
Такие фрагментированные клетки опухолиподвергаются фагоцитозу смежными кератиноцитами или мигрирующими макрофагами. Установлено, что процесс апоптоза регулируется белками-продуктами определенных онкогенов. В частности, белок онкогена bcl-2 является блокатором апоптоза. В одном из исследований было показано, клетки базальноклеточного рака интенсивно экспрессируют bcl-2. Однако такие исследования должны быть выполнены на материале большого количества разнообразных гистологических подтипов базальноклеточного рака, так как диапазон митотической активности и сферы действия апоптоза в разных подтипах может быть весьма обширен. Кроме того, было отмечено, что присутствие апоптотических клеток может значительно варьировать и в индивидуальных опухолях.
Амилоидное перерождение клеток опухолитакже вносит определенный вклад в медленный клинический рост базалиом. В некоторых опухолях большая часть паренхимы замещена амилоидом, образовавшимся из опухолевых кератиноцитов.
Симптомы Базально-клеточного рака (базалиомы):
Базальноклеточный рак часто протекает бессимптомно, однако возможны изъязвление и кровоточивость. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.
Опухоль развивается из кератиноцитов базального слоя эпидермиса.
Выделяют следующие клинические формы базалиом: узловую, поверхностную язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли.
Узловая формаявляется самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально-клеточного рака.
Поверхностная формавыглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы коживыглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть — распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомыприсущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, бугристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Базльно-клеточный рак кожи характеризуется медленным инвазивным ростом. Она обычно локализована в первичном очаге; частота метастазирования составляет всего 0,0028-0,1%. Глубина инвазии и риск рецидива зависят от размеров, локализации и гистологических особенностей опухоли, давности заболевания, состояния иммунитета и других особенностей организма больного.
Самая опасная локализация — центральная часть лица (нос, носогубные складки, кожа вокруг рта и глаз), ушные раковины, волосистая часть головы.
Пигментированная форма базальноклеточного рака и поверхностная форма базальноклеточного рака, а также узелково-язвенная форма базальноклеточного рака, если она представлена мелким неизъязвленным узлом, хорошо поддаются лечению.
Остальные, и особенно склеродермоподобная форма базальноклеточного рака, представляют серьезную опасность.
Наличие в анамнезе базальноклеточного или плоскоклеточного рака значительно увеличивает риск развития новых злокачественных опухолей кожи.
Диагностика Базально-клеточного рака (базалиомы):
Визуальные методы диагностики.Клинические проявления базалиомы довольно характерны, и больших диагностических трудностей типичные случаи базалиомы не представляют. Как правило, на поверхности элемента имеются единичные или множественные очажки микроэрозий, покрытые легко отделяемыми корочками.
Лабораторные методы диагностики.Цитологическое исследование мазка-скарификата с эрозированных участков практически во всех случаях позволяет верифицировать диагноз.
Лечение Базально-клеточного рака (базалиомы):
При лечении базально-клеточного рака кожииспользуют электрокоагуляцию и кюретаж, иссечение, криодеструкцию, лучевую терапию и другие методы, в частности метод Моса: иссечение опухоли с интраоперационной микроскопией замороженных горизонтальных срезов для определения объема операции.
Выбор зависит от особенностей опухоли, возраста, общего состояния и пожеланий больного.
Дерматологи чаще всего используют электрокоагуляцию и кюретаж. Метод оправдан при небольших первичных опухолях низкой степени злокачественности с неопасной локализацией.
При необходимости провести гистологическое исследование прибегают к иссечению. Этот метод предпочтителен при опухолях с более злокачественным течением и опасной локализацией. Он позволяет также достичь лучших косметических результатов.
Показания к криодеструкции совпадают с показаниями для электрокоагуляции и кюретажа; при глубокой инвазии необходимо использовать криозонд.
К лучевой терапии прибегают нечасто, однако она весьма эффективна, а при невозможности хирургического вмешательства — незаменима. Лучевую терапию используют и как адъювантную при опухолях высокой степени злокачественности. Назначение лучевой терапии молодым больным требует взвешенного подхода из-за риска лучевого дерматита и индуцированных злокачественных новообразований.
Метод Моса позволяет максимально сохранить здоровые ткани. Он показан при рецидивных опухолях, опасной локализации, больших размерах или размытых границах опухоли, а также при необходимости очень бережного иссечения (например, при локализации на веке).
При поверхностной форме базальноклеточного рака возможно местное лечение фторурацилом (крем). В настоящее время исследуется эффективность инъекций фторурацила в очаг поражения.
При некоторых первичных опухолях с успехом применяют инъекции в очаг поражения интерферонов.
Фотодинамическая терапия (в/в введение фотосенсибилизирующего вещества с последующим облучением видимым светом) применяется при первично-множественных опухолях, однако метод недостаточно изучен.
Довольно широко используется лазерная хирургия.
Профилактика Базально-клеточного рака (базалиомы):
Людям с повышенным риском развития базально-клеточного рака кожи, особенно тем, у кого белая кожа и светлые волосы, рекомендуется избегать долгого нахождения под открытым солнцем. Используйте солнцезащитные очки для защиты нежной кожи век от ультрафиолетового света. Защитные головные уборы, тенты и т.п. также важны при проведении времени под открытым небом.
К каким докторам следует обращаться если у Вас Базально-клеточный рак (базалиома):
Онколог
Дерматолог
med-09.ru
Базально-клеточный рак (базалиома) — описание болезни
Базально-клеточный рак (син.: базалиома, карциноид кожи, базально-клеточная эпителиома) — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу.
Базально-клеточный рак кожи возникает после 40 лет, чаще у мужчин. Лица негроидной и монголоидной расы практически не поражаются.
Раковые клетки происходят из базального, т.е. самого глубокого слоя кожи.
Возникновение болезни Базально-клеточный рак (базалиома)
Факторы риска базальноклеточного рака кожи многочисленны. Наибольшую роль играет суммарная доза облучения солнцем (особенно УФ-В).
Другие факторы риска включают мужской пол, пожилой возраст, кельтское происхождение, светлую кожу, склонность к солнечным ожогам, работу на открытом солнце. Заболеваемость увеличивается по мере приближения к экватору. В большинстве случаев опухоли локализуются на открытых участках тела, особенно на голове и шее. У жителей США чаще поражается левая половина тела, у жителей Великобритании — правая, что связывают с неравномерной инсоляцией при вождении автомобиля. Ожидается, что уменьшение озонового слоя атмосферы приведет к дальнейшему росту заболеваемости.
При повышенной концентрации мышьяка в питьевой воде, а также у работающих с мышьяком и его соединениями риск базальноклеточного рака кожи существенно возрастает. При этом наряду с опухолью нередко отмечаются признаки хронического отравления мышьяком (в частности, мышьяковый кератоз).
Менее частая причина заболевания — полициклические ароматические углеводороды, которые содержатся в каменноугольной смоле, саже, горючих сланцах.
Важным фактором риска служит сниженный иммунитет, обусловленный заболеванием или приемом иммунодепрессантов. Риск базальноклеточного рака прямо пропорционален длительности иммуносупрессивной терапии.
Риск базальноклеточного рака повышен при некоторых наследственных заболеваниях ( альбинизме, пигментной ксеродерме, синдроме Горлина-Гольца).
Наконец, к факторам риска относятся ионизирующее излучение, термические ожоги, рубцы, хронические язвы.
Течение болезни Базально-клеточный рак (базалиома)
Базальноклеточный рак может развиваться de novo или, реже, на участках кожи, поврежденных химическими, термическими и другими агентами. Возникновение опухоли связывают с длительной инсоляцией (особенно улиц со светлой кожей), воздействием химических канцерогенов, ионизирующего излучения. При этом латентный период после воздействия ионизирующего излучения составлял 20-30 лет.
Определенная роль в развитии опухоли отводится наследственным и иммунологическим факторам. Базальноклеточный рак более агрессивно протекают при иммуносупрессии. У больных базальноклеточным раком наблюдается снижение функциональной активности Т-лимфоцитов и киллерной цитотоксичности. При базальноклеточном раке с агрессивным ростом отмечается уменьшение количества Т-лимфоцитов в периферической крови. Однако точное значение как системного, так и местного иммунного ответа в предотвращении роста и развития опухоли исчерпывающе не исследовано. Остается множество важных проблем, требующих своего решения и являющихся областью повышенного интереса и тщательного исследования в течение ближайших десятилетий.
Неопластическое преобразование клетки, как полагают, происходит в результате ряда нарушений в ее геноме, которые ведут к прогрессивному нарушению контроля за ростом и дифференцировкой клетки. Цитогенетические изменения выражаются в транслокации, амплификации, удвоении участков хромосом, которые могут привести к активации онкогенов или делеции участков хромосомы, способной вызвать инактивацию генов-супрессоров опухоли. Существует четыре класса протоонкогенов: факторы роста, рецепторы фактора роста, преобразователи сигналов рецептора фактора роста и факторы транскрипции.
Известно, что наиболее частым видом хромосомной аберрации в большинстве солидных новообразований является делеция 1-2 участков хромосомы, однако при базальноклеточном раке чаще всего наблюдается транслокация, поражающая различные участки хромосом, в то время, как делеция встречается редко. Тем не менее, несмотря на высокую частоту транслокаций при базальноклеточном раке, наличие активации онкогенов при этой опухоли доказано лишь в единичных исследованиях. Была выявлена высокая активность /os-онкогена при инфильтративных формах базальноклеточного рака, и низкая — в хорошо отграниченных опухолях. Однако эта активация не связана непосредственно с генетическими изменениями /os-гена и является вторичной, связанной с мутацией генов, отвечающих за транскрипцию/os-онкогена. Аналогично и bcl-2-ген, ответственный за запрограммированную гибель клетки, более активен при базалиоме, но при этом не происходит изменений его структуры.
Ряд исследователей обнаружили в небольшом количестве случаев базальноклеточного рака точечные мутации онкогенов H-ras и K-ras. Однако опухоли с ras-мутация-ми не отличаются по каким-либо клиническим или гистологическим признакам от тех, в которых ras-мутации не были найдены. Точечные мутации или амплификации в N-ras-базальноклеточном раке замечены не были. Эти данные говорят, что ras-активация играет вторичную роль в патогенезе базалиом и не является причиной опухолевой пролиферации базалоидных клеток. Мутации других онкогенов и их роль в развитии и прогрессии базальноклеточного рака в настоящее время изучены недостаточно. Полученные цитогенетические данные не указывают на изменение какого-либо определенного онкогена или гена-супрессора, имеющего важное патогенетическое значение в развитии базальноклеточного рака.
По-видимому, ни одно из генетических нарушений не является ключевым в патогенезе заболевания, возникновение базальноклеточного рака обусловлено, скорее, общей генной нестабильностью. Однако в середине 90-х годов появились сообщения о том, что в 9-й хромосоме генома человека есть ген, мутации которого приводят к развитию базальноклеточного рака. Вероятная причина мутаций — ультрафиолетовое облучение. УФО приводит к нескольким типам повреждения генов, включая образование фотодимеров, обрывов цепочки ДНК. Точечные мутации гена р53 под воздействием УФО выявляют в 40-56% случаев базалиом; кроме того, мутации xas протоонкогенов также обусловлены ультрафиолетовым облучением.
Показано, что факторы роста и цитокины играют ключевую роль в дифференциации и пролиферации клеток базальноклеточного рака. Так, при базальноклеточном раке отмечена активная выработка цитокинов, в частности, интерлейкинов-4, 5, 10. Подобный профиль цитокинов соответствует Th, которые активируют гуморальный и подавляют клеточный иммунитет.
Роль гормонов и простагландинов при базальноклеточном раке не столь велика.
В развитии опухолей солидного строения очень большое значение имеет ангиогенез, который необходим для возрастающей по мере роста потребности опухоли в кислороде и питательных веществах. Телеангиэктазии могут достигать больших размеров при базальноклеточном раке, а некроз центральной части опухоли (изъязвление) может быть обусловлен недостатком кровоснабжения. J.E. Wolf и W.R. Hubler, исследуя выработку факторов ангиогенеза в 20 случаях базальноклеточного рака, наблюдали активное новообразование сосудов и предположили, что в механизме ангиогенеза значительную роль играет фактор роста фибробластов.
Известно, что базальноклеточный рак растет медленно. На основании авторадиографических иследований с тимидиновой меткой показано, что митотическая активность в узловых базалиомах отмечается, главным образом, в периферических зонах опухолевых комплексов. В более агрессивных гистологических подтипах, таких, как инфильтрирующая или морфеаподобная базалиомы, митотические фигуры встречаются более часто и обнаруживаются по всей площади комплексов. Более точным индикатором пролиферации, выявляющим клетки, находящиеся в процессе подготовки к делению, т.е. в S-фазе клеточного цикла, является белок PCNA. Выявлено, что S-фаза в клетках базалиом более продолжительна (от 18 до 20 ч), чем S-фаза в нормальным кератиноцитах эпидермиса (16 ч). Иммуногистохимическое определение наличия PCNA в ядрах опухолевых клетках подтвердило данные исследований с тимидиновой меткой. В хорошо отграниченных узловых образованиях количество PCNA-положительных клеток составляет приблизительно 10-20% клеток опухоли, тогда как в более агрессивных опухолях их количество увеличивается до 30-40%. Существуют данные, что частота рецидивирования может коррелировать с высоким PCNA-индексом. В некожных новообразованиях доказано наличие связи этого показателя с прогрессией опухоли от дисплазии до рака и с ухудшением прогноза. Вероятно, такая корреляция может существовать и в базалиомах, но ее наличие пока еще не было доказано.
Опухолевая прогрессия — результат баланса между клеточной пролиферацией и гибелью клеток. Высокая пролиферативная активность, наблюдаемая в базальноклеточном раке, не коррелирует с медленным клиническим ростом большинства опухолей. Например, было установлено, что время удвоения для клеток базальноклеточного рака в среднем равняется 9 дням, тогда как опухоли в целом увеличиваются приблизительно на 1 -6 мм в год. Поэтому для базальноклеточного рака должна быть также характерна интенсивная гибель клеток. Она наиболее очевидна в крупных узловых базальноклеточных раках, с кистозным перерождением в центре опухоли. Базальноклеточный рак агрессивных гистологических подтипов не показывает столь очевидных признаков дегенеративных изменений. В медленно растущих подтипах базальноклеточного рака скорость роста может быть частично определена апоптозом, запрограммированной формой гибели клетки, то время, как в агрессивных типах апоптоз может быть снижен.
Ультраструктурными признаками апоптоза в клетке являются:
1) присутствие конденсации ядерного хроматина;
2) фрагментированное ядро с инвагинацией ядерной мембраны;
3) гладкая поверхность клеток вследствие потери периферических ворсинок;
4) разрушение цитоплазмы.
Такие фрагментированные клетки опухоли подвергаются фагоцитозу смежными кератиноцитами или мигрирующими макрофагами. Установлено, что процесс апоптоза регулируется белками-продуктами определенных онкогенов. В частности, белок онкогена bcl-2 является блокатором апоптоза. В одном из исследований было показано, клетки базальноклеточного рака интенсивно экспрессируют bcl-2. Однако такие исследования должны быть выполнены на материале большого количества разнообразных гистологических подтипов базальноклеточного рака, так как диапазон митотической активности и сферы действия апоптоза в разных подтипах может быть весьма обширен. Кроме того, было отмечено, что присутствие апоптотических клеток может значительно варьировать и в индивидуальных опухолях.
Амилоидное перерождение клеток опухоли также вносит определенный вклад в медленный клинический рост базалиом. В некоторых опухолях большая часть паренхимы замещена амилоидом, образовавшимся из опухолевых кератиноцитов.
Симптомы болезни Базально-клеточный рак (базалиома)
Базальноклеточный рак часто протекает бессимптомно, однако возможны изъязвление и кровоточивость. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.
Опухоль развивается из кератиноцитов базального слоя эпидермиса.
Выделяют следующие клинические формы базалиом: узловую, поверхностную язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли.
Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально-клеточного рака.
Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть — распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, бугристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Базльно-клеточный рак кожи характеризуется медленным инвазивным ростом. Она обычно локализована в первичном очаге; частота метастазирования составляет всего 0,0028-0,1%. Глубина инвазии и риск рецидива зависят от размеров, локализации и гистологических особенностей опухоли, давности заболевания, состояния иммунитета и других особенностей организма больного.
Самая опасная локализация — центральная часть лица (нос, носогубные складки, кожа вокруг рта и глаз), ушные раковины, волосистая часть головы.
Пигментированная форма базальноклеточного рака и поверхностная форма базальноклеточного рака, а также узелково-язвенная форма базальноклеточного рака, если она представлена мелким неизъязвленным узлом, хорошо поддаются лечению.
Остальные, и особенно склеродермоподобная форма базальноклеточного рака, представляют серьезную опасность.
Наличие в анамнезе базальноклеточного или плоскоклеточного рака значительно увеличивает риск развития новых злокачественных опухолей кожи.
Диагностика болезни Базально-клеточный рак (базалиома)
Визуальные методы диагностики. Клинические проявления базалиомы довольно характерны, и больших диагностических трудностей типичные случаи базалиомы не представляют. Как правило, на поверхности элемента имеются единичные или множественные очажки микроэрозий, покрытые легко отделяемыми корочками.
Лабораторные методы диагностики. Цитологическое исследование мазка-скарификата с эрозированных участков практически во всех случаях позволяет верифицировать диагноз.
Лечение болезни Базально-клеточный рак (базалиома)
При лечении базально-клеточного рака кожи используют электрокоагуляцию и кюретаж, иссечение, криодеструкцию, лучевую терапию и другие методы, в частности метод Моса: иссечение опухоли с интраоперационной микроскопией замороженных горизонтальных срезов для определения объема операции.
Выбор зависит от особенностей опухоли, возраста, общего состояния и пожеланий больного.
Дерматологи чаще всего используют электрокоагуляцию и кюретаж. Метод оправдан при небольших первичных опухолях низкой степени злокачественности с неопасной локализацией.
При необходимости провести гистологическое исследование прибегают к иссечению. Этот метод предпочтителен при опухолях с более злокачественным течением и опасной локализацией. Он позволяет также достичь лучших косметических результатов.
Показания к криодеструкции совпадают с показаниями для электрокоагуляции и кюретажа; при глубокой инвазии необходимо использовать криозонд.
К лучевой терапии прибегают нечасто, однако она весьма эффективна, а при невозможности хирургического вмешательства — незаменима. Лучевую терапию используют и как адъювантную при опухолях высокой степени злокачественности. Назначение лучевой терапии молодым больным требует взвешенного подхода из-за риска лучевого дерматита и индуцированных злокачественных новообразований.
Метод Моса позволяет максимально сохранить здоровые ткани. Он показан при рецидивных опухолях, опасной локализации, больших размерах или размытых границах опухоли, а также при необходимости очень бережного иссечения (например, при локализации на веке).
При поверхностной форме базальноклеточного рака возможно местное лечение фторурацилом (крем). В настоящее время исследуется эффективность инъекций фторурацила в очаг поражения.
При некоторых первичных опухолях с успехом применяют инъекции в очаг поражения интерферонов.
Фотодинамическая терапия (в/в введение фотосенсибилизирующего вещества с последующим облучением видимым светом) применяется при первично-множественных опухолях, однако метод недостаточно изучен.
Довольно широко используется лазерная хирургия.
Профилактика болезни Базально-клеточный рак (базалиома)
Людям с повышенным риском развития базально-клеточного рака кожи, особенно тем, у кого белая кожа и светлые волосы, рекомендуется избегать долгого нахождения под открытым солнцем. Используйте солнцезащитные очки для защиты нежной кожи век от ультрафиолетового света. Защитные головные уборы, тенты и т.п. также важны при проведении времени под открытым небом.
К каким докторам следует обращаться при болезни Базально-клеточный рак (базалиома)
Онколог
Дерматолог
znaniemed.ru

 Виды базалиомы по типу проявления
Виды базалиомы по типу проявления