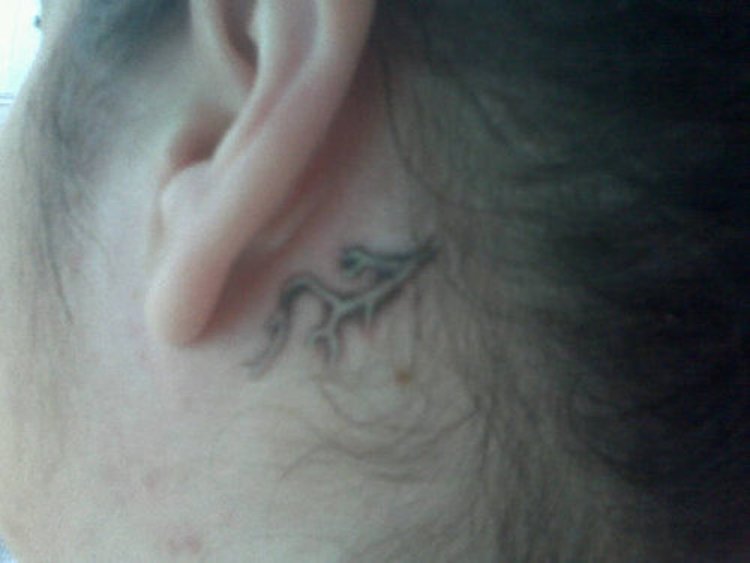
Корочки в ушах у взрослого человека: причины появления, лечение
Взрослый человек, когда чувствует появление корочек за ушами, обычно старается более тщательно выполнять гигиенические мероприятия. Моется по несколько раз в день, смазывает воспаленную область антисептиком. Если корочки за ушами не проходят, а воспаление переходит на волосистую часть головы, то к устранению дискомфорта привлекают официальную медицину – идут на прием к дерматологу.
По результатам анализа-мазка точно ставится диагноз и начинается лечение. Корочки в ушах у взрослого человека появляются при снижении иммунного статуса и могут свидетельствовать о развитии серьезных заболеваний – например, туберкулеза.
У взрослого человека в области вокруг ушей и внутри их сухие корочки могут появиться по разным причинам, ниже мы и рассмотрим, что именно провоцирует проблему.
Золотуха
Обычно золотуха развивается в детском возрасте, но на ее возникновение могут повлиять:
- обедненный рацион;
- вредные привычки;
- снижение иммунного статуса в связи с инфекционными болезнями или обострениями хронических заболеваний;
- нарушение обменных процессов в организме, связанных с функциональными расстройствами эндокринной системы;
- генетические факторы.

Развивается золотуха при внедрении в организм палочек Коха – бактерий, вызывающих туберкулез.
Этот симптом является одним из проявлений клинических форм заболевания.
Основной признак золотухи – образуются за ушами сухие корочки, имеющие желтоватый цвет. Кожа же становится очень бледной. Если корочку отодрать – а это случается часто, так как под корочками очень сильно кожа чешется – можно увидеть воспаленную красную поверхность эпидермиса, которая постоянно мокнет.
На туберкулез указывает дополнительная симптоматика: субфебрильная температура, потеря веса, лихорадочное состояние, возбуждение, вовлечение в воспалительный процесс подчелюстных лимфоузлов. В этом случае болезнь проявление золотухи возможно купировать только при лечении основного заболевания.
В остальных случаях для лечения золотухи в первую очередь нужно улучшить бытовые условия – обеспечить рацион с продуктами, включающими в себя комплекс витаминов, необходимых для здоровой жизнедеятельности.
Корочки смазываются мазью с антибиотиками и противовоспалительными средствами, могут назначаться препараты, нормализующие метаболические процессы в организме и антибиотики – эти средства принимают перорально.
Морской климат и воздушные ванны способствуют скорейшему выздоровлению.
Аллергия
Появление корочек на ушах и вокруг них может вызывать контакт с аллергеном. Негативную реакцию могут спровоцировать:
- неподходящие средства для мытья волос;
- ткань или мех головного убора;
- контакт с материалом серьг;
- дужками очков или наушников.
Лечение:
- устранение контакта с аллергеном;
- прием антигистаминных препаратов;
- нанесение на воспаленную область местных средств противовоспалительного и антиаллергенного действия.
Если аллерген долго установить не удается, есть риск возникновения экземы.
Экзема и дерматит
Эти заболевания вызываются механическим раздражением и аллергической реакций.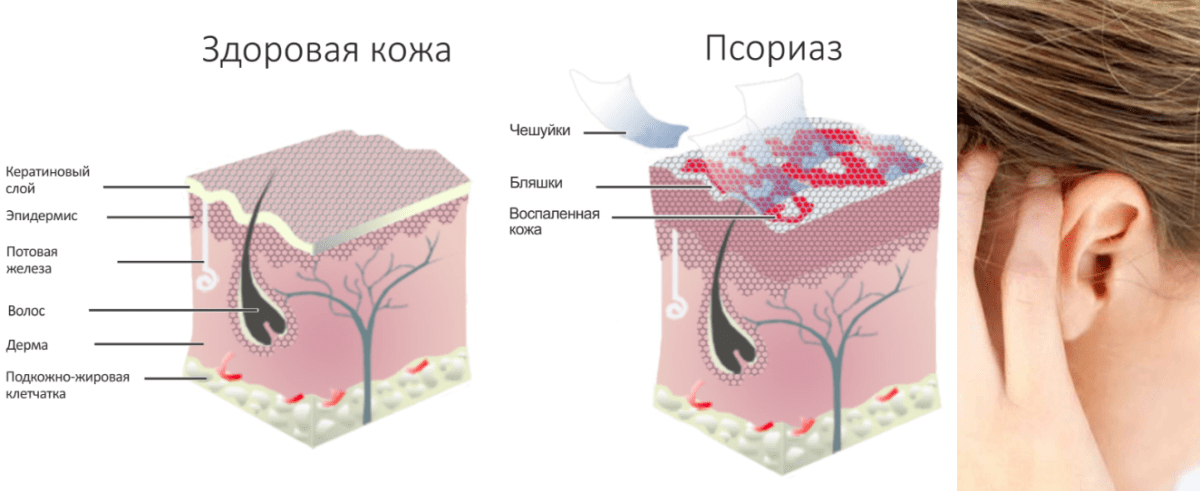 Толчком к развитию болезней может стать понижение иммунитета при инфекционных процессах.
Толчком к развитию болезней может стать понижение иммунитета при инфекционных процессах.
Для дерматитов наиболее характерно:
- образование корочек в ухе и вокруг слухового прохода;
- на коже появляются высыпания – мелкие папулы с серозной жидкостью;
- когда прыщики вскрываются, на их месте образуется воспаленная постоянно мокнущая кожа, на которой подсыхают корочки;
- проходы уха отекают.
Лечение такое же, как и при аллергии.
При экземе папулы с жидкостным содержимым появляются больше на ушных раковинах и вокруг них. Обострение продолжается 21-28 дней:
- Сначала кожа уплотняется и начинает зудеть;
- затем на месте «горящей» поверхности образуется сыпь, которая чешется так же интенсивно;
- если ее содрать, воспаленная пересушенная кожа трескается, на ней образуются мокнущие корки, окруженные мелкой сыпью.
Лечение:
- кожу обрабатывают масляными растворами и аэрозолями с оксикортом;
- для предотвращения вторичного инфицирования – чтобы не допустить присоединения грибковой инфекции – мокнущие места обрабатывают эфиром или антисептиками на спирту;
- при сухом шелушении предпочтение отдается мазям с противовоспалительными свойствами.

Если начать лечить экзему при первых симптомах, через 7-10 дней болезнь удастся остановить до стадии обострения. Сильный зуд купируется антигистаминными препаратами местного и общего действия.
Ушной грибок
У взрослых образование корочки в ухе может быть вызвано внедрением грибковой инфекции. Активное размножение условно-патогенной флоры, постоянно обитающей на теле человека, вызывается снижением иммунитета и нарушениями гигиенических правил.
Причем грибок активизируется не только, когда уши не моют, и в проходах скапливается сера и слущенный эпителий – благоприятная среда для развития спор – а когда омовения чересчур тщательные. В последнем случае смывается естественная смазка кожи, являющаяся защитой от внедрения грибка. Ушным микозом можно заразиться через чужие беруши или наушники, слуховые аппараты.
Симптомы ушного микоза:
- кожный зуд;
- головная боль;
- шум в ушах;
- образование серной пробки;
- ощущение, что ушной проход чем-то забит;
- выделения – серозные, гнойные или прозрачные – из ушного прохода.

Лечение – противогрибковые средства, которые вводят в ушные проходы с помощью ватной турундочки до полного выздоровления. Симптомы зуда устраняются антигистаминными средствами.
Золотуха и иные воспалительные процессы устранять трудно, так как к первичной инфекции в большинстве случаев присоединяется вторичная. При дерматитах, экземах и золотухе на воспаленной коже повышается активность грибковой флоры – Аспергиллы или Кандиды, при грибковом заражении может из анализа-мазка высеваться золотистый стафилококк.
Народная медицина помогает вылечиться от золотухи
Грибковую флору с помощью рецептов народной медицины не уничтожить, как и экзему, в появление которой огромную роль играют гормональные нарушения. Но в случае дерматитов или золотухи, которая не имеет инфекционной этиологии, можно воспользоваться рецептами из арсенала народной медицины.
Протирать раздраженную кожу настоями лекарственных трав: чередой, календулой, шалфеем, ромашкой, тысячелистником. Чтобы уменьшить количество высыпаний, составляют травяную микстуру.
Чтобы уменьшить количество высыпаний, составляют травяную микстуру.
Ингредиенты:
- череда;
- ромашка;
- крапива;
- девясил.
Смешивают в равных пропорциях, заваривают стаканом кипятка 1 ложку травяного сырья, протирают уши и кожу за ними 6 раз в день, а также принимают треть стакана отвара в течение дня равными порциями.
Мазь от золотухи – смешивают 1 часть толченого красного кирпича, по 2 части льняного масла и толченого древесного угля, 8 частей топленого нутряного бараньего жира.
Все это смешивается и замораживается. Наносится на воспаленные места в виде компресса. Тем, кто не готов лечиться колотым кирпичом, придется довольствоваться аптечными средствами.
Чтобы не возникало корочек за ушами, следует соблюдать такие требования:
- придерживаться правил асептики, не злоупотребляя ими;
- принимая солнечные ванны, закрывать уши от повышенного ультрафиолетового излучения – кожа на раковинах очень нежная;
- желательно отказаться от вредных привычек – курения;
- упорядочить собственный рацион – правильно и полноценно питаться;
- не пользоваться чужими наушниками или берушами, или хотя бы мыть их, если нет своих.

Соблюдая эти нехитрые правила, возможность заболеть золотухой, можно свести к минимуму.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Мокнет за ушами у взрослого: причины и лечение
Если мокнет за ушами у взрослого, это может быть симптом различных заболеваний. В первую очередь мокнущая кожа говорит о наличии какой-либо кожной болезни, поэтому лечение должно проходить под наблюдением врача.
Часто постоянная влажность за ушами может сопровождаться зудом, шелушением кожи, раздражением и жжением. Причины возникновения постоянно мокнущего участка за ухом устанавливают с помощью именно вторичных симптомов.
Золотуха у взрослых
Золотуха чаще всего встречается у детей, но любой взрослый не застрахован от этого заболевания. Почему необходимо своевременно лечить золотуху? Хотя само заболевание нестрашное, его осложнением может стать туберкулез, а инфекция легко попадает в мозг и вызывает там опасное для жизни воспаление.
Почему необходимо своевременно лечить золотуху? Хотя само заболевание нестрашное, его осложнением может стать туберкулез, а инфекция легко попадает в мозг и вызывает там опасное для жизни воспаление.
Золотуха является заболеванием кровеносной системы, поражает суставы и костную ткань, а также лимфатическую систему. Ее симптомы проявляются на коже: за ушами у взрослых чаще всего. При отсутствии лечения проявления золотухи на коже могут распространиться и на другие участки тела. Кожа, пораженная симптомом золотухи, сильно чешется и становится золотистого цвета, на ней образуется корочка, которая может со временем сходить.
Трещины за ушами в области мокнущих язвочек довольно опасны: инфекция может не только проникать в кровь, но и распространиться во внутренние органы уха, а затем через носоглотку в мозг, что смертельно опасно. Опасность золотухи у взрослого и в том, что болезнь может проявиться не сразу.
Золотуха — это не инфекционное заболевание, оно не передается от человека к человеку через телесный контакт или воздушно-капельным путем. Основные причины заболевания:
- неправильный рацион с недостатком витаминов;
- низкий иммунитет из-за недостатка физической активности;
- недостаточный уход за кожей, особенно в области ушей и ушного прохода.
Золотуха «обожает» сладости. Если человек злоупотребляет большим количеством конфет, шоколада и других кондитерских изделий, у него может возникнуть нетипичная аллергическая реакция, которая способна, в свою очередь, стать причиной золотухи. При появлении первых симптомов этого заболевания рекомендуется как можно чаще быть на свежем воздухе (в садах, парках, скверах, в лесу). При золотухе необходимо более тщательно следить за своим рационом — в нем не должно быть продуктов-аллергенов. В некоторых случаях болезнь может передаваться от родителей к детям, но никак при этом не проявляться.
Гнейс у взрослых
Гнейс — это хроническая патология. Она обусловлена наследственными нарушениями, при которых появляется воспаление кожи аллергического характера.
Она обусловлена наследственными нарушениями, при которых появляется воспаление кожи аллергического характера.
Чаще всего гнейс появляется за ушком и на голове у маленьких детей и в народе называется «молочными корочками». У взрослых он если и встречается, то довольно редко.
Толчком к появлению гнейса у взрослых может стать нервный срыв, частые аллергические реакции с протеканием на коже, плохое питание, отсутствие рациональных физических нагрузок и плохая экологическая обстановка в зоне проживания.
Гнейс характеризуется следующими признаками:
- возникновения папул за ушами, под локтями и коленями;
- образование шелушащихся участков, кожа на которых со временем трескается;
- появление чрезмерной сухости кожи, после чего она истончается, тускнеет и покрывается типичной пигментацией;
- кожа сильно чешется.
Гнейс может сопровождаться другими аллергическими заболеваниями: дерматитом (в том числе и на ушах), астмой и т. д.
д.
Наравне с зудом первым проявлением гнейса является шелушение и возникновение мокнущих пятен за ушами. Мокнущие пятна за ушами — первичный признак острого протекания болезни. Через некоторое время на их месте появляется отек, а затем формируется корочка.
Гнейс является одним из проявлений атопического дерматита. Лечить его самостоятельно нецелесообразно. Справиться с сильным зудом помогут успокоительные препараты, среди которых гормоносодержащие мази.
Гнейс за ухом может быть связан с попаданием в организм какого-либо аллергена. Поэтому при лечении необходимо применять антигистаминные препараты. Мокнущее пятно в области уха появляется после разрыва папулы, которая довольно характерна для гнейса. Открытая папула представляет опасность из-за высокого риска попадания в нее инфекции и, как следствие, возникновения гнойного воспаления.
Мокнущее пятно рекомендуется смазывать подсушивающими противовоспалительными препаратами. Желательно, чтобы они были с антибактериальным эффектом.
При лечении гнейса за ухом рекомендуется не принимать ванн и не находиться на открытом воздухе из-за риска возникновения осложнений в виде гнойных очагов. При острой фазе гнейса значительно возрастает риск инфекционного заражения вирусом герпеса. Поэтому не следует заниматься самолечением и нужно незамедлительно обратиться к врачу.
Трещины за ухом: причины и методы лечения
Обычно взрослый человек не сильно спешит в медицинское учреждение, если возникли какие-либо проблемы со здоровьем, тем более если речь идет о высыпаниях. Как правило, все списывается на плохую экологию или сильную утомляемость, плохое питание. Если появляются корочки за ушами, трещины или покраснения, то человек старается более тщательно следить за гигиеной. Но трещины за ушной раковиной могут появиться на фоне серьезных патологических процессов. Поэтому при появлении трещины за ухом следует незамедлительно обратиться к дерматологу, который проведет необходимые анализы и поставит диагноз, ведь причин такому состоянию множество.
Но трещины за ушной раковиной могут появиться на фоне серьезных патологических процессов. Поэтому при появлении трещины за ухом следует незамедлительно обратиться к дерматологу, который проведет необходимые анализы и поставит диагноз, ведь причин такому состоянию множество.
Возможные и достаточно быстро устраняемые причины
Прежде всего, не следует забывать о личной гигиене в любой области тела. Необходимо очищать не только область за ушами, но и регулярно очищать ухо от серы.
Другая распространенная причина – недостаток витаминов. Недостаток витаминов и полезных веществ особо остро ощущается в зимний период времени, кожа становится сухой и со временем может трескаться. В свете этого необходимо скорректировать питание, принимать витаминно-минеральные комплексы.
Сухость кожи – еще одна из причин трещин за ушами. Проблема в таких случаях лишь в том, что организму не хватает влаги. Это может быть связано с излишне сухим климатом в месте проживания человека или плохим питанием, недостаточным поступлением воды в организм. В зависимости от предполагаемой причины появления сухости кожи назначается и лечение, возможно, потребуется лишь больше пить воды и увлажнять область около ушных раковин.
В зависимости от предполагаемой причины появления сухости кожи назначается и лечение, возможно, потребуется лишь больше пить воды и увлажнять область около ушных раковин.
По этой же причине или после перенесенного инфекционного заболевания могут ослабнуть иммунные силы организма, что нередко приводит к проблемам с кожным покровом.
Стрессы – также достаточно распространенная причина. Как известно, все проблемы от нервов, не является исключением и кожный покров.
Трещины за ухом могут появиться на фоне гормонального сбоя, и чаще всего это происходит в период вынашивания плода. Хотя такие сбои могут быть у людей любого пола, возраста, например на фоне приема определенных лекарственных средств.
Еще одна причина – тепловая крапивница. Воспаление за ухом возникает на фоне закупорки потовых желез. Параллельно с этим появляется сильный зуд, покраснение, начинается шелушение и появляется корка за раковиной. Вероятнее всего, что никакого специального лечения не потребуется, попросту придется научиться правильно использовать увлажняющие средства и контролировать процесс потоотделения.
Однако причины могут быть намного серьезнее и требовать незамедлительного устранения и квалифицированной медицинской помощи.
Экзема
Эта патология может появиться в любом возрасте и у любого человека, на любой части тела. Контактный дерматит является лишь разновидностью экземы, появляющийся при контакте с аллергеном или определенным раздражителем. Трещины за ухом в таком случае могут возникнуть после использования шампуней, красок или других косметических средств по уходу за кожей и волосами. Вначале могут появиться волдыри или сыпь, а затем и трещины. Такому состоянию характерен сильный зуб и покраснение в области раздражения.
Назначаются мази от раздражения при таких видах дерматитов обычно с антигистаминным эффектом и салициловой кислотой. Также врач может рекомендовать использовать шампуни и средства по уходу за волосами с содержанием пиритиона цинка, селена. При тяжелой форме протекания дерматита могут быть назначены антибактериальные средства для приема внутрь.
Идиопатическая форма
Существует еще такое понятие, как мокнущая экзема за ушами и на других частях тела. Хотя это совершенно не научное название, в действительности такая сыпь называется идиопатической экземой. Характерная особенность заболевания – пузыри, которые со временем лопаются, и на этих местах появляется серозная жидкость.
Этот вид сыпи достаточно плохо поддается лечению. При этом воспалительный процесс может закончиться самостоятельно, но с обязательным обострением в ближайшем времени. По факту такая патология является хроническим заболеванием, но не заразным. От пациента в борьбе с сыпью требуется огромное терпение, придется исключить из жизни все раздражающие факторы, пересмотреть питание и ни в коем случае расчесывать высыпания, чтобы не допустить вторичного воспалительного процесса.
Дерматит
Проблемы с ушными раковинами могут возникнуть на фоне развития экссудативного дерматита. Сам дерматит может принимать две формы: хроническую и острую. Сыпь при такой патологии может появляться на любой части тела. Клиническая картина: язвы, папулы, прыщики, бляшки и прочее. Пациентов мучает сильнейший зуд, краснота в мести высыпания, шелушение и экссудативные выделения.
Сыпь при такой патологии может появляться на любой части тела. Клиническая картина: язвы, папулы, прыщики, бляшки и прочее. Пациентов мучает сильнейший зуд, краснота в мести высыпания, шелушение и экссудативные выделения.
При постановке диагноза врач прежде всего определяет причину появления дерматита. Пациенту придется отказаться от всех продуктов питания, которые могут стать причиной появления сыпи, к таким обычно относят: цитрусовые, алкоголь, тем более сладкий, чипсы, сдобу и прочее. Придется налегать на продукты, которые в своем составе имеют огромное количество витаминов группы В, есть постное мясо, кисломолочные продукты, сардины и другие.
В терапевтических целях врач назначит местные средства, которые обладают противовоспалительным и обезболивающим эффектом и будут способствовать регенерации клеток кожи. Для снижения количества токсинов и аллергенов назначаются энтеросорбенты, антигистаминные препараты. Если аллергическая реакция четко выявлена, то назначаются глюкокортикоиды. В качестве дополнительной терапии пациенту назначаются физиотерапевтические процедуры: гальванизация, ультрафиолетовое облучение, электрофорез, радоновые ванны и прочие.
В качестве дополнительной терапии пациенту назначаются физиотерапевтические процедуры: гальванизация, ультрафиолетовое облучение, электрофорез, радоновые ванны и прочие.
Себорейный дерматит
Еще один воспалительный процесс на кожном покрове, на фоне которого изначально появляются корки за ушными раковинами, на которых формируются со временем чешуйки (желтого или белого цвета). Провокатором данного вида сыпи является грибковая инфекция – малассезия.
Себорейный дерматит часто появляется у лиц с ослабленным иммунитетом, при наличии диагноза ВИЧ или болезни Паркинсона. Заболевание может быть отнесено к группе А, то есть жирный дерматит, и группе Б – сухой. Следует понимать, что вылечить данный вид кожной сыпи полностью невозможно, лишь проводить постоянный контроль над состоянием организма, чтобы не допустить рецидива.
Золотуха
Что это за болезнь? Многие люди действительно не знают, что это за заболевание, ведь оно чаще всего встречается у детей. Хотя может появиться и у взрослого человека. Это инфекционное заболевание, которое может быть вызвано нетуберкулезными и туберкулезными бактериями. Чаще всего такое состояние возникает на фоне нерационального питания и нарушения обмена веществ. Наследственность в данном случае имеет не последнее место, также имеют место неблагоприятные бытовые условия.
Это инфекционное заболевание, которое может быть вызвано нетуберкулезными и туберкулезными бактериями. Чаще всего такое состояние возникает на фоне нерационального питания и нарушения обмена веществ. Наследственность в данном случае имеет не последнее место, также имеют место неблагоприятные бытовые условия.
Что это за болезнь – золотуха? Достаточно сложное заболевание, а высыпания могут появляться не только на коже, но и на слизистых оболочках, на лимфоузлах и суставах, костях. Главное, вовремя обратиться к врачу, тем более если провокатором заболевания является палочка Коха, но определить это можно только после проведения ряда обследований, и только после этого может быть назначено адекватное лечение.
Псориаз
Это воспалительная дерматологическая патология, которая не выбирает возраст и пол. Часто псориаз появляется в области колен, локтей и головы. Точная причина появления этой проблемы по сегодняшний день не известна. Характеризуется очень густой и красной сыпью, которая покрывается чешуйками и корками. Если сыпь появляется на голове, то она зачастую переходит на область ушных раковин. Все лечебные мероприятия в данном случае направлены на приостановку дальнейшего развития сыпи по коже. Чаще всего для лечения используются кортизоносодержащие мази, могут назначаться фитопрепараты и проводиться инъекционная терапия.
Если сыпь появляется на голове, то она зачастую переходит на область ушных раковин. Все лечебные мероприятия в данном случае направлены на приостановку дальнейшего развития сыпи по коже. Чаще всего для лечения используются кортизоносодержащие мази, могут назначаться фитопрепараты и проводиться инъекционная терапия.
Ушной микоз
Еще одна причина, которая может привести к появлению трещины за ухом. Данная патология связана с внедрением грибковой инфекции в области уха. Не всегда микоз появляется на фоне несоблюдения гигиены, возможно, что сера скопился в ушных проходах, где невозможно достать самому человеку. Сера и слущенный эпителий являются прекрасной средой для развития грибковых спор.
Трещина за ухом у взрослого при грибковой инфекции может появиться на фоне использования чужих наушников или беруш, а также других приспособлений для ушных раковин. Больного может беспокоить головная боль, постоянный зуд в области уха, шум. Человеку может казаться, что в ушном проходе есть какой-то посторонний предмет, либо появилась серная пробка. В некоторых случаях из уха могут наблюдаться гнойные выделения, прозрачные или серозные.
В некоторых случаях из уха могут наблюдаться гнойные выделения, прозрачные или серозные.
Воспаление за ухом лечится в зависимости от вида грибка, который поразил ушную раковину. Если речь идет о плесневых грибках, то назначается «Нитрофунгин», «Итраконазол», «Нафтифин» или «Тербинафин». Если причина в дрожжевых грибках, то микоз лечат следующими препаратами: «Клотримазол», «Эконазол», «Флуконазол» или «Пимафуцин». При этом для пациента на первое место выходит чистота ушных раковин.
Гормональный дисбаланс
Если изменяется уровень некоторых гормонов, то могут возникнуть проблемы с кожным покровом, включая область за ушной раковиной. В частности, это андрогены, которые отвечают за выработку сала на коже. Если уровень гормона снижается, то кожа пересыхает, появляются трещины, корки и струпья. В группе риска женщины в период вынашивания плода и в момент менопаузы; лица, которые употребляют противозачаточные средства, некоторые другие препараты. В таких случаях чаще всего прибегают к заместительной гормональной терапии.
Детский возраст
Трещина за ухом у ребенка – достаточно распространенная проблема, но требующая непосредственного участия врача. Связанно это прежде всего с тем, что у малышей дерма еще достаточно рыхлая, соединительные волокна плохо развиты, а вены интенсивно наполняются кровью. Понятное дело, что этих факторов еще мало для развития воспалительных процессов, повреждения возникают на фоне общих изменений в организме или под влиянием локальных причин. Чаще всего трещинки появляются на фоне опрелостей или грибковой инфекции. Но причиной появления может стать дерматит, диатез или экзема.
Родители должны следить за рационом и вводить в него постепенно новые продукты. Очень важен температурный режим, то есть в помещении, где спит ребенок, должно быть тепло, но не жарко, воздух не должен быть сухим. Также рекомендуется тщательно подбирать порошки для стирки, чтобы они не вызывали раздражения на коже.
Фолликулит
Еще одно кожное заболевание, которое может вызвать растрескивание кожи. Это инфекционная патология волосяных фолликул, вследствие чего появляются волдыри, покраснения, раздражение и трещины. В зависимости от тяжести заболевания могут назначаться противогрибковые или антибактериальные средства.
Это инфекционная патология волосяных фолликул, вследствие чего появляются волдыри, покраснения, раздражение и трещины. В зависимости от тяжести заболевания могут назначаться противогрибковые или антибактериальные средства.
Часто используется мазь от раздражения под названием «Ретиноевая мазь». Несмотря на ее высокую эффективность, она достаточно часто вызывает раздражение. Если на протяжении 2-3 дней с момента начала использования началось сильное покраснение кожи, шелушение и новые прыщики, то от использования препарата придется отказаться.
Чем мазать сухую кожу новорожденного?
Сухая кожа у младенца – весьма распространенная проблема в первые месяцы его жизни. Сухость кожного покрова, шелушения и микротрещинки на лице, ножках или других частях тела, беспокоят малыша, заставляют чувствовать себя некомфортно. Но любящие родители способны помочь ребенку.Причины сухой кожи у младенцев
Как утверждают педиатры и дерматологи, в подавляющем большинстве случаев проявления сухости на поверхности кожи у младенца – естественное явление, закономерно вытекающее из смены окружающего микроклимата. Кожа новорожденного не до конца адаптировалась к воздушной среде после теплой и влажной материнской утробы.
Кожа новорожденного не до конца адаптировалась к воздушной среде после теплой и влажной материнской утробы.Однако сухость и шелушение кожи у младенца вполне может быть сигналом о недостаточном уходе или заболеваниях.
Сухая кожа у младенца часто беспокоит новоиспеченных родителей. Как избавиться от сухости и шелушения нежной детской кожи и не допустить этого в дальнейшем — читайте в этой статье
Внешние факторы, провоцирующие сухость:
- Холодное, ветреное время года.
- Недостаточно увлажненный воздух, использование нагревательных приборов, кондиционера, отсутствие влажной уборки помещения.
- Мыло или шампунь, не подходящие ребенку.
- Небрежный уход за паховой областью малыша.
- Применение в стирке порошков, не предназначенных для детской одежды.
- Купание в воде выше 37 °C – высокие температуры вызывают сухость кожи у малыша.
- Перегрев из-за чрезмерного укутывания новорожденного.

- Прямой контакт с раздражающими детскую кожу синтетическими тканями.
Внутренние нарушения работы организма, проявляющиеся сухостью:
- Недостаток в организме витаминов А и РР.
- Некорректное, несбалансированное питание ребенка после рождения (или матери во время беременности).
- Изменения в обмене веществ, нарушения работы внутренних органов.
- Атопический дерматит – кожное заболевание, характеризующееся зудом, краснотой, шелушением, раздраженностью кожи, наиболее часто выражается на щеках.
- Ихтиоз – «семейная» болезнь, передающаяся по наследству («рыбьи» чешуйки на коже).
Основные правила ухода за детской кожей
Сухая кожа у младенца нуждается в правильном уходе. Дети – хрупкие создания, их кожа тоньше и чувствительней кожных покровов взрослого человека в несколько раз.Именно поэтому необходимо обеспечить ребенку оптимальные условия (контролировать микроклимат комнаты, питание, приобретать качественную несинтетическую одежду, следить за гигиеной малыша, режимом дня).
Известный педиатр Комаровский сформулировал следующие правила по уходу за новорожденными:
- Идеальная температура воздуха в детской комнате должна составлять 18-20 °C. Влажность воздуха при этом достигает 50-70%.
- Ежедневная влажная уборка помещения без использования химических средств.
- Отсутствие в интерьере вещей, накапливающих много пыли (ковры, большие тканевые игрушки).
- Материалы для одежды и постельного белья должны быть натуральными, без вредных красителей.
- При стирке необходимо воспользоваться детским порошком – так у ребенка не возникнет аллергическая реакция. После стирки вещи обязательно прополоскать.
- Чрезмерного укутывания младенца нужно избегать.
- Маленьким детям не требуется подушка во время сна. Но о том, чтобы матрас был достаточно твердым (в идеале – ортопедическим), нужно позаботиться.
- Ежедневное купание после того, как ранка от пуповины заживет. До этого времени – обтирания детскими влажными салфетками или (с осторожностью) купание в кипяченой и отфильтрованной воде.
- Обработка ранки на пупке до заживления при помощи перекиси водорода, ватных палочек и зеленки.
- Прикасаться к ребенку можно исключительно чистыми руками с короткими ногтями и без украшений.
- Каждодневные прогулки (за исключением случаев, когда ребенок страдает повышением температуры тела). Если на улице жара или, напротив, мороз, затягивать пребывание на воздухе не нужно.
- Гимнастику и легкий массаж также нужно проводить каждый день.
- Питание осуществляется по смешанному типу (компромисс между кормлением по требованию и по жесткому часовому режиму): давать младенцу поесть нужно только после его сигнала, но интервалы между кормлениями должны оставаться в пределах 3 часов.
Детские кремы для сухой кожи
Если у младенца сухая кожа, ему необходимо два вида крема: увлажняющий и успокаивающий.Разница между ними в том, что увлажняющий крем восстанавливает защитную функцию кожи после купания, а успокаивающий применяется для профилактики опрелостей, раздражений, сыпи.
Детский гипоаллергенный крем «Умка» сочетает оба свойства – и увлажняет, и успокаивает. Этот крем помогает защитить нежную кожу, уменьшает воспаления, обладает лечебными свойствами. В его составе не содержатся парабены. Компоненты: пантенол, экстракт ромашки и масло оливы.
Французская эмульсия Mustela Stelatopia увлажняет кожу, восстанавливает эластичность, устраняет покраснение и зуд. Предназначена специально для сухой детской кожи, быстродействующая.
Крем Johnson’s Baby (бережный уход) обладает смягчающим, увлажняющим и питательным эффектом. Аромат средства приятный, отдушки не использованы. В составе содержатся экстракты алоэ, ромашки, оливы, масло подсолнечника и соевое.
Детский крем «Свобода» знаком каждому на постсоветском пространстве. Натуральные компоненты состава и небольшая стоимость привлекают родителей. Средство эффективно при опрелости, потнице, помогает избавиться от жжения, зуда, освежает и увлажняет кожу.
Как правильно купать ребенка с сухой кожей
Если малыш страдает сухостью кожи, специалисты рекомендуют проводить купание через день. В первые 30 дней жизни ребенка воду необходимо кипятить и фильтровать.В ванночку не следует добавлять марганцовку: дерматологи подчеркивают, что она обладает пересушивающим кожу воздействием.
Купать малыша нужно в теплой (36-37 градусов) кипяченой воде с добавлением трав
В качестве народных антисептических средств используются отвары трав (ромашки, календулы, череды). Также они рекомендованы к применению в купании детей с пеленочным дерматитом.
При купании младенца с сухой кожей для дополнительного увлажнения добавляют столовую ложку льняного масла.
После купания необходимо воспользоваться увлажняющим детским кремом.
Особенности ухода за сухой кожей головы
Педиатры утверждают: шелушащаяся кожа головы у младенца в возрасте до года – это норма.Тем не менее, необходимо исключить болезни и отрицательно влияющие на кожу головы факторы:
- следует сократить использование мыла и шампуней до 1 раза в неделю;
- нужно очищать воду от хлора при помощи фильтра или кипятить ее;
- влажность воздуха должна достигать 50% и не превышать 70%;
- в жаркое время года обязателен головной убор;
- одежда и белье должны быть только из натуральных тканей.
Особенности ухода за сухой кожей при аллергии
Если у малыша диагностирована аллергия, в результате которой появилась сухость кожи, возьмите себе на заметку следующие правила ухода:Не используйте для купания грудничка мочалки из грубых материалов
- Контролировать влажность воздуха в помещении.
- Отказаться от мочалок грубой текстуры.
- Вода для купания обязательно должна быть кипяченой.
- После купания кожу не растирать, а осторожно промокнуть полотенцем.
- Обрабатывать кожный покров гипоаллергенным увлажняющим кремом (Реальба, Mustela Stelatopia).
- Во время уборки не использовать аммиакосодержащие средства.
Что делать, если кожа у младенца сухая и трескается
Прежде всего, нужно выявить причину сухости. Необходимо проанализировать, осуществляется ли за ребенком должный уход.Влажная уборка детской комнаты обязательна, когда в семье грудничок
Помогут в этом процессе следующие ключевые вопросы:
- Достаточно ли увлажнен воздух?
- Проводится ли ежедневная влажная уборка?
- Как часто используются обогреватели или кондиционеры? Комфортна ли температура воздуха для малыша?
- Стало ли поведение младенца беспокойным?
- Давно ли стали заметны изменения в состоянии кожи?
- Контактирует ли ребенок с синтетическими тканями (одежда, игрушки)?
- Не менялось ли недавно питание сына или дочери?
- Проводилось ли тестирование на пищевые аллергены?
- Достаточно ли тщательно и аккуратно проводится гигиена младенца (особенно после мочеиспускания и дефекации)?
- Не слишком ли горяча вода для купания?
Если на кожных покровах ребенка наблюдаются трещинки, малыш чешется, часто трет кожу, возникает опасность занесения инфекции в детский организм. В этом случае необходимо проконсультироваться с врачом.
Самостоятельно применять сильнодействующие лечебные препараты запрещено. Однако облегчить самочувствие малыша можно внимательным соблюдением правил ухода (в соответствии с рекомендациями специалистов) и применением детского крема или масла.
Уход за кожей ребенка в зависимости от времени года
Педиатры отмечают, что кожа ребенка крайне чувствительна к перепаду температур – поэтому зимой и летом уход за ней будет отличаться.Зимой перед выходом на улицу обработайте кожу малыша защитным кремом
Уход зимой
В холодное время года на лицо и другие открытые участки кожного покрова малыша следует наносить специальный защитный крем. Такие кремы обладают повышенной плотностью, благодаря чему создается надежный липидный барьер на коже, препятствующий обветриванию.Использовать средство необходимо за полчаса до выхода на улицу.
Состояние ребенка во время зимней прогулки отслеживается при взгляде на его щечки: розовый цвет говорит о том, что малышу комфортно, а бледность или «мраморные» бело-розовые разводы – о том, что младенец сильно переохлажден. В этом случае следует скорее доставить его в теплое место.
Категорически запрещается растирать кожу при обморожении. Нужно подождать, пока малыш согреется, и нанести на вновь порозовевшие щечки «Д-Пантенол» или «Бепантен».
Для предупреждения простуды эффективно нанесение детского согревающего крема Masque baby aqua на грудь и конечности малыша.
Читайте также: Что такое серологическое исследование крови?
Если прогулка завершилась вовремя, дома после нее используют обычный увлажняющий крем для детей.
Уход летом
Летом у детей часто возникает потница, опрелости. Для профилактики дерматологи рекомендуют купать малыша 2 раза в день, обеспечивать естественную вентиляцию кожи.Для этого следует легко одевать ребенка, а по возможности – раздевать. Повышенное внимание нужно уделить своевременной замене подгузников и гигиене после испражнения.
Вовремя меняйте подгузники — это правило касается не только лета, но и вообще любого времени года
Во время купания следует сократить использование мыла. Также в жаркое время года не рекомендуется злоупотребление различными кремами, особенно на основе масел и вазелина – это приводит к закупориванию кожи.
Солнцезащитный крем с защитой от 30 SPF необходим в жаркое время года. Кроме того, полезно время от времени протирать лицо чистой водой.
Во время отдыха за городом приветствуется установка надувного детского бассейна, если погода теплая и безветренная.Чтобы кожа у ребенка не страдала от сухости, родители должны обеспечить правильный уход: комфортная окружающая среда, сбалансированный рацион, гипоаллергенные шампуни, кремы и стиральные порошки, ежедневная гигиена, использование увлажняющих средств после купания. Кроме этого, во время зимних морозов кожа малыша нуждается в защитном креме.
Источник: https://kidteam.ru/suxaya-kozha-u-rebenka-na-lice-nozhkax-prichiny-i-chto-delat.html
Сухая кожа рук и тела у новорожденного: почему и что делать
Кожа новорожденного отличается от кожи взрослого человека. Она значительно быстрее теряет тепло, потому что cоотношение поверхности тела малыша к его весу в разы больше, чем у взрослого.«У новорожденных очень тонкий эпидермис, — говорит Александр Прокофьев, врач-дерматовенеролог, медицинский эксперт марки La Roche-Posay. — Именно поэтому кожа младенца очень нежная и легкоранимая.
До определенного возраста она имеет недостаточно кислый pH (из-за низкой выработки кожного сала), поэтому более восприимчива к различным микробам.
Кроме того, в ней значительно меньше защитного пигмента меланина».
У новорожденных плотность потовых желез выше из-за меньшей, по сравнению со взрослыми, поверхности кожи. Но к моменту рождения эти железы не зрелы и не могут справляться с возложенной на них миссией — потоотделением. Поэтому при повышении температуры окружающей среды кожа младенца склонна к перегреванию.
По мнению Александра Прокофьева, «главная причина сухости кожи младенца — недостаточная работа его сальных и потовых желез. В утробе матери эти железы пребывают в спящем режиме и начинают активироваться только после рождения. Постепенно это физиологическое состояние уязвимости кожи исчезает».
Кожа новорожденных очень нежная, тонкая и легкоранимая
Есть еще несколько факторов, виновных в сухости кожи малышей.
- Слишком сухой воздух В сухом и теплом воздухе увеличивается нагрузка на несформированную терморегуляцию ребенка. Поэтому так важно использовать приборы-увлажнители.
- Перегрев Чрезмерное укутывание, купание в слишком теплой воде, жаркая погода — все это вызывает сухость кожи.
- Химические вещества Негативно сказываться на состоянии кожи детей могут стиральные порошки, дезинфицирующие средства, хлорированная вода, некачественные средства по уходу.
- Недостаток жидкости С первых месяцев жизни приучайте ребенка пить именно воду, а не сок, компот или чай.
- У мамы должны быть аккуратные коротко подстриженные ногти и чистые ухоженные руки. В противном случае есть риск травмировать нежную кожу младенца и занести инфекцию.
- Дважды в день крохе необходимо обрабатывать пупочную ранку до ее полного заживления.
- Следите за чистотой кожи малыша и меняйте подгузник каждые 3 часа или сразу после дефекации.
- Ежедневно купайте ребенка. Если качество водопроводной воды оставляет желать лучшего, то используйте кипяченую воду температурой не выше 37 градусов по Цельсию (и не ниже 34).
Умывайте новорожденно ватным диском, смоченным в кипяченой воде
- Голова В теменной области у новорожденных часто образуются сухие шелушащиеся корочки — гнейс. За полчаса до купания ребенка смазывайте их теплым вазелиновым или растительным маслом, а во время мытья аккуратно смывайте с кожи головы. Если с первого раза не удастся очистить кожу головы, ничего страшного. Повторите обработку кожи во время последующих купаний. Главное — не ковырять кожу и не отрывать корочки, чтобы не вызвать дополнительное раздражение кожи.
- Лицо Проблема сухости может возникнуть из-за частого контакта с водой (особенно жесткой), пересушенного воздуха в помещении, жаркой и ветреной погоды. Протирайте кожу лица новорожденного 2 раза в день ватными дисками, смоченными в кипяченой воде. Не забывайте очищать и заушные складки. Затем наносите увлажняющий крем.
- Тело Сухость может появиться из-за контакта с одеждой, которая содержит частички моющих средств или агрессивные красители. После того как зажила пупочная ранка, используйте для купания специальные увлажняющие масла или отвар ромашки. Сушите кожу ребенка, не растирая ее, а нежно промакивая мягким полотенцем. Затем наносите увлажняющий крем для новорожденных.
Спровоцировать сухость кожи могут ошибки при уходе за ребенком.
- Слишком долгое купание в ванночке. Новорожденных купают не дольше 7-8 минут.
- Длительное использование подгузников. Менять их, как мы уже говорили выше, необходимо каждые 3 часа или сразу после дефекации. Между сменами важно делать воздушные ванны.
- Неправильное удаление корочек на голове. Ни в коем случае нельзя их отрывать, иначе есть риск травмирования кожи и присоединения инфекции.
Купать новорожденного лучше в кипяченой воде
Одна из причин сухости кожи у малышей — состав молока матери (он во многом зависит от рациона кормящей мамы) или реакция на молочную смесь. При искусственном вскармливании придется пройти путь проб и ошибок. Если наблюдаете сухость и покраснения кожи крохи, перейдите на гипоаллергенное питание.
Кормящей маме советуют убрать из рациона молоко, красную рыбу, кофе, шоколад, красные овощи и фрукты. Если кожа малыша и после этого остается сухой, обратитесь за консультацией к педиатру.
- Увлажняйте воздух в помещении, где находится малыш.
- Используйте для купания кипяченую воду или установите фильтр — часто сухость кожи у новорожденных вызывает высокое содержание хлора в водопроводной воде.
- Для стирки детских вещей используйте специальные стиральные порошки.
- После купания или подмывания смазывайте кожу малыша детским маслом или кремом.
- Кормящим мамам стоит избегать употребления продуктов, способных вызвать аллергическую реакцию.
Например, масло для ванной и душа Lipikar от La Roche-Posay. Оно бережно очищает и успокаивает кожу младенца, восстанавливает защитный барьер и устраняет чувство стянутости, обеспечивает интенсивное восполнение липидов.
После купания кожу необходимо увлажнить, для этого подойдет успокаивающий мультивосстанавливающий бальзам La Roche-Posay Cicaplast Baume B5.
Источник: https://skin.ru/article/suhaja-kozha-u-novorozhdennogo/
Что делать при шелушении кожи у новорожденного
На второй неделе жизни мамы могут заметить шелушение кожи у новорожденного. Оно может проявиться на любой части тела. Маме не нужно бежать к доктору и беспокоиться, если шелушение кожи у новорожденного ребенка не сопровождается покраснением и опуханием.Это просто реакция организма на смену окружающей среды, ведь теперь вместо околоплодных вод его окружает воздух. Это может продлиться 2 недели, после чего бесследно исчезнет, даже если ничего не делать. Но мама может предотвратить развитие этой реакции и снизить проявления – своим уходом.
Как выглядит шелушение кожи у новорожденных
Проявляется шелушение кожи у новорожденных малышей в разных местах. Оно может быть даже на голове и на пятках и выглядит как светлые чешуйки и корочки. С кожи как будто сходит сухая шелуха. Она может быть белесой или желтоватой. Ни в коем случае нельзя снимать, сдирать ее насильно. Она должна сойти сама либо при помощи косметических средств и распаривания.Почему появляется шелушение у новорожденных на теле
Причины шелушения кожи у новорожденных на голове до конца не известны. А вот что касается остального кожного покрова, то причина кроется в том, что в первые дни жизни железы еще не вырабатывают защитных липидных веществ. Тогда при контакте с воздухом происходит пересыхание и отшелушивание верхнего слоя.Но иногда адаптационное шелушение кожи у новорожденного на теле могут провоцировать негативные факторы, связанные с питанием, одеждой, микроклиматом. И в таких ситуациях ребенку можно помочь перенести этот период без интенсивного шелушения, если правильно ухаживать за кожей.
- Причина 1: слишком сухой воздух в детской комнате, особенно в зимний период – из-за работы радиаторов отопления.
- Решение: добиться уровня влажности воздуха 50-70%, для этого можно использовать специальный прибор-увлажнитель либо развешивать на радиаторах мокрые махровые полотенца и ставить миски с водой в комнате.
- Причина 2: частое купание, добавление марганцовки (обладающей свойством сушить кожный покров).
- Решение: младенца купают не чаще 1 раза в сутки, до заживления пупка – в кипяченой воде.
- Причина 3: неправильное купание – применение моющих косметических средств (пенок, гелей) каждый день.
Причина 4: если после прогулок появляется шелушение кожи у новорожденного на лице, значит, она обветривается, обмораживается или обгорает на солнце.
- Решение: за полчаса до выхода на улицу наносить питательный зимний или летний солнцезащитный крем, закрывать малыша в коляске от ветра.
- Причина 5: аллергическая реакция на какой-либо продукт, употребляемый с пищей мамой и попадающий к малышу с грудным молоком.
- Решение: отслеживать, какие продукты кушала мама перед появлением шелушения кожи у новорожденного на лице и других частях тела.
- Причина 6: шелушение кожи у новорожденного на ногах, руках, туловище появляется после появления новой одежды или ее стирки – аллергическая реакция на ткани и моющие средства.
- Решение: надевать распашонки, боди и ползунки только из дышащих 100% хлопковых тканей, использовать только детский стиральный порошок или заменить его на другой.
- Причина 7: шелушение кожи головы у новорожденного от чепчика или шампуня.
- Решение: важно надевать чепчик соответственно температуре и не допускать перегрева головы и потливости, а также не использовать шампунь для взрослых.
Читайте также: Как проявляется краснуха у детей?
Если мамам непонятны причины шелушения кожи у новорожденных, им остается только прилагать все усилия, чтобы максимально исключить каждый фактор влияния на нежную кожу младенца. А также мама может попробовать деликатно устранить результаты шелушение кожи у новорожденного уходом – своевременным и мягким.
Правильный уход и профилактика шелушения кожи у новорожденного
Зная, чем мазать кожу новорожденного при шелушении и какие принимать меры, вы сможете сгладить процесс адаптации малыша к жизни в новой среде.- Если увидели шелушение кожи у новорожденного на животе и в паху, старайтесь реже использовать подгузники и чаще позволять этой части тела находиться в естественных условиях.
- При шелушении кожи головы у новорожденного возьмите растительное масло, прокипятите на водяной бане, остудите и нанесите на корочки. Наденьте крохе чепчик, а через час искупайте – распаренные остатки шелушения уберите ватным диском или путем вычесывания мягкой щеточкой.
- После купания нельзя растирать кожу жестким полотенцем – можно лишь промокать ее специальным детским махровым.
- Искупав малыша, нанесите увлажняющее молочко или масло. Главное, чтобы в его составе не было ланолина, который часто провоцирует аллергическую реакцию.
- Если кожа негативно реагирует на косметические средства для тела шелушением, замените их теплым растительным маслом: оливковым, подсолнечным, персиковым, из ростков пшеницы.
- Шелушение кожи у новорожденного на лице может быть спровоцировано увлажняющим кремом, нанесенным непосредственно перед выходом на улицу в прохладный сезон.
- Если довольно сильно беспокоит сухость кожи новорожденного, шелушение, при обработке покровов маслом не забывайте про складку на шейке, за ушами, между пальцами, в паху и ягодицах, а также под мышками и на локтях.
Полезные советы для родителей
Иногда причина шелушения кожи у новорожденного может крыться совершенно в неожиданных факторах. Если вам не удается справиться обычным уходом с этим проявлением и оно только усиливается, обратите внимание на следующие вещи.- Не спит ли домашнее животное на белье и одежде малыша, не контактирует ли с ним непосредственно. Если это так, исключите подобное влияние шерсти на кожу.
- Если в домашней водопроводной воде слишком много хлора, используйте фильтр для любой воды, контактирующей с младенцем, даже для купания и стирки белья.
- Во время грудного вскармливания маме нужно отказаться от сладкой сдобы и пончиков, молочного шоколада, блюд с большим количеством консервантов и красителей, которые могут провоцировать избыточное шелушение.
- В стиральном порошке не должно быть интенсивно пахнущих ароматизаторов и хлора. Кондиционер-ополаскиватель использовать не нужно. Даже если это не помогает, стирать распашонки и прилегающую к телу одежду детским мылом.
- После купания нужно использовать полотенце из светлого материала, то есть, не окрашенного. Краситель в составе ярких и темных полотенец тоже способен привести к шелушению.
Если шелушение кожи у новорожденного ребенка сопровождается беспокойством, зудом, воспалением, покраснением – нужно обратиться к педиатру, чтобы исключить такие опасные заболевания как себорея, лишай или атопический дерматит.
Источник: https://bezsoski.ru/chto-delat-pri-shelushenii-kozhi-u-novorozhdennogo/
Сухая и шершавая кожа у ребёнка: что это и как помочь грудничку?
Сухая кожа у грудничка – распространённое явление у деток первых месяцев жизни. Сухость может сопровождаться появлением микротрещин и шершавых пятен на коже, шелушением.При этом малыши чувствуют себя дискомфортно, становятся беспокойными, капризными. Как же помочь ребёнку и избавить его от неприятных ощущений,читайте в статье.
Особенности и функции детской кожи
Новорождённые имеют очень тонкую легкоранимую кожу, которая очень быстро теряет тепло. Она также имеет недостаточный уровень pH до определённого момента, что вызывает различные микробные заболевания.Помимо этого, у грудничков очень низкая концентрация меланина – пигмента, защищающего от ультрафиолетовых лучей.
Толщина детской кожи становится близкой ко взрослым параметрам только к 7 годам.
Эпидермис – важнейшая часть человеческого тела, выполняет следующие функции:
- Защитную. У новорождённых это качество слабо выражено, поэтому их кожа часто воспаляется и повреждается.
- Дыхательную. Кожный покров поглощает кислород и эвакуирует углекислый газ. Интенсивность кожного дыхания у младенцев намного сильнее, нежели у взрослых.
- Чувствительную. Рецепторы, воспринимающие раздражение, локализованы именно в коже. У грудничков самыми чувствительными частями тела являются руки, лицо и подошвы ножек.
- Терморегуляционную. Эпидермис отдаёт тепло и испаряет пот. У малышей терморегуляция несовершенна, поэтому они быстро перегреваются и переохлаждаются.
- Иммунную. Кожа включает клетки, осуществляющие многие иммунные реакции.
Что влияет на сухость кожи
Сухая кожа у новорождённого – естественное явление, обусловленное сменой микроклимата. Эпидермис не полностью адаптируется к привычной взрослому человеку среде, он страдает после влажного и тёплого микроклимата утробы.Но в некоторых случаях шершавые пятна на теле у грудничка могут указывать на недостаточный уход либо патологию.
К основным причинам сухой кожи у ребёнка относят:
- Недостаточный уровень влажности в детской комнате. Особенно часто сухие пятна на коже выявляются в холодное время года, когда греют батареи или используется обогреватель воздуха.
- Неправильная гигиена. Грудничков нельзя мыть каждый день, применяя моющие средства. Деток нужно обмывать обычной водой, а жидкое мыло применять один раз в неделю. Эпидермис может высохнуть и от редких гигиенических процедур, когда развивается воспалительный процесс и возникают сухие пятна на коже, которые шелушатся.
- Некорректное функционирование потовых и сальных желез. Эти железы начинают функционировать только после того, как ребёнок появляется на свет. Со временем сухость этой этиологии устраняется самостоятельно.
- Нарушенный обмен веществ. Это может быть вызвано патологиями поджелудочной либо щитовидной железы.
- Дефицит витаминов. Он обычно выявляется у деток, которых кормят грудью, если мама не получает витамина E и A.
- Аллергические проявления. Сухой дерматит возникает как реакция на продукты питания, которые употребляет мама, медикаменты, продукты гигиены, подгузники.
Если вы кормите ребёнка смесью, то не забывайте давать ему пить воду.
Ведь жажда – основополагающая причина сухого эпидермиса. Питание ребёнка – немаловажный фактор, влияющий на состояние кожи. Важное значение имеет рацион кормящей женщины либо выбор молочной смеси.
Шелушения кожи у грудничка возникают, если мама питается овощами красного цвета, форелью, сёмгой, шоколадом, пьёт много кофе. Организм грудничков не способен воспринимать подобную продукцию.
Отдельно о дерматите
В основе атопического дерматита у младенцев лежит воспаление аллергического характера. Патология связана со сбоями в работе иммунной системы, когда раздражитель действует на малыша извне и одновременно находится в детском организме.Аллергены запускают нездоровую реакцию, начинают появляться очаги воспаления, в которых сконцентрированы болезнетворные клетки. Они синтезируют активные вещества, которые поддерживают воспаление даже после устранения раздражителя.
Усилить аллергическую реакцию может присоединение грибковой инфекции. В таком случае требуется продолжительная противовоспалительная терапия.
На начальном этапе дерматит проявляется появлением сухих розовых пятен на животе и на лице у ребёнка.
Другими признаками атопического дерматита выступают:
- шершавая сухая шелушащаяся кожа;
- интенсивный зуд;
- появление опрелостей.
Методы терапии
Если сухость детской кожи не связана с болезнью, и её причина устранена, то улучшить состояние эпидермиса можно и дома. Выбирайте препараты с содержанием витамина E, декспантенола, экстрактов растений.Можно воспользоваться лечебными кремами, мазями, а также косметическими маслами: Бепантен, Бюбхен, миндальное, персиковое масло. Средства хорошо смягчают кожу, заживляют и увлажняют эпидермис.
При сухой коже нельзя купать кроху в ванночках с добавлением череды, коры дуба, ромашки. Травы оказывают выраженное подсушивающее действие.
Рекомендации по уходу
Чтобы сухость не повторилась вновь, организуйте для ребёнка здоровую среду обитания.Оптимальная температура воздуха в детской комнате не должна превышать 22 градуса – более высокие значения ведут к высушиванию воздуха. Помещение, где находится малыш, да и весь дом, должны содержаться в чистоте: несколько раз в неделю делайте влажную уборку.
В зимний период пользуйтесь увлажнителем воздуха, если такового не имеется, развешивайте на батареи мокрые полотенца. Стирайте вещи малыша только качественным детским порошком, и всегда проглаживайте их с обеих сторон.
Приобретайте детские предметы гардероба только из натуральных тканей, синтетическая одежда вызывает раздражение кожи.
Особого внимания требует ежедневный уход. Купание позволяет не только содержать чадо в чистоте, но и улучшает циркуляцию крови, укрепляет нервную систему ребёнка. Летом почаще умывайте крохе лицо ватным диском, смоченным в воде, а также ежедневно купайте.
Читайте также: Чем увлажнять кожу новорожденного?
Кожа на ягодицах и в области паха должна вымываться после каждой смены подгузника, не используя мыла. Чтобы эпидермис не начал сохнуть и шелушится, смазывайте попку кремом под подгузник. Также можно пользоваться присыпкой, но не одновременно с кремом.
Ошибки родителей
- Некоторые мамы и папы, сами того не желая, ухудшают состояние детского эпидермиса.
- Продолжительные водные процедуры – купание не должно длиться более 10 минут.
- Купание в горячей воде – температура воды не должна превышать 37 градуса.
- Редкая смена подгузника – меняйте памперс один раз в 2 часа.
- Отсутствие воздушных ванн – малышу нужно ежедневно позволять быть без подгузника в течение небольшого промежутка времени.
- Удаление корочек на голове – подобные действия ведут к повреждению кожи и её инфицированию.
Это может вызвать аллергические реакции и даже неврологические нарушения.
Заключение
Сухая кожа у грудничка не должна пугать родителей, ведь это естественное состояние. Следуя описанным рекомендациям, можно легко увлажнить и восстановить эпидермис.Насторожить должна ситуация, если сухость не проходит длительное время, и ребёнок при этом беспокойный, плаксивый. В таком случае обратитесь к дерматологу.
Источник: https://its-kids.ru/suhaya-i-shershavaya-kozha-u-rebyonka.html
Сухая кожа у новорожденного: что делать при шелушении у младенца
Новорожденный малыш своим появлением приносит не только радость и счастье, но и множество поводов для беспокойства, связанных с его здоровьем. Одним из них является сухость кожных покровов, которая доставляет малышу большой дискомфорт.Новорожденные часто страдают от сухости кожи
Особенности кожи новорожденного
У только что родившегося малыша слой эпидермиса гораздо тоньше, чем у взрослых, поэтому кожа такая мягкая и нежная, а также очень уязвимая.Соотношение поверхности к массе тела у новорожденных гораздо больше, чем у взрослых, поэтому потеря внутреннего тепла, а также перегрев происходят в разы быстрее.
Кожное сало и защитный пигмент меланин у младенцев почти не вырабатываются, что обуславливает почти нейтральный (а не кислый, как обычно, уровень pH) и повышенную восприимчивость к воздействию микробов.
Что вызывает сухость кожи у малышей
Сухая кожа рук и ног причины и лечениеСразу после рождения ребенок покрыт защитной смазкой, напоминающей сырную пасту, которую при первой обработке счищают педиатры. При контакте с внешним воздухом кожа малыша, оставшись без смазки, подсыхает и может отшелушиваться в течение 3-4 недель, это физиологический процесс, не требующий вмешательства.
Сухая кожа у новорожденного может начать трескаться и шелушиться под воздействием таких факторов, как:
- Повышенная или пониженная температура окружающей среды, снижающая увлажненность воздуха;
- Слишком длительное пребывание в воде, которая смывает и без того тонкую защитную сальную прослойку;
- Использование обычного «взрослого» туалетного мыла, которое, помимо сухости, может вызвать раздражение кожи грудничка.
- экзема;
- дерматиты;
- ихтиоз;
- буллезный эпидермолиз и другие.
Важно! Если ребенка беспокоит непрекращающийся зуд, появляется отечность или кровоточивость ранок на коже, начинается жар, необходимо срочно посетить педиатра.
Важность питания
Начать подсыхать кожа у грудничков может по причине неподходящей молочной смеси – на искусственном вскармливании или при реакции на рацион матери – при грудном. Сухость и покраснение могут возникнуть у младенца, если в составе материнского молока много веществ из шоколада, красной рыбы, кофе и красных овощей, не воспринимаемых организмом ребенка.Если причина неприятностей с кожей обусловлена питанием, следует переходить на гипоаллергенные смеси, а маме садиться на диету.
Правила ухода
Для предотвращения появления сухой кожи у новорожденного или грудничка необходимо правильно ухаживать за ним с первых дней.Должны быть созданы максимально комфортные условия для малыша, ведь сам он еще не может сказать, что ему не нравится.
Помещение необходимо всегда содержать в чистоте, влажность воздуха – на оптимальном для ребенка уровне. Все, что прикасается к чувствительной коже, должно быть натуральным и нежным.
Крем для очень сухой кожи рук
Если ребенку холодно, он начинает инстинктивно поджимать ножки, кожа ладоней и стоп становится прохладной, следует тут же укрыть его. При перегреве младенец становится красным, тут поможет воздушная ванна.Особый уход самым маленьким требуется при ежедневном туалете.
Утреннее умывание лица проводится ватным диском, смоченным в подогретой воде, носовые ходы от молочных корочек и слизи чистятся ватным жгутиком с детским маслом.
Особо тщательного ухода требует кожа малыша в ягодичном и паховом районах – именно эти места чаще всего контактируют с агрессивными средами (кал и моча) и чаще всего страдают от сухости и шелушения. Во избежание таких неприятностей следует чаще менять новорожденным подгузники – после каждого туалета.
Перед заменой малыша тщательно подмывают проточной водой, после чего мягко промокают полотенцем (при недоступности домашних условий можно использовать детские влажные салфетки). Желательно использовать специальный крем под подгузник, который будет защищать нежную кожицу от влаги и других раздражений.
Важным уходовым моментом является ежедневное купание, которое помогает содержать уязвимую кожу в чистоте, а также способствует улучшению циркулирования крови и укреплению нервной системы малыша.
Во время купания следует тщательно промыть все кожные складки, особенно в районе половых органов и ягодичек. Также специальным детским шампунем моется голова, чтобы избежать появления себорейных корочек из-за частого потения.
После купания и промокания (не вытирания!) влаги, кожу младенца посыпают присыпкой на тальковой основе.
Важно! Нельзя на одних и тех же участках использовать присыпку и детский крем.
Если у младенца сухая кожа
Если кожа у новорожденного начала сохнуть и шелушиться, следует обеспечить ему особый уход. Для купания таких деток лучше использовать не мыло, а специальные пенки на основе лечебных трав.Они хорошо очищают тельце малыша от загрязнений, действуют как антигистамины и противовоспалительные средства, однако не сушат и не раздражают его по причине отсутствия в составе щелока.
Для принятия полноценной ванны достаточно несколько капель такой пенки.
Если кожа облазит на руках
Часто у малышей образуется сухая корочка на темечке. Такую кожу надо мазать подогретым маслом и через 30 минут аккуратно смыть в ванной, помогая мягкой щеткой-расческой.
Обратите внимание! Отковыривать корочки и отрывать их нельзя, иначе начнется раздражение на нежной кожице.
Сухую кожу на голове малыша надо убирать щеткой
Для деток со склонностью к подсыханию кожи важно, чтобы одежда была проглажена, особенно с внутренней стороны. Глажка в течение нескольких первых месяцев жизни необходима для того, чтобы выпарить следы стирального порошка.Совет. Перед тем, как использовать новое косметическое средство, необходимо обязательно делать его проверку на аллергичность, нанеся немного на плечико ребенка или за ухо и проследив, не появилось ли раздражение.
Если у младенца сухость кожи связана с заболеваниями, одновременно с основным лечением применяются специальные мази, спреи, увлажняющие компрессы, назначаемые педиатром и дерматологом.
Последствия сухости кожи у новорожденного
Если за кожей малыша ухаживать неправильно и допустить ее пересыхание и шелушение, вредные вещества, находящиеся в окружающей среде, могут легко проникнуть в организм ребенка через поврежденную кожу и вызвать разные неприятности со здоровьем: от аллергии до неврологических нарушений. Также травмированная кожа открывает путь различным микробам и вирусам. Типичные ошибки, которые могут привести к сухости кожных покровов:- слишком продолжительное купание;
- долгое пребывание в одном и том же подгузнике щелока – заменять их необходимо не реже раза в 2-3 часа и незамедлительно после того, как малыш покакал;
- пренебрежение воздушными ваннами;
- грубое очищение корочек на головке;
- неправильное удаление корочек на голове, ни в коем случае нельзя их отрывать, иначе есть риск травмирования кожи и присоединения инфекции.
Меры профилактики
Предупредить болезнь легче, чем потом лечить ее. Для профилактики сухости кожи у новорожденных необходимо соблюдать определенные условия:- отказ от «взрослого» мыла при уходе за ребенком;
- ограничение времени купания;
- применение увлажняющих лосьонов после водных процедур;
- стирка одежды только спецсредствами для детей;
- использование комнатных увлажнителей воздуха, особенно в период отопительного сезона;
- подбор гардероба малыша строго с учетом текущих погодных условий;
- выбор только качественных подгузников, которые впитывают не только мочу, но и жидкий кал новорожденного.
Какие средства для ухода выбрать
Вся косметика, которая будет использоваться в уходе за малышом, должна быть качественной, сертифицированной, храниться в надлежащих условиях и иметь достаточные сроки годности.Дополнительная информация. Дерматологи рекомендуют использовать разные средства от одного производителя, чтобы избежать неприятных реакций со стороны чувствительной кожи новорожденного.
В составе средств для ухода не должно быть:
- силикона;
- парабена;
- красящих веществ;
- синтетических масел;
- любых химических соединений, признанных вредными (лаурил сульфат, парафин, вазелин).
В «приданном» у малыша должны быть: детское мыло, специальный детский шампунь, влажные салфетки из хлопка, универсальный детский крем для увлажнения и смазывания складочек, снятия раздражения, детское масло после купания.
Кожа младенца нежная и бархатистая. В то же время она очень тонкая и ранимая. Для того чтобы на ней не появились сухость и раздражение, необходимы тщательный уход и подбор косметических средств для малыша.
Источник: https://ameno.ru/uxod-za-licom-i-telom/suxaya-kozha-novorozhdennogo.html
Профилактика опрелостей у новорожденных: причины появления опрелости
Желательно, чтобы в их составе не было парабенов, синтетических консервантов, ароматизаторов и красителей.
Чтобы бороться с избыточной влажностью кожи, можно добавлять в воду при купании отвары некоторых трав или использовать слабый раствор марганцовки (перманганата калия). Череда и кора дуба подсушивают кожу и стимулируют ее защитные свойства, а ромашка, чистотел и крапива оказывают противовоспалительное действие. Готовые сборы необходимых трав можно купить в аптеке. Учитывая, что травы могут вызывать аллергию, перед купанием рекомендуется сделать тест: нанести травяной отвар на участок кожи и подождать – если появилось покраснение, значит, использовать этот сбор не нужно. Лучше применять каждый вид трав отдельно, в случае заваривания травяного микса сложно будет определить, на какой именно компонент развилась реакция.
Для борьбы с повышенной влажностью кожи часто используют присыпки, представляющие собой смесь порошкообразных веществ минерального или растительного происхождения. Основные компоненты присыпок — тальк или крахмал, который получают из картофеля, риса или кукурузы. Иногда в присыпки добавляют экстракты трав6. Использование присыпок обсуждается педиатрами, есть мнение об опасности вдыхания порошкообразных веществ, входящих в их состав5. Более того, присыпки быстро собираются в глубине кожных складок, а остальная поверхность кожи оказывается влажной.
Поэтому педиатры все чаще рекомендуют отдавать предпочтение мазевым формам средств из-за их безопасности для малыша и многочисленных положительных эффектов. Так, подобные средства3 :
- Создают на поверхности кожи слой для защиты от действия влаги и других повреждающих факторов;
- Увлажняют и питают кожу, повышая устойчивость к внешним влияниям;
- Делают кожу гладкой, уменьшая трение.
Средства под подгузник называют барьерными, так как они создают надежный барьер между кожей и внешней средой, при этом не препятствуют проникновению воздуха. Хороший защитный эффект дают кремы и мази, в состав которых входит провитамин В5 (декспантенол). Этот компонент, проникая в кожу, превращается в пантотеновую кислоту (витамин В5). В чистом виде пантотеновую кислоту практически не используют в лекарственных препаратах, так как она нестабильна, легко разрушается, в организме, и плохо проникает через кожу7.
- Витамин В5 в коже выполняет следующие функции:
- Стимулирует деление клеток, восстанавливая верхний слой кожи (эпидермис) и ускоряя естественное заживление повреждений;
- Ускоряет обменные процессы, повышая защитные свойства кожи;
- Борется с воспалением;
- Увеличивает образование липидов, которые создают на поверхности кожи защитный липидный слой;
- Делает кожу эластичной и мягкой.
Качественные барьерные средства не содержат красителей, отдушек, синтетических консервантов и прочих веществ, потенциально опасных для ребенка, особенно — новорожденного. Благодаря натуральному гипоаллергенному составу такие средства подходят для профилактики опрелостей у детей с рождения. Их можно наносить при каждой смене подгузника1.
Примером проверенного барьерного средства является Бепантен® Мазь, которая благодаря высокому содержанию натурального ланолина создает на поверхности кожи плотный защитный слой, при этом не мешающий ей дышать.
Бепантен® Мазь можно применять как в профилактических (на здоровой коже малыша), так и в лечебных целях (на коже с заметным покраснением). Это возможно благодаря натуральным компонентам, стимулирующим защитную функцию кожи и ее естественное восстановление.
При нарастании симптомов и развитии раздражения необходимо обратиться к врачу. Ухудшение состояния может быть связано с развитием инфекционных осложнений, часто протекающих тяжело и требующих серьезного лечения. Чтобы не допустить эти проблемы, важно соблюдать рекомендации по профилактике опрелостей и регулярно использовать Бепантен® Мазь, не дожидаясь появления опрелостей2.
Мочки ушей и болезни сердца — Ранние признаки болезни сердца
Автор: Женский персонал
Мочки ваших ушей пытаются что-то сказать о здоровье вашего сердца? Как насчет неприятного запаха изо рта? Это может показаться необычным, даже невероятным, но ваше тело может быть точным предсказателем, когда дело доходит до ранних признаков сердечного заболевания. Кроме того, это включает неожиданную связь между мочками ушей и сердечными заболеваниями.
Что нужно знать о сердечных заболеваниях
Сердечно-сосудистое заболевание, также известное как болезнь сердца, уносит больше жизней, чем любой другой рак, болезнь или несчастный случай. Более того, он является причиной всех смертей во всем мире. Каждую минуту одна женщина умирает от сердечного приступа. Хотя вы должны знать признаки сердечного приступа, CDC заявляет, что у 64% женщин, умирающих от сердечных заболеваний, нет предыдущих симптомов.
Женщины должны распознавать признаки и симптомы, связанные со здоровьем их сердца. Хотя некоторые из показателей организма могут показаться необычными, выявить сердечное заболевание бывает сложно. К сожалению, это может привести к смерти.
Странная связь между некоторыми частями тела и сердечными заболеваниями
Поймите, что тело состоит из разных систем. Эти системы полагаются друг на друга для правильной работы. Например, кровеносная система, в которую входит наше сердце, обеспечивает здоровую и функционирующую репродуктивную систему. Так что, хотя некоторые взаимосвязи со здоровьем могут показаться удивительными, например, мочки ушей и болезни сердца, это просто напоминание о том, как связано наше тело.
Возможные ранние признаки болезни сердца
Если вы испытываете какое-либо из перечисленных ниже состояний или имеете некоторые из наиболее распространенных факторов риска, поговорите со своим врачом. Вы также можете Запланировать встречу с врачом отдела по уходу за женщинами.
Складка мочки уха
В следующий раз, когда вы посмотрите в зеркало, проверьте наличие диагональной складки на мочке уха (DELC). По мнению исследователей в Медицинской школе Перельмана эта складка на мочке уха, также известная как признак Фрэнка, связана с ранними признаками сердечного заболевания. Часто значение толстой мочки уха не связано с сердцем. Однако исследователи обнаружили корреляцию. К счастью, мы можем легко увидеть эти морщинки. Он также может предложить врачам средства для более раннего выявления сердечных заболеваний.
Хронический неприятный запах изо рта
Любой изо рта будет пахнуть птицей после обильной дозы чеснока, но хронический неприятный запах изо рта является результатом болезни десен, а воспаление — нездоровым симптомом. периодонтит Это заболевание десен, при котором бактерии попадают в кровоток, повреждая кровеносные сосуды и, возможно, подвергая риску ваше сердце.
Желтые шишки на коже или ксантома
Ксантома — это состояние, при котором под кожей образуются жировые отложения с образованием желтых шишек. Наросты различаются по размеру и обычно образуются на локтях, суставах, руках или ногах. Согласно Национальные институты здоровья, ксантома может указывать на высокий уровень холестерина в крови, который увеличивает вероятность сердечных заболеваний или инсульта.
Чрезмерное зевание
Все мы знаем, что зевота заразительна и является признаком усталости, но что, если вам кажется, что вы все время зеваете — даже во время упражнений? Чрезмерное зевание может быть симптомом вазовагальной реакции, указывающим на основное заболевание, такое как нарушение сна или проблемы с сердцем.
Короткий безымянный палец
А вот один для мужчин в вашей жизни; попросите его взглянуть на свой безымянный палец — если он короче или такой же длины, как его указательный палец, он может обратить внимание на это исследование Ливерпульского университета. Исследования показывают, что мужчины с короткий или такой же безымянный палец подвержены большему риску сердечного приступа в более раннем возрасте. К счастью, сильная корреляция между женщинами еще не проведена.
Очень важно понимать риски этого «тихого убийцы». Обязательно возьми наши оценка риска сердечных заболеваний чтобы лучше осознавать свои личные риски. Плюс, назначить ежегодный осмотр здоровой женщины с вашим врачом по уходу за женщинами, потому что хорошее здоровье полезно для сердца.
У кошки чешутся ушки
С отодектозом или ушной чесоткой сталкиваются многие владельцы кошек.
Его возбудитель, клещ Otodectes cynotis, поражает кошек, собак, хорьков, грызунов.
Мелкие, до 0.5 мм, размером клещи поселяются сначала в наружном слуховом проходе. Они прогрызают нежную кожицу слухового прохода, питаются лимфой, выделяющейся из ранок. Это вызывает у животных сильный зуд в ушах.
Воспаление кожи приводит к усилению секреции ушной серы, которая смешивается с выделяющейся из ранок лимфой и образует рыхлую грязно-коричневую массу.
У собак такие выделения обычно темнее, чем у кошек, а у хорьков могут быть темно-коричневыми. В этой массе находятся клещи, а также их яйца и вышедшие из них следующие поколения паразитов – нимфы. Обычно поражаются оба уха, односторонний отодектоз встречается реже.
Очень часто отодектоз осложняется бактериальной инфекцией и развивается гнойный отит, сопровождающийся истечением из уха гнойного содержимого с неприятным запахом. Этот гной засыхает на нижней части ушной раковины и на прилежащем участке шерстного покрова.
В тяжелых случаях или при ослабленном состоянии животного, происходит перфорация барабанной перепонки, воспаление переходит на среднее и внутреннее ухо и далее на мозговые оболочки. У животного пропадает аппетит, повышается температура, голова постоянно повернута в сторону больного уха, наблюдаются нервные припадки и конвульсии.
Тяжелый запущенный отодектоз может закончиться летально.
Заражение ушным клещом
Происходит при непосредственных контактах животных.
Конечно, из уха в ухо эти паразиты перейти не могут. Однако часть клещей из уха переползает на поверхность тела, где они живут до месяца, питаясь слущивающимися частичками кожи.
Вот эти-то путешественники и являются источниками заражения других животных.
Противоблошиные ошейники, эффективные для защиты от наружных паразитов, от клещей почти не защищают.
Поэтому заражение чаще всего происходит летом, когда вывезенные за город животные наслаждаются относительной свободой и общением друг с другом.
Ушные клещи могут покидать тело своего хозяина.
На улице, в условиях повышенной влажности и непостоянной температуры, они погибают за 4-5 дней. А вот на полу в квартире могут жить до месяца.
Поэтому животное может заразиться в гостях в доме, где есть кошка или собака, больные отодектозом, даже без непосредственного контакта с ними.
Можно занести ушных клещей в дом на обуви, если на вашей лестничной площадке живут бездомные животные. Ушной клещ может переноситься на руках человека, если вы погладили другое животное, а потом приласкали свое.
Симптомы
Итак, если ваш питомец трясет головой, трется ушами о мебель, чешет уши, а в ушах появились скопления темной серы, гнойные выделения, нужно показать его ветеринарному врачу. Не нужно ставить диагноз самостоятельно – похожие симптомы могут наблюдаться и при других заболеваниях.
Чтобы правильно диагностировать отодектоз, необходимо обнаружить клещей под микроскопом в соскобе ушного содержимого.
Лечение
Включает в себя применение специальных препаратов против клещей, антибиотикотерапию при наличии гнойной инфекции и профилактику дальнейшего заражения.
Перед лечением необходимо тщательно очистить уши животного от выделений, так как они препятствуют проникновению лекарственных препаратов внутрь больного уха.
Однако, далеко не все наши любимцы готовы спокойно вынести эту манипуляцию.
Владельцу необходимо проявить твердость и очистить уши, несмотря на бурные протесты животного.
После тщательной обработки наружного слухового прохода в уши закапывают лечебные капли.
Санация наружного слухового прохода
Особое внимание следует уделить гигиенической чистке ушей.
Некоторые владельцы практикуют механическую очистку ушек с помощью ватной палочки.
Ватной палочкой трудно вычистить ухо на всю глубину слухового прохода, а вот протолкнуть серу внутрь и утрамбовать очень легко.
К тому же посторонним предметом вы можете травмировать внутреннюю поверхность слухового прохода.
Наши ветеринарные специалисты рекомендуют не прибегать к механической очистке, уши можно только очищать специальными лосьонами и средствами для чистки ушей.
Очищать уши рекомендуем специальными лосьонами для чистки ушей комнатной температуры.
Затем необходимо помассировать уши, в течение нескольких минут, чтобы лосьон размочил часть ушного содержимого.
Затем животному дают активно потрясти головой и осторожно вычищают отделившиеся корочки стерильной салфеткой или ватным диском.
Процедуру повторяют до тех пор, пока из уха не перестанет вымываться сера с корками экссудата. При отодектозе нельзя быть до конца уверенным в том, что не произошла перфорация барабанной перепонки. Всегда существует риск проникновения дополнительной инфекции в среднее ухо — возможны осложнения отодектоза.
Препараты для лечения отодектоза
Моксидектин (Адвокат, Инспектор)
Селамектин (Стронгхолд)
Фипронил (Фронтлайн, Фронтлайн Комбо)
Данные препараты применяют курсом, по назначению врача. Для профилактики применяют 1 раз в месяц.
Многие препараты нельзя применять для беременных и лактирующих животных, а так же для котят и щенков моложе трех месяцев.
Фипронил
В настоящем времени препарат Фронтлайн, в виде капель на холку является одним из самых лучших средств для лечения отодектоза.
Пррменяют капли на холку или закапывают в каждое ухо по 4 — б капель (капли обязательно вводят в оба уха).
Для равномерного распределения препарата ушную раковину складывают пополам и слегка массируют ее основание. Препарат Фронтлайн не разрешается применять щенкам и котятам моложе 8-недельного возраста.
В исследованиях, проведенных на самых разных животных, было показано, что клещи погибают через 4-7 дней.
Поскольку действие препарата на клещей продолжается 1 месяц, а развитие этих паразитов длится 17-25дней, срок действия достаточен для того, чтобы погибли все клещи, появляющиеся из отложенных яиц, если при очистке ушей некоторое количество там все же осталось.
Препарат Фронтлайн Комбо обеспечивает профилактику повторного заражения в процессе лечения, так как погибают и те клещи, которые из ушного прохода перешли на поверхность, пол или мебель, а в последствии пытаются снова поразить уши.
Фронтлайн Комбо обеспечивает продолжительную защиту, благодаря двойному действию – как на взрослых паразитов, так и на особей на ранних стадиях развития — личинок.
Фронтлайн не вызывает побочных эффектов даже при десятикратном и более превышении терапевтических доз.
Он безвреден для беременных и кормящих животных.
Для щенков, котят и собак весом до двух килограмм разработан Фронтлайн – спрей.
Им необходимо обработать малыша до полного промачивания шерсти.
Если использовать Фронтлайн правильно, строго в соответствии с инструкцией, то результат лечения будет прекрасный.
Обработка помещений от наружных паразитов
При лечении заболеваний, передающихся паразитами необходимо помнить, что возможно повторное заражение клещами, «убежавшими» на пол, мебель. Поэтому очень важно одновременно с лечением нужно уничтожать паразитов в доме. Для этого необходима еженедельная влажная уборка всего дома со специальным средством против клещей.
Их используют в виде растворов или спреев для обработки пола и мягкой мебели.
Все препараты для лечения и профилактики отодектоза вы можете приобрести в ветаптеке Центра здоровья животных.
К вашим услугам качественная лабораторная диагностика и лечение заболеваний животных на высоком профессиональном уровне.
Причины, другие симптомы и лечение
Сыпь за ухом может возникнуть из-за различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания могут вызывать сыпь за ухом как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие причины, включая краснуху, могут быть более серьезными.
В этой статье мы рассмотрим некоторые причины сыпи за ухом, а также другие симптомы, которые они могут вызывать, и способы их лечения.
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь.
К аллергенам, которые могут вызвать контактный дерматит за ушами, относятся:
- шампуни
- мыло
- другие средства по уходу за волосами
Например, красящие продукты содержат ингредиент под названием парафенилендиамин (PPD), который является распространенным контактным аллергеном. .
Симптомы
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактировавшей с аллергеном.
Диагноз
Врач диагностирует контактный дерматит, предварительно изучив историю болезни человека и проведя медицинский осмотр. Соответствующий медицинский анамнез включает хобби, прием лекарств и использование ароматизаторов и духов.
Затем врач оценит симптомы пациента и проверит результаты патч-теста.
В некоторых случаях может потребоваться биопсия для подтверждения диагноза.
Лечение
По возможности, избегание вещества, которое вызывает сыпь или реакцию, является лучшим методом лечения.
Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты, отпускаемые без рецепта или по рецепту, также могут помочь уменьшить зуд.
Некоторым людям может казаться, что нанесение на кожу холодных или влажных мазей успокаивает ее и снимает зуд.Также можно наносить увлажняющие средства.
Люди с псориазом кожи головы имеют обесцвеченные бляшки утолщенной кожи, которые могут появиться за ушами.
Бляшки могут чесаться и шелушиться, что приводит к появлению перхоти.
Симптомы
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухие трещины на коже головы
- зуд
- боль
- жжение
- выпадение волос
Диагноз
Врачи могут обычно диагностируют псориаз, исследуя поражения на коже.
Лечение
Люди, страдающие псориазом кожи головы, могут использовать местные методы лечения, поскольку обычно у них легкое поражение остальной кожи.
Некоторым людям могут потребоваться системные препараты, если у них также есть большие поражения на теле.
Местные агенты, которые люди могут использовать для лечения псориаза кожи головы, включают:
- каменноугольную смолу
- аналоги витамина D
- кортикостероиды
- другие различные формы шампуней с маслами и другими ингредиентами, которые призваны успокоить и уменьшить симптомы
Однако волосы на голове могут затруднить применение этих средств лечения.В результате некоторые люди могут перестать пользоваться продуктами.
Локальная терапия ультрафиолетом B является альтернативой лекарствам местного действия, но является более дорогостоящим лечением, которое не является широко доступным.
Системные препараты для лечения псориаза волосистой части головы остаются не по назначению. К этим препаратам относятся:
- метотрексат
- циклоспорин A
- биологическая терапия
Интертриго может возникнуть в любом возрасте, но у молодых людей и пожилых людей вероятность его развития выше.Люди с ослабленной иммунной системой также подвержены более высокому риску. У некоторых детей может развиться опрелость за ушами из-за слюнотечения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи той части тела, которая подвержена воздействию влаги и трения. В результате кожа может воспаляться.
Другие выделения организма, такие как слюна, пот, моча и кал, могут раздражать кожу и вызывать опрелости.
Симптомы
Симптомы опрелостей включают:
- покраснение кожи
- зуд
- покалывание
- ощущение жжения
Диагноз
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи.
Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые могут потребовать другого лечения.
Лечение
Варианты лечения первой линии включают:
- мази с оксидом цинка
- петролатум
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковая инфекция, человеку может потребоваться антибактериальное или противогрибковое лечение, например:
- местный эритромицин
- местный клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
У некоторых людей могут быть инфекции, требующие пероральных антибиотиков, например пенициллин и клиндамицин или пероральные противогрибковые средства, такие как флуконазол.
Краснуха, также известная как немецкая корь, представляет собой редкую вирусную инфекцию, поражающую детей и молодых людей, не имеющих иммунитета.
Согласно статье 2020 года, краснуха, как правило, проходит без лечения и является доброкачественной. Центры по контролю и профилактике заболеваний (CDC) заявляют, что и у детей, и у взрослых большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха развивается в течение первых 10 недель беременности, это может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
Симптомы
CDC заявляют, что у 25–50% заболевших краснухой протекает бессимптомно.
Однако, если симптомы действительно появляются, они обычно немного отличаются у детей и взрослых.
Центр контроля заболеваний отмечает, что у детей обычно появляется сыпь, которая появляется на лице, а затем распространяется на все тело. Сыпь продлится около 3 дней.
Другие симптомы, которые могут появиться за 1–5 дней до высыпания, включают:
- головную боль
- субфебрильную лихорадку
- дискомфорт
- кашель
- опухшие лимфатические узлы
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно переносят легкое заболевание и имеют боль в горле, субфебрильную лихорадку и сыпь, которая сначала появляется на лице, а затем распространяется на остальные части тела.
Человек заразен от 8 дней до появления сыпи до 8 дней после его появления.
Диагноз
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам иногда бывает сложно поставить диагноз на основании медицинского осмотра.
Серологический анализ на краснуху более точен.
С помощью серологических тестов врачи проверяют наличие антител к специфическому иммуноглобулину M против краснухи. Эти антитела можно обнаружить примерно через 4 дня после появления сыпи.
Лечение
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году.
От краснухи нет лечения, поэтому при развитии симптомов необходимо быстрое вмешательство.
Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей. Некоторые люди могут получить их комбинацию.
Вирус rubeola вызывает корь.
Люди могут заразиться корью от других людей через воздушно-капельные частицы.
Коревая сыпь возникает за ушами и вдоль линии роста волос. Он может спускаться к лицу, туловищу, рукам и ногам.
По данным CDC, корь может быть опасной.
Дети в возрасте до 5 лет и взрослые старше 20 лет чаще испытывают осложнения. Они могут варьироваться от диареи до пневмонии и энцефалита. Энцефалит — это воспаление головного мозга.
Симптомы
Врачи описывают три стадии кори: продромальную, эруптивную и выздоравливающую.
Во время продромальной стадии у людей могут наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
В эруптивной стадии у человека развивается сыпь за ухом и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последнем этапе сыпь начинает исчезать в том же порядке, в котором она появилась.
Лихорадка и общее недомогание могут исчезнуть через 2–3 дня после появления сыпи.
Диагноз
Чтобы диагностировать корь, врачи изучают симптомы человека, распространение кори в обществе и результаты лабораторных анализов.
С помощью анализов крови можно проверить наличие специфических иммуноглобулинов и выделить вирус, вызвавший инфекцию.
Лечение
Прививка может помочь предотвратить распространение кори.
Согласно CDC, дети должны проходить вакцинацию в возрасте 12–15 месяцев и делать ревакцинацию в 4–6 лет.
Хотя лекарства от кори не существует, врачи могут дать лекарства, помогающие от лихорадки.
У младенцев сыпь за ухом может возникнуть по следующим причинам:
Колпачок колыбели
Другое название колпачка — себорейный дерматит.
Колпачок люльки появляется на участках тела с большим количеством потовых желез, включая кожу головы.
Иногда у младенцев за ушами может образовываться колыбель.
Симптомы
У младенцев колпачок люльки может вызвать следующие симптомы:
- желтая корка на коже
- покраснение кожи с белыми или желтыми хлопьями
- воспаление
Колпачок люльки обычно не вызывает беспокойства у ребенка, но у родителей или лица, осуществляющие уход, должны проверять кожу головы на наличие признаков инфекций.
Диагноз
Врачи тщательно исследуют кожу головы младенца с подозрением на колыбель, потому что многие другие кожные заболевания могут быть похожими.
Младенцы с колпачком будут иметь толстые жирные чешуйки, не вызывающие зуда.
Другие состояния, которые могут напоминать колыбель колыбели, включают:
- экзема
- грибковые инфекции
- псориаз
- розацеа
Лечение
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), родитель или опекун могут:
- Регулярно мойте волосы ребенка детским шампунем.
- аккуратно почистите кожу головы мягкой щеткой.
- Нанесите на пораженные участки детское масло, вазелин или растительное масло на ночь, а утром вымойте их детским шампунем.
A Человек должен избегать использования мыла, арахисового масла и шампуней для взрослых.Им также следует избегать защипывания корок, так как это может вызвать инфекцию.
Сыпь может быть вызвана множеством различных заболеваний. Людям с необъяснимой сыпью следует поговорить с врачом или другим поставщиком медицинских услуг.
Дополнительные симптомы, такие как лихорадка, недомогание или тошнота, могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся царапины, обнажающие кожу, могут вызвать инфицирование сыпи. Каждому, у кого из сыпи развилась инфекция, следует обратиться к врачу.
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут вызывать высыпание за ушами.
У людей, зараженных такими инфекциями, как краснуха и корь, может появиться сыпь.
У младенцев сыпь за ухом чаще возникает из-за колыбели или опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими системными симптомами, не проходит сама по себе в течение нескольких дней или вызывает сильное недомогание, требует медицинской помощи.
Причины, другие симптомы и лечение
Сыпь за ухом может возникнуть из-за различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания могут вызывать сыпь за ухом как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие причины, включая краснуху, могут быть более серьезными.
В этой статье мы рассмотрим некоторые причины сыпи за ухом, а также другие симптомы, которые они могут вызывать, и способы их лечения.
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь.
К аллергенам, которые могут вызвать контактный дерматит за ушами, относятся:
- шампуни
- мыло
- другие средства по уходу за волосами
Например, красящие продукты содержат ингредиент под названием парафенилендиамин (PPD), который является распространенным контактным аллергеном. .
Симптомы
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактировавшей с аллергеном.
Диагноз
Врач диагностирует контактный дерматит, предварительно изучив историю болезни человека и проведя медицинский осмотр. Соответствующий медицинский анамнез включает хобби, прием лекарств и использование ароматизаторов и духов.
Затем врач оценит симптомы пациента и проверит результаты патч-теста.
В некоторых случаях может потребоваться биопсия для подтверждения диагноза.
Лечение
По возможности, избегание вещества, которое вызывает сыпь или реакцию, является лучшим методом лечения.
Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты, отпускаемые без рецепта или по рецепту, также могут помочь уменьшить зуд.
Некоторым людям может казаться, что нанесение на кожу холодных или влажных мазей успокаивает ее и снимает зуд.Также можно наносить увлажняющие средства.
Люди с псориазом кожи головы имеют обесцвеченные бляшки утолщенной кожи, которые могут появиться за ушами.
Бляшки могут чесаться и шелушиться, что приводит к появлению перхоти.
Симптомы
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухие трещины на коже головы
- зуд
- боль
- жжение
- выпадение волос
Диагноз
Врачи могут обычно диагностируют псориаз, исследуя поражения на коже.
Лечение
Люди, страдающие псориазом кожи головы, могут использовать местные методы лечения, поскольку обычно у них легкое поражение остальной кожи.
Некоторым людям могут потребоваться системные препараты, если у них также есть большие поражения на теле.
Местные агенты, которые люди могут использовать для лечения псориаза кожи головы, включают:
- каменноугольную смолу
- аналоги витамина D
- кортикостероиды
- другие различные формы шампуней с маслами и другими ингредиентами, которые призваны успокоить и уменьшить симптомы
Однако волосы на голове могут затруднить применение этих средств лечения.В результате некоторые люди могут перестать пользоваться продуктами.
Локальная терапия ультрафиолетом B является альтернативой лекарствам местного действия, но является более дорогостоящим лечением, которое не является широко доступным.
Системные препараты для лечения псориаза волосистой части головы остаются не по назначению. К этим препаратам относятся:
- метотрексат
- циклоспорин A
- биологическая терапия
Интертриго может возникнуть в любом возрасте, но у молодых людей и пожилых людей вероятность его развития выше.Люди с ослабленной иммунной системой также подвержены более высокому риску. У некоторых детей может развиться опрелость за ушами из-за слюнотечения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи той части тела, которая подвержена воздействию влаги и трения. В результате кожа может воспаляться.
Другие выделения организма, такие как слюна, пот, моча и кал, могут раздражать кожу и вызывать опрелости.
Симптомы
Симптомы опрелостей включают:
- покраснение кожи
- зуд
- покалывание
- ощущение жжения
Диагноз
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи.
Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые могут потребовать другого лечения.
Лечение
Варианты лечения первой линии включают:
- мази с оксидом цинка
- петролатум
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковая инфекция, человеку может потребоваться антибактериальное или противогрибковое лечение, например:
- местный эритромицин
- местный клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
У некоторых людей могут быть инфекции, требующие пероральных антибиотиков, например пенициллин и клиндамицин или пероральные противогрибковые средства, такие как флуконазол.
Краснуха, также известная как немецкая корь, представляет собой редкую вирусную инфекцию, поражающую детей и молодых людей, не имеющих иммунитета.
Согласно статье 2020 года, краснуха, как правило, проходит без лечения и является доброкачественной. Центры по контролю и профилактике заболеваний (CDC) заявляют, что и у детей, и у взрослых большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха развивается в течение первых 10 недель беременности, это может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
Симптомы
CDC заявляют, что у 25–50% заболевших краснухой протекает бессимптомно.
Однако, если симптомы действительно появляются, они обычно немного отличаются у детей и взрослых.
Центр контроля заболеваний отмечает, что у детей обычно появляется сыпь, которая появляется на лице, а затем распространяется на все тело. Сыпь продлится около 3 дней.
Другие симптомы, которые могут появиться за 1–5 дней до высыпания, включают:
- головную боль
- субфебрильную лихорадку
- дискомфорт
- кашель
- опухшие лимфатические узлы
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно переносят легкое заболевание и имеют боль в горле, субфебрильную лихорадку и сыпь, которая сначала появляется на лице, а затем распространяется на остальные части тела.
Человек заразен от 8 дней до появления сыпи до 8 дней после его появления.
Диагноз
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам иногда бывает сложно поставить диагноз на основании медицинского осмотра.
Серологический анализ на краснуху более точен.
С помощью серологических тестов врачи проверяют наличие антител к специфическому иммуноглобулину M против краснухи. Эти антитела можно обнаружить примерно через 4 дня после появления сыпи.
Лечение
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году.
От краснухи нет лечения, поэтому при развитии симптомов необходимо быстрое вмешательство.
Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей. Некоторые люди могут получить их комбинацию.
Вирус rubeola вызывает корь.
Люди могут заразиться корью от других людей через воздушно-капельные частицы.
Коревая сыпь возникает за ушами и вдоль линии роста волос. Он может спускаться к лицу, туловищу, рукам и ногам.
По данным CDC, корь может быть опасной.
Дети в возрасте до 5 лет и взрослые старше 20 лет чаще испытывают осложнения. Они могут варьироваться от диареи до пневмонии и энцефалита. Энцефалит — это воспаление головного мозга.
Симптомы
Врачи описывают три стадии кори: продромальную, эруптивную и выздоравливающую.
Во время продромальной стадии у людей могут наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
В эруптивной стадии у человека развивается сыпь за ухом и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последнем этапе сыпь начинает исчезать в том же порядке, в котором она появилась.
Лихорадка и общее недомогание могут исчезнуть через 2–3 дня после появления сыпи.
Диагноз
Чтобы диагностировать корь, врачи изучают симптомы человека, распространение кори в обществе и результаты лабораторных анализов.
С помощью анализов крови можно проверить наличие специфических иммуноглобулинов и выделить вирус, вызвавший инфекцию.
Лечение
Прививка может помочь предотвратить распространение кори.
Согласно CDC, дети должны проходить вакцинацию в возрасте 12–15 месяцев и делать ревакцинацию в 4–6 лет.
Хотя лекарства от кори не существует, врачи могут дать лекарства, помогающие от лихорадки.
У младенцев сыпь за ухом может возникнуть по следующим причинам:
Колпачок колыбели
Другое название колпачка — себорейный дерматит.
Колпачок люльки появляется на участках тела с большим количеством потовых желез, включая кожу головы.
Иногда у младенцев за ушами может образовываться колыбель.
Симптомы
У младенцев колпачок люльки может вызвать следующие симптомы:
- желтая корка на коже
- покраснение кожи с белыми или желтыми хлопьями
- воспаление
Колпачок люльки обычно не вызывает беспокойства у ребенка, но у родителей или лица, осуществляющие уход, должны проверять кожу головы на наличие признаков инфекций.
Диагноз
Врачи тщательно исследуют кожу головы младенца с подозрением на колыбель, потому что многие другие кожные заболевания могут быть похожими.
Младенцы с колпачком будут иметь толстые жирные чешуйки, не вызывающие зуда.
Другие состояния, которые могут напоминать колыбель колыбели, включают:
- экзема
- грибковые инфекции
- псориаз
- розацеа
Лечение
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), родитель или опекун могут:
- Регулярно мойте волосы ребенка детским шампунем.
- аккуратно почистите кожу головы мягкой щеткой.
- Нанесите на пораженные участки детское масло, вазелин или растительное масло на ночь, а утром вымойте их детским шампунем.
A Человек должен избегать использования мыла, арахисового масла и шампуней для взрослых.Им также следует избегать защипывания корок, так как это может вызвать инфекцию.
Сыпь может быть вызвана множеством различных заболеваний. Людям с необъяснимой сыпью следует поговорить с врачом или другим поставщиком медицинских услуг.
Дополнительные симптомы, такие как лихорадка, недомогание или тошнота, могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся царапины, обнажающие кожу, могут вызвать инфицирование сыпи. Каждому, у кого из сыпи развилась инфекция, следует обратиться к врачу.
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут вызывать высыпание за ушами.
У людей, зараженных такими инфекциями, как краснуха и корь, может появиться сыпь.
У младенцев сыпь за ухом чаще возникает из-за колыбели или опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими системными симптомами, не проходит сама по себе в течение нескольких дней или вызывает сильное недомогание, требует медицинской помощи.
Причины, другие симптомы и лечение
Сыпь за ухом может возникнуть из-за различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания могут вызывать сыпь за ухом как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие причины, включая краснуху, могут быть более серьезными.
В этой статье мы рассмотрим некоторые причины сыпи за ухом, а также другие симптомы, которые они могут вызывать, и способы их лечения.
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь.
К аллергенам, которые могут вызвать контактный дерматит за ушами, относятся:
- шампуни
- мыло
- другие средства по уходу за волосами
Например, красящие продукты содержат ингредиент под названием парафенилендиамин (PPD), который является распространенным контактным аллергеном. .
Симптомы
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактировавшей с аллергеном.
Диагноз
Врач диагностирует контактный дерматит, предварительно изучив историю болезни человека и проведя медицинский осмотр. Соответствующий медицинский анамнез включает хобби, прием лекарств и использование ароматизаторов и духов.
Затем врач оценит симптомы пациента и проверит результаты патч-теста.
В некоторых случаях может потребоваться биопсия для подтверждения диагноза.
Лечение
По возможности, избегание вещества, которое вызывает сыпь или реакцию, является лучшим методом лечения.
Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты, отпускаемые без рецепта или по рецепту, также могут помочь уменьшить зуд.
Некоторым людям может казаться, что нанесение на кожу холодных или влажных мазей успокаивает ее и снимает зуд.Также можно наносить увлажняющие средства.
Люди с псориазом кожи головы имеют обесцвеченные бляшки утолщенной кожи, которые могут появиться за ушами.
Бляшки могут чесаться и шелушиться, что приводит к появлению перхоти.
Симптомы
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухие трещины на коже головы
- зуд
- боль
- жжение
- выпадение волос
Диагноз
Врачи могут обычно диагностируют псориаз, исследуя поражения на коже.
Лечение
Люди, страдающие псориазом кожи головы, могут использовать местные методы лечения, поскольку обычно у них легкое поражение остальной кожи.
Некоторым людям могут потребоваться системные препараты, если у них также есть большие поражения на теле.
Местные агенты, которые люди могут использовать для лечения псориаза кожи головы, включают:
- каменноугольную смолу
- аналоги витамина D
- кортикостероиды
- другие различные формы шампуней с маслами и другими ингредиентами, которые призваны успокоить и уменьшить симптомы
Однако волосы на голове могут затруднить применение этих средств лечения.В результате некоторые люди могут перестать пользоваться продуктами.
Локальная терапия ультрафиолетом B является альтернативой лекарствам местного действия, но является более дорогостоящим лечением, которое не является широко доступным.
Системные препараты для лечения псориаза волосистой части головы остаются не по назначению. К этим препаратам относятся:
- метотрексат
- циклоспорин A
- биологическая терапия
Интертриго может возникнуть в любом возрасте, но у молодых людей и пожилых людей вероятность его развития выше.Люди с ослабленной иммунной системой также подвержены более высокому риску. У некоторых детей может развиться опрелость за ушами из-за слюнотечения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи той части тела, которая подвержена воздействию влаги и трения. В результате кожа может воспаляться.
Другие выделения организма, такие как слюна, пот, моча и кал, могут раздражать кожу и вызывать опрелости.
Симптомы
Симптомы опрелостей включают:
- покраснение кожи
- зуд
- покалывание
- ощущение жжения
Диагноз
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи.
Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые могут потребовать другого лечения.
Лечение
Варианты лечения первой линии включают:
- мази с оксидом цинка
- петролатум
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковая инфекция, человеку может потребоваться антибактериальное или противогрибковое лечение, например:
- местный эритромицин
- местный клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
У некоторых людей могут быть инфекции, требующие пероральных антибиотиков, например пенициллин и клиндамицин или пероральные противогрибковые средства, такие как флуконазол.
Краснуха, также известная как немецкая корь, представляет собой редкую вирусную инфекцию, поражающую детей и молодых людей, не имеющих иммунитета.
Согласно статье 2020 года, краснуха, как правило, проходит без лечения и является доброкачественной. Центры по контролю и профилактике заболеваний (CDC) заявляют, что и у детей, и у взрослых большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха развивается в течение первых 10 недель беременности, это может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
Симптомы
CDC заявляют, что у 25–50% заболевших краснухой протекает бессимптомно.
Однако, если симптомы действительно появляются, они обычно немного отличаются у детей и взрослых.
Центр контроля заболеваний отмечает, что у детей обычно появляется сыпь, которая появляется на лице, а затем распространяется на все тело. Сыпь продлится около 3 дней.
Другие симптомы, которые могут появиться за 1–5 дней до высыпания, включают:
- головную боль
- субфебрильную лихорадку
- дискомфорт
- кашель
- опухшие лимфатические узлы
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно переносят легкое заболевание и имеют боль в горле, субфебрильную лихорадку и сыпь, которая сначала появляется на лице, а затем распространяется на остальные части тела.
Человек заразен от 8 дней до появления сыпи до 8 дней после его появления.
Диагноз
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам иногда бывает сложно поставить диагноз на основании медицинского осмотра.
Серологический анализ на краснуху более точен.
С помощью серологических тестов врачи проверяют наличие антител к специфическому иммуноглобулину M против краснухи. Эти антитела можно обнаружить примерно через 4 дня после появления сыпи.
Лечение
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году.
От краснухи нет лечения, поэтому при развитии симптомов необходимо быстрое вмешательство.
Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей. Некоторые люди могут получить их комбинацию.
Вирус rubeola вызывает корь.
Люди могут заразиться корью от других людей через воздушно-капельные частицы.
Коревая сыпь возникает за ушами и вдоль линии роста волос. Он может спускаться к лицу, туловищу, рукам и ногам.
По данным CDC, корь может быть опасной.
Дети в возрасте до 5 лет и взрослые старше 20 лет чаще испытывают осложнения. Они могут варьироваться от диареи до пневмонии и энцефалита. Энцефалит — это воспаление головного мозга.
Симптомы
Врачи описывают три стадии кори: продромальную, эруптивную и выздоравливающую.
Во время продромальной стадии у людей могут наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
В эруптивной стадии у человека развивается сыпь за ухом и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последнем этапе сыпь начинает исчезать в том же порядке, в котором она появилась.
Лихорадка и общее недомогание могут исчезнуть через 2–3 дня после появления сыпи.
Диагноз
Чтобы диагностировать корь, врачи изучают симптомы человека, распространение кори в обществе и результаты лабораторных анализов.
С помощью анализов крови можно проверить наличие специфических иммуноглобулинов и выделить вирус, вызвавший инфекцию.
Лечение
Прививка может помочь предотвратить распространение кори.
Согласно CDC, дети должны проходить вакцинацию в возрасте 12–15 месяцев и делать ревакцинацию в 4–6 лет.
Хотя лекарства от кори не существует, врачи могут дать лекарства, помогающие от лихорадки.
У младенцев сыпь за ухом может возникнуть по следующим причинам:
Колпачок колыбели
Другое название колпачка — себорейный дерматит.
Колпачок люльки появляется на участках тела с большим количеством потовых желез, включая кожу головы.
Иногда у младенцев за ушами может образовываться колыбель.
Симптомы
У младенцев колпачок люльки может вызвать следующие симптомы:
- желтая корка на коже
- покраснение кожи с белыми или желтыми хлопьями
- воспаление
Колпачок люльки обычно не вызывает беспокойства у ребенка, но у родителей или лица, осуществляющие уход, должны проверять кожу головы на наличие признаков инфекций.
Диагноз
Врачи тщательно исследуют кожу головы младенца с подозрением на колыбель, потому что многие другие кожные заболевания могут быть похожими.
Младенцы с колпачком будут иметь толстые жирные чешуйки, не вызывающие зуда.
Другие состояния, которые могут напоминать колыбель колыбели, включают:
- экзема
- грибковые инфекции
- псориаз
- розацеа
Лечение
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), родитель или опекун могут:
- Регулярно мойте волосы ребенка детским шампунем.
- аккуратно почистите кожу головы мягкой щеткой.
- Нанесите на пораженные участки детское масло, вазелин или растительное масло на ночь, а утром вымойте их детским шампунем.
A Человек должен избегать использования мыла, арахисового масла и шампуней для взрослых.Им также следует избегать защипывания корок, так как это может вызвать инфекцию.
Сыпь может быть вызвана множеством различных заболеваний. Людям с необъяснимой сыпью следует поговорить с врачом или другим поставщиком медицинских услуг.
Дополнительные симптомы, такие как лихорадка, недомогание или тошнота, могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся царапины, обнажающие кожу, могут вызвать инфицирование сыпи. Каждому, у кого из сыпи развилась инфекция, следует обратиться к врачу.
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут вызывать высыпание за ушами.
У людей, зараженных такими инфекциями, как краснуха и корь, может появиться сыпь.
У младенцев сыпь за ухом чаще возникает из-за колыбели или опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими системными симптомами, не проходит сама по себе в течение нескольких дней или вызывает сильное недомогание, требует медицинской помощи.
Причины, другие симптомы и лечение
Сыпь за ухом может возникнуть из-за различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания могут вызывать сыпь за ухом как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие причины, включая краснуху, могут быть более серьезными.
В этой статье мы рассмотрим некоторые причины сыпи за ухом, а также другие симптомы, которые они могут вызывать, и способы их лечения.
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь.
К аллергенам, которые могут вызвать контактный дерматит за ушами, относятся:
- шампуни
- мыло
- другие средства по уходу за волосами
Например, красящие продукты содержат ингредиент под названием парафенилендиамин (PPD), который является распространенным контактным аллергеном. .
Симптомы
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактировавшей с аллергеном.
Диагноз
Врач диагностирует контактный дерматит, предварительно изучив историю болезни человека и проведя медицинский осмотр. Соответствующий медицинский анамнез включает хобби, прием лекарств и использование ароматизаторов и духов.
Затем врач оценит симптомы пациента и проверит результаты патч-теста.
В некоторых случаях может потребоваться биопсия для подтверждения диагноза.
Лечение
По возможности, избегание вещества, которое вызывает сыпь или реакцию, является лучшим методом лечения.
Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты, отпускаемые без рецепта или по рецепту, также могут помочь уменьшить зуд.
Некоторым людям может казаться, что нанесение на кожу холодных или влажных мазей успокаивает ее и снимает зуд.Также можно наносить увлажняющие средства.
Люди с псориазом кожи головы имеют обесцвеченные бляшки утолщенной кожи, которые могут появиться за ушами.
Бляшки могут чесаться и шелушиться, что приводит к появлению перхоти.
Симптомы
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухие трещины на коже головы
- зуд
- боль
- жжение
- выпадение волос
Диагноз
Врачи могут обычно диагностируют псориаз, исследуя поражения на коже.
Лечение
Люди, страдающие псориазом кожи головы, могут использовать местные методы лечения, поскольку обычно у них легкое поражение остальной кожи.
Некоторым людям могут потребоваться системные препараты, если у них также есть большие поражения на теле.
Местные агенты, которые люди могут использовать для лечения псориаза кожи головы, включают:
- каменноугольную смолу
- аналоги витамина D
- кортикостероиды
- другие различные формы шампуней с маслами и другими ингредиентами, которые призваны успокоить и уменьшить симптомы
Однако волосы на голове могут затруднить применение этих средств лечения.В результате некоторые люди могут перестать пользоваться продуктами.
Локальная терапия ультрафиолетом B является альтернативой лекарствам местного действия, но является более дорогостоящим лечением, которое не является широко доступным.
Системные препараты для лечения псориаза волосистой части головы остаются не по назначению. К этим препаратам относятся:
- метотрексат
- циклоспорин A
- биологическая терапия
Интертриго может возникнуть в любом возрасте, но у молодых людей и пожилых людей вероятность его развития выше.Люди с ослабленной иммунной системой также подвержены более высокому риску. У некоторых детей может развиться опрелость за ушами из-за слюнотечения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи той части тела, которая подвержена воздействию влаги и трения. В результате кожа может воспаляться.
Другие выделения организма, такие как слюна, пот, моча и кал, могут раздражать кожу и вызывать опрелости.
Симптомы
Симптомы опрелостей включают:
- покраснение кожи
- зуд
- покалывание
- ощущение жжения
Диагноз
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи.
Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые могут потребовать другого лечения.
Лечение
Варианты лечения первой линии включают:
- мази с оксидом цинка
- петролатум
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковая инфекция, человеку может потребоваться антибактериальное или противогрибковое лечение, например:
- местный эритромицин
- местный клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
У некоторых людей могут быть инфекции, требующие пероральных антибиотиков, например пенициллин и клиндамицин или пероральные противогрибковые средства, такие как флуконазол.
Краснуха, также известная как немецкая корь, представляет собой редкую вирусную инфекцию, поражающую детей и молодых людей, не имеющих иммунитета.
Согласно статье 2020 года, краснуха, как правило, проходит без лечения и является доброкачественной. Центры по контролю и профилактике заболеваний (CDC) заявляют, что и у детей, и у взрослых большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха развивается в течение первых 10 недель беременности, это может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
Симптомы
CDC заявляют, что у 25–50% заболевших краснухой протекает бессимптомно.
Однако, если симптомы действительно появляются, они обычно немного отличаются у детей и взрослых.
Центр контроля заболеваний отмечает, что у детей обычно появляется сыпь, которая появляется на лице, а затем распространяется на все тело. Сыпь продлится около 3 дней.
Другие симптомы, которые могут появиться за 1–5 дней до высыпания, включают:
- головную боль
- субфебрильную лихорадку
- дискомфорт
- кашель
- опухшие лимфатические узлы
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно переносят легкое заболевание и имеют боль в горле, субфебрильную лихорадку и сыпь, которая сначала появляется на лице, а затем распространяется на остальные части тела.
Человек заразен от 8 дней до появления сыпи до 8 дней после его появления.
Диагноз
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам иногда бывает сложно поставить диагноз на основании медицинского осмотра.
Серологический анализ на краснуху более точен.
С помощью серологических тестов врачи проверяют наличие антител к специфическому иммуноглобулину M против краснухи. Эти антитела можно обнаружить примерно через 4 дня после появления сыпи.
Лечение
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году.
От краснухи нет лечения, поэтому при развитии симптомов необходимо быстрое вмешательство.
Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей. Некоторые люди могут получить их комбинацию.
Вирус rubeola вызывает корь.
Люди могут заразиться корью от других людей через воздушно-капельные частицы.
Коревая сыпь возникает за ушами и вдоль линии роста волос. Он может спускаться к лицу, туловищу, рукам и ногам.
По данным CDC, корь может быть опасной.
Дети в возрасте до 5 лет и взрослые старше 20 лет чаще испытывают осложнения. Они могут варьироваться от диареи до пневмонии и энцефалита. Энцефалит — это воспаление головного мозга.
Симптомы
Врачи описывают три стадии кори: продромальную, эруптивную и выздоравливающую.
Во время продромальной стадии у людей могут наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
В эруптивной стадии у человека развивается сыпь за ухом и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последнем этапе сыпь начинает исчезать в том же порядке, в котором она появилась.
Лихорадка и общее недомогание могут исчезнуть через 2–3 дня после появления сыпи.
Диагноз
Чтобы диагностировать корь, врачи изучают симптомы человека, распространение кори в обществе и результаты лабораторных анализов.
С помощью анализов крови можно проверить наличие специфических иммуноглобулинов и выделить вирус, вызвавший инфекцию.
Лечение
Прививка может помочь предотвратить распространение кори.
Согласно CDC, дети должны проходить вакцинацию в возрасте 12–15 месяцев и делать ревакцинацию в 4–6 лет.
Хотя лекарства от кори не существует, врачи могут дать лекарства, помогающие от лихорадки.
У младенцев сыпь за ухом может возникнуть по следующим причинам:
Колпачок колыбели
Другое название колпачка — себорейный дерматит.
Колпачок люльки появляется на участках тела с большим количеством потовых желез, включая кожу головы.
Иногда у младенцев за ушами может образовываться колыбель.
Симптомы
У младенцев колпачок люльки может вызвать следующие симптомы:
- желтая корка на коже
- покраснение кожи с белыми или желтыми хлопьями
- воспаление
Колпачок люльки обычно не вызывает беспокойства у ребенка, но у родителей или лица, осуществляющие уход, должны проверять кожу головы на наличие признаков инфекций.
Диагноз
Врачи тщательно исследуют кожу головы младенца с подозрением на колыбель, потому что многие другие кожные заболевания могут быть похожими.
Младенцы с колпачком будут иметь толстые жирные чешуйки, не вызывающие зуда.
Другие состояния, которые могут напоминать колыбель колыбели, включают:
- экзема
- грибковые инфекции
- псориаз
- розацеа
Лечение
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), родитель или опекун могут:
- Регулярно мойте волосы ребенка детским шампунем.
- аккуратно почистите кожу головы мягкой щеткой.
- Нанесите на пораженные участки детское масло, вазелин или растительное масло на ночь, а утром вымойте их детским шампунем.
A Человек должен избегать использования мыла, арахисового масла и шампуней для взрослых.Им также следует избегать защипывания корок, так как это может вызвать инфекцию.
Сыпь может быть вызвана множеством различных заболеваний. Людям с необъяснимой сыпью следует поговорить с врачом или другим поставщиком медицинских услуг.
Дополнительные симптомы, такие как лихорадка, недомогание или тошнота, могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся царапины, обнажающие кожу, могут вызвать инфицирование сыпи. Каждому, у кого из сыпи развилась инфекция, следует обратиться к врачу.
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут вызывать высыпание за ушами.
У людей, зараженных такими инфекциями, как краснуха и корь, может появиться сыпь.
У младенцев сыпь за ухом чаще возникает из-за колыбели или опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими системными симптомами, не проходит сама по себе в течение нескольких дней или вызывает сильное недомогание, требует медицинской помощи.
Причины, другие симптомы и лечение
Сыпь за ухом может возникнуть из-за различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания могут вызывать сыпь за ухом как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие причины, включая краснуху, могут быть более серьезными.
В этой статье мы рассмотрим некоторые причины сыпи за ухом, а также другие симптомы, которые они могут вызывать, и способы их лечения.
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь.
К аллергенам, которые могут вызвать контактный дерматит за ушами, относятся:
- шампуни
- мыло
- другие средства по уходу за волосами
Например, красящие продукты содержат ингредиент под названием парафенилендиамин (PPD), который является распространенным контактным аллергеном. .
Симптомы
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактировавшей с аллергеном.
Диагноз
Врач диагностирует контактный дерматит, предварительно изучив историю болезни человека и проведя медицинский осмотр. Соответствующий медицинский анамнез включает хобби, прием лекарств и использование ароматизаторов и духов.
Затем врач оценит симптомы пациента и проверит результаты патч-теста.
В некоторых случаях может потребоваться биопсия для подтверждения диагноза.
Лечение
По возможности, избегание вещества, которое вызывает сыпь или реакцию, является лучшим методом лечения.
Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты, отпускаемые без рецепта или по рецепту, также могут помочь уменьшить зуд.
Некоторым людям может казаться, что нанесение на кожу холодных или влажных мазей успокаивает ее и снимает зуд.Также можно наносить увлажняющие средства.
Люди с псориазом кожи головы имеют обесцвеченные бляшки утолщенной кожи, которые могут появиться за ушами.
Бляшки могут чесаться и шелушиться, что приводит к появлению перхоти.
Симптомы
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухие трещины на коже головы
- зуд
- боль
- жжение
- выпадение волос
Диагноз
Врачи могут обычно диагностируют псориаз, исследуя поражения на коже.
Лечение
Люди, страдающие псориазом кожи головы, могут использовать местные методы лечения, поскольку обычно у них легкое поражение остальной кожи.
Некоторым людям могут потребоваться системные препараты, если у них также есть большие поражения на теле.
Местные агенты, которые люди могут использовать для лечения псориаза кожи головы, включают:
- каменноугольную смолу
- аналоги витамина D
- кортикостероиды
- другие различные формы шампуней с маслами и другими ингредиентами, которые призваны успокоить и уменьшить симптомы
Однако волосы на голове могут затруднить применение этих средств лечения.В результате некоторые люди могут перестать пользоваться продуктами.
Локальная терапия ультрафиолетом B является альтернативой лекарствам местного действия, но является более дорогостоящим лечением, которое не является широко доступным.
Системные препараты для лечения псориаза волосистой части головы остаются не по назначению. К этим препаратам относятся:
- метотрексат
- циклоспорин A
- биологическая терапия
Интертриго может возникнуть в любом возрасте, но у молодых людей и пожилых людей вероятность его развития выше.Люди с ослабленной иммунной системой также подвержены более высокому риску. У некоторых детей может развиться опрелость за ушами из-за слюнотечения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи той части тела, которая подвержена воздействию влаги и трения. В результате кожа может воспаляться.
Другие выделения организма, такие как слюна, пот, моча и кал, могут раздражать кожу и вызывать опрелости.
Симптомы
Симптомы опрелостей включают:
- покраснение кожи
- зуд
- покалывание
- ощущение жжения
Диагноз
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи.
Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые могут потребовать другого лечения.
Лечение
Варианты лечения первой линии включают:
- мази с оксидом цинка
- петролатум
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковая инфекция, человеку может потребоваться антибактериальное или противогрибковое лечение, например:
- местный эритромицин
- местный клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
У некоторых людей могут быть инфекции, требующие пероральных антибиотиков, например пенициллин и клиндамицин или пероральные противогрибковые средства, такие как флуконазол.
Краснуха, также известная как немецкая корь, представляет собой редкую вирусную инфекцию, поражающую детей и молодых людей, не имеющих иммунитета.
Согласно статье 2020 года, краснуха, как правило, проходит без лечения и является доброкачественной. Центры по контролю и профилактике заболеваний (CDC) заявляют, что и у детей, и у взрослых большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха развивается в течение первых 10 недель беременности, это может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
Симптомы
CDC заявляют, что у 25–50% заболевших краснухой протекает бессимптомно.
Однако, если симптомы действительно появляются, они обычно немного отличаются у детей и взрослых.
Центр контроля заболеваний отмечает, что у детей обычно появляется сыпь, которая появляется на лице, а затем распространяется на все тело. Сыпь продлится около 3 дней.
Другие симптомы, которые могут появиться за 1–5 дней до высыпания, включают:
- головную боль
- субфебрильную лихорадку
- дискомфорт
- кашель
- опухшие лимфатические узлы
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно переносят легкое заболевание и имеют боль в горле, субфебрильную лихорадку и сыпь, которая сначала появляется на лице, а затем распространяется на остальные части тела.
Человек заразен от 8 дней до появления сыпи до 8 дней после его появления.
Диагноз
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам иногда бывает сложно поставить диагноз на основании медицинского осмотра.
Серологический анализ на краснуху более точен.
С помощью серологических тестов врачи проверяют наличие антител к специфическому иммуноглобулину M против краснухи. Эти антитела можно обнаружить примерно через 4 дня после появления сыпи.
Лечение
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году.
От краснухи нет лечения, поэтому при развитии симптомов необходимо быстрое вмешательство.
Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей. Некоторые люди могут получить их комбинацию.
Вирус rubeola вызывает корь.
Люди могут заразиться корью от других людей через воздушно-капельные частицы.
Коревая сыпь возникает за ушами и вдоль линии роста волос. Он может спускаться к лицу, туловищу, рукам и ногам.
По данным CDC, корь может быть опасной.
Дети в возрасте до 5 лет и взрослые старше 20 лет чаще испытывают осложнения. Они могут варьироваться от диареи до пневмонии и энцефалита. Энцефалит — это воспаление головного мозга.
Симптомы
Врачи описывают три стадии кори: продромальную, эруптивную и выздоравливающую.
Во время продромальной стадии у людей могут наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
В эруптивной стадии у человека развивается сыпь за ухом и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последнем этапе сыпь начинает исчезать в том же порядке, в котором она появилась.
Лихорадка и общее недомогание могут исчезнуть через 2–3 дня после появления сыпи.
Диагноз
Чтобы диагностировать корь, врачи изучают симптомы человека, распространение кори в обществе и результаты лабораторных анализов.
С помощью анализов крови можно проверить наличие специфических иммуноглобулинов и выделить вирус, вызвавший инфекцию.
Лечение
Прививка может помочь предотвратить распространение кори.
Согласно CDC, дети должны проходить вакцинацию в возрасте 12–15 месяцев и делать ревакцинацию в 4–6 лет.
Хотя лекарства от кори не существует, врачи могут дать лекарства, помогающие от лихорадки.
У младенцев сыпь за ухом может возникнуть по следующим причинам:
Колпачок колыбели
Другое название колпачка — себорейный дерматит.
Колпачок люльки появляется на участках тела с большим количеством потовых желез, включая кожу головы.
Иногда у младенцев за ушами может образовываться колыбель.
Симптомы
У младенцев колпачок люльки может вызвать следующие симптомы:
- желтая корка на коже
- покраснение кожи с белыми или желтыми хлопьями
- воспаление
Колпачок люльки обычно не вызывает беспокойства у ребенка, но у родителей или лица, осуществляющие уход, должны проверять кожу головы на наличие признаков инфекций.
Диагноз
Врачи тщательно исследуют кожу головы младенца с подозрением на колыбель, потому что многие другие кожные заболевания могут быть похожими.
Младенцы с колпачком будут иметь толстые жирные чешуйки, не вызывающие зуда.
Другие состояния, которые могут напоминать колыбель колыбели, включают:
- экзема
- грибковые инфекции
- псориаз
- розацеа
Лечение
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), родитель или опекун могут:
- Регулярно мойте волосы ребенка детским шампунем.
- аккуратно почистите кожу головы мягкой щеткой.
- Нанесите на пораженные участки детское масло, вазелин или растительное масло на ночь, а утром вымойте их детским шампунем.
A Человек должен избегать использования мыла, арахисового масла и шампуней для взрослых.Им также следует избегать защипывания корок, так как это может вызвать инфекцию.
Сыпь может быть вызвана множеством различных заболеваний. Людям с необъяснимой сыпью следует поговорить с врачом или другим поставщиком медицинских услуг.
Дополнительные симптомы, такие как лихорадка, недомогание или тошнота, могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся царапины, обнажающие кожу, могут вызвать инфицирование сыпи. Каждому, у кого из сыпи развилась инфекция, следует обратиться к врачу.
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут вызывать высыпание за ушами.
У людей, зараженных такими инфекциями, как краснуха и корь, может появиться сыпь.
У младенцев сыпь за ухом чаще возникает из-за колыбели или опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими системными симптомами, не проходит сама по себе в течение нескольких дней или вызывает сильное недомогание, требует медицинской помощи.
Себорейный дерматит | Johns Hopkins Medicine
Что такое себорейный дерматит?
Себорейный дерматит — это воспаление верхних слоев кожи, характеризующееся красной, зудящей кожей, которая отслаивает чешуйки. Себорейный дерматит может быть наследственным заболеванием. Часто это усугубляется гормональными изменениями и холодными погодными условиями.
Себорейный дерматит чаще всего встречается во время:
Младенчество. У младенцев это состояние также называют колпачком из-за его характерного чешуйчатого вида на коже черепа.Однако крышка люльки также может возникнуть в области подгузника. Себорейный дерматит в этой возрастной группе обычно проходит самостоятельно в течение первого года жизни.
Средний возраст. Когда себорейный дерматит возникает в этом возрасте, состояние обычно носит более прерывистый характер и называется перхотью.
Старость. Когда себорейный дерматит возникает в этом возрасте, состояние обычно носит более неустойчивый характер. Это становится реже после 60 лет.
Люди с жирной кожей или волосами также более подвержены риску развития себорейного дерматита.
Каковы симптомы себорейного дерматита?
Ниже приведены некоторые другие симптомы себорейного дерматита. Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Зуд кожи головы
Сухие или жирные чешуйки на коже головы
Желтая или красная чешуйчатая сыпь вдоль линии роста волос, за ушами, в слуховом проходе, на бровях, вокруг носа, в складках на руках, ногах или в паху и / или на груди.
Симптомы себорейного дерматита могут напоминать другие кожные заболевания. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется себорейный дерматит?
Полная история болезни и медицинский осмотр помогают врачу диагностировать себорейный дерматит.
Лечение себорейного дерматита
Специфическое лечение себорейного дерматита обсудит с вами ваш лечащий врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Хотя состояние поддается лечению, оно может повториться.Лечение зависит от локализации воспаления. Обычно это эффективно для облегчения симптомов. Процедуры могут включать:
Противовоспалительные кремы или лосьоны, такие как кортикостероиды или ингибиторы кальциневрина
Противогрибковые препараты для местного применения
Шампуни от перхоти, отпускаемые без рецепта
Лечебный шампунь для взрослых по назначению врача
Себорейный дерматит у взрослых: состояние, лечение и фотографии — обзор
51409 34 Информация для ВзрослыеДетиПодросток подпись идет сюда…Изображения дерматита себорейного
Обзор
Себорейный дерматит, также известный как себорея, является распространенным незаразным заболеванием участков кожи, богатых сальными железами (лицо, кожа головы и верхняя часть туловища). Себорейный дерматит характеризуется шелушением (перепроизводство и отслоение клеток кожи), а иногда и покраснением и зудом кожи. Она может варьироваться по степени тяжести от легкой перхоти на коже головы до красных чешуйчатых пятен на коже.Нормальные кожные дрожжи, Pityrosporum ovale, , живут в богатых жиром областях кожи и играют определенную роль в этом заболевании; Изменения, наблюдаемые на коже, вызваны воспалительной реакцией организма на дрожжи, обнаруженные на коже. Себорейный дерматит, по-видимому, усугубляется стрессом, зимой и нечастым мытьем шампунем. Хотя «лекарства» от себорейного дерматита не существует, его можно контролировать с помощью лечебных шампуней и стероидных растворов для местного применения, если воспаление заметно.
Кто в опасности?
Перхоть встречается у 15–20% населения, а себорейный дерматит (с покраснением и шелушением) встречается у 3–5%.Проблема затрагивает все расы и может немного усугубиться у мужчин. Обычно это начинается после полового созревания (хотя у младенцев есть версия, называемая колыбелью). Пик себорейного дерматита приходится на 40 лет, а затем может улучшиться. Тяжелый себорейный дерматит часто наблюдается у людей с болезнью Паркинсона, проблемами центральной нервной системы и ВИЧ-инфекцией.
Признаки и симптомы
- Кожа головы зудит и отслаивает белые жирные чешуйки.
- Одна или несколько из следующих областей имеют участки красной чешуйчатой кожи: кожа головы, линия роста волос, лоб, брови, веки, складки носа и ушей, слуховые проходы, область бороды, грудина, середина спины, пах или подмышки.
- При более темной коже некоторые пораженные участки могут выглядеть светлее.
Руководство по уходу за собой
Большинство случаев себорейного дерматита легко контролировать с помощью безрецептурных домашних средств. К ним относятся:
- Частое (ежедневное) мытье шампунем или более длительное мытье шампунем.
- Использование шампуней, содержащих кетоконазол, сульфид селена, 2% -ный пиритион-цинк, салициловую кислоту или шампуни на основе дегтя.
- Немного (не слишком много!) Солнца — кажется, что это подавляет рост Pityrosporum.
- Управление любыми изменениями век (блефарит) путем бережной очистки кожи вокруг ресниц (края век) с помощью Q-Tip® и детского шампуня.
Если обычный ежедневный шампунь не помогает, подумайте о безрецептурном шампуне от перхоти. Есть несколько типов, и один может работать лучше, чем другой. Подумайте о том, чтобы время от времени чередовать шампуни, учитывая, что эффективность некоторых продуктов может меняться со временем.
Если кожа головы покрыта широко распространенным плотным налетом, чешуйку можно сначала удалить, нанеся на кожу головы теплое минеральное или оливковое масло, а через несколько часов промойте ее моющим средством, например жидкостью для мытья посуды или дегтярным шампунем.
Некоторые безрецептурные кремы помогут, если лечебный шампунь не подействует достаточно хорошо. Их можно добавлять к используемому шампуню до тех пор, пока не будет отмечено улучшение, а затем можно прекратить прием, чтобы временно использовать снова, когда это необходимо. К ним относятся:
- Кремы, уменьшающие количество дрожжей Pityrosporum (клотримазол, миконазол, тербинафин).
- Крем с гидрокортизоном, который может действовать быстро, но может оказаться менее полезным при длительном использовании.
Когда обращаться за медицинской помощью
Обратитесь за медицинской помощью, если нет реакции на меры по уходу за собой.
Лечение, которое может назначить ваш врач
- Кремы или растворы кортикостероидов
- Продукты на основе серы или сульфацетамида, применяемые местно
- Шампунь или крем с кетоконазолом
- Крем с такролимусом или пимекролимусом
- Мазь с сукцинатом лития для местного применения
Надежные ссылки
MedlinePlus: перхоть, кожный покров и другие заболевания кожи головыКлиническая информация и дифференциальная диагностика себорейного дерматита
Список литературы
Болонья, Жан Л., изд. Дерматология , стр 215-218.