Антибактериальная терапия при лечении инфекций кожи
Резюме. Инфекции кожи легкой и средней степени тяжести — патология, которую наблюдают достаточно часто. В США в отделения скорой помощи ежегодно обращаются около 10 млн человек с травматическими повреждениями мягких тканей различной степени тяжести. Наиболее частым осложнением в этих случаях является инфицирование раны. Начиная с 60-х годов для лечения инфекций кожи стали использовать антибиотики для перорального применения. Пероральную терапию иногда сочетали с препаратами для местного применения, однако их расценивали как менее эффективные по сравнению с препаратами, принимаемыми внутрь. В настоящее время доказано, что лекарственные препараты для местного применения в некоторых случаях более эффективны, чем препараты, принимаемые перорально.
ПЕРВИЧНЫЕ ИНФЕКЦИИ КОЖИ
Первичными инфекциями кожи называют такие инфекции, при которых кожа, окружающая место локализации инфекционного процесса, не повреждена.
Наиболее часто встречающимися первичными инфекциями кожи являются импетиго, фолликулит, целлюлит и фурункулез. Импетиго характеризуется наличием элементов сыпи типа пузырей, при разрыве которых образуется глубокая эрозия; при подсыхании экссудата эрозии формируются толстые, рыхлые корки светло-желтого цвета. Ранее считали, что контагиозное импетиго имеет стрептококковую этиологию, а развитие буллезного импетиго вызывает S. аureus. В настоящее время результаты многих клинических исследований свидетельствуют об изменении распространенности этих возбудителей: чаще первичным возбудителем контагиозного импетиго оказывается  В странах с тропическим климатом и низким уровнем жизни наиболее частым возбудителем контагиозного импетиго остается Str. pyogenes.
В странах с тропическим климатом и низким уровнем жизни наиболее частым возбудителем контагиозного импетиго остается Str. pyogenes.
ВТОРИЧНЫЕ ИНФЕКЦИИ КОЖИ
Вторичные инфекции кожи развиваются в тех случаях, если кожа в месте локализации инфекционного процесса уже была повреждена. В качестве примера можно назвать вторично инфицированные травматические повреждения кожи и вторично инфицированные дерматозы.
Наиболее часто вторичному инфицированию, в 80-90% случаев обусловленному стрептококками и стафилококками, подвергаются такие повреждения кожи, как порезы, ожоги, раны, в том числе хирургические. Вторично инфицированные дерматозы развиваются вследствие суперинфекции уже существующего патологического процесса, например экземы. Поврежденная кожа является входными воротами для возбудителя инфекции, а последующая инвазия и размножение бактерий приводят к развитию инфекционного процесса. Наиболее часто развитие вторично инфицированных дерматозов вызывают 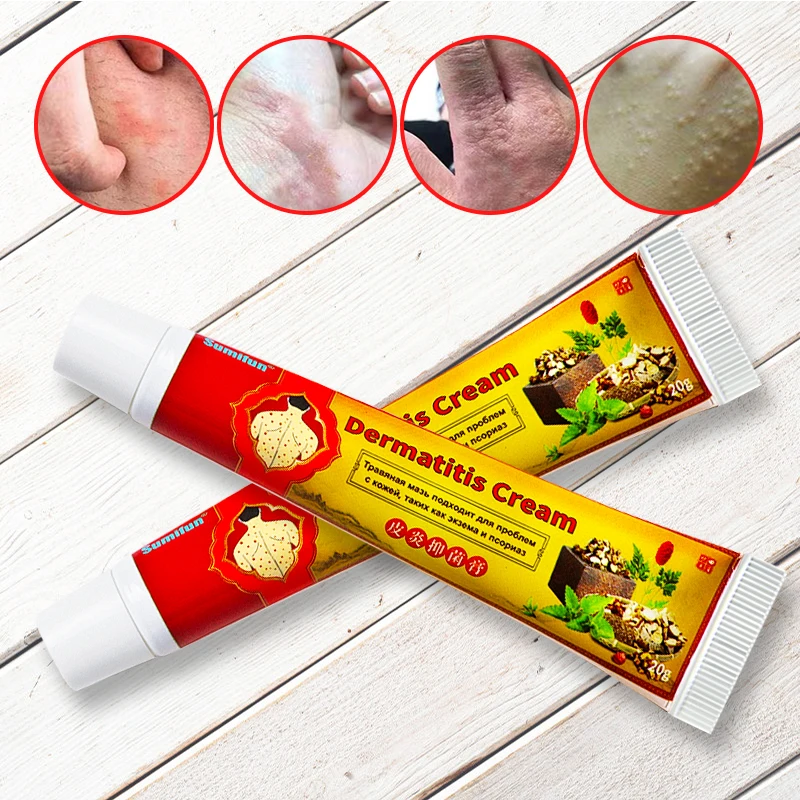 aureus и стрептококки. Предполагают, что стафилококки не только являются основной этиологической причиной развития экземы, но и способствуют возникновению рецидивов заболевания, а также ухудшают течение уже существующего патологического процесса.
aureus и стрептококки. Предполагают, что стафилококки не только являются основной этиологической причиной развития экземы, но и способствуют возникновению рецидивов заболевания, а также ухудшают течение уже существующего патологического процесса.
СОВРЕМЕННАЯ ТЕРАПИЯ ИНФЕКЦИЙ КОЖИ ЛЕГКОЙ И СРЕДНЕЙ СТЕПЕНИ ТЯЖЕСТИ
С 60-х годов использование антибиотиков для перорального применения было основным направлением терапии инфекций кожи легкой и средней степени тяжести. В большинстве стран современными препаратами выбора являются эритромицин, цефалексин и флуклоксациллин.
Несмотря на то, что пероральная антибиотикотерапия эффективна во многих случаях, она не лишена недостатков. Антибиотики для перорального применения вследствие своей системной активности часто вызывают развитие побочных реакций со стороны пищеварительного тракта, например диарею или тошноту. Важным условием для поддержания соответствующей концентрации антибиотика в крови является его регулярный и частый прием. Любое нарушение режима приема или дозирования препарата может значительно повлиять на его эффективность. При использовании антибиотиков для системного применения также могут развиваться аллергические реакции.
Любое нарушение режима приема или дозирования препарата может значительно повлиять на его эффективность. При использовании антибиотиков для системного применения также могут развиваться аллергические реакции.
Еще одним недостатком лечения антибиотиками, применяемыми перорально, является быстрое развитие резистентности возбудителей к препаратам. Например, устойчивость S. aureus, обусловленная применением лактамных антибиотиков, достаточно распространена. По некоторым данным, ее уровень в мире достигает 90%. Около 10 лет назад чувствительность S. aureus к эритромицину достигала 90%. Наблюдение, в котором изучали течение различных инфекций кожи, показало, что 51,5% штаммов S. aureus, обнаруженных при бактериологическом исследовании гноя при фурункулезе, были устойчивы к эритромицину, при импетиго этот показаталь достигал 26,2%.
Некоторые антибиотики для системного применения используют для лечения внутрибольничных инфекций, что также приводит к развитию резистентности возбудителей к этим препаратам. В настоящее время многие специалисты не рекомендуют назначать для местной терапии антибиотики, в состав которых входят компоненты, оказывающие системное действие. По данным литературы, резистентность возбудителей развивается в результате использования аминогликозидов, эритромицина и клиндамицина для местного применения.
В настоящее время многие специалисты не рекомендуют назначать для местной терапии антибиотики, в состав которых входят компоненты, оказывающие системное действие. По данным литературы, резистентность возбудителей развивается в результате использования аминогликозидов, эритромицина и клиндамицина для местного применения.
Выбор местной или пероральной антибиотикотерапии зависит от многих факторов, однако локализация и распространенность инфекционного процесса являются определяющими. Местная терапия эффективна в том случае, если инфекционный процесс поверхностный и локализованный. Если патологический процесс достигает более глубоких структур кожи или поражена ее большая площадь, можно использовать антибиотики для перорального применения. Если есть проявления системной инфекции, например лихорадка, лимфаденопатия или сопутствующий стрептококковый фарингит, предпочтительнее назначить антибиотики перорально. В некоторых случаях больному с распространенной инфекцией кожи или при тяжелом течении инфекционного процесса врач может назначить и местную, и системную антибактериальную терапию.
Результаты многих клинических исследований не подтвердили предположения о том, что при лечении инфекций кожи легкой и средней степени тяжести местная терапия менее эффективна, чем прием препаратов внутрь. Например, доказано, что при инфекциях кожи легкой и средней степени тяжести монотерапия мупироцином (торговое название БАКТРОБАН) в форме крема или мази также эффективна и даже в некоторых случаях превышает по эффективности терапию эритромицином, клоксациллином и цефалексином, назначаемыми перорально. Лекарственные средства для местного применения удобны при использовании, их легче дозировать, чем препараты для перорального приема. При возможности выбора метода лечения многие пациенты отдали бы предпочтение местной терапии.
При проведении местной терапии риск развития системных побочных эффектов, в том числе со стороны пищеварительного тракта, минимален. При пероральном приеме антибиотик воздействует на микрофлору пищеварительного тракта, что нередко приводит к появлению резистентных к действию препарата штаммов микроорганизмов, заселяющих пищеварительный тракт. На фоне применения некоторых антибиотиков местно, например мупироцина, устойчивость возбудителей развивается очень медленно в отличие от антибиотиков, назначаемых внутрь. Кроме этого, более высокая концентрация антибиотика, которая создается в месте локализации инфекции, способствует эрадикации большего числа патогенных микроорганизмов.
На фоне применения некоторых антибиотиков местно, например мупироцина, устойчивость возбудителей развивается очень медленно в отличие от антибиотиков, назначаемых внутрь. Кроме этого, более высокая концентрация антибиотика, которая создается в месте локализации инфекции, способствует эрадикации большего числа патогенных микроорганизмов.
Результаты сравнительного исследования эффективности и безопасности местного применения мупироцина и эритромицина, назначаемого перорально, при лечении импетиго у детей, показали, что мупироцин в отличие от эритромицина значительно реже вызывает развитие побочных эффектов.
ТРЕБОВАНИЯ К ПРЕПАРАТАМ ДЛЯ МЕСТНОЙ ТЕРАПИИ ИНФЕКЦИЙ КОЖИ
Антибактериальные препараты для местного применения должны:
- обладать такой же эффективностью, как и препараты, предназначенные для перорального приема;
- обладать хорошей переносимостью; обладать активностью в отношении всех основных возбудителей, вызывающих инфекции кожи легкой и средней степени тяжести;
- выпускаться в лекарственных формах, удобных для применения как при первичных, так и при вторичных инфекциях кожи.

Антибактериальные препараты для местного применения не должны:
- вызывать перекрестной резистентности к другим сходным антибиотикам, которые применяют для лечения тяжелых системных инфекций;
- содержать компонентов, оказывающих системное действие.
Мупироцин, предназначенный для лечения инфекций кожи легкой и средней степени тяжести, является именно таким лекарственным препаратом, который отвечает этим требованиям. Он обладает уникальными фармакологическими свойствами, отличающими его от других антибиотиков:
- высокоэффективен в отношении как стрептококков, так и стафилококков;
- антибактериальная активность эквивалентна таковой пероральных антибиотиков;
- не содержит в своем составе компонентов, оказывающих системное действие;
- по химическому составу отличается от других антибиотиков невозможно развитие перекрестной резистентности микрофлоры;
- не вызывает раздражения кожи; после 10 лет применения во всем мире устойчивость возбудителей к этому препарату выявляют с частотой менее 1%.

Эти факторы в сочетании с хорошей переносимостью и безопасностью позволяют считать применение мупироцина надежным альтернативным методом местной терапии инфекций кожи легкой и средней степени тяжести.
ЛИТЕРАТУРА
- Atherton D.J. (1996) The clinical efficacy of mupirocin in the treatment of primary skin infections. International Clinical Practice Series, 12: 2535.
- Burnett J.W. (1962) Management of pyogenic cutaneous infections. N. Engl. J. Med., 266: 164169.
- Burnett J.W. (1963) The route of antibiotic administration in superficial impetigo. N. Engl. J. Med., 268: 7275.
- Barton L.L., Friedman A.D. (1987) Impetigo: a reassessment of etiology and therapy. Pediat. Dermatol., 4: 185188.
- Crawford W.W. et. al. (1979) Laboratory induction and clinical occurrence of combined erythromycin resistance in Corynebacterium acnes. J. Invest. Dermatol., 72: 187.

- Dajani A., Ferrieri P., Wannamaker L. (1972) Natural history of impetigo II. Etiologic agents and bacterial interactions. J. Clin. Invest., 51: 28632871.
- Dillon H.C. (1968) Impetigo contagiosa: suppurative and nonsuppurative complications I. Clinical, bacteriologic and epidemiologic characteristics. Am. J. Dis. Child, 115: 530541.
- Finnerty E.F., Folan D.W. (1979) Changing antibacterial sensitivities of bacterial skin diseases: office practice 19771978. Cutis, 23: 227230.
- Graham D.R. et al. (1980) Epidemic neonatal gentamycin methicillin-resistant Staphylococcus aureus infection associated with non-specific topical use of gentamycin. J. Paediat., 97: 972.
- Grunberg R.N. et al. (1996) Results of the Alexander Project: a continuing, multicenter study of the antimicrobial susceptibility of community-acquired lower respiratory tract bacterial pathogens. Diagn. Microbiol.
 Infect. Dis., 25: 169181.
Infect. Dis., 25: 169181. - Kraus S. et al. (1997) Comparison of a new formulation of mupirocin calcium with oral cephalexin in the treatment of secondarily infected traumatic lesions (SITL). Proceedings of 37 th ICAAC, Toronto, Canada.
- Leyden J.J. (1997) Therapy for acne vulgaris. N. Engl. J. Med., 336(16): 1156-1162.
- Leyden J.J. (1990) Mupirocin: a new topical antibiotic. J. Am. Acad. Dermatol., 22(5Pt1): 879883.
- Leyden J.J. (1992) Review of mupirocin ointment in the treatment of impetigo. Clin. Pediatr. (Phila), 31(9): 549553.
- Martin de Nicolas M.M. et al. (1995) In vitro activity of mupirocin and eleven other antibiotics against 1500 Spanish clinical isolates of Staphylococcus aureus causing hospital infections Rev. Esp. Quimioterap., 8(2): 145150.
- Ohana N. et al. (1989) Skin-isolated community-acquired Staphylococcus aureus: in vitro resistance to methicillin and erythromycin J.
 Am. Acad. Dermatol., 3: 544546.
Am. Acad. Dermatol., 3: 544546. - Rice et al. (1990) Cost effectiveness of erythromycin versus mupirocin for the treatment of impetigo in children. Am. J. Dis. Child, 144: 443444.
- Rogers M. et al. (1987) A three-year study of impetigo in Sydney. Med. J. Aust., 147: 6365.
- Schachner L. et al. (1983) A therapeutic update of superficial skin infections. Pediatr. Clin. North Am., 30: 397404.
- Tunnessen W. (1983) Cutaneous infections. Pediatr. Clin. North Am., 3: 515532.
- Tunnessen W. (1985) Practical aspects of bacterial skin infections in children Pediatr. Dermatol., 2: 255265.
- White A.R. et al. (1984) Antibacterial activity of mupirocin, an antibiotic produced by Pseudomonas fluorescens. Royal Society of Medicine International Congress and Symposium Series, 80: 4355.
- Williams R.E.A. (1996) The clinical efficacy of mupirocin in the treatment of secondary skin infections.
 International Clinical Practice Series, 12: 923.
International Clinical Practice Series, 12: 923.
Резюме. Інфекції шкіри легкого і середнього ступеня тяжкості — патологія, яку спостерігають достатньо часто. В США у відділення швидкої допомоги щорічно звертаються біля 10 млн чоловік з травматичними пошкодженнями м’яких тканин різного ступеня тяжкості. Найчастішим ускладненням у цих випадках є інфікування рани. Починаючи з 60-х років для лікування інфекцій шкіри стали використовувати антибіотики для перорального застосування. Пероральну терапію інколи поєднували з препаратами для місцевого застосування, однак їх розцінювали як менш ефективні у порівнянні з препаратами, що приймають всередину. У нинішній час доведено, що лікарські препарати для місцевого застосування в деяких випадках більш ефективні, ніж препарати, що приймають перорально.
Ключові слова: інфекція, шкіра, антибіотики, мупіроцин, БАКТРОБАН
Summary. Mild to moderate skin infections are quite often seen in general medical practice. In USA, about 10 mln patients with traumatic soft tissue injuries of various severity are admitted to emergency departments. The most common complication in such cases is wound infection. Since 1960-ies oral antibiotics were implemented for treatment of skin infections. Oral antibiotics are sometimes combined with topical treatment, the latter usually being considered as less efficacious compared to oral drugs. For the time being it has been established that topical drugs in certain instances are more efficacious as compared to oral therapy.
In USA, about 10 mln patients with traumatic soft tissue injuries of various severity are admitted to emergency departments. The most common complication in such cases is wound infection. Since 1960-ies oral antibiotics were implemented for treatment of skin infections. Oral antibiotics are sometimes combined with topical treatment, the latter usually being considered as less efficacious compared to oral drugs. For the time being it has been established that topical drugs in certain instances are more efficacious as compared to oral therapy.
Key words: infection, skin, antibiotics, mupirocin, BACTROBAN
Публикация подготовлена по материалам, предоставленным представительством компании СмитКляйн Бичем Фармасьютикалз в Украине.
Адрес представительства: 252070, Киев, Контрактовая пл., 10А, 3-й этаж. Тел.: (044) 4625947, 4906685
Легкие повреждения кожи у детей: тактика педиатра » Медвестник
Кожа представляет собой защитный орган, благодаря своей прочности и способности выдерживать растяжение, давление, сжатие. У детей эта функция выражена значительно слабее. Об этом говорит и более легкая ранимость их кожи, частая инфицируемость, связанная с недостаточной кератинизацией рогового слоя, его тонкостью, а также незрелостью местного иммунитета. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи1.
У детей эта функция выражена значительно слабее. Об этом говорит и более легкая ранимость их кожи, частая инфицируемость, связанная с недостаточной кератинизацией рогового слоя, его тонкостью, а также незрелостью местного иммунитета. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи1.
Особенностями строения кожи новорожденных являются тонкий эпидермальный слой, густая сосудистая сеть кожи, недоразвитые выводящие протоки потовых желез. Также у детей до шести месяцев жизни в структуре кожи отсутствуют эластичные волокна, которые формируются только ко второму году жизни. Таким образом, проницаемость кожи у детей грудного возраста значительно выше, чем у взрослых, в то время как выделительная функция снижена, что определяет ряд ограничений и противопоказаний к применению местной терапии при необходимости, во избежание общетоксического действия2. Только в возрасте полового созревания она приобретает толщину и трофику, характерные для взрослой кожи. Кроме того, у новорожденных поверхность кожи покрыта секретом с реакцией среды, близкой к нейтральной рН, ‒ 6,7 (у взрослых она составляет 5,5). К концу первого месяца жизни рН начинает снижаться, но все равно является оптимальной для размножения бактериальной и грибковой флоры. С данным строением кожи связан риск травматизма, а также особенности повреждения и последующего восстановления целостности кожных покровов.
Только в возрасте полового созревания она приобретает толщину и трофику, характерные для взрослой кожи. Кроме того, у новорожденных поверхность кожи покрыта секретом с реакцией среды, близкой к нейтральной рН, ‒ 6,7 (у взрослых она составляет 5,5). К концу первого месяца жизни рН начинает снижаться, но все равно является оптимальной для размножения бактериальной и грибковой флоры. С данным строением кожи связан риск травматизма, а также особенности повреждения и последующего восстановления целостности кожных покровов.
Морфологические особенности младенческой кожи определяют ее легкую ранимость. Повышенная влажность, недостаточная функция потовых желез, обильная васкуляризация кожных покровов могут способствовать быстрому развитию определенных патологических состояний, таких как контактный дерматит, воспалительные процессы1. Уход за кожей у детей грудного возраста — это не просто косметическая и гигиеническая потребность, а необходимость, так как риск поражения кожи и развития инфекции очень велик. Генез кожных нарушений может иметь многофакторный характер. Однако во всех случаях лечение кожных поражений, независимо от причины, необходимо проводить с обязательным подключением так называемой «наружной терапии», то есть непосредственно лечения кожи.
Генез кожных нарушений может иметь многофакторный характер. Однако во всех случаях лечение кожных поражений, независимо от причины, необходимо проводить с обязательным подключением так называемой «наружной терапии», то есть непосредственно лечения кожи.
Чрезвычайно актуальной в педиатрической практике является проблема контактного дерматита. Контактный дерматит можно определить как воспалительный процесс, поражающий поверхность кожи, который индуцируется контактом с химическими, физическими и/или биотическими агентами в окружающей среде и который поражает кожу и слизистые оболочки с помощью аллергических и раздражающих патогенетических механизмов. Его клинические проявления включают локализованные зудящие экзематозные реакции в месте контакта с инкриминируемым веществом1.
Наиболее распространенной формой контактного дерматита в раннем младенчестве является сыпь на коже промежности, зачастую ограниченной областью подгузника. По данным разных авторов, у 7–35% младенцев диагностируется эта форма дерматита, пик распространенности которой приходится на возраст 9–12 мес. 2 жизни вне зависимости от пола и расовой принадлежности.
2 жизни вне зависимости от пола и расовой принадлежности.
Факторами, благоприятствующими его возникновению, являются сырость и мацерация участка, покрытого подгузником, длительный контакт с органическими жидкостями и проникновение аммиака, фекальной бактериальной флоры, присутствие или присоединение кандиды. Также неблагоприятным может оказаться воздействие дезодорантов и консервантов, содержащихся в подгузниках, кремов и масел, применяемых много раз в день, имеют место механические раздражители, вызванные физической чисткой и мытьем новорожденного. Вовлеченные области, как правило, ‒ гениталии и ягодицы, с возможным распространением патологического процесса на живот и нижние конечности.
Механические причины, вызывающие контактный дерматит (такие как длительное давление, трение), обусловливают образование потертостей. В результате трения соприкасающихся поверхностей кожи возникает мацерация. Обычно при потертостях изменения кожных покровов стадийны: гиперемия и отечность, а в некоторых случаях ‒ пузыри с серозным или геморрагическим содержимым, после вскрытия которых вследствие их травмирования образуются эрозивные поверхности2. В местах данных патологических процессов могут ощущаться болезненность и жжение. При длительном воздействии физических факторов с небольшой интенсивностью происходит уплотнение пораженных участков, кожа инфильтрируется, утолщается эпидермис. Для данных участков кожи характерен гиперкератоз.
В местах данных патологических процессов могут ощущаться болезненность и жжение. При длительном воздействии физических факторов с небольшой интенсивностью происходит уплотнение пораженных участков, кожа инфильтрируется, утолщается эпидермис. Для данных участков кожи характерен гиперкератоз.
Профилактика контактного дерматита основана на частой смене подгузников без использования чистой части старого подгузника для сушки области гениталий, промывании неагрессивными, не содержащими отдушек и консервантов, нейтральными очищающими средствами по pH и использовании местных смягчающих средств. При появлении видимых высыпаний рекомендовано применять специализированные мази, например Д-Пантенол Новатенол (Эгис), который изолирует кожу от раздражителей и оказывает успокаивающее противовоспалительное действие.
Действующее вещество этого препарата ‒ декспантенол, производное D-пантеноловой кислоты, являющейся составной частью кофермента А. Пантотеновая кислота стимулирует функцию надпочечников, необходима для образования антител, способствует росту и регенерации кожных покровов. Повышение потребности в пантотеновой кислоте наблюдается в организме при деструкции или повреждении тканей и кожи. Ее дефицит можно восполнить местным применением Д-Пантенол Новатенола. Свойства кожи новорожденных, особенно недоношенных, делают особенно важной способность препарата медленно и глубоко проникать в нее за счет гидрофильности, низких молекулярной массы и полярности. В некоторых случаях могут назначаться дополнительно топические противогрибковые или антибактериальные средства с нанесением на кожу под барьерный препарат.
Повышение потребности в пантотеновой кислоте наблюдается в организме при деструкции или повреждении тканей и кожи. Ее дефицит можно восполнить местным применением Д-Пантенол Новатенола. Свойства кожи новорожденных, особенно недоношенных, делают особенно важной способность препарата медленно и глубоко проникать в нее за счет гидрофильности, низких молекулярной массы и полярности. В некоторых случаях могут назначаться дополнительно топические противогрибковые или антибактериальные средства с нанесением на кожу под барьерный препарат.
Повреждения кожи у детей возникают часто и по самым разным причинам, что связано с их особой активностью и подвижностью. Стандартные рекомендации по оказанию помощи при ссадинах, ранах и царапинах включают обработку раны антисептическим раствором и наложение стерильной повязки для устранения возможных рисков инфицирования и воспаления тканей. Однако даже при легких травмах кожи присутствуют некоторые особенности в целесообразности применения наружных лекарственных препаратов.
Процесс заживления ран, при котором кожный барьер восстанавливается и закрывается после травмы, традиционно описывается как протекающий в течение трех последовательных фаз: воспаления, пролиферации и ремоделирования. Воспаление является первой стадией заживления ран, следует за начальным гемостазом и имеет важное значение для рекрутирования врожденной иммунной системы, которая помогает защитить организм от вторжения патогенов и удалить мертвые ткани. На стадии пролиферации раневая поверхность восстанавливается за счет реэпителизации, синтеза коллагена, формирования внеклеточного матрикса и восстановления сосудистой сети. В третьей и заключительной фазе ремоделирования регенеративные процессы снижаются и заменяются реорганизацией соединительной ткани и инициацией сократительной реакции. Физиологическая реакция организма на заживление ран, включающая эти три перекрывающиеся стадии, гарантирует, что закрытие раны происходит как можно быстрее, чтобы предотвратить дальнейшее повреждение или инфекцию. В то время как собственный микробиом кожи, антимикробные липиды и пептиды могут защитить ткани от болезнетворных микроорганизмов и ускорить процесс заживления ран, раневая инфекция приводит к повреждению тканей и нарушению иммунного ответа, что может задержать заживление ран6.
В то время как собственный микробиом кожи, антимикробные липиды и пептиды могут защитить ткани от болезнетворных микроорганизмов и ускорить процесс заживления ран, раневая инфекция приводит к повреждению тканей и нарушению иммунного ответа, что может задержать заживление ран6.
Естественная реакция организма на повреждение кожи может быть ускорена применением соответствующего лекарственного препарата, конечной целью которого является рассасывание раны с образованием тканевого регенерата, обладающего функциональностью и внешним видом, максимально приближенными к исходной коже, в разумные сроки1. Клиническая практика помощи в заживлении ран значительно варьируется. Поскольку каждая рана отлична от других, стратегии лечения должны быть адаптированы в каждом конкретном случае, в зависимости от типа наблюдаемого повреждения кожи.
В данном контексте рассматриваются легкие повреждения кожи в педиатрической практике. Там, где существует риск инфицирования раны, очищение и дезинфекция антисептиком являются важным первым шагом в лечении мелких ран. Использование мягкого антисептика в правильной концентрации в сочетании с препаратами, содержащими соединения, способствующие пролиферации эпидермальных кератиноцитов, может помочь уравновесить эти эффекты и помочь защитить здоровые ткани1. Выбор топического препарата при лечении с целью воздействия на локальный инфекционный процесс является одной из важнейших задач местной терапии ран. При этом могут возникать определенные трудности в оценке потенциальной эффективности и безопасности лекарственных средств, воздействующих на очаг инфекции. Декспантенол, предшественник и спиртовой аналог D-пантотеновой кислоты, может помочь в восстановлении кожного барьера, чтобы предотвратить попадание болезнетворных микроорганизмов в дерму и подкожную клетчатку5.
Использование мягкого антисептика в правильной концентрации в сочетании с препаратами, содержащими соединения, способствующие пролиферации эпидермальных кератиноцитов, может помочь уравновесить эти эффекты и помочь защитить здоровые ткани1. Выбор топического препарата при лечении с целью воздействия на локальный инфекционный процесс является одной из важнейших задач местной терапии ран. При этом могут возникать определенные трудности в оценке потенциальной эффективности и безопасности лекарственных средств, воздействующих на очаг инфекции. Декспантенол, предшественник и спиртовой аналог D-пантотеновой кислоты, может помочь в восстановлении кожного барьера, чтобы предотвратить попадание болезнетворных микроорганизмов в дерму и подкожную клетчатку5.
Д-Пантенол Новатенол поддерживает естественную реакцию организма на травму, инициируя пролиферацию клеток, участвующих в заживлении ран и повторной эпителизации1. В исследованиях in vitro и in vivo выявлено влияние декспантенола на активацию пролиферации фибробластов, доказана ускоренная реэпителизация при заживлении раневой поверхности. Показан противовоспалительный эффект декспантенола на экспериментальной модели эритемы, индуцированной ультрафиолетом. Выявлены благоприятные эффекты декспантенола на течение различных дерматитов. Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда1. Кроме того, экспериментально продемонстрировано, что Д-Пантенол уменьшает вредное воздействие на организм свободных радикалов, минимизируя повреждение тканей даже при умеренных повреждениях кожи.
Показан противовоспалительный эффект декспантенола на экспериментальной модели эритемы, индуцированной ультрафиолетом. Выявлены благоприятные эффекты декспантенола на течение различных дерматитов. Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда1. Кроме того, экспериментально продемонстрировано, что Д-Пантенол уменьшает вредное воздействие на организм свободных радикалов, минимизируя повреждение тканей даже при умеренных повреждениях кожи.
В двойных слепых плацебо-контролируемых исследованиях была оценена эффективность декспантенола при заживлении раневой поверхности. Показаны уменьшение эритемы и более эластичная и прочная тканевая регенерация при лечении эпидермальных ран эмульсией декспантенола в сравнении с лечением без его применения. Мониторирование трансэпидермальной потери влаги показало значительное ускорение эпидермальной регенерации в результате терапии декспантенолом в сравнении с плацебо. В эксперименте в группе, применявшей декспантенол, выявлено значительно меньшее повреждение кожного барьера рогового слоя по сравнению с таковым в группе, не применявшей данный препарат7. Уход за кожей с помощью декспантенола значительно улучшал симптомы кожного раздражения и повреждения, такие как сухость кожи, шероховатость, шелушение, зуд, эритема, царапины, ссадины. Обычно препараты декспантенола хорошо переносятся, риски раздражения или повышенной чувствительности минимальны. Использование данного препарата в педиатрической практике оправдано и подтверждено многочисленными исследованиями.
Уход за кожей с помощью декспантенола значительно улучшал симптомы кожного раздражения и повреждения, такие как сухость кожи, шероховатость, шелушение, зуд, эритема, царапины, ссадины. Обычно препараты декспантенола хорошо переносятся, риски раздражения или повышенной чувствительности минимальны. Использование данного препарата в педиатрической практике оправдано и подтверждено многочисленными исследованиями.
Кроме того, одними из наиболее эффективных топических препаратов при лечении ран, в том числе и инфицированных, являются йодофоры, среди которых наибольшее распространение получил повидон-йод3. Препараты йода широко используются при лечении ссадин, ран и царапин в педиатрической практике. Соединение йода с поливинилпирролидоном входит в состав Бетадина.
Наибольшее распространение из йодофоров получили лекарственные формы на основе повидон-йода, которые оказывают бактерицидное действие, при этом подавляют: грамположительные бактерии, в том числе энтерококки; грамотрицательные бактерии, включая протей, псевдомонады, клебсиеллы, ацинетобактерии; споры бактерий, грибы, вирусы, включая энтеро- и аденовирусы; анаэробные спорообразующие и неспорообразующие бактерии3.
Важным аспектом в пользу выбора соединений йода в качестве топических антисептиков является то, что возбудители инфекций кожи и мягких тканей не обладают к йодофорам ни естественной, ни приобретенной устойчивостью4. Наибольшее распространение в практике обработки ран, ссадин, а также царапин получили две лекарственные формы комплексных соединений йода с поливинилпирролидоном ‒ раствор и мазь. Мазь чаще применяется для лечения ран при обильной экссудации, более глубоких ран, потому как при такой форме повышается эффективность воздействия йода благодаря окклюзионному эффекту и макроголу, способствующему очищению раны. Раствор используют при различных вариантах травматизации кожи: лечении ран, ссадин, царапин, а также в качестве антисептика с профилактической целью для обработки кожи ребенка с целью предотвращения развития инфекционных осложнений на коже.
В дополнение к выбору методов лечения (или даже ингредиентов), которые действуют на стадии заживления ран, также важно учитывать практические рекомендации для лечения ран, соблюдение которых способствует быстрому восстановлению кожи без осложнений.
Все раны, независимо от размера, тяжести, локализации и причины, должны быть обработаны как можно скорее после повреждения кожи. Раннее вмешательство может способствовать быстрому наступлению естественной реакции организма на ранение. Кроме того, бактериальные инфекции могут быстро развиваться в биопленки, поэтому скорость клинического вмешательства должна соответствовать этому8,10.
Необходимо отметить, что для повышения и оценки эффективности применения топических лекарственных средств для лечения легких травм кожи у детей необходимо соблюдение определенных правил: не следует нарушать лекарственную форму официального препарата, поскольку при этом могут изменяться его физико-химические и фармакодинамические свойства; нельзя смешивать мази и детские кремы; не следует добавлять в мази различные растворы и масла. Следует помнить, что воздействие средств проявляется спустя несколько дней и закрепляется при их длительном использовании9,10.
Таким образом, необходимо подчеркнуть, что данные о морфологии и функции кожи в детском возрасте позволяют понять механизмы ее повреждения, создать необходимые средства ухода за кожей и профилактировать некоторые патологические процессы, например контактный дерматит.
При назначении лекарственных средств для наружной терапии у детей важно учитывать следующие требования: безопасность и эффективность; отсутствие побочных эффектов; возможность длительного использования; возможность нанесения на большие площади пораженной кожи без системного воздействия; удобство в использовании — отсутствие неприятного запаха и ощущения жира на коже; доступная стоимость.
Д-Пантенол Новатенол — средство для лечения заболеваний кожи у детей с благоприятным профилем безопасности.
Для антисептического эффекта, помимо должной обработки раны, ссадины или царапины, у детей рекомендовано применение наружных йодсодержащих препаратов на основе повидон-йода, в частности Бетадин.
№ 2 000000 847702
Литература
1. Грязева Н.В., Круглова Л.С. Декспантенол в лечении атопического дерматита у детей и взрослых // РМЖ «Медицинское обозрение». № 4, 2018, с. 48‒52.
2. Минакина О.Л. Пеленочный дерматит у детей: как мы можем с ним справиться? // РМЖ «Медицинское обозрение».
 № 3, 2015, с. 187.
№ 3, 2015, с. 187.3. Родин А.В., Привольнев В.В., Савкин В.А. Применение повидон-йода для лечения и профилактики раневых инфекций в практике врача-хирурга. Стационарозамещающие технологии // Амбулаторная хирургия. № 3, 2017, с. 43‒50.
4. Чекмарева И.А., Блатун Л.А., Терехова Р.П., Захарова О.А., Кочергина Е.В., Агафонов В.А. Морфофункциональные аспекты регенерации ран при лечении йодсодержащими мазями // Хирургия, 2014, 1: 54‒58.
5. Jens Malte Baron , Martin Glatz , Ehrhardt Proksch. Optimal Support of Wound Healing: New Insights Dermatology. 2020 Jan 17;1‒8.
6. Paolo Pigatto , Alberto Martelli, Chiara Marsili, Alessandro Fiocchi Contact dermatitis in children Ital J Pediatr. 2010 Jan 13;36:2.
7. Usatine RP, Riojas M. Diagnosis and management of contact dermatitis. Am Fam Physician. 2010 Aug 1;82(3):249‒55.
8. Childs DR, Murthy AS. Overview of wound healing and management. Surg Clin North Am. 2017 Feb;97(1):189–207.
9. Velnar T, Bailey T, Smrkolj V. The wound healing process: an overview of the cellular and molecular mechanisms.
 J Int Med Res. 2009 Sep-Oct;37(5):1528–42.
J Int Med Res. 2009 Sep-Oct;37(5):1528–42.10. Linehan JL, Harrison OJ, Han SJ, Byrd AL, Vujkovic-Cvijin I, Villarino AV, et al. Non-classical immunity controls microbiota impact on skin immunity and tissue repair. Cell. 2018 Feb;172(4):784–96.
Браунодин® мазь
Антимикробный эффект Браунодина связан с выделением свободного йода при контакте с кожей, слизистой оболочкой и поверхностью раны, и зависит не от концентрации раствора повидон-йода, а от концентрации свободного йода, со держание которого в Браунодине 22 мг/л,что гораздо больше чем у аналогичных препаратов повидон-йода. Браунодин — антибактериальное средство, к которому отсутствует резистентность болезнетворных микроорганизмов от вирусов до простейших: даже в разведении 1/2000 он разрушает все вегетативные формы бактерий. Среднее время антимикробного воздействия повидон-йода на микроорганизмы: грамположительные и грамотрицательные бактерии — 15–30 секунд; вирусы — 15 секунд; грибы — 15–30 секунд; простейшие (трихомонады) — 30–60 секунд.
Браунодин представляет собой депо йода. За счет постепенного высвобождения йода из комплекса повидон-йод действует длительно. Благодаря большому размеру комплексной молекулы, он не проникает через биологические барьеры, поэтому системное действие йода отсутствует. Браунодин за счет своего осмотического действия снимает отеки и уменьшает воспаление тканей. Проведение ирригации раневой полости водным раствором повидон-йода во время хирургической операции и перед наложением швов на операционную рану является одной из рекомендаций ВОЗ по профилактике инфекции в области хирургического вмешательства. Эти свойства делают Браунодин незаменимым местным антисептиком в неотложной хирургии.
Выпускается в форме тубы объемом 20, 100и 250 мг.
Преимущества
Широкий спектр действия: антибактериальный, противовирусный, противогрибковый, а также антипротозойный
- Активен против спор бактерий
- Отсутствие резистентности к препаратуу микроорганизмов
- Максимальная эффективность достигается в течении 15 секунд
- Не обладает раздражающим действием при применении на слизистые и раны
- Эффективен при значении pH от 2 до 7
Показания
Обработка кожи операционного поля и слизистых до и после операции.
- Лечение ожогов и донорских ран
- Лечение инфицированных ран, в том числе посттравматических и послеоперационных ран
- Трофические язвы различного происхождения
- Гнойно-некротические раны и пролежней
- Инфекции кожи различной этиологии: инфекционный дерматит и экзема, рожистое воспаление, абсцесс кожи, фурункул и карбункул, флегмона, пиодермия
- Микозы и кандидозы кистей, стоп, кожи туловища
Терапия пиодермий | Олисова О.Ю., Плиева Л.Р.
Пиодермии (гнойничковые болезни кожи) являются наиболее распространенными кожными заболеваниями во всех возрастных группах. По-видимому, это обусловлено тем, что возбудители пиодермий – стафилококки и стрептококки – часто обнаруживаются в окружающей человека среде (в воздухе, пыли помещений, а также на одежде, коже человека).
Бактериальные инфекции кожи являются междисциплинарной проблемой, они встречаются в практике хирургов, терапевтов, педиатров, гинекологов.
Пиодермии (от греч. pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
Заболевания кожи, связанные с деятельностью бактерий, как патогенных, так и условно-патогенных, характеризуются нозологическим многообразием. Инфекционный процесс при пиодермиях порой не ограничивается лишь локальным эффектом – развитием воспаления, но может нанести серьезный урон общему состоянию организма (например, синдромы стафилококкового и стрептококкового токсического шока), приводит к возникновению заболеваний, протекающих без воспалительных явлений (точечный кератолизис) [1, 2].
Возбудителями пиодермии являются в основном стафилококки и стрептококки, относящиеся к грамположительной микробной флоре. Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых пиогенными кокками в процессе их жизнедеятельности (экзотоксины, энтеротоксины, ферменты и др. ).
).
В российской дерматологии общепризнанной является классификация пиодермий, предложенная Jadasson (1949) в модификации А.А. Каламкаряна (1954) и С.Т. Павлова (1957), согласно которой пиодермии в зависимости от возбудителя традиционно разделяют по этиологическому принципу – стафилодермии и стрептодермии, а также смешанные – стрептостафилодермии. По протеканию заболевания выделяют острые и хронические формы; по глубине поражения – поверхностные и глубокие, а по механизму возникновения – первичные и вторичные.
Клинические проявления гнойничковых болезней кожи разнообразны. Наиболее распространенными являются фолликулиты, вульгарный сикоз, фурункул, карбункул, гидраденит, импетиго, хроническая язвенная пиодермия. У грудных детей может развиться эпидемическая пузырчатка новорожденных и др.
Пиодермия часто осложняет зудящие кожные заболевания (так называемая вторичная пиодермия), особенно чесотку, экзему, нейродермит, атопический дерматит. Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Лечение гнойничковых заболеваний кожи остается одним из актуальных вопросов терапии дерматозов [3].
Лечение пиодермий всегда должно быть комплексным и включать особый режим поведения и ухода за кожей, диету, местные и системные препараты, а также физиотерапевтические процедуры.
В лечении гнойничковых заболеваний кожи необходимо соблюдать основной принцип, а именно – проводить этиотропное лечение, т. е. воздействующее на возбудителя, и патогенетическое – для устранения способствующих пиодермии факторов и коррекции сопутствующей патологии.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей, как в очаге поражения, так и вне его.
При локализованных формах заболевания не рекомендуется мыть кожу лишь в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще.
Волосы в области расположения пиодермических элементов необходимо состричь (не брить!).
Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.).
С целью предотвращения распространения инфекции ногти должны быть коротко острижены, дважды в день их обрабатывают 2% спиртовым раствором йода.
При длительно текущих процессах, а также при множественных высыпаниях особое внимание следует уделить диете: питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Для местного лечения поверхностных форм пиодермий используют спиртовые растворы (салициловой кислоты, камфоры), анилиновые красители (фукорцин, 1% бриллиантовый зеленый, 0,1% калия перманганат), топические антисептические и антимикробные препараты. При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
Топические комбинированные глюкокортикостероидные препараты с противовоспалительным и антибактериальным действием назначают при вторичной пиодермии основных дерматозов (атопического дерматита, чесотки, экземы и др. ): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
При лечении поверхностных форм пиодермий (остиофолликулиты, фолликулиты, импетиго, эктима) хороший терапевтический эффект был получен при использовании сульфатиазола серебра – 2% крема аргосульфан [4].
После первичной обработки глубоких ограниченных очагов стафилококковой инфекции показаны также рассасывающие средства, ферменты, мази, ускоряющие репаративные процессы в коже, обеспечивающие глубокое проникновение лекарственного препарата и ограничивающие распространение гноя: ихтаммол, 0,25% раствор трипсина, химотрипсин, левосин, пиолизин, актовегин, солкосерил, цинка гиалуронат.
Для лечения язвенных поражений при пиодермии применяют эпителизирующие мази и повязки, для очищения от некротических масс – ируксол, трипсин, химотрипсин. В последнее время впечатляющий эффект при лечении язвенных дефектов при пиодермии получен от применения 2% крема аргосульфан. В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р.
В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р. /сут.
/сут.
Мы применяли аргосульфан при лечении гангренозной пиодермии. Его применение в составе комплексной терапии позволило добиться у всех больных полного или почти полного клинического излечения. Это выражалось в уменьшении или исчезновении болевых ощущений при перевязках и вне их, в очищении язвенного дефекта от некротических тканей и появлении зрелых грануляций и краевой эпителизации в области язв, а также в отсутствии или резком снижении роста микрофлоры. Использование аргосульфана у всех пациентов приводило к быстрому рубцеванию язв (в среднем в течение 20–22 дней в зависимости от глубины и обширности дефекта), при этом в процессе лечения больные не отмечали никаких побочных эффектов от проводимой местной терапии.
В целях санации всей кожи рекомендуют общее ультрафиолетовое облучение или обтирание визуально здоровой кожи дезинфицирующими средствами. При отсутствии эффекта от наружного лечения глубоких поражений на лице, шее (фурункул, карбункул), при пиодермиях, осложненных лимфангитом, лимфаденитом, показано этиотропное лечение антибиотиками широкого спектра действия (парентерально или внутрь).
Системные антибиотики при пиодермиях применяют при длительном хроническом течении процесса, большой его распространенности, наличии общих явлений (лихорадка, головная боль, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице, особенно в области носогубного треугольника.
Лечение больных хронической пиодермией системными антибактериальными препаратами должно быть основано на результатах бактериологического анализа с определением чувствительности к ним микрофлоры.
В последние годы препараты пенициллина практически не применяются в терапии пиодермии. В настоящее время наиболее эффективными и в то же время вызывающими наименьшее число побочных реакций являются антибиотики – макролиды (эритромицин, джозамицин, кларитромицин и др.), линкомицин, тетрациклины (тетрациклин, метациклин, доксициклин). Можно назначать также рифампицин, цепорин, цефазолин, цефалотин, цефотаксим, цефтриаксон и другие антибиотики, устойчивые к β-лактамазам и имеющие широкий спектр действия. Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Реже антибиотиков, обычно при их непереносимости, применяются сульфаниламидные препараты, которые менее эффективны и нередко вызывают токсидермии. Обычно используют препараты пролонгированного действия (сульфамонометоксин, ко-тримоксазол и др.).
В амбулаторной практике целесообразно применять только антибиотики для приема внутрь с высокой биодоступностью и длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в условиях стационара предпочтение отдают парентеральному введению антибактериальных препаратов. При ступенчатом лечении вначале антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 сут) переходят на его применение внутрь. При первичных инфекциях кожи выбирают антибиотики пенициллинового ряда, альтернативные препараты – цефалоспорины II и III поколения, линкозамиды и фторхинолоны. При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При остром течении болезни антибиотик назначается курсом не менее чем на 5–7 сут, при хроническом – на 7–10 сут.
Помимо антибактериальной терапии при хронических формах пиодермии широко применяется иммунотерапия. К средствам активной специфической иммунотерапии относятся стафилококковый анатоксин (нативный и адсорбированный) и стафилококковый антифагин, стафилопротектин, представляющий собой смесь цитоплазматического стафилококкового антигена и анатоксина (препарат вводят подкожно в область нижнего угла лопатки 2 р./нед.). Первая инъекция в дозе 0,3 г, последующие четыре – по 0,5 г. Больным с тяжелыми заболеваниями внутренних органов, что является противопоказанием для проведения активной иммунотерапии, назначают антистафилококковый γ-глобулин или антистафилококковую гипериммунную плазму.
С целью стимуляции неспецифических факторов иммунитета используют аутогемотерапию, пирогенал, продигиозан, диоксометилтетрагидропиримидин, спленин, настойку китайского лимонника, экстракт элеутерококка, гемотрансфузии.
В терапии рецидивирующих, упорно протекающих пиодермий широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: препараты тимуса (тималин, тактивин и др.), препараты γ-глобулинов (γ–глобулин внутримышечный и др.), синтетические химические вещества (левамизол, диуцифон, изопринозин), стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицет (актинолизат), азоксимера бромид (полиоксидоний). Перспективны стимуляторы выработки интерферонов (оксодигидроакридинилацетат натрия, меглюмина акридонацетат и др.). При всех хронических, вялотекущих формах пиодермии показаны аскорбиновая кислота и витамины группы В и препараты, улучшающие микроциркуляцию (пентоксифиллин, ксантинола никотинат и др.).
При различных формах хронических глубоких пиодермий (язвенно-вегетирующая, гангренозная пиодермии) к антибиотикотерапии присоединяют системные глюкокортикоиды (преднизолон 30–60 мг/cут, метилпреднизолон, бетаметазон), цитостатики (азатиоприн 150 мг/сут, проспидия хлорид).
При лечении абсцедирующего и подрывающего фолликулита Гоффманна применяют изотретиноин из расчета 0,5–1 мг/кг массы тела в течение нескольких месяцев или комбинацию системных антибиотиков и глюкокортикоидов.
В комплексную терапию пиодермий входят физиотерапевтические процедуры: ультрафиолетовое облучение, сухое тепло, УВЧ, низкоэнергетическое лазерное излучение, wiRA-терапия – коротковолновое инфракрасное излучение, прошедшее фильтрацию через воду (780–1400 нм).
Профилактика пиодермий, как первичная (у лиц без гнойничковых заболеваний в анамнезе), так и вторичная, предусматривающая предупреждение рецидивов пиодермии, заключается в проведении определенных мероприятий на производстве и в быту.
На производстве необходимо устранение факторов, приводящих к нарушению санитарно-технических и санитарно-гигиенических норм, производственному травматизму и микротравмам.
Одним из средств борьбы с пиодермиями является своевременная обработка микротравм, для чего применяют растворы анилиновых красителей, спиртовой раствор йода, а также пленкообразующий аэрозоль нитрофурал.
Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, ЛОР-органов и др.).
Вторичная профилактика пиодермии включает периодические медицинские осмотры, учет и анализ заболеваемости, диспансеризацию больных, проведение противорецидивной терапии (стафилококковый анатоксин, витамины, общие УФО, уход за кожей, санация фокальной инфекции).
.
Тедизолид – новый антибиотик для решения старых проблем: перспективы применения для лечения осложненных инфекций кожи и мягких тканей | Родин
1. Хирургические инфекции кожи и мягких тканей. Российские национальные рекомендации. Под ред. Б.Р. Гельфанда и др. М.: Издательство МАИ, 2015, 109 с.
2. Yamamoto L.G. Treatment of Skin and Soft Tissue Infections. Pediatr Emerg Care. 2017;33 (1):49–55.
Pediatr Emerg Care. 2017;33 (1):49–55.
3. Bassetti M., Baguneid M., Bouza E., Dryden M., Nathwani D., Wilcox M. European perspective and update on the management of complicated skin and soft tissue infections due to methicillin-resistant Staphylococcus aureus after more than 10 years of experience withlinezolid. Clin Microbiol Infect. 2014;20 (Suppl 4):3–18.
4. Сухорукова М.В., Склеенова Е.Ю., Иванчик Н.В., Тимохова А.В., Эйдельштейн М.В., Дехнич А.В. и др. Антибиотикорезистентность нозокомиальных штаммов Staphylococcus aureus в стационарах России: результаты многоцентрового эпидемиологического исследования МАРАФОН в 2011–2012 гг. Клин микробиол антимикроб химиотер. 2014;16 (4):280–286.
5. Loewen K., Schreiber Y., Kirlew M., Bocking N., Kelly L. Community-associated methicillin-resistant Staphylococcus aureus infection: Literature review and clinical update. Can Fam Physician. 2017, 63 (7):512–520.
Can Fam Physician. 2017, 63 (7):512–520.
6. Решетько О.В., Якимова Ю.Н. Инновационные антибиотики для системного применения. Клин микробиол антимикроб химиотер. 2015;17 (4):272–285.
7. Ушкалова Е.А. Тедизолид – препарат нового поколения оксазолидинонов для лечения инфекций кожи и мягких тканей. Фарматека. 2014;15–2:9–12.
8. Zhanel G.G., Love R., Adam H., Golden A., Zelenitsky S., Schweizer F. et al. Tedizolid: a novel oxazolidinone with potent activity against multidrug-resistant gram-positive pathogens. Drugs. 2015;75 (3):253–270.
9. Shaw K.J., Barbachyn M.R. The oxazolidinones: past, present, and future. Ann N Y Acad Sci. 2011;1241:48–70.
10. Bae S.K., Yang S.H., Shin K.N., Rhee J.K., Yoo M., Lee M.G. Pharmacokinetics of DA-7218, a new oxazolidinone, and its active metabolite, DA-7157, after intravenous and oral administration of DA-7218 and DA-7157 to rats. J Pharm Pharmacol. 2007;59 (7):955–963.
Bae S.K., Yang S.H., Shin K.N., Rhee J.K., Yoo M., Lee M.G. Pharmacokinetics of DA-7218, a new oxazolidinone, and its active metabolite, DA-7157, after intravenous and oral administration of DA-7218 and DA-7157 to rats. J Pharm Pharmacol. 2007;59 (7):955–963.
11. Rybak J.M., Roberts K. Tedizolid phosphate: a next-generation oxazolidinone. Infect Dis Ther. 2015;4:1–14.
12. Locke J.B., Zurenko G.E., Shaw K.J., Bartizal K. Tedizolid for the man¬agement of human infections: in vitro characteristics. Clin Infect Dis. 2014;58 (Suppl 1):S35-S42.
13. Ferrández O., Urbina O., Grau S. Critical role of tedizolid in the treatment of acute bacterial skin and skin structure infections. Drug Des Devel Ther. 2017;11:65–82.
14. Colca J.R., McDonald W. G., Waldon D.J. et al. Cross-linking in theliving celllocates the site of action of oxazolidinone antibiotics. J Biol Chem. 2003;278 (24):21972–21979.
Colca J.R., McDonald W. G., Waldon D.J. et al. Cross-linking in theliving celllocates the site of action of oxazolidinone antibiotics. J Biol Chem. 2003;278 (24):21972–21979.
15. Kanafani Z.A., Corey G.R. Tedizolid (TR-701): a new oxazolidinone with enhanced potency. Expert Opin Investig Drugs. 2012;21 (4):515–522.
16. Wilson D.N., Schluenzen F., Harms J.M., Starosta A.L., Connell S.R., Fucini P. The oxazolidinone antibiotics perturb the ribosomal peptidyl-transferase center and effect tRNA positioning. Proc Natl Acad Sci U S A. 2008;105 (36):13339–13344.
17. Leach K.L., Swaney S.M., Colca J.R., McDonald W. G., Blinn J.R., Thomasco L.M. et al. The site of action of oxazoli¬dinone antibiotics inliving bacteria and in human mitochondria. Mol Cell. 2007;26 (3):393–402.
18. Flanagan S.D., Bien P.A., Munoz K.A., Minassian S.L., Prokocimer P.G. Pharmacokinetics of tedizolid following oral administration: single and multiple dose, effect of food, and comparison of two solid forms of the prodrug. Pharmacotherapy. 2014;34 (3):240–250.
19. Ong V., Flanagan S., Fang E., Dreskin H.J., Locke J.B., Bartizal K. et al. Absorption, distribution, metabolism, and excretion of the novel antibacterial prodrug tedizolid phosphate. Drug Metab Dispos. 2014;42 (8):1275–1284.
20. Housman S.T., Pope J.S., Russomanno J. et al. Pulmonary disposition of tedizolid following administration of once-daily oral 200-milligram tedizolid phosphate in healthy adult volunteers. Antimicrob Agents Chemother. 2012;56 (5):2627–2634.
21. Chen R., Shen K., Chang X., Tanaka T., Li L., Hu P. Pharmacokinetics and Safety of Tedizolid after Single and Multiple Intravenous/Oral Sequential Administrations in Healthy Chinese Subjects. Clin Ther. 2016;38 (8):1869–1879.
Chen R., Shen K., Chang X., Tanaka T., Li L., Hu P. Pharmacokinetics and Safety of Tedizolid after Single and Multiple Intravenous/Oral Sequential Administrations in Healthy Chinese Subjects. Clin Ther. 2016;38 (8):1869–1879.
22. Sahm D.F., Deane J., Bien P.A., Locke J.B., Zuill D.E., Shaw K.J. еt al. Results of the Surveillance of Tedizolid Activity and Resistance Program: in vitro susceptibility of Gram-positive pathogens collected in 2011 and 2012 from the United States and Europe. Diagnostic Microbiology and Infectious Disease. 2015;81 (2):112–118.
23. Prokocimer P., Bien P., Surber J., Mehra P., DeAnda C., Bulitta J.B. et al. Phase 2, randomized, double-blind, dose-ranging study evaluating the safety, tolerability, population pharmacokinetics, and efficacy of oral torezolid phosphate in patients with complicated skin and skin structure infections. Antimicrob Agents Chemother. 2011;55 (2):583–592.
Antimicrob Agents Chemother. 2011;55 (2):583–592.
24. Prokocimer P., De Anda C., Fang E., Mehra P., Das A. Tedizolid phosphate vslinezolid for treatment of acute bacterial skin and skin structure infections: the ESTABLISH-1 randomized trial. JAMA. 2013;309 (6):559–569.
25. Moran G.J., Fang E., Corey G.R., Das A.F., De Anda C., Prokocimer P. Tedizolid for 6 days versuslinezolid for 10 days for acute bacterial skin and skin-structure infections (ESTABLISH-2): a randomised, double-blind, phase 3, non-inferiority trial. Lancet Infect Dis. 2014;14 (8):696–705.
26. Shorr A.F., Lodise T.P., Corey G.R., De Anda C., Fang E., Das A.F. et al. Analysis of the phase 3 ESTABLISH trials of tedizolid versus linezolid in acute bacterial skin and skin structure infections. Antimicrob Agents Chemother. 2015;59 (2):864–871.
Antimicrob Agents Chemother. 2015;59 (2):864–871.
27. Белькова Ю.А., Рачина С.А., Козлов Р.С., Голуб А.В., Портнягина У.С., Шамаева С.Х. Перспективы включения тедизолида в формуляр российского многопрофильного стационара для лечения осложненных инфекций кожи и мягких тканей. Клин микробиол антимикроб химиотер. 2016;18 (3):174–185.
Антибиотики для местного применения (наносимые на кожу) для предотвращения инфекций области хирургического вмешательства в ранах, края которых зашиты или скреплены другим способом
Актуальность
Наличие микроорганизмов, таких как бактерии, в ранах после операций может привести к инфекциям области хирургического вмешательства у пациентов. Инфекции области хирургического вмешательства в свою очередь приводят к увеличению затрат здравоохранения и замедлению заживления ран и боли. Антибиотики — это лекарства, которые убивают бактерии или препятствуют их размножению. Антибиотики можно принимать внутрь (перорально), вводить в вену (внутривенно), или наносить на кожу (местно). Антибиотики для местного применения часто используют при послеоперационных ранах, так как полагают, что они предотвращают инфекции области хирургического вмешательства. Считают, что местное применение антибиотиков более предпочтительно, чем пероральное и внутривенное. Поскольку при местном применении антибиотики действуют только на тот участок тела, где они были нанесены, уменьшается вероятность нежелательных эффектов, влияющих на весь организм, таких как тошнота и диарея. Также полагают, что при местном применении антибиотиков вероятность развития бактериальной резистентности снижается (когда бактерии становятся устойчивыми к лекарствам). Однако антибиотики для местного применения также могут иметь нежелательные эффекты, наиболее распространенными из которых являются аллергические реакции на коже (контактный дерматит), вызывающие покраснение, зуд и боль в месте нанесения.
Антибиотики можно принимать внутрь (перорально), вводить в вену (внутривенно), или наносить на кожу (местно). Антибиотики для местного применения часто используют при послеоперационных ранах, так как полагают, что они предотвращают инфекции области хирургического вмешательства. Считают, что местное применение антибиотиков более предпочтительно, чем пероральное и внутривенное. Поскольку при местном применении антибиотики действуют только на тот участок тела, где они были нанесены, уменьшается вероятность нежелательных эффектов, влияющих на весь организм, таких как тошнота и диарея. Также полагают, что при местном применении антибиотиков вероятность развития бактериальной резистентности снижается (когда бактерии становятся устойчивыми к лекарствам). Однако антибиотики для местного применения также могут иметь нежелательные эффекты, наиболее распространенными из которых являются аллергические реакции на коже (контактный дерматит), вызывающие покраснение, зуд и боль в месте нанесения.
Вопрос обзора
Мы рассмотрели доказательства того, насколько эффективны антибиотики для местного применения в профилактике инфекции области хирургического вмешательства, если они наносятся непосредственно на раны после операции. Мы сосредоточились на эффектах антибиотиков для местного применения при хирургических ранах с плотно скрепленными краями, при которых заживление происходит быстрее (заживление первичным натяжением). Края таких ран могут быть скреплены швами, скобами, клипсами или клеем.
Мы сосредоточились на эффектах антибиотиков для местного применения при хирургических ранах с плотно скрепленными краями, при которых заживление происходит быстрее (заживление первичным натяжением). Края таких ран могут быть скреплены швами, скобами, клипсами или клеем.
Что мы обнаружили
В мае 2016 года мы провели поиск как можно большего числа соответствующих исследований, в которых изучали местное применение антибиотиков при хирургических ранах, заживающих первичным натяжением. Нам удалось выявить 14 исследований, в которых сравнивали антибиотики для местного применения с отсутствием лечения или с антисептиками ( т.е. другими видами лекарств, наносимых на кожу для предотвращения бактериальной инфекции) и с другими антибиотиками для местного применения. Восемь из этих клинических испытаний были проведены в отделениях общей хирургии, а шесть — в дерматологической хирургии (при проведении хирургических операций только на коже). Многие исследования были небольшими, низкого качества или имели риск смещения. После изучения всех этих исследований авторы пришли к выводу, что риск развития инфекции области хирургического вмешательства, вероятно, был ниже в результате местного нанесения антибиотиков на послеоперационные раны, когда их сравнивали с антисептиками или отсутствием лечения. Поскольку развитие инфекции после операции является довольно редким явлением, фактическое снижение частоты развития инфекции было в среднем 4,3%, когда антибиотик для местного применения сравнивали с антисептиком, и 2%, когда антибиотик для местного применения сравнивали с отсутствием лечения. Потребуется пролечить антибиотиком для местного применения в среднем 24 пациента (вместо антисептика) и 50 пациентов (в сравнении с отсутствием лечения), чтобы предотвратить развитие одной раневой инфекции. В четырех исследованиях сообщали о возникновении аллергического контактного дерматита, но не было достаточно доказательств, чтобы определить, может ли дерматит развиваться чаще при местном применении антибиотиков, чем при применении антисептиков или отсутствии лечения.
После изучения всех этих исследований авторы пришли к выводу, что риск развития инфекции области хирургического вмешательства, вероятно, был ниже в результате местного нанесения антибиотиков на послеоперационные раны, когда их сравнивали с антисептиками или отсутствием лечения. Поскольку развитие инфекции после операции является довольно редким явлением, фактическое снижение частоты развития инфекции было в среднем 4,3%, когда антибиотик для местного применения сравнивали с антисептиком, и 2%, когда антибиотик для местного применения сравнивали с отсутствием лечения. Потребуется пролечить антибиотиком для местного применения в среднем 24 пациента (вместо антисептика) и 50 пациентов (в сравнении с отсутствием лечения), чтобы предотвратить развитие одной раневой инфекции. В четырех исследованиях сообщали о возникновении аллергического контактного дерматита, но не было достаточно доказательств, чтобы определить, может ли дерматит развиваться чаще при местном применении антибиотиков, чем при применении антисептиков или отсутствии лечения. Это также необходимо рассмотреть, прежде чем решить их использовать.
Это также необходимо рассмотреть, прежде чем решить их использовать.
Это резюме на простом языке является актуальным по состоянию на май 2016 года.
ранозаживляющие мазь ЭПЛАН-крем и раствор для быстрого заживления ран, первой помощи и обработке ран
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ РАН
СОДЕРЖАНИЕ:
БЛОГ ЭПЛАН: ЗАЖИВЛЕНИЕ ОЖОГОВ И РАН на сайте oberon-alpha.ru
К нам приходит много вопросов о том, как с помощью препарата ЭПЛАН проводить лечение ран самого различного происхождения, как оказывать первую помощь при ранах, проводить обработку ран, лечить зуд кожи, лечить трещины на пятках. Наиболее популярным вопросам и ответам на них мы решили посвятить отдельную страничку на нашем сайте, построив ее по типу Вопрос-ответ.
ЗАЖИВЛЕНИЕ РАН
Вопрос: Почему ЭПЛАН помогает ускорить процесс заживления ран?
Ответ: Заживление ран — очень сложный процесс. Важную роль в этом процессе играет местная иммунная система кожи. Задача лекарственных средств — помочь организму ускорить механизм самовосстановления и реорганизации кожи. Традиционная лекарственная терапия недостаточно эффективна, поэтому ученые предлагают более совершенные методы лечения.
Задача лекарственных средств — помочь организму ускорить механизм самовосстановления и реорганизации кожи. Традиционная лекарственная терапия недостаточно эффективна, поэтому ученые предлагают более совершенные методы лечения.
ЭПЛАН — это фармацевтическая композиция на основе комплексного соединения редкоземельного металла с полиоксисоединениями в виде жидкой и мягкой лекарственной формы. Лантан в рецептуре ускоряет процесс заживления ран в 1,5 раза, т.к. влияет на стадии свертывания крови, ингибирует синтез протромбина, способствуя быстрому очищению раны, сокращает длительность фаз воспаления и регенерации. Это приводит к быстрому заживлению раны, восстановлению нормальной структуры кожи, сальных желез и волосяных луковиц.
Препарат хорошо переносится больными, отсутствуют побочные эффекты.
Вопрос: Как использовать препарат ЭПЛАН при заживлении рваных ран?
Ответ: Раной мы называем любое повреждение, сопровождающееся нарушением целостности покровов тела (кожи, слизистых). Основными клиническими признаками ран являются наличие дефекта кожи или слизистых, кровотечение и боль.
Основными клиническими признаками ран являются наличие дефекта кожи или слизистых, кровотечение и боль.
ЭПЛАН применяют в зависимости от выраженности воспалительного или регенераторного процессов, по фармакологическому действию обе лекарственные формы абсолютно идентичны.
После того, как оказана первая помощь при ранах, обязательна обработка ран раствором антисептика (мирамистин, хлоргексидин), затем наносим ЭПЛАН, 1-2 раза в день. Под действием препарата происходит купирование воспаления и болевого синдрома, уменьшение экссудации. Наличие щелочных компонентов в составе препаратов обеспечивает колликвацию (разложение) очагов некроза и их быстрое отторжение, препятствует образованию плотного струпа, «расплавляет» некротические ткани, которые легко удаляются вместе с повязкой.
Умеренная прилипаемость повязки к ране обеспечивает минимальную травматичность и болезненность при перевязках. Эплан обеспечивает быстрые (в среднем в 1,5 раза быстрее) сроки заживления ран по сравнению с применением традиционных лекарственных средств (левасин, левомеколь и др. ).
).
ОБРАБОТКА РАН
Вопрос: Как препаратом ЭПЛАН эффективно обработать инфицированную рану?
Ответ: Гнойно-воспалительные процессы различной этиологии и локализации занимают одно из ведущих мест среди всех хирургических больных. Лечение и уход за ранами остается одной из важных проблем современной медицины. Больные, имеющие раны различного генеза, составляют значительную часть пациентов хирургических стационаров. В последние годы происходит пересмотр многих представлений о способах заживления ран и ухода за ранами, а также ранее использовавшихся классификаций средств местного лечения ран различного происхождения.
Причины роста частоты и тяжести течения гнойной инфекции многообразны и включают в себя следующие факторы: увеличение объема оперативных вмешательств, расширение методов инструментального обследования и лечения, сопровождающихся инфицированием больного.
Внедрение в медицинскую практику антибиотиков обусловило значительный успех в лечении гнойной инфекции, снизило летальность при многих патологических процессах, уменьшило частоту возникновения послеоперационных гнойных осложнений.![]() Однако процесс формирования устойчивости микроорганизмов распространился почти на все группы препаратов, используемых для местного лечения гнойно-воспалительных процессов. Предлагаемые для лечения ран широко используемые мази на жировой основе: мазь Вишневского, мазь и желе Соркосерил, масло облепихи, масло шиповника и др. – все эти препараты не содержат антимикробный компонент, что не позволяет проводить обработку ран этими препаратами в случае высокого риска инфицирования раны. Активное внедрение в практику лечения ран антисептиков или антимикробных препаратов, а также мазей на полиэтиленгликолевой основе (левосин, левомеколь, повидон-йод, ЭПЛАН) позволило значительно улучшить результаты лечения больных с инфекциями мягких тканей.
Однако процесс формирования устойчивости микроорганизмов распространился почти на все группы препаратов, используемых для местного лечения гнойно-воспалительных процессов. Предлагаемые для лечения ран широко используемые мази на жировой основе: мазь Вишневского, мазь и желе Соркосерил, масло облепихи, масло шиповника и др. – все эти препараты не содержат антимикробный компонент, что не позволяет проводить обработку ран этими препаратами в случае высокого риска инфицирования раны. Активное внедрение в практику лечения ран антисептиков или антимикробных препаратов, а также мазей на полиэтиленгликолевой основе (левосин, левомеколь, повидон-йод, ЭПЛАН) позволило значительно улучшить результаты лечения больных с инфекциями мягких тканей.
Препарат ЭПЛАН (мазь и раствор) обладает одновременно эффективным ранозаживляющим, регенерирующим, бактериостатическим действием.
При лечении ран (в том числе и гнойных) раневые поверхности ежедневно обрабатываются раствором антисептиков (перекись водорода, мирамистин и др. ), удаляется некротическое отделяемое, после чего раны покрываются марлевыми салфетками, обильно пропитанные Эпланом. Перевязки выполняются один раз в сутки. Мазь для заживления ран ЭПЛАН применяют для лечения гнойных ран под повязками при обильном количестве раневого отделяемого до начальной стадии регенераторного процесса и эпитализации. Заживление ран препаратом ЭПЛАН в виде раствора более эффективно с целью стимуляции заживления до достижения активного роста грануляций.
), удаляется некротическое отделяемое, после чего раны покрываются марлевыми салфетками, обильно пропитанные Эпланом. Перевязки выполняются один раз в сутки. Мазь для заживления ран ЭПЛАН применяют для лечения гнойных ран под повязками при обильном количестве раневого отделяемого до начальной стадии регенераторного процесса и эпитализации. Заживление ран препаратом ЭПЛАН в виде раствора более эффективно с целью стимуляции заживления до достижения активного роста грануляций.
Препарат обладает хорошей переносимостью, отсутствием каких-либо побочных явлений сразу после наложения повязки и в отдаленном периоде, предотвращает появление зуда кожи в области раны. В течение первых 3-4 суток снижается раневое отделяемое, уменьшается боль, отек тканей раны и окружающей ее тканях. К раневой поверхности повязка не прилипает. На 5-7 сутки раневая поверхность покрывается тонким слоем зрелых грануляций, что указывает на необходимость перехода к лечению под повязкой с использованием раствора ЭПЛАН. В этот период лечения наблюдается активный рост краевого эпителия, отчетливо сокращается площадь раны. Лечение ран завершают обработкой раствором ЭПЛАН, но уже без повязки.
В этот период лечения наблюдается активный рост краевого эпителия, отчетливо сокращается площадь раны. Лечение ран завершают обработкой раствором ЭПЛАН, но уже без повязки.
ПЕРВАЯ ПОМОЩЬ ПРИ РАНАХ
Вопрос: В аптеке мне предложили для заживления ран препарат ЭПЛАН. Расскажите о нем. Может ли ЭПЛАН использоваться как средство первой помощи при ранах?
Ответ: Различные раны (колотые, резаные, рваные, от укуса, огнестрельные) могут сопровождаться повреждением костей, крупных кровеносных сосудов, нервов. Первая помощь при ранах — это прежде всего необходимость остановить кровотечение, очистить рану раствором антисептика (перекись водорода, мирамистин, хлоргексидин) и, если не требуется хирургическое вмешательство, — нанести лекарственное средство.
Мы рекомендуем использовать для заживления ран ЭПЛАН в виде крема (мази) или жидкой формы. ЭПЛАН обладает одновременно эффективным ранозаживляющим, регенерирующим, бактериостатическим, обезболивающим действием. ЭПЛАН способствует очищению раневой области от некротизированных тканей и стимулирует процессы регенерации.
ЭПЛАН способствует очищению раневой области от некротизированных тканей и стимулирует процессы регенерации.
Мазевую и жидкую формы препарата применяют в зависимости от выраженности воспалительного или регенераторного процессов при лечении больных с различными раневыми дефектами.
Препарат (мазь, раствор) является безопасным, нетоксичным средством при накожном нанесении, не обладает раздражающим, аллергенным, мутагенным действием, не оказывает отрицательного воздействия на организм человека в целом. Лекарственные формы препарата (мазь и раствор) обладают практически одинаковым фармакологическим действием.
Показания: Гнойные раны (местное лечение) в любой фазе раневого процесса; инфицированные кожные раны различной этиологии (ожоги,обморожения, труднозаживающие язвы, пролежни).
Способ применения и дозы: Местно пропитанные мазью (раствором) стерильные марлевые салфетки, накладывают на пораженные участки тела, меняя салфетку ежедневно или через день до полного очищения раны.
Особые указания: Перед наложением повязки необходимо обработать рану (удалить некротизированные ткани и промыть раствором перекиси водорода).
ПЕРЕВЯЗКА РАН
Вопрос: Можно ли использовать ЭПЛАН как средство для атравматичной перевязки ран?
Ответ: Лечение ран и уход за ранами остается одной из важных проблем современной медицины. Больные, имеющие раны различного генеза, составляют значительную часть пациентов хирургических стационаров. В последние годы происходит пересмотр многих представлений о способах лечения ран и ухода за ними.
Выбор того или иного варианта местного лечения ран определяется прежде всего стадией раневого процесса и сопутствующими осложнениями (дерматит, целлюлит), индивидуальными особенностями пациента (наличие поливалентной аллергии). Наряду с хорошо известными и широко применяемыми на практике топическими лекарственными средствами, раневыми покрытиями хорошо зарекомендовал себя отечественный препарат ЭПЛАН в виде раствора, мази для заживления ран , пропитанных раствором салфеток . Использование этого средства для лечения ран различной этиологии показало безусловную эффективность препарата при относительно невысокой стоимости.
Использование этого средства для лечения ран различной этиологии показало безусловную эффективность препарата при относительно невысокой стоимости.
Препарат эффективен во всех фазах раневого процесса. Кроме того, обеспечивая интенсивный отток экссудата из раны в повязку, снижает отек и инфильтрацию краев раны, сокращая длительность фаз воспаления и регенерации, приводит к быстрому заживлению ран.
Благодаря наличию в составе препарата высококипящих растворителей повязки не прилипают к раневой поверхности, перевязки становятся менее болезненными и травматичными. Обработка ран препаратом ЭПЛАН сокращает сроки заживления ран, ожогов(солнечный ожог, ожог кипятком), предотвращает инфицирование и при своевременном применении позволяет максимально снять осложнение.
ЛЕЧЕНИЕ ТРЕЩИН НА ПЯТКАХ
Вопрос: Как проводить лечение трещин на пятках Эпланом?
Ответ: Трещины на пятках являются серьезной проблемой, которая способна снижать качество жизни, вызывая серьезные болевые ощущения.
Почему образуются и чем опасны трещины на пятках? Структура кожи, покрывающей наши пятки, уникальна, она больше нигде не повторяется на поверхности нашего тела. Причиной этому является то, что при ходьбе осуществляется активное воздействие всем весом тела именно на эту область, кожа в этой зоне должна быть одновременно и толстой и эластичной. Если зона пятки теряет эти важные свойства, кожа может начать трескаться.
С медицинской точки зрения трещины на пятках – проявление дерматитов. Они могут проявиться в результате чрезмерно активной ходьбы или использования не совсем подходящей обуви. На появление трещин может влиять нехватка или избыток определенных витаминов, различные нарушения обмена веществ (трещины могут быть симптомами сахарного диабета). При лечении трещин на пятках прежде всего, следует разобраться, следствием каких именно воздействий, является возникновение трещин. Лечение трещин на пятках – длительный процесс. Однако проблему нужно решать здесь и сейчас. Вариантов предлагается много: парить в дубовой коре, использовать масло календулы, шиповника и др.
Все можно решить гораздо проще и очень быстро, используя ЭПЛАН. Выпускается он в двух видах: мазь (туба, 30г.) и жидкость (флакон-капельница, 20г.) Для лечения трещин на пятках мы рекомендуем мазь ЭПЛАН. Улучшение состояния кожи Ваших пяток Вы увидите на 3-4 день. Дважды в день наносите мазь тонким слоем на очаг поражения и легко втирайте. Или наложите пропитанные мазью марлевые салфетки и зафиксируйте повязкой.
ЗУД КОЖИ
Вопрос: На ладонях, стопах ног зудит кожа. Подскажите, пожалуйста, чем можно снять покраснение и зуд кожи?
Ответ: Зуд головы, анальный зуд, зуд кожи, зуд половых органов: причины возникновения, диагностика, лечение.
Зуд кожи может быть симптомом многочисленных заболеваний, поэтому лечение зуда кожи зависит от его причины. Как правило, устранение причины зуда ведет и к исчезновению этого симптома. Основными принципами лечения кожного зуда являются:
• устранение причины зуда;
• общее (системное) лечение;
• местное лечение (при зуде кожи, локализованном на определенном участке).
Общее лечение зуда.В коже человека содержится множество чувствительных нервных окончаний, которые воспринимают любые раздражения (прикосновение, вибрация, химические раздражения). В некоторых случаях механическое раздражение кожи (например, ползающее насекомое), а также некоторые химические вещества способны раздражать нервные окончания и вызывать зуд кожи. Когда зудит кожа, возникает желание расчесать данную область с целью устранения раздражителя. Наиболее частой причиной возникновения зуда кожи является повышение в коже уровня гистамина.
Кроме зуда, гистамин вызывает расширение кровеносных сосудов и отек тканей, именно по этой причине зудящие участки кожи часто выделяются более яркой (розово-красной окраской) и выглядят немного припухшими по сравнению с участками здоровой кожи.
С целью снижения интенсивности зуда кожи, как правило, врач назначает антигистаминные препараты: Лоратидин, Зиртек, Эриус, Тавегил, Супрастин и др. Необходимо помнить, что большинство антигистаминных препаратов оказывают тормозящий эффект на нервную систему, в связи с чем во время приема лекарств из этой группы нельзя, например, управлять автомобилем.
Выраженный зуд кожи, как правило, является причиной повышенной раздражительности и вспыльчивости. В связи с этим, в лечении зуда кожи применяются седативные препараты (лекарства, успокаивающие нервную систему): валериана, Ново-пассит, настойка пустырника, чай с мятой и др.
Местное лечение зуда.Препарат ЭПЛАН обладает эффективным противозудным действием. Дважды в день наносите мазь тонким слоем на очаг поражения и легко втирайте или наложите пропитанные мазью марлевые салфетки и зафиксируйте повязкой. Препарат также снимает отечность и в том случе, если зудит кожа после укуса насекомых.
CОВЕТУЕМ ПОСМОТРЕТЬ:
Средства для местного применения для лечения распространенных кожных инфекций
01 апреля 2002 г.
Читать 5 мин.
В колонке этого месяца обсуждаются распространенные бактериальные инфекции кожи, а также правильные формы и дозировки лечения.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected]. Вернуться в Healio
Многочисленные противоинфекционные препараты местного действия доступны вашим пациентам без рецепта (OTC) или по рецепту. В этих продуктах могут различаться не только активные противоинфекционные агенты, но и их фармацевтическая лекарственная форма (например, мазь или крем).Показания к применению местных противоинфекционных средств, включая обыкновенные угри, различные грибковые инфекции кожи или вирусные инфекции кожи (например, вирус простого герпеса), слишком широки, чтобы обсуждать их в этой колонке. В колонке этого месяца будет обсуждаться лечение распространенных бактериальных кожных инфекций, включая импетиго, с помощью местных противоинфекционных препаратов.
Маркировка различных антибиотиков местного действия включает в себя множество потенциальных применений, включая фурункулез и эктиму, хотя их польза, как доказано контролируемыми клиническими испытаниями, ограничена. Справочные материалы по дерматологии обычно рекомендуют местные антибиотики в качестве варианта лечения импетиго, поверхностного фолликулита, фурункулеза (после разреза и дренирования) и небольших ссадин. Лечение других пиодермий, таких как карбункулы, эктима, целлюлит или рожистое воспаление, лучше всего лечить системными антибиотиками.
Справочные материалы по дерматологии обычно рекомендуют местные антибиотики в качестве варианта лечения импетиго, поверхностного фолликулита, фурункулеза (после разреза и дренирования) и небольших ссадин. Лечение других пиодермий, таких как карбункулы, эктима, целлюлит или рожистое воспаление, лучше всего лечить системными антибиотиками.
Фармацевтические лекарственные формы
Антибиотики для местного применения обычно выпускаются в двух фармацевтических лекарственных формах, мазях или кремах. Мази представляют собой полутвердые препараты (вода в масле), которые, как правило, более плотно закрыты (предотвращают утечку влаги) и их сложнее удалить с кожи после нанесения.Хотя в состав мазей входят разные ингредиенты, многие из них содержат вазелин. Вазелин является прекрасным окклюзионным агентом и, таким образом, действует как смягчающее средство (поскольку вода является наиболее важным пластификатором эпидермиса) и смазывающее средство. Однако пациенты могут найти вазелин грязным. Мази из-за их окклюзионного действия лучше всего использовать при кожных заболеваниях с сопутствующей сухостью, а не на участках с мокнущими поражениями.
Мази из-за их окклюзионного действия лучше всего использовать при кожных заболеваниях с сопутствующей сухостью, а не на участках с мокнущими поражениями.
Кремы также являются полутвердыми препаратами (масло-в-воде), которые обычно не так окклюзионны, как мази.Кремы обычно не такие грязные, как мази, их можно смыть водой, поэтому пациенты могут предпочесть эти лекарственные формы. По мере увеличения отношения содержания масла к количеству присутствующей воды полутвердые препараты превращаются из кремов в мази.
С практической точки зрения полезно иметь представление о количестве крема или мази, необходимого для лечения конкретного инфицированного участка кожи. Если прописано недостаточно лекарств, пациенты могут применять слишком мало или не могут получить больше лекарств при повторном наполнении.Один грамм крема покрывает поверхность кожи размером примерно 10 x 10 см (100 см 2 ); аналогичное количество мази покроет область на 5-10% больше. Единица измерения, называемая блоком на кончике пальца (FTU), может использоваться для оценки того, сколько лекарства нужно использовать. FTU (взрослый), область от дистальной складки кожи до кончика указательного пальца, приблизительно соответствует 0,5 г. С другой стороны, участок кожи на одной плоской, закрытой руке взрослого будет покрыт 0,5 FTU (0.25 г) мази.
FTU (взрослый), область от дистальной складки кожи до кончика указательного пальца, приблизительно соответствует 0,5 г. С другой стороны, участок кожи на одной плоской, закрытой руке взрослого будет покрыт 0,5 FTU (0.25 г) мази.
Импетиго
Наиболее частым применением местных антибиотиков при активной инфекции у педиатрических пациентов, вероятно, является лечение импетиго. Две формы импетиго — буллезный и небуллезный — требуют разного лечения. Буллезное импетиго, хотя и не так часто, как небуллезная форма, требует применения системных антибиотиков. Бактериальная причина буллезного импетиго — золотистый стафилококк , продуцирующий эпидермолитический токсин.Буллезное импетиго лучше всего лечить системным антибиотиком, который обеспечивает активность по отношению к этому патогену, таким как диклоксациллин, некоторые цефалоспорины (например, цефалексин или цефуроксим) или клиндамицин.
Полезно иметь представление о количестве крема или мази, необходимого для лечения конкретной инфицированной области: 1 г крема покрывает участок кожи размером примерно 10 см x 10 см; 1 г мази покроет область на 5-10% больше. |
Небуллезное импетиго возникает в результате заражения Streptococcus pyogenes , Staphylococcus aureus или обоими.Если небуллезное импетиго не обширное или не затрагивает область рта, можно эффективно использовать местные антибиотики. Обширную инфекцию можно лечить пероральными антибиотиками.
Хотя можно использовать несколько местных антибиотических препаратов, таких как бацитрацин, мазь с тройным антибиотиком (полимиксин B, неомицин, бацитрацин) или гентамицин, часто рекомендуется мупироцин (Bactroban, GlaxoSmithKline). Мупироцин — уникальный антибиотик, производимый из Pseudomonas florescens , он активен в отношении стрептококков и стафилококков , включая устойчивый к метициллину S.aureus (MRSA). Двойные слепые клинические исследования доказали, что мупироцин столь же эффективен, как пероральный эритромицин, и превосходит простую очистку поражений. Мупироцин не оценивался в контролируемых исследованиях по сравнению с другими антибиотиками для местного применения или другими антистафилокальными пероральными антибиотиками. Мупироцин выпускается в виде мази (на водосмешиваемой основе) и одобрен для лечения импетиго у детей от 2 месяцев до 16 лет. Также доступен крем для лечения вторично инфицированных травматических повреждений кожи, одобренный для детей в возрасте от 3 месяцев до 16 лет.Контролируемые клинические испытания сравнивали крем мупироцина с цефалексином и обнаружили равную эффективность. Мупироцин не сравнивался с другими местными антибактериальными средствами при вторично инфицированных травматических поражениях кожи. Бактробан относительно дорог по сравнению с другими обсуждаемыми здесь антибактериальными средствами местного действия.
Мупироцин выпускается в виде мази (на водосмешиваемой основе) и одобрен для лечения импетиго у детей от 2 месяцев до 16 лет. Также доступен крем для лечения вторично инфицированных травматических повреждений кожи, одобренный для детей в возрасте от 3 месяцев до 16 лет.Контролируемые клинические испытания сравнивали крем мупироцина с цефалексином и обнаружили равную эффективность. Мупироцин не сравнивался с другими местными антибактериальными средствами при вторично инфицированных травматических поражениях кожи. Бактробан относительно дорог по сравнению с другими обсуждаемыми здесь антибактериальными средствами местного действия.
Мупироцин также доступен в уникальной рецептуре, предназначенной для искоренения назальной колонизации MRSA у взрослых (12 лет и старше), чтобы снизить риск заражения среди восприимчивых людей (во время вспышек заболеваний в учреждениях).В литературе также рекомендовалось использовать мупироцин назально для устранения колонизации и предотвращения повторного импетиго, которое может быть связано с носовой колонизацией. Однако клинических испытаний, оценивающих это использование, не проводилось. Бактробан Назал, выпускаемый в одноразовых тубах по 1 г, следует применять, вводя половину количества тубы в каждую ноздрю два раза в день в течение пяти дней. После нанесения следует проинструктировать пациента несколько раз сжимать ноздри вместе в течение одной минуты, так как при этом мазь растекается по ноздрям.
Однако клинических испытаний, оценивающих это использование, не проводилось. Бактробан Назал, выпускаемый в одноразовых тубах по 1 г, следует применять, вводя половину количества тубы в каждую ноздрю два раза в день в течение пяти дней. После нанесения следует проинструктировать пациента несколько раз сжимать ноздри вместе в течение одной минуты, так как при этом мазь растекается по ноздрям.
Соответствующее очищение мелких ран антибактериальным мылом и нанесение безрецептурных местных антибактериальных продуктов также может быть полезным для предотвращения рецидива импетиго.
Дополнительное использование местных антибиотиков
Некоторые антибактериальные средства доступны в безрецептурных или рецептурных продуктах. Безрецептурные продукты могут содержать бацитрацин, неомицин, полимиксин B или комбинацию всех трех (тройные антибиотики) и могут быть полезны для лечения незначительных ссадин и, возможно, могут предотвратить развитие рецидивирующего импетиго.
Бацитрацин, активный в отношении грамположительных бактерий, доступен в виде мазей и является относительно недорогим. Неомицин, аминогликозид, активен в отношении многих грамотрицательных патогенов.
Неомицин, аминогликозид, активен в отношении многих грамотрицательных патогенов.
Существенным недостатком использования неомицина является его относительно высокая склонность вызывать реакции аллергической контактной чувствительности. Риск такой реакции увеличивается при длительном использовании. Полимиксин B обеспечивает активность в отношении грамотрицательных патогенов и доступен в комбинации с бацитрацином и неомицином.Раствор горечавки фиолетового также доступен без рецепта для лечения незначительных ссадин. Его использование может вызвать окрашивание кожи или одежды. Гентамицин — это аминогликозид, отпускаемый по рецепту в виде мазей и кремов. В литературе он нечасто упоминается в качестве рекомендованного лечения распространенных кожных инфекций.
Заключение
В заключение, антибиотики для местного применения могут эффективно лечить инфицированные травматические поражения кожи и небуллезное импетиго, позволяя пациентам выбирать дополнительную терапию, при которой устраняются системные побочные эффекты лекарств (например, диарея). Мупироцин столь же эффективен, как пероральный эритромицин при лечении локализованного небуллезного импетиго. Антибиотики для местного применения, отпускаемые без рецепта, представляют собой недорогие варианты лечения вторично инфицированных травматических поражений кожи. Мупироцин, относительно более дорогой вариант, может не принести пользы при таком применении.
Мупироцин столь же эффективен, как пероральный эритромицин при лечении локализованного небуллезного импетиго. Антибиотики для местного применения, отпускаемые без рецепта, представляют собой недорогие варианты лечения вторично инфицированных травматических поражений кожи. Мупироцин, относительно более дорогой вариант, может не принести пользы при таком применении.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Для получения дополнительной информации:
- Джейн А. Стафилококковые инфекции. Обзор педиатрии . 1999; 20: 183-81
- Hirschmann JV. Актуальные антибиотики в дерматологии. Архив дерматологии . 1988; 124: 1691-1700
- Даган Р. Импетиго в детстве: изменение эпидемиологии и новые методы лечения. Ped Annals 1993; 22: 235-40
- Britton JW. Сравнение мупироцина и эритромицина при лечении импетиго. Дж. Педиатрия . 1990; 117: 827-9
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected]. Вернуться в Healio
Антибиотики для местного применения при кожных инфекциях: когда они подходят?
- В первичной медико-санитарной помощи многие кожные инфекции относительно незначительны и не требуют лечения антибиотиками.Управление следует сосредоточиться на соблюдении правил гигиены кожи и испытании местного антисептика
- Не назначать местные антибиотики пациентам с инфицированной экземой, для лечения ран, при других кожных инфекциях, или первая линия при импетиго. Если требуется лечение антибиотиками, назначить пероральный препарат
- Местные антибиотики могут быть подходящими в качестве варианта второй линии для пациентов с участками локализованного импетиго, если они являются препаратами первой линии.
 Лечение с применением мер гигиены и местных антисептиков не привело к исчезновению поражений или Staphylococcus aureus назальный
деколонизация
Лечение с применением мер гигиены и местных антисептиков не привело к исчезновению поражений или Staphylococcus aureus назальный
деколонизация - Если назначается местный антибиотик, пациенты должны быть проинструктированы использовать его не дольше семи дней.В Практика сохранения незаконченной трубки в качестве меры «первой помощи» для членов семьи должна быть решительно не одобрена
Для получения дополнительной информации об изменении роли антибиотиков местного применения в Новой Зеландии см .: «Антибиотики местного применения. при кожных инфекциях — нужно ли их вообще назначать? »
В сообществе у многих пациентов есть относительно незначительные инфекции кожи и мягких тканей, например царапины и царапины
или фолликулит легкой степени.Эти типы инфекций обычно не требуют лечения антибиотиками, поскольку обычно улучшаются.
при соблюдении правил гигиены кожи, например очистка и покрытие поражения. 1 Рецепт местного антисептика. (а не местный антибиотик) — это следующий прагматический шаг, если гигиенических вмешательств недостаточно, хотя руководство
Использование антисептиков варьируется, и существует относительное отсутствие доказательств их эффективности. 2–4
(а не местный антибиотик) — это следующий прагматический шаг, если гигиенических вмешательств недостаточно, хотя руководство
Использование антисептиков варьируется, и существует относительное отсутствие доказательств их эффективности. 2–4
Если у пациента инфекция, требующая лечения антибиотиками, e.грамм. у них обширная инфекция, системные симптомы или сопутствующие заболевания, которые повышают риск заражения или плохого заживления, в большинстве случаев назначают пероральные препараты, не актуальные для местного применения. антибиотик.
Из-за растущей резистентности специалисты по инфекционным заболеваниям рекомендуют, чтобы антибиотики местного действия имели очень ограниченный роль в клинической практике. 2, 5 В настоящее время существуют две клинические ситуации, в которых их использование может быть целесообразным. являются:
- Как вариант второй линии для пациентов с участками локализованного импетиго (например,грамм.
 менее трех поражений), если первая линия
лечение с помощью гигиенических мер и местных антисептиков не привело к исчезновению поражений в надлежащие сроки,
например пять-семь дней. Если назначается местный антибиотик, следует использовать фузидиевую кислоту; мупироцин предназначен для
лечение инфекции MRSA. Во многих случаях импетиго более целесообразно лечение пероральными антибиотиками
менее трех поражений), если первая линия
лечение с помощью гигиенических мер и местных антисептиков не привело к исчезновению поражений в надлежащие сроки,
например пять-семь дней. Если назначается местный антибиотик, следует использовать фузидиевую кислоту; мупироцин предназначен для
лечение инфекции MRSA. Во многих случаях импетиго более целесообразно лечение пероральными антибиотиками - Некоторым пациентам с рецидивирующими кожными инфекциями, вызванными Staphylococcus aureus , может потребоваться деколонизация носа с помощью фузидовая кислота или мупироцин, если известна чувствительность.Если изолят устойчив к обоим антибиотикам местного применения или имеется активная инфекция, могут потребоваться пероральные антибиотики (см. ниже)
Информацию о доступных лекарствах см. В разделе «Антибиотики и антисептики для местного применения, доступные в Новой Зеландии».
Если прописаны антибиотики местного действия, попросите пациента использовать лекарство не более семи дней и отказаться от него. трубка по истечении этого времени. Практика сохранения незавершенного тюбика в качестве меры первой помощи для членов семьи.
следует сильно обескураживать. 5
трубка по истечении этого времени. Практика сохранения незавершенного тюбика в качестве меры первой помощи для членов семьи.
следует сильно обескураживать. 5
Антибиотики и антисептики для местного применения, доступные в Новой Зеландии
Два антибиотика местного действия и два антисептика местного действия для кожи в настоящее время субсидируются в Новой Зеландии. *
Антибиотики для местного применения: 6
- Крем или мазь с фузидовой кислотой (фузидат натрия) 2% — тюбик 15 г, полностью субсидируется
- Мупироцин мазь 2% — туба 15 г, частично субсидируется
Антисептики местного действия: 6
- Крем с перекисью водорода 1% — тюбик 15 г, полностью субсидированный (также продается без рецепта в тюбике 10 г или 25 г)
- Повидон-йодная мазь 10% — тюбик 25 г, полностью субсидируется (также продается без рецепта в различных тюбиках). размеры)
* Доступны и другие антибиотики местного действия, например. грамм. от прыщей и инфекций глаз и носа, включая фузидиевую кислоту
как глазной гель (Fucithalmic). Составные препараты, например фузидовая кислота + валерат бетаметазона (Fucicort, частично субсидируется)
и гидрокортизон + натамицин + неомицин (Pimafucort, полностью субсидируется). Использование этих лекарств
не рассматривается в этом ресурсе, однако аналогичные ограничения при назначении должны применяться и к этим лекарствам.
грамм. от прыщей и инфекций глаз и носа, включая фузидиевую кислоту
как глазной гель (Fucithalmic). Составные препараты, например фузидовая кислота + валерат бетаметазона (Fucicort, частично субсидируется)
и гидрокортизон + натамицин + неомицин (Pimafucort, полностью субсидируется). Использование этих лекарств
не рассматривается в этом ресурсе, однако аналогичные ограничения при назначении должны применяться и к этим лекарствам.
Краткое описание национальных и индивидуальных данных о назначении этих лекарственных средств местного действия см .: «Назначение лекарственных средств местного действия от кожных инфекций »
Ограничить использование фузидовой кислоты при лечении импетиго
Импетиго рассматривается как самоограничивающееся состояние, хотя лечение часто начинают для ускорения выздоровления и уменьшения
распространение инфекции. 7 Однако отсутствуют качественные научно обоснованные исследования оптимального ведения
импетиго. 2 Согласно недавнему мнению экспертов, лечение первой линии у большинства детей с легкой и
Умеренное импетиго — это хорошая гигиена кожи и местные антисептические препараты.
Для получения дополнительной информации о современных взглядах на роль местных антибиотиков см .: www.goodfellowunit.org/podcast/topical-antibiotics-emma-best
Меры по гигиене кожи у детей с импетиго должны начинаться с сообщения «очистить, отрезать (ногти) и закрыть», которое
также применяется к пациентам с другими кожными инфекциями или травмами. 2 Посоветуйте родителям или опекунам использовать
чистую ткань, смоченную в теплой воде, чтобы аккуратно удалить корочки с поражений. Специалисты по инфекционным заболеваниям
затем рекомендуют применение местного антисептика, такого как перекись водорода или повидон-йод.
Эти антисептические препараты также могут помочь смягчить покрытые коркой участки. Родители и опекуны
следует рекомендовать держать пораженные участки закрытыми повязками, чтобы уменьшить распространение инфекции.
другим.Ребенка следует исключить из школы или дошкольного учреждения до высыхания поражений или на 24 часа после этого.
начато пероральное лечение антибиотиками. 8 Если
требуется, обследовать и лечить других членов семьи, которые могут быть инфицированы.
8 Если
требуется, обследовать и лечить других членов семьи, которые могут быть инфицированы.
Пероральные антибиотики рекомендуются, если:
- Поражения обширные или широко распространенные инфекция
- Наличие системных симптомов
- Хорошая гигиена и местное антисептическое лечение не дали результатов
Первым препаратом для перорального антибиотика должен быть флуклоксациллин.Подходящая доза для ребенка:
- Флуклоксациллин: 12,5 мг / кг / доза, четыре раза в день, в течение пяти дней (максимум 500 мг / доза)
Альтернативные пероральные антибиотики при аллергии или непереносимости флуклоксациллина включают эритромицин, ко-тримоксазол (первый вариант, если присутствует MRSA) и цефалексин.
Фузидиевая кислота для местного применения должна рассматриваться только как вариант второй линии для областей очень локализованного импетиго (например,
менее трех поражений), если первоначальные меры оказались безуспешными.
Деколонизация пациентов с рецидивирующими кожными инфекциями
Пациентам с рецидивирующими кожными инфекциями и членам их семей может потребоваться деколонизация для снижения S. каретка aureus . Первоначальное внимание следует уделять личной гигиене и деколонизации окружающей среды. 9 Если этот подход безуспешно, и у пациента по-прежнему наблюдаются рецидивирующие кожные инфекции, могут потребоваться антибиотики.
Посоветовать усиление мер личной гигиены
Пациентам следует рекомендовать более строго соблюдать правила личной гигиены и не использовать совместно такие предметы, как бритвы, полотенца.
или белье. Регулярное использование антибактериального мыла или мыла, а также еженедельные ванны с разбавленным отбеливателем часто
выступает, хотя доказательная база для этого неоднородна. 8–11 Один из подходов — назначить триклозан.
1% в виде жидкого мыла для снижения бактериальной нагрузки на кожу.Его можно использовать ежедневно от пяти до
семь дней, затем сокращается до одного или двух раз в неделю. Триклозан 1% полностью субсидируется в
Бутылка 500 мл при условии, что у пациента есть рецидивирующая инфекция S. aureus () и рецепт подтвержден соответствующим образом.
Триклозан 1% полностью субсидируется в
Бутылка 500 мл при условии, что у пациента есть рецидивирующая инфекция S. aureus () и рецепт подтвержден соответствующим образом.
Рекомендуется экологическая деколонизация
Меры по охране окружающей среды должны включать чистку поверхностей, к которым регулярно прикасаются, и частую стирку одежды, полотенец. и белье. 9 Использование тепла, эл.грамм. горячая вода, горячая сушилка или глажка, при стирке полотенец и белья часто рекомендуется. Есть некоторые доказательства, подтверждающие эту практику и / или использование отбеливателя с активированным кислородом. 13
Антибиотики показаны, если кожные инфекции рецидивируют, несмотря на другие меры
Если у пациента продолжаются рецидивы кожных инфекций, несмотря на оптимальные меры ухода и гигиены, индивидуальная деколонизация
с антибиотиками может потребоваться, а также для членов семьи. 9 Назальный мазок для определения наличия
у пациента S. aureus следует запросить носовую колонизацию, если это еще не было сделано. Рассмотреть возможность
обсуждение подходящего режима деколонизации со специалистом по инфекционным заболеваниям, поскольку рекомендации могут отличаться в зависимости от
к местным моделям сопротивления. Отсутствует консенсус относительно наиболее эффективного метода деколонизации и увеличения
Устойчивость к антибиотикам продолжает стимулировать исследования альтернативных вариантов как в Новой Зеландии, так и во всем мире.Например, антисептик повидон-йод, используемый интраназально, был предложен в качестве альтернативы местному антибиотику,
но последовательные доказательства его эффективности отсутствуют. 12, 14
aureus следует запросить носовую колонизацию, если это еще не было сделано. Рассмотреть возможность
обсуждение подходящего режима деколонизации со специалистом по инфекционным заболеваниям, поскольку рекомендации могут отличаться в зависимости от
к местным моделям сопротивления. Отсутствует консенсус относительно наиболее эффективного метода деколонизации и увеличения
Устойчивость к антибиотикам продолжает стимулировать исследования альтернативных вариантов как в Новой Зеландии, так и во всем мире.Например, антисептик повидон-йод, используемый интраназально, был предложен в качестве альтернативы местному антибиотику,
но последовательные доказательства его эффективности отсутствуют. 12, 14
Местное лечение антибиотиками — если рекомендуются местные антибиотики, соответствующие местные антибактериальные препараты (либо
мупироцин или фузидиевая кислота в зависимости от результатов чувствительности) следует наносить на переднюю часть ноздрей два раза в день в течение пяти
до семи дней. Их не следует вводить, если у пациента все еще есть активная кожная инфекция, поскольку кожная инфекция может быть
источник, из которого восстанавливается носовое носительство. Необходимо постоянно принимать надлежащие меры личной гигиены и меры по деколонизации окружающей среды.
Их не следует вводить, если у пациента все еще есть активная кожная инфекция, поскольку кожная инфекция может быть
источник, из которого восстанавливается носовое носительство. Необходимо постоянно принимать надлежащие меры личной гигиены и меры по деколонизации окружающей среды.
Пероральное лечение антибиотиками — хотя международные руководящие принципы не рекомендуют рутинное использование
пероральные антибиотики для деколонизации, эта стратегия может сыграть свою роль, когда меры первой линии оказались безуспешными.
или когда есть активная инфекция. 15 Назначение комбинации пероральных антибиотиков (обычно двух) было разрешено.
было установлено, что они эффективны для деколонизации, однако, возможно, их потребуется использовать одновременно с местными антибиотиками для
добиться искоренения S. aureus из носа. 12, 15 Выбор пероральных антибиотиков обычно должен
после обсуждения с врачом-инфекционистом или клиническим микробиологом и, кроме того,
руководствоваться результатами чувствительности мазков из носа. Типичный пероральный режим для взрослого с рецидивирующими кожными инфекциями
будет включать как рифампицин * (например, 300 мг, дважды в день), так и флуклоксациллин (например, 500 мг, три или четыре раза в день). ** 12,
15 Оба пероральных антибиотика принимаются в течение одной недели, а затем повторяются в течение одной недели каждый месяц в течение трех-шести месяцев.
Типичный пероральный режим для взрослого с рецидивирующими кожными инфекциями
будет включать как рифампицин * (например, 300 мг, дважды в день), так и флуклоксациллин (например, 500 мг, три или четыре раза в день). ** 12,
15 Оба пероральных антибиотика принимаются в течение одной недели, а затем повторяются в течение одной недели каждый месяц в течение трех-шести месяцев.
* Для рецепта рифампицина требуется одобрение специалиста. Это может быть полученные от инфекциониста или клинического микробиолога в местной лаборатории и в соответствии с утвержденным рецептом
** Антибиотики, альтернативные флуклоксациллину, включают котримоксазол или доксициклин (используются в сочетании с рифампицином)
Фолликулит часто проходит самостоятельно
Фолликулит — это собирательный термин для группы состояний кожи, которые могут быть вызваны бактериальной инфекцией, но могут быть
также вызывается грибками и вирусами.Стерильный фолликулит может быть результатом окклюзии, например от использования смягчающих средств
(особенно мази на парафиновой основе) или липкие повязки. 16 Кроме того, факторы окружающей среды, например
жаркая, влажная погода, бритье и другие формы удаления волос, лекарства, такие как местные или пероральные кортикостероиды, и иммуносупрессия
могут все способствовать фолликулиту. 16, 17
16 Кроме того, факторы окружающей среды, например
жаркая, влажная погода, бритье и другие формы удаления волос, лекарства, такие как местные или пероральные кортикостероиды, и иммуносупрессия
могут все способствовать фолликулиту. 16, 17
Поверхностный фолликулит — это легкое, самоограничивающееся состояние, и пациентам обычно не требуются местные или пероральные антибиотики. лечение.Лечение должно быть сосредоточено на эффективной гигиене кожи, предотвращении или лечении любых первопричин и применении местных антисептиков. 17 Если кожные поражения распространяются, являются стойкими или рецидивирующими, может потребоваться применение пероральных антибиотиков, таких как флуклоксациллин.
Фурункулы (фурункулы) и карбункулы лечить с помощью разреза и дренирования
Более крупные поражения, такие как фурункулы и карбункулы, которые проникают в подкожную клетчатку и колеблются, должны быть
справляется только с помощью разреза и дренажа. Пациентам обычно не требуется лечение антибиотиками, если нет сопутствующего
целлюлит или системное недомогание. 18 Пероральный антибиотик, например флуклоксациллин, будет
уместно в этих ситуациях.
Пациентам обычно не требуется лечение антибиотиками, если нет сопутствующего
целлюлит или системное недомогание. 18 Пероральный антибиотик, например флуклоксациллин, будет
уместно в этих ситуациях.
Хотя лечение кожных инфекций в первичной медико-санитарной помощи не может регулироваться убедительной доказательной базой, консенсус от экспертов по инфекционным заболеваниям, что, учитывая рост антибактериальной устойчивости в Новой Зеландии, местные антисептики а обучение правильным методам гигиены кожи представляет собой прагматический подход при ведении пациентов с кожными инфекциями.Было ясно показано, что неправильное использование местных антибиотиков связано с быстрым ростом резистентности. Клиницисты нужно помнить об этом и соответствующим образом изменять свое управление.
| Название лекарства | Ср. Рейтинг | Обзоры | |||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Bactroban (Pro) Общее название: мупироцин | 7. | 21 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Clarifoam EF (Pro) Общее название: сульфацетамид натрия / сера | 8,4 | 11 отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Altabax (Pro) Общее название: retapamulin | 8,2 | 10 отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Silvadene (Pro) Общее название: сульфадиазин серебра | 9.3 | 6 отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Triple Antibiotic (Pro) Общее название: бацитрацин / неомицин / полимиксин b | 8,5 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sumadan (Pro) Общее название: сульфацетамид натрия / сера | 8,0 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sulfacleanse 8/4 (Pro) Общее название: сульфацетамид натрия / сера | 10 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosula (Pro) Общее название: сульфацетамид натрия / сера | 9. | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Prascion RA Общее название: сульфацетамид натрия / сера | 10 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Polysporin First Aid Antibiotic Ointment Общее название: бацитрацин / полимиксин b | 6,4 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Неоспорин Общее название: бацитрацин / неомицин / полимиксин b | 6.5 | 2 отзыва | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Xepi (Pro) Общее название: озеноксацин | 10 | 1 обзор | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| SSD (Pro) Общее название: сульфадиазин серебра | 10 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosac Общее название: сульфацетамид натрия / сера | 9.0 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Очищающее средство Plexion Общее название: сульфацетамид натрия / сера | 9,0 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ovace Plus (Pro) Общее название: сульфацетамид натрия | 10 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ery Pads Общее название: эритромицин | 10 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar LS Cleanser (Pro) Общее название: сульфацетамид натрия / сера | 10 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar Cleanser Общее название: сульфацетамид натрия / сера | 8. | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar Общее название: сульфацетамид натрия / сера | 10 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Антибиотик плюс обезболивающее (Pro) Общее название: неомицин / полимиксин b / прамоксин | 5,0 | 1 отзыв | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Zencia Wash (Pro) Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Virti-Sulf (Pro) Общее название: sulfacet натрия сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тописульф Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Thermazene (Pro) | 2 Общее название: silver отзывы | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Терамицин Z Общее название: эритромицин | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| T-Stat Общее название: эритромицин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нет оценок | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Suphera Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нет отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sumaxin Cleansing Pads Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sumaxin (Pro) сульфацетамид натрия / сера | 9. | Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sulfatol SS Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sulfatol C Общее название: sulfacetamide | 8908|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Сульфатол Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Сульфамилон (Pro) Общее название: мафенид | 83462|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 46 | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SSS Cleanser Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SSS Общее название: сульфацетамид натрия / суль мех | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SSS 10-4 Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SSD AF Общее название: silver40 | sulfadiazine Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Seb-Prev (Pro) Общее название: сульфацетамид натрия | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SE 10-5 SS Общее название: сульфацетамид натрия / сера | 9. | Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosula Wash Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosula Cleanser Общее название: сульфацетамид натрия / сера | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosanil Cleanser (Pro) Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Rosaderm Cleanser Общее название: сульфацетамид натрия / серы | отзывов|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Prascion FC Cloths Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Prascion Cleanser (Pro) Общее название: сульфацетамид натрия / серы | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Плекс ion TS Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Plexion SCT Общее название: сульфацетамид натрия / сера | Cleansing Cloth Plexion | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нет отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Plexion (Pro) Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| O Общее название: сульфацетамид натрия | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Neosporin GU Irrigant Общее название: неомицин / полимиксин b | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| in 9046 2 Облегчение боли Общее название: бацитрацин / нео мицин / полимиксин b / прамоксин | 10 | Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mexar Общее название: сульфацетамид натрия | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Medi-Quik Общее название: бацитрацин / неомицин | 8379 bb / polymyxin|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кларон (Pro) Общее название: сульфацетамид натрия | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гаримид Общее название: сульфацетамид натрия / сера | Нет отзывов Актуальные Общее название: гентамицин | Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| G-Myticin Общее название: гентамицин | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Erythra-Derm Generic эритромицин | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Erygel (Pro) Общее название: эритромицин | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Eryderm Общее название: Erythromycin | 46 | Общее название: эритромицин | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Emgel Общее название: эритромицин | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Emcin Clear Общее название Общее название | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Curad Triple Antibiotic Общее название: бацитрацин / неомицин / полимиксин b | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Clenia Emollient Cream Общее название: сульфацетамид | 900 43|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Cerisa Wash Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Centany AT Kit Общее название: мупироцин | Нет отзывов | Нет отзывов | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| BP 10-Wash (Pro) Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar LS Общее название: сульфацетамид натрия / сера | Нет отзывов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| LS Avar3 Avar3 Общее название: сульфацетамид натрия / сера | Нет обзоров 900 40 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar-E Green Общее название: сульфацетамид натрия / сера | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Avar-E Общее название: sulfacetamide натрия / серы | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Акне-Мицин (Pro) Общее название: эритромицин | Нет обзоров | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| A / T / S Общее название: эритромицин | 5. | Нет обзоров | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Для оценки пользователей спрашивали, насколько эффективным они нашли лекарство с учетом положительных / побочных эффектов и простоты использования (1 = неэффективно, 10 = наиболее эффективно). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
Бацитрацин против неоспорина: различия, плюсы и минусы
Неоспорин — это марка мази с тройным антибиотиком. Он содержит бацитрацин цинка, сульфат неомицина и сульфат полимиксина B. Также доступна мазь бацитрацина, в состав которой не входят два других антибиотика.
Хотя оба типа крема могут помочь при небольших царапинах, порезах и ожогах, у многих людей есть аллергия на бацитрацин.
Мази с антибиотиками могут помочь снизить риск заражения, что особенно важно для людей со слабой иммунной системой. Однако метаанализ 2018 года показал, что эти кремы едва ли более эффективны в предотвращении инфекций, чем плацебо.
Из этой статьи вы узнаете больше о различиях между Неоспорином и мазями, содержащими только бацитрацин, и о том, необходимы ли они.
Бацитрацин и неоспорин — это антибиотики для местного применения — лечебные кремы, которые можно наносить непосредственно на кожу.
Врачи иногда называют Neosporin «neo-bac-polym» из-за комбинации антибиотиков, которые он содержит.
Некоторые аптеки также продают мази с тройным антибиотиком, которые являются дженериками Неоспорина. Составы в них различаются у разных производителей — они могут содержать ингредиенты, немного отличающиеся от Neosporin, или разные пропорции каждого ингредиента.
Бацитрациновая мазь содержит только один антибиотик. Это означает, что Neosporin предлагает более широкий охват антибиотиками, которые могут бороться с большим количеством типов бактерий.
Однако ни одно недавнее исследование не сравнивало напрямую Неоспорин с мазью, содержащей только бацитрацин, поэтому неясно, является ли одна более безопасной или более эффективной, чем другая.
Врачи использовали бацитрацин и мази, содержащие его, с 1940-х годов, когда исследователи открыли этот антибиотик.
Мази с бацитрацином и неоспорином имеют схожее применение, в том числе:
- поддержание влаги в ране, чтобы ограничить шансы на образование рубцов
- снижение риска инфекции
- поддержание чистоты раны
- облегчение боли
Обе мази для легкой и неосложненные травмы, такие как легкие ожоги, царапины и порезы.Ни один из препаратов не является достаточно сильным для лечения серьезной кожной инфекции или какой-либо системной инфекции.
Для глубоких ран может потребоваться дополнительное лечение, включая наложение швов, пероральные антибиотики или вакцинацию от таких заболеваний, как столбняк.
Не употребляйте мазь и не используйте ее вместо медицинской помощи.
Поскольку оба типа мазей содержат бацитрацин, преимущества и риски аналогичны.
Преимущества использования неоспорина или мази, содержащей только бацитрацин, включают:
- Уменьшение рубцевания. Оба продукта помогают сохранять рану влажной, что может предотвратить или уменьшить образование рубцов.
- Сниженный риск заражения. Метаанализ 2018 года показал, что использование мази с антибиотиком может немного снизить риск заражения. Однако исследователи отметили, что эффекты были минимальными по сравнению с эффектами плацебо.
Риски использования любого продукта, содержащего бацитрацин, включают:
- Аллергические реакции. В 2003 году Американское общество контактного дерматита назвало бацитрацин аллергеном года из-за высокого риска кожной аллергии.В редких случаях аллергическая реакция может быть опасной для жизни.
- Плохое исцеление. Аллергическая реакция на бацитрацин может привести к медленному заживлению ран и повысить риск возникновения опасных кожных инфекций, таких как целлюлит.
- Такие симптомы, как тошнота, рвота или лихорадка. Они могут возникнуть в результате аллергии или независимо от кожной реакции.
- Токсичность. Слишком много бацитрацина может быть ядовитым, особенно когда человек использует его на открытой ране, и организм всасывает лекарство в кровоток.Пероральный прием бацитрацина может повредить почки и в остальном небезопасен. Не наносите его на рот или грудь во время грудного вскармливания.
- Устойчивость к антибиотикам. Есть некоторые опасения, что безрецептурные кремы с антибиотиками могут способствовать проблеме устойчивости к антибиотикам.
Никакие крупные исследования не оценивали, безопасны ли мазь с бацитрацином или неоспорин для использования во время беременности или грудного вскармливания.
Продукты на основе вазелина, такие как вазелин, могут быть хорошей альтернативой бацитрацину или неоспорину.Желе предотвращает высыхание ран, что может предотвратить или облегчить зуд и другие неприятные симптомы.
Вазелин также снижает риск аллергических реакций, помогает поддерживать чистоту ран и снижает риск образования рубцов.
Также могут помочь лосьоны на основе ланолина или содержащие витамин Е. Однако у некоторых людей есть аллергия на ланолин. Перед широким использованием любого крема или лосьона крайне важно проверить списки ингредиентов и провести кожную пробу.
Помимо кремов и мазей, важно поддерживать чистоту ран.Если человек не заинтересован в использовании крема, ему следует промывать рану несколько раз в день мягким мылом и теплой водой.
Избегайте ковыряний в ране. Держите его закрытым, если он часто подвергается воздействию аллергенов или грязи, особенно если рана находится на руке или лице.
Люди с зудящими ранами или локализованными аллергическими реакциями могут найти облегчение при использовании крема с гидрокортизоном.
Мази с антибиотиками, такие как бацитрацин и неоспорин, могут немного снизить риск инфицирования раны и образования рубцов.
Однако другие варианты могут также работать и представлять меньший риск. Большинству людей не нужно использовать специальные мази при незначительных травмах, если они сохраняют свои раны чистыми.
Как и в случае любой травмы, обратитесь к врачу по поводу любых признаков инфекции, таких как отек, сильная боль, цветные полосы, выходящие из раны, или гной, сочащийся из раны. Не пытайтесь лечить инфекции мазями в домашних условиях.
Бацитрацин против неоспорина: различия, плюсы и минусы
Неоспорин — это марка мази с тройным антибиотиком.Он содержит бацитрацин цинка, сульфат неомицина и сульфат полимиксина B. Также доступна мазь бацитрацина, в состав которой не входят два других антибиотика.
Хотя оба типа крема могут помочь при небольших царапинах, порезах и ожогах, у многих людей есть аллергия на бацитрацин.
Мази с антибиотиками могут помочь снизить риск заражения, что особенно важно для людей со слабой иммунной системой. Однако метаанализ 2018 года показал, что эти кремы едва ли более эффективны в предотвращении инфекций, чем плацебо.
Из этой статьи вы узнаете больше о различиях между Неоспорином и мазями, содержащими только бацитрацин, и о том, необходимы ли они.
Поделиться на Pinterest Людям со слабой иммунной системой могут быть полезны мази с антибиотиками, поскольку они могут снизить риск заражения.Бацитрацин и неоспорин — это антибиотики для местного применения — лечебные кремы, которые можно наносить непосредственно на кожу.
Врачи иногда называют Neosporin «neo-bac-polym» из-за комбинации антибиотиков, которые он содержит.
Некоторые аптеки также продают мази с тройным антибиотиком, которые являются дженериками Неоспорина. Составы в них различаются у разных производителей — они могут содержать ингредиенты, немного отличающиеся от Neosporin, или разные пропорции каждого ингредиента.
Бацитрациновая мазь содержит только один антибиотик. Это означает, что Neosporin предлагает более широкий охват антибиотиками, которые могут бороться с большим количеством типов бактерий.
Однако ни одно недавнее исследование не сравнивало напрямую Неоспорин с мазью, содержащей только бацитрацин, поэтому неясно, является ли одна более безопасной или более эффективной, чем другая.
Врачи использовали бацитрацин и мази, содержащие его, с 1940-х годов, когда исследователи открыли этот антибиотик.
Мази с бацитрацином и неоспорином имеют схожее применение, в том числе:
- поддержание влаги в ране, чтобы ограничить шансы на образование рубцов
- снижение риска инфекции
- поддержание чистоты раны
- облегчение боли
Обе мази для легкой и неосложненные травмы, такие как легкие ожоги, царапины и порезы.Ни один из препаратов не является достаточно сильным для лечения серьезной кожной инфекции или какой-либо системной инфекции.
Для глубоких ран может потребоваться дополнительное лечение, включая наложение швов, пероральные антибиотики или вакцинацию от таких заболеваний, как столбняк.
Не употребляйте мазь и не используйте ее вместо медицинской помощи.
Поскольку оба типа мазей содержат бацитрацин, преимущества и риски аналогичны.
Преимущества использования неоспорина или мази, содержащей только бацитрацин, включают:
- Уменьшение рубцевания. Оба продукта помогают сохранять рану влажной, что может предотвратить или уменьшить образование рубцов.
- Сниженный риск заражения. Метаанализ 2018 года показал, что использование мази с антибиотиком может немного снизить риск заражения. Однако исследователи отметили, что эффекты были минимальными по сравнению с эффектами плацебо.
Риски использования любого продукта, содержащего бацитрацин, включают:
- Аллергические реакции. В 2003 году Американское общество контактного дерматита назвало бацитрацин аллергеном года из-за высокого риска кожной аллергии.В редких случаях аллергическая реакция может быть опасной для жизни.
- Плохое исцеление. Аллергическая реакция на бацитрацин может привести к медленному заживлению ран и повысить риск возникновения опасных кожных инфекций, таких как целлюлит.
- Такие симптомы, как тошнота, рвота или лихорадка. Они могут возникнуть в результате аллергии или независимо от кожной реакции.
- Токсичность. Слишком много бацитрацина может быть ядовитым, особенно когда человек использует его на открытой ране, и организм всасывает лекарство в кровоток.Пероральный прием бацитрацина может повредить почки и в остальном небезопасен. Не наносите его на рот или грудь во время грудного вскармливания.
- Устойчивость к антибиотикам. Есть некоторые опасения, что безрецептурные кремы с антибиотиками могут способствовать проблеме устойчивости к антибиотикам.
Никакие крупные исследования не оценивали, безопасны ли мазь с бацитрацином или неоспорин для использования во время беременности или грудного вскармливания.
Продукты на основе вазелина, такие как вазелин, могут быть хорошей альтернативой бацитрацину или неоспорину.Желе предотвращает высыхание ран, что может предотвратить или облегчить зуд и другие неприятные симптомы.
Вазелин также снижает риск аллергических реакций, помогает поддерживать чистоту ран и снижает риск образования рубцов.
Также могут помочь лосьоны на основе ланолина или содержащие витамин Е. Однако у некоторых людей есть аллергия на ланолин. Перед широким использованием любого крема или лосьона крайне важно проверить списки ингредиентов и провести кожную пробу.
Помимо кремов и мазей, важно поддерживать чистоту ран.Если человек не заинтересован в использовании крема, ему следует промывать рану несколько раз в день мягким мылом и теплой водой.
Избегайте ковыряний в ране. Держите его закрытым, если он часто подвергается воздействию аллергенов или грязи, особенно если рана находится на руке или лице.
Люди с зудящими ранами или локализованными аллергическими реакциями могут найти облегчение при использовании крема с гидрокортизоном.
Мази с антибиотиками, такие как бацитрацин и неоспорин, могут немного снизить риск инфицирования раны и образования рубцов.
Однако другие варианты могут также работать и представлять меньший риск. Большинству людей не нужно использовать специальные мази при незначительных травмах, если они сохраняют свои раны чистыми.
Как и в случае любой травмы, обратитесь к врачу по поводу любых признаков инфекции, таких как отек, сильная боль, цветные полосы, выходящие из раны, или гной, сочащийся из раны. Не пытайтесь лечить инфекции мазями в домашних условиях.
Бацитрацин против неоспорина: различия, плюсы и минусы
Неоспорин — это марка мази с тройным антибиотиком.Он содержит бацитрацин цинка, сульфат неомицина и сульфат полимиксина B. Также доступна мазь бацитрацина, в состав которой не входят два других антибиотика.
Хотя оба типа крема могут помочь при небольших царапинах, порезах и ожогах, у многих людей есть аллергия на бацитрацин.
Мази с антибиотиками могут помочь снизить риск заражения, что особенно важно для людей со слабой иммунной системой. Однако метаанализ 2018 года показал, что эти кремы едва ли более эффективны в предотвращении инфекций, чем плацебо.
Из этой статьи вы узнаете больше о различиях между Неоспорином и мазями, содержащими только бацитрацин, и о том, необходимы ли они.
Поделиться на Pinterest Людям со слабой иммунной системой могут быть полезны мази с антибиотиками, поскольку они могут снизить риск заражения.Бацитрацин и неоспорин — это антибиотики для местного применения — лечебные кремы, которые можно наносить непосредственно на кожу.
Врачи иногда называют Neosporin «neo-bac-polym» из-за комбинации антибиотиков, которые он содержит.
Некоторые аптеки также продают мази с тройным антибиотиком, которые являются дженериками Неоспорина. Составы в них различаются у разных производителей — они могут содержать ингредиенты, немного отличающиеся от Neosporin, или разные пропорции каждого ингредиента.
Бацитрациновая мазь содержит только один антибиотик. Это означает, что Neosporin предлагает более широкий охват антибиотиками, которые могут бороться с большим количеством типов бактерий.
Однако ни одно недавнее исследование не сравнивало напрямую Неоспорин с мазью, содержащей только бацитрацин, поэтому неясно, является ли одна более безопасной или более эффективной, чем другая.
Врачи использовали бацитрацин и мази, содержащие его, с 1940-х годов, когда исследователи открыли этот антибиотик.
Мази с бацитрацином и неоспорином имеют схожее применение, в том числе:
- поддержание влаги в ране, чтобы ограничить шансы на образование рубцов
- снижение риска инфекции
- поддержание чистоты раны
- облегчение боли
Обе мази для легкой и неосложненные травмы, такие как легкие ожоги, царапины и порезы.Ни один из препаратов не является достаточно сильным для лечения серьезной кожной инфекции или какой-либо системной инфекции.
Для глубоких ран может потребоваться дополнительное лечение, включая наложение швов, пероральные антибиотики или вакцинацию от таких заболеваний, как столбняк.
Не употребляйте мазь и не используйте ее вместо медицинской помощи.
Поскольку оба типа мазей содержат бацитрацин, преимущества и риски аналогичны.
Преимущества использования неоспорина или мази, содержащей только бацитрацин, включают:
- Уменьшение рубцевания. Оба продукта помогают сохранять рану влажной, что может предотвратить или уменьшить образование рубцов.
- Сниженный риск заражения. Метаанализ 2018 года показал, что использование мази с антибиотиком может немного снизить риск заражения. Однако исследователи отметили, что эффекты были минимальными по сравнению с эффектами плацебо.
Риски использования любого продукта, содержащего бацитрацин, включают:
- Аллергические реакции. В 2003 году Американское общество контактного дерматита назвало бацитрацин аллергеном года из-за высокого риска кожной аллергии.В редких случаях аллергическая реакция может быть опасной для жизни.
- Плохое исцеление. Аллергическая реакция на бацитрацин может привести к медленному заживлению ран и повысить риск возникновения опасных кожных инфекций, таких как целлюлит.
- Такие симптомы, как тошнота, рвота или лихорадка. Они могут возникнуть в результате аллергии или независимо от кожной реакции.
- Токсичность. Слишком много бацитрацина может быть ядовитым, особенно когда человек использует его на открытой ране, и организм всасывает лекарство в кровоток.Пероральный прием бацитрацина может повредить почки и в остальном небезопасен. Не наносите его на рот или грудь во время грудного вскармливания.
- Устойчивость к антибиотикам. Есть некоторые опасения, что безрецептурные кремы с антибиотиками могут способствовать проблеме устойчивости к антибиотикам.
Никакие крупные исследования не оценивали, безопасны ли мазь с бацитрацином или неоспорин для использования во время беременности или грудного вскармливания.
Продукты на основе вазелина, такие как вазелин, могут быть хорошей альтернативой бацитрацину или неоспорину.Желе предотвращает высыхание ран, что может предотвратить или облегчить зуд и другие неприятные симптомы.
Вазелин также снижает риск аллергических реакций, помогает поддерживать чистоту ран и снижает риск образования рубцов.
Также могут помочь лосьоны на основе ланолина или содержащие витамин Е. Однако у некоторых людей есть аллергия на ланолин. Перед широким использованием любого крема или лосьона крайне важно проверить списки ингредиентов и провести кожную пробу.
Помимо кремов и мазей, важно поддерживать чистоту ран.Если человек не заинтересован в использовании крема, ему следует промывать рану несколько раз в день мягким мылом и теплой водой.
Избегайте ковыряний в ране. Держите его закрытым, если он часто подвергается воздействию аллергенов или грязи, особенно если рана находится на руке или лице.
Люди с зудящими ранами или локализованными аллергическими реакциями могут найти облегчение при использовании крема с гидрокортизоном.
Мази с антибиотиками, такие как бацитрацин и неоспорин, могут немного снизить риск инфицирования раны и образования рубцов.
Однако другие варианты могут также работать и представлять меньший риск. Большинству людей не нужно использовать специальные мази при незначительных травмах, если они сохраняют свои раны чистыми.
Как и в случае любой травмы, обратитесь к врачу по поводу любых признаков инфекции, таких как отек, сильная боль, цветные полосы, выходящие из раны, или гной, сочащийся из раны. Не пытайтесь лечить инфекции мазями в домашних условиях.
Бацитрацин против неоспорина: различия, плюсы и минусы
Неоспорин — это марка мази с тройным антибиотиком.Он содержит бацитрацин цинка, сульфат неомицина и сульфат полимиксина B. Также доступна мазь бацитрацина, в состав которой не входят два других антибиотика.
Хотя оба типа крема могут помочь при небольших царапинах, порезах и ожогах, у многих людей есть аллергия на бацитрацин.
Мази с антибиотиками могут помочь снизить риск заражения, что особенно важно для людей со слабой иммунной системой. Однако метаанализ 2018 года показал, что эти кремы едва ли более эффективны в предотвращении инфекций, чем плацебо.
Из этой статьи вы узнаете больше о различиях между Неоспорином и мазями, содержащими только бацитрацин, и о том, необходимы ли они.
Поделиться на Pinterest Людям со слабой иммунной системой могут быть полезны мази с антибиотиками, поскольку они могут снизить риск заражения.Бацитрацин и неоспорин — это антибиотики для местного применения — лечебные кремы, которые можно наносить непосредственно на кожу.
Врачи иногда называют Neosporin «neo-bac-polym» из-за комбинации антибиотиков, которые он содержит.
Некоторые аптеки также продают мази с тройным антибиотиком, которые являются дженериками Неоспорина. Составы в них различаются у разных производителей — они могут содержать ингредиенты, немного отличающиеся от Neosporin, или разные пропорции каждого ингредиента.
Бацитрациновая мазь содержит только один антибиотик. Это означает, что Neosporin предлагает более широкий охват антибиотиками, которые могут бороться с большим количеством типов бактерий.
Однако ни одно недавнее исследование не сравнивало напрямую Неоспорин с мазью, содержащей только бацитрацин, поэтому неясно, является ли одна более безопасной или более эффективной, чем другая.
Врачи использовали бацитрацин и мази, содержащие его, с 1940-х годов, когда исследователи открыли этот антибиотик.
Мази с бацитрацином и неоспорином имеют схожее применение, в том числе:
- поддержание влаги в ране, чтобы ограничить шансы на образование рубцов
- снижение риска инфекции
- поддержание чистоты раны
- облегчение боли
Обе мази для легкой и неосложненные травмы, такие как легкие ожоги, царапины и порезы.Ни один из препаратов не является достаточно сильным для лечения серьезной кожной инфекции или какой-либо системной инфекции.
Для глубоких ран может потребоваться дополнительное лечение, включая наложение швов, пероральные антибиотики или вакцинацию от таких заболеваний, как столбняк.
Не употребляйте мазь и не используйте ее вместо медицинской помощи.
Поскольку оба типа мазей содержат бацитрацин, преимущества и риски аналогичны.
Преимущества использования неоспорина или мази, содержащей только бацитрацин, включают:
- Уменьшение рубцевания. Оба продукта помогают сохранять рану влажной, что может предотвратить или уменьшить образование рубцов.
- Сниженный риск заражения. Метаанализ 2018 года показал, что использование мази с антибиотиком может немного снизить риск заражения. Однако исследователи отметили, что эффекты были минимальными по сравнению с эффектами плацебо.
Риски использования любого продукта, содержащего бацитрацин, включают:
- Аллергические реакции. В 2003 году Американское общество контактного дерматита назвало бацитрацин аллергеном года из-за высокого риска кожной аллергии.В редких случаях аллергическая реакция может быть опасной для жизни.
- Плохое исцеление. Аллергическая реакция на бацитрацин может привести к медленному заживлению ран и повысить риск возникновения опасных кожных инфекций, таких как целлюлит.
- Такие симптомы, как тошнота, рвота или лихорадка. Они могут возникнуть в результате аллергии или независимо от кожной реакции.
- Токсичность. Слишком много бацитрацина может быть ядовитым, особенно когда человек использует его на открытой ране, и организм всасывает лекарство в кровоток.Пероральный прием бацитрацина может повредить почки и в остальном небезопасен. Не наносите его на рот или грудь во время грудного вскармливания.
- Устойчивость к антибиотикам. Есть некоторые опасения, что безрецептурные кремы с антибиотиками могут способствовать проблеме устойчивости к антибиотикам.
Никакие крупные исследования не оценивали, безопасны ли мазь с бацитрацином или неоспорин для использования во время беременности или грудного вскармливания.
Продукты на основе вазелина, такие как вазелин, могут быть хорошей альтернативой бацитрацину или неоспорину.Желе предотвращает высыхание ран, что может предотвратить или облегчить зуд и другие неприятные симптомы.
Вазелин также снижает риск аллергических реакций, помогает поддерживать чистоту ран и снижает риск образования рубцов.
Также могут помочь лосьоны на основе ланолина или содержащие витамин Е. Однако у некоторых людей есть аллергия на ланолин. Перед широким использованием любого крема или лосьона крайне важно проверить списки ингредиентов и провести кожную пробу.
Помимо кремов и мазей, важно поддерживать чистоту ран.Если человек не заинтересован в использовании крема, ему следует промывать рану несколько раз в день мягким мылом и теплой водой.
Избегайте ковыряний в ране. Держите его закрытым, если он часто подвергается воздействию аллергенов или грязи, особенно если рана находится на руке или лице.
Люди с зудящими ранами или локализованными аллергическими реакциями могут найти облегчение при использовании крема с гидрокортизоном.
Мази с антибиотиками, такие как бацитрацин и неоспорин, могут немного снизить риск инфицирования раны и образования рубцов.
Однако другие варианты могут также работать и представлять меньший риск. Большинству людей не нужно использовать специальные мази при незначительных травмах, если они сохраняют свои раны чистыми.



 Infect. Dis., 25: 169181.
Infect. Dis., 25: 169181. Am. Acad. Dermatol., 3: 544546.
Am. Acad. Dermatol., 3: 544546. International Clinical Practice Series, 12: 923.
International Clinical Practice Series, 12: 923. Bell, PharmD, BCPS
Bell, PharmD, BCPS  Лечение с применением мер гигиены и местных антисептиков не привело к исчезновению поражений или Staphylococcus aureus назальный
деколонизация
Лечение с применением мер гигиены и местных антисептиков не привело к исчезновению поражений или Staphylococcus aureus назальный
деколонизация менее трех поражений), если первая линия
лечение с помощью гигиенических мер и местных антисептиков не привело к исчезновению поражений в надлежащие сроки,
например пять-семь дней. Если назначается местный антибиотик, следует использовать фузидиевую кислоту; мупироцин предназначен для
лечение инфекции MRSA. Во многих случаях импетиго более целесообразно лечение пероральными антибиотиками
менее трех поражений), если первая линия
лечение с помощью гигиенических мер и местных антисептиков не привело к исчезновению поражений в надлежащие сроки,
например пять-семь дней. Если назначается местный антибиотик, следует использовать фузидиевую кислоту; мупироцин предназначен для
лечение инфекции MRSA. Во многих случаях импетиго более целесообразно лечение пероральными антибиотиками 5
5 5
5 0
0 0
0 0
0 5
5