Что такое Болезнь Боуэна? | Клиника Лазмед
Болезнь Боуэна – одна из самых противоречивых, поскольку одни специалисты классифицируют ее как предраковое состояние кожи, а другие относят к плоскоклеточному раку. Однако, в одном все врачи согласны, при обнаружении непонятных новообразований на теле необходимо срочно обращаться за медицинской консультацией. О том, как распознать болезнь Боуэна и как ее вылечить читайте в нашей статье.
Болезнь Боуэна
В 1912 в США дерматолог Джон Боуэн описал новую форму злокачественного новообразования на коже, которую впоследствии назвали – его именем. По своему типу это разновидность плоскоклеточной карциномы, которая затрагивает поверхностный слой эпидермиса.
Заболевание представляет собой патологические очаги на коже, которые могут достигать 5 см. Они безболезненны, на ощупь, часто шелушатся или покрываются бляшками.
По статистике болезнь Боуэна чаще диагностируется у светлокожих людей, старше 60 лет. Мужчины и женщины одинаково подвержены заболеванию. Новообразования поражают открытые участки кожи, которые чаще всего подвергаются воздействию ультрафиолетового излучения. Установлено, что у мужчин болезнь Боуэна распространяется на шее и голове, а у женщин — на лице и ногах. Также могут быть поражены половые органы и слизистые оболочки.
В чем опасность?
Многие специалисты спорят, к какой категории отнести болезнь Боуэна. Одни считают это предраковым состоянием. Поскольку оно локализуется только на поверхностном слое кожи, не затрагивает другие ткани и не дает метастаз.
Другие специалисты относят заболевание к раковым. Поскольку при гистологическом исследовании определяются раковые клетки. И это можно считать началом онкологического заболевания, которое может переродиться в плоскоклеточный рак кожи.
Основные причины появления
Существует несколько факторов, которые могут повлиять на возникновения данной патологии. К ним относятся:
- Травмирование кожи;
- Химические ожоги или постоянное воздействие на кожу агрессивными химическими веществами;
- Длительное нахождения под УФ-лучами;
- Хронические болезни и длительный прием антибиотиков;
- Сниженный иммунитет;
- Вирус папилломы человека 16 типа.
Симптомы болезни Боуэна
Первые признаки заболевания – это появление на коже небольших бляшек, края которых чуть приподняты; это может быть как одиночное новообразование, так и множественное. Чаще всего бляшки имеют красный или розовый цвет, границы неровные, а поверхность шероховатая и может шелушиться.
В размерах одно новообразование достигает 5 см и более. Если очаги множественные, то с развитием болезни они сливаются в одну большую бляшку.
На начальной стадии болезнь Боуэна часто путают с псориазом, поскольку у них схожая симптоматика и внешний вид. Однако если лечение и обработка мазями от псориаза и экземы не помогают, то необходимо срочно обратиться к онкологу, за диагностикой.
Развитие бляшек довольно медленное, они могут расти в течение нескольких лет. Если поверхность покрылась язвами, кровоточит и болит, это явный признак того что оно перерождается в онкологию. При данных симптомах обязательно обратитесь к врачу, важно начать лечение на ранних стадиях.
Существует несколько форм данного заболевания:
— кольцевидная – наиболее распространенная, для нее характерны круглые очаги поражения, края которых немного приподняты, и как будто образуют кольцо;
— бородавчатая – по внешнему виду это бляшки, на поверхности которых образуются небольшие наросты, схожие с бородавками;
— пятнистая – на поверхности бляшек появляются темные пятна, это скопление меланина.
Фото очагов болезни Боуэна
Сегодня можно вылечить болезнь Боуэна практически на любой стадии. Самое главное – это вовремя обратиться к специалисту. И пройти правильную диагностику. Уже на первом приеме, врач может определить тип новообразования при визуальном осмотре. Для более детальной диагностики может быть назначена биопсия.
Методы лечения
Современная медицина может предложить несколько способов лечения очагов поражения. Специалист выбирает наиболее подходящий вид помощи, при этом учитывая несколько важных факторов:
- расположение новообразования;
- размер и форма;
- степень распространенности на коже.
Если болезнь на начальной стадии и имеет небольшое распространение, то врач может назначить применение специальных мазей и препаратов. Однако, в случае поражения больших участков кожи, необходимо более радикальное вмешательство. В некоторых случаях может назначаться комбинированное лечение, либо лечение сразу несколькими способами.
К наиболее распространенным методам лечения относят:
— Фотодинамическая терапия – это один из самых современных и эффективных методов лечения злокачественных новообразований. ФДТ применяют на любых участках кожи, какого бы размера не достигал очаг поражения. Суть метода в том, что за 6 часов до процедуры на пораженный участок кожи наносится специальный крем со светочувствительным веществом — фотосенсибилизатором. Он вступает во взаимодействие с клетками, и когда начинается процедура светового облучения, клетки с патологией разрушаются. Такой сеанс длится не более 40 минут. Сегодня данная методика является одной из самых передовых и успешных при лечении предраковых и раковых образований. Подробнее о лечение с помощью ФДТ можно узнать в соответствующем разделе Отделение лазерной онкологии и фотодинамической терапии.
— Хирургическое иссечение – наиболее распространенный и повсеместно применяемый метод лечения. Во многих случаях именно он назначается для удаления больших очагов болезни Боуэна. Это операция, при которой с помощью скальпеля полностью удаляется участок кожи и опухоль. Операция проводится под общим или местным наркозом, в зависимости от того, где находится образование. После операции накладываются швы, и в большинстве случаев остается шрам.
— Кюретаж – это еще один метод хирургического удаления. Однако здесь идет комплексный подход. Сначала проводится кюретаж то есть выскабливание пораженного участка кожи, а затем электрокоагуляция, то есть прижигание тканей. В некоторых случаях требуется несколько таких процедур, они проводятся под местной анестезией. В большинстве случаев после такого удаления остается рубец.
— Криотерапия – это метод лечения, при котором используется жидкий азот. Он наносится на новообразование, с захватом здоровых тканей. Из-за низкой температуры азота клетки замерзают, и процессы развития патологии останавливаются. На месте нанесения образуется корка, в течение недели она самостоятельно отваливается. Такой метод чаще всего рекомендуют при небольших и одиночных поражениях кожи и на начальной стадии заболевания.
Профилактика болезни Боуэна
После проведения лечения и удаления очагов болезни Боуэна, пациенту необходимо соблюдать профилактические меры, следить за своим здоровьем и регулярно показываться врачу.
Необходимые меры профилактики:
- Не находиться под долгим воздействием прямых ультрафиолетовых лучей. Особенно в период с 10 до 16 часов дня. При выходе на улицу обязательно пользоваться солнцезащитным кремом;
- Также при выходе на улицу необходимо закрывать одеждой место удаления очага болезни Боуэна;
- Не работать и избегать соприкосновения с сильными химическими средствами;
- Не травмировать кожу;
- При возникновении новых подозрительных новообразований немедленно обращаться за помощью к дерматологу или онкологу.
lasmed.ru
Болезнь Боуэна — причины, симптомы, диагностика и лечение
Болезнь Боуэна – это внутриэпидермальный рак кожи и слизистых, разновидность карциномы, которая поражает чешуйчатые клетки эпидермиса, но не распространяется на базалиоциты. Патологические очаги имеют вид бляшек насыщенно розового или красного цвета с приподнятыми, неровными, четко отграниченными краями. Поверхность бляшек покрыта роговыми чешуйками, коричневыми и сероватыми корочками. Диагноз ставится на основании данных анамнеза, общего осмотра, дерматоскопии, гистологического исследования образцов тканей. Лечение преимущественно хирургическое: полное удаление пораженных участков позволяет предотвратить развитие инвазивного рака кожи.
Общие сведения
Синонимичные названия патологического процесса: дискератоз Боуэна, дискоидный чечевицеобразный дискератоз. Первым, кто дал подробное клиническое описание заболевания, стал в начале XX века американский дерматолог Джон Т. Боуэн. Болезнь редко диагностируется у детей и молодых людей. Частота встречаемости дискоидного дискератоза возрастает у пациентов старше 65 лет. Мужчины болеют чаще женщин. Вероятность заболеть выше у людей, проживающих в регионах с интенсивной солнечной инсоляцией. По статистике, в США ежегодно регистрируется 15 новых случаев патологии на 100 тысяч белого населения. На Гавайских островах этот показатель выше почти в 10 раз.
Болезнь Боуэна
Причины
Возникновение характерных изменений при болезни Боуэна является следствием длительного, часто хронического воздействия на открытые участки кожи и слизистые оболочки повреждающих факторов внешней среды. Реже прослеживается связь с эндогенными причинами (вирусным инфицированием, неоплазиями). К числу основных факторов можно отнести:
- Воздействие ультрафиолетового излучения
- Воздействие канцерогенных веществ. Воспаление, атрофию, гиперплазию и другие изменения клеток на контактных участках кожи могут спровоцировать каменноугольная смола, минеральные масла, мышьяк, неочищенный керосин и ряд других субстанций. Разовый контакт с канцерогенами не вызывает перерождения тканей. Имеет значение накопительный эффект. Это могут быть профессиональные вредности или же местное лечение препаратами, содержащими мышьяк, хлорметин и другие агрессивные соединения.
- Вирус папилломы человека. У пациентов с болезнью Боуэна были выделены вирусы ВПЧ девяти разных подтипов. Наибольшее значение в генезе заболевания, по мнению исследователей, принадлежит 16-му подтипу. Особенностью вирусов является способность встраиваться в геном клеток и вызывать изменение их свойств, в частности, способность к делению.
- Паранеопластические процессы. Ряд исследователей предполагает, что появление чечевицеобразного дискератоза связано с онкологическими заболеваниями внутренних органов в 15-70% случаев, особенно если очаги локализуются в местах, которые скрыты одеждой. Проводимые в разных странах исследования дают по этому поводу противоречивые результаты, однако исключать такую вероятность нельзя.
К числу предрасполагающих факторов развития дискератоза Боуэна можно отнести иммунодепрессию, что связано со снижением иммунного контроля за появлением в тканях атипичных клеток. Ослабляют организм тяжелые эндокринные и соматические заболевания, травмы и перенесенные хирургические вмешательства. Высказываются предположения о том, что в развитии характерных местных симптомов играет роль хроническое механическое повреждение кожи. Важное значение в структуре заболеваемости имеет принадлежность человека к 1 или 2 фототипу кожи, когда кожные покровы быстро сгорают на солнце.
Патогенез
Развитие заболевания связано с изменением митотической активности клеток росткового слоя эпидермиса по причине мутации основного гена-супрессора опухолевого роста TP53. В месте развития патологического процесса кожа утолщается за счет быстрого увеличения численности шиповатых клеток. В течение длительного времени опухолевый рост локализован в эпидермисе, но последующие мутации способствуют перемещению раковых клеток в глубжележащие ткани, распространению их гематогенным и лимфогенным путем.
Повышение степени злокачественности новообразования может происходить постепенно или скачкообразно под воздействием провоцирующих внешних и внутренних факторов. До тех пор, пока измененные клетки располагаются выше базальной мембраны (границы между эпидермисом и дермой), болезнь Боуэна расценивается как неинвазивный рак. Как только патологический рост охватывает дерму, можно говорить об инвазивном раке.
Симптомы болезни Боуэна
Характерными внешними проявлениями патологии являются единичные или множественные пятна, бляшки на коже. Излюбленная локализация образований – открытые участки тела: голова и шея у мужчин, нижние конечности и щеки у женщин. Встречаются бляшки на туловище, половых органах, верхних конечностях, на слизистой рта. Диаметр бляшек варьирует в широких пределах и составляет от 2 мм до 5 см. Растут кожные образования медленно, постепенно распространяясь на окружающие ткани. Расположенные рядом элементы могут со временем сливаться.
Края образований неровные, слегка приподняты, розовая или красная поверхность обильно шелушится. Формирование плотных корок на поверхности элементов часто сопровождается появлением трещин. При удалении корок обнажается мокнущая розовая поверхность. По мере прогрессирования заболевания на поверхности бляшек могут появляться участки атрофии, бородавчатые разрастания, очаги неравномерного утолщения эпидермиса.
На половых органах бляшки могут содержать пигмент, а на головке полового члена поверхность образований может быть бархатистой или, наоборот, гладкой. При расположении образования на ногтевой фаланге шелушение наблюдается вокруг ногтя, а сама ногтевая пластинка может со временем деформироваться и расплавиться. Поражение кожных складок сопровождается развитием эритематозного или хронического неспецифического дерматита, присоединением неприятного запаха. Изъязвление поверхности элементов сыпи, контактная кровоточивость свидетельствуют о перерождении очагов дискоидного дискератоза в инвазивный рак.
Осложнения
Болезнь Боуэна – это так называемое «фоновое заболевание», на основе которого может формироваться плоскоклеточный рак кожи. Частота перехода чечевицеобразного дискератоза в раковый рост составляет 3% при расположении элементов на коже туловища и конечностей и до 10% при поражении половых органов. В связи с этим большинство онкологов рассматривают болезнь Боуэна как внутриэпидермальную форму плоскоклеточного рака in situ и рекомендуют удалять очаги незамедлительно.
Диагностика
Поставить диагноз по одному внешнему виду бляшек врачу-дерматологу бывает затруднительно. Для установления характера патологического процесса, стадии болезни, наличия у пациента сопутствующих заболеваний, которые могут повлиять на результативность лечения, проводится всестороннее обследование, которое помимо общеклинических и лабораторных тестов включает:
- Эпилюминесцентную микроскопию. Использование оптического или электронного дерматоскопа позволяет врачу получить изображение внутрикожных структур, которые невооруженным глазом неразличимы. Характерной особенностью бляшек при дискоидном дискератозе является обильное вкрапление единичных сосудов и сосудистых сплетений, которые располагаются на однородном розовом или красном фоне.
- Цифровую ультразвуковую визуализацию. В отличие от обычного УЗИ мягких тканей, метод предполагает использование приборов, датчики которых работают на частоте 20-100 МГц. Благодаря этому с помощью цифровой УЗИ-визуализации высокого разрешения можно изучать строение кожи и ее отдельных слоев без повреждения тканей, сохранять результаты исследований с целью их дальнейшего сравнения между собой.
- Конфокальную лазерную сканирующую микроскопию. Метод позволяет получать изображения слоев эпидермиса и дермы, сравнимые по качеству и информативности с обычным микроскопическим исследованием. Разница заключается в том, что при сканирующей микроскопии анализ строения тканей и отдельных клеток проводится без их предварительного удаления из организма: линза объектива фиксируется на определенном участке тела и передает полученные данные в память аппарата. Необходимости в биопсии нет.
- Морфологическое исследование. Это «золотой стандарт» диагностики злокачественных кожных новообразований. В зависимости от строения и распространения измененных клеток в эпидермисе, дерме, подкожной клетчатке врач может классифицировать болезнь, установить ее стадию, определить прогноз для жизни и выздоровления. Для исследования образцы ткани получают методом биопсии.
- Анализ антигенной структуры опухоли. Иммуногистохимический метод диагностики предполагает использование моноклональных антител с целью выявления специфических молекулярных маркеров на поверхности и внутри патологически измененных клеток. Используя антитела к отдельным компонентам цитоплазмы и клеточной мембраны, можно определить тип опухоли, степень дифференцировки, способность к инвазии.
Дифференциальный диагноз болезни Боуэна проводят с рядом онкологических заболеваний: раком потовых желез, базальноклеточным раком, экстрамаммарным вариантом болезни Педжета. К числу дерматологических проблем, которые по своим клиническим проявлениям напоминают чечевицеобразный дискератоз, относят монетовидную экзему, псориаз, солнечный кератоз.
Лечение болезни Боуэна
Применяемые в современной медицине терапевтические и оперативные методы удаления очагов имеют свои преимущества и недостатки. Однако многообразие подходов к терапии дает возможность дерматоонкологу выбрать наиболее подходящий метод лечения с учетом локализации новообразования, его размеров, состояния пациента и наличия у него сопутствующей патологии.
Консервативная терапия
Местное воздействие на очаги поражения позволяет снизить общую нагрузку на организм, что особенно важно для ослабленных больных, пациентов с иммунодефицитом, лекарственной непереносимостью и другими ограничивающими факторами. К числу методов терапевтического лечения относят:
- Местное применение лекарственных средств. Назначаются кремы с имиквимодом или 5-фторурацилом. Длительность лечения для каждого из пациентов определяется в индивидуальном порядке, составляет от 1 недели до 2-3 месяцев. Обеспечивают более глубокое проникновение 5-фторурацила, достижение значительной его концентрации в тканях окклюзионные повязки, ионофорез или предварительное лазерное облучение патологического очага.
- Фотодинамическая терапия. Метод предполагает применение средств, повышающих чувствительность тканей к световому воздействию. Активные ингредиенты лекарств накапливаются преимущественно в очагах поражения. Под воздействием света опухолевые клетки гибнут. Показано фотодинамическое лечение в первую очередь пациентам с множественными очагами значительной площади.
Хирургическое лечение
Способ удаления измененных тканей определяется техническим оснащением клиники, уровнем подготовки хирурга. Высокотехнологичные методы позволяют провести лечение с меньшим риском рецидива и рубцевания, однако они доступны далеко не везде. Более простые методики не требуют значительных затрат времени и финансов для того, чтобы получить удовлетворительный результат. Хирургическое лечение может включать:
- Простое оперативное удаление. Хирург иссекает новообразование в пределах здоровых тканей. Образец кожных покровов с дискератозом отправляется в лабораторию на экспресс-диагностику. Края раны стягиваются или проводится кожная пластика. Метод подходит для устранения патологических очагов небольшой площади, расположенных на туловище и конечностях. На лице могут остаться заметные рубцы.
- Микрографическую операцию Мооса. Данная хирургическая техника позволяет удалить новообразование слой за слоем, не повреждая здоровые ткани. Применяется она при рецидивах болезни Боуэна, иммунодефицитных состояниях, для удаления элементов в зонах повышенного риска: вокруг глаз и носа, в области гениталий. Более тонкая и аккуратная работа хирурга снижает вероятность развития рубцов.
- Кюретаж. Выскабливание очага поражения при помощи кюретки позволяет удалить эпидермис с очагами внутриэпидермального рака. Процедура имеет небольшое количество противопоказаний, проводится под местным обезболиванием, не нарушает самочувствия пациента, поэтому ее применение оправдано у широкого круга лиц старшей возрастной группы.
- Криотерапию. Метод эффективен в отношении одиночных образований небольшого диаметра. Под воздействием жидкого азота измененные ткани необратимо повреждаются и спустя некоторое время ссыхаются в плотную корочку. Заживление очагов происходит без рубцевания. Проведение криотерапии не требует предварительного обезболивания за исключением чувствительной к воздействиям области лица.
- Лазерную абляцию. Процедура проводится на неодимовой или углекислотной медицинской лазерной установке. Изменяя настройки аппарата, хирург может контролировать глубину и степень повреждения тканей. При помощи лазера удаляются одиночные очаги небольшого размера. Проводится лазерное лечение под местной анестезией. После удаления новообразований, расположенных в верхних слоях кожи, риск рубцевания минимальный.
Профилактика и прогноз
Прогноз в отношении выздоровления благоприятный. Болезнь Боуэна не угрожает жизни. После консервативного или хирургического удаления бляшек возможны рецидивы, которые хорошо поддаются лечению. Пациенту необходимо посещать своего лечащего врача 1 раз каждые 6-12 месяцев для своевременного выявления повторного появления бляшек.
Снизить вероятность развития патологии позволяет отказ от посещения соляриев, ограничение пребывания на открытом солнце в теплое время года, использование шляп, кепок с козырьками, рубашек и платьев с длинными рукавами, уходовой косметики с солнцезащитными фильтрами. Рекомендуется смена работы при наличии профессиональных вредностей, предотвращение постоянного травмирования кожи с помощью защитной одежды и перчаток.
www.krasotaimedicina.ru
симптомы, фото, лечение у женщин и мужчин
Болезнь Боуэна (внутриэпидермальный рак) — достаточно редкое кожное заболевание, опасное тем, что без медикаментозного воздействия переходит в плоскоклеточный рак.Четкой причины появления новообразований никто назвать не может, но многие специалисты склоняются к мнению, что большое влияние на появление и развитие рака Боуэна оказывают ультрафиолетовые лучи, постоянная травматизация кожных покровов, контакт с солями мышьяка, предрасположенность к раковым заболеваниям.
У мужчин появление бледно-розовых монетовидных новообразований диагностируют обычно в возрасте от 40 до 70 лет, у женщин после 50 лет.
Причины возникновения
Болезнь Боуэна развивается при канцерогенном воздействии на организм различных факторов. Причины возникновения новообразований могут быть следующими:
- Частый контакт с такими химическими веществами, как мышьяк, смола, деготь и др.;
- Воздействие ионизирующей радиации;
- Воздействие ультрафиолетового излучения.
Кроме того, спровоцировать развитие болезни Боуэна могут наличие хронических дерматозов:
- Красного плоского лишая;
- Дистрофического буллезного эпидермолиза;
- Дискоидной красной волчанки.
В некоторых случаях причиной болезни Боуэна стали травматические поражения кожи с образованием рубцовой ткани. Кроме того, врачи не исключают возможности того, что болезнь Боуэна может быть вызвана заражением ВПЧ (вирусом папилломы человека) онкогенного типа.
Иногда болезнь Боуэна развивается на фоне других заболеваний, связанных с изменениями кожи – ороговевающей кисты, порокератоза Мибелли, эпидермодисплазии Левандовского-Лютца и др.
Симптомы болезни Боуэна
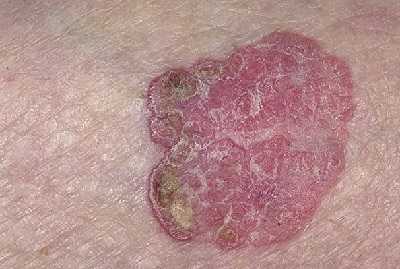
Главным симптомом болезни Боуэна является возникновение одиночного (или нескольких) новообразования на коже (см. фото). Наиболее часто данные новообразования локализуются на голове (до 40% случаев), реже — на ладонях, слизистых оболочках и мужских половых органах.
Первым признаком заболевания является появление на коже небольшого красноватого пятна с нечёткими границами. Через некоторое время на его месте образуется желтоватая бляшка с шелушащейся поверхностью. При отшелушивании тканей с поверхности, на их месте образуется влажная бескровная рана.
С течением времени на поражённом участке кожи может образовываться бородавочное разрастание и участки с атрофическим изменением кожи. Диаметр образований может варьировать от миллиметра до 5-6 сантиметров. Как правило, болезнь Боуэна характеризуется единичным новообразованием, однако в некоторых случаях могут возникать множественные очаги поражения.
Осложнения и последствия
Основным угрожающим последствием болезни Боуэна является прогрессирующее озлокачествление в плоскоклеточный рак с прорастанием в окружающие мягкие ткани и метастазированием.
Помимо этого, возможны следующие осложнения:
- инфицирование воспалительного очага;
- изъязвление бляшек;
- сепсис.
Данные исследований частоты ассоциации болезни Боуэна со злокачественными новообразованиями внутренних органов неоднозначны: авторы, указывающие на наличие связи, обнаружили рак внутренних органов у 57% умерших от болезни Боуэна. Тем не менее в дополнительных исследованиях достоверное увеличение частоты рака внутренних органов наблюдалось только у больных с очагами поражения на закрытых участках кожи (33%), тогда как при болезни Боуэна на открытых участках кожи частота висцерального рака составила всего 5%.
Смотреть фото
[свернуть]
Диагностика
Для диагностики болезни Боуэна проводится визуальный осмотр места поражения, биопсия новообразования и гистологическое исследование полученного образца.
Клетки образования при гистологическом исследовании схожи с клетками плоскоклеточного рака кожи, но отличие заключается в том, что они находятся только в верхнем слое кожного покрова и не выходят в ее внутренние слои, не проникают через базальную мембрану кожи.
Специалистам при диагностике болезни Боуэна требуется дифференцировать ее от псориаза, экземы, красной волчанки, старческих бородавок и других.
Как лечить болезнь Боуэна?
Стандартных методов терапии этого заболевания не существует. Лечение болезни Боуэна проводится в каждом случае индивидуально с учетом места поражения, возраста больного, размера и количества очагов, общего состояния здоровья и других факторов. Нередко применяется сочетание нескольких лечебных методов.
Для пациентов с болезнью Боуэна предлагаются разнообразные варианты лечения:
- химиотерапия;
- криотерапия;
- электродеструкция;
- фотодинамическая терапия;
- хирургическая операция и другие.
Они имеют высокую эффективность, однако заранее предположить, какой именно метод поможет конкретному пациенту, сложно. Поэтому для каждого больного составляется индивидуальный план лечения.
Хирургические методы
Многим пациентам проводится хирургическое удаление опухоли. Оно очень эффективно, так как злокачественные клетки не проникают глубоко в кожу и не метастазируют. Кожное образование иссекается скальпелем. После удаления патологического очага накладываются швы, в дальнейшем образуется рубец. Операция проводится под местной анестезией.
Для более хороших косметических результатов применяется микрографическая Мос-хирургия. Она особенно показана при крупных поражениях на голове, шее, пальцах. Во время вмешательства хирург под контролем микроскопии снимает слой за слоем, одновременно анализируя полученные ткани под микроскопом. Как только образование удалено до здорового слоя, вмешательство прекращают. Мос-хирургия – самый эффективный метод лечения болезни Боуэна.
Смотреть фото
[свернуть]
Какой прогноз?
Прогноз болезни Боуэна при своевременно выполненном лечении благоприятный. После удаления патологического очага пациент может забыть о заболевании. Если образование кожи не удалено, риск его перерождения в инвазивный рак составляет 3-5%.
Вероятность такой трансформации выше при симптомах болезни в области половых органов или при эритроплазии Кейра, в этих случаях она равна 10%. Однако некоторые ученые считают, что частота перерождения болезни Боуэна в рак кожи достигает 80%. Такие расхождения в цифрах зависят от разницы в выявляемости заболевания в разных странах, различных климатических условиях, интенсивности инсоляции и т. д.
Поэтому при подтверждении такого диагноза лучше всего устранить его хирургическим или медикаментозным способом и не переживать из-за возможности рака кожи.
Смотреть фото
[свернуть]
Профилактика
Профилактические мероприятия заключаются в следуюзем:
- При кожных дерматитах наблюдаться у дерматолога.
- Избегать воздействия солнечного ультрафиолетового излучения.
- Если есть заражение папилломами онкологического типа наблюдать за своим здоровьем.
- Не допускать травмирующего действия на кожный покров, если случилось, то тщательно долечивать.
- Беречься от соприкосновения с агрессивными химическими средами. Если приходится с ними работать, пользоваться индивидуальными защитными средствами.
- Внимательно осматривать кожные покровы после сорока лет, при подозрении на изменение существующих образований проконсультироваться с онкологом.
При возникновении новообразований сразу обращаться к онкологу за консультацией.
medsimptom.org
Болезнь Боуэна: ТОП методов лечения, симптомы
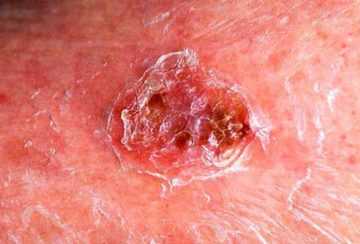
Болезнь Боуэна – внутриэпидермальное новообразование, которое может прогрессировать в инвазивный рак. Это ярко-красная бляшка с неровными краями. Очаги могут находиться на голове, половых органах, конечностях.
Причинами этого заболевания является воздействие химических веществ и ультрафиолетового облучения. Также причинами могут быть различные повреждения, в результате которых образовались рубцы и некоторые хронические кожные заболевания.
Болезнь Боуэна чаще всего встречается у женщин старшего возраста. Это редкое кожное заболевание. Какие признаки заболевания и как его лечить, вы узнаете прочитав нашу статью.
Что представляет собой болезнь Боуэна
Одна из форм злокачественных новообразований кожи – болезнь Боуэна – была описана в 1912 году американским дерматологом Джоном Боуэном. Она представляет собой плоскоклеточную карциному in situ («на месте») с тенденцией к периферическому росту. Крупные патологические очаги могут достигать в размерах нескольких сантиметров.
Они практически безболезненны, на них может быть шелушение или бляшки. Болезнь Боуэна – вариант внутриэпидермальной карциномы, то есть она берет свое начало в толще поверхностного кожного слоя – эпидермиса. Она вызвана злокачественным перерождением клеток, образующих плотные белки кожи, — кератиноцитов.
Заболевание считается предраковым состоянием. Другие ученые относят его к ранней стадии рака кожи. В дальнейшем болезнь может трансформироваться в инвазивный плоскоклеточный рак кожи с агрессивным течением и быстрым метастазированием.
Причины возникновения

Причины возникновения данного заболевания могут быть разными. Наиболее часто болезнь Боуэна развивается вследствие воздействия на организм человека каких-либо канцерогенных факторов, к примеру, ионизирующей радиации или ультрафиолетового излучения.
Мнение эксперта
Князев Игорь Владимирович
Врач высшей категории. Общий стаж работы – более 25 лет.
Задать вопрос врачуТакже достаточно сильный канцерогенный эффект может оказать частый контакт с некоторыми химическими веществами (дёготь, мышьяк, смола).
Дополнительными факторами риска развития болезни Боуэна является ороговевшая киста, травматическое поражение кожного покрова (с образованием рубцов) и наличие в организме вируса папилломы человека (ВПЧ).
- красный плоский лишай;
- дистрофический буллёзный эпидермолиз;
- дискоидная красная волчанка;
- порокератоз Мибелли;
- эпидермодисплазия Левандовского-Лютца.
Причинами появления болезни Боуэна могут служить неблагоприятные воздействия на кожу:
- травмирование;
- чрезмерная инсоляция;
- контакт с различными химическими агентами;
- инфицирование вирусом папилломы человека;
- воздействие ионизирующей радиации.
Длительно текущие хронические дерматозы, например красная волчанка или плоский лишай, также могут вызывать с течением времени патологические изменения в клетках кожи.
Признаки и симптомы
Различают такие клинические формы патологии:
- анулярная (кольцевидная) – самая частая, сопровождающаяся появлением округлых очагов с приподнятым краем в виде кольца;
- веррукозная (бородавчатая) – проявляющаяся формированием на поверхности бляшек мелких выростов, напоминающих бородавки;
- пигментная (пятнистая) – сопровождающаяся накоплением пигмента меланина в клетках кожи и потемнением их окраски;
- болезнь Боуэна ногтевого ложа, которая может привести к разрушению ногтевой пластины.
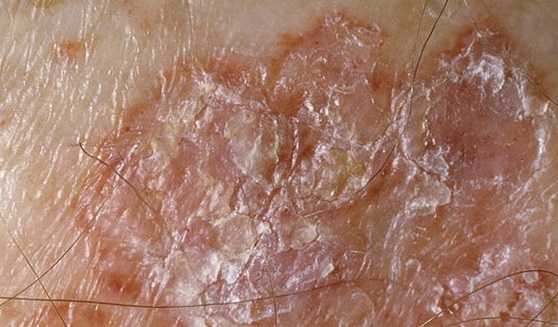
Эти образования плоские или немного приподнятые над окружающими тканями, имеют округлую или овальную форму, реже их очертания неправильные. Как правило, они безболезненны, но иногда сопровождаются зудом. При дальнейшем развитии патологии из очага может выделяться сукровица, гной, на нем образуются корки.
Поверхность обычно зернистая, неровная, могут определяться мелкие выросты. Заболевание может выглядеть как бородавчатое разрастание, потрескавшаяся кожа или участок с темной окраской (гиперпигментацией).
В большинстве случаев очаг единичный, но примерно у 15% больных возникает несколько участков поражения на разных частях тела (множественная локализация). При прогрессировании болезни образуются эрозии и язвы, которые одновременно заживают, рубцуются и увеличиваются, захватывая все новую поверхность кожи.
Хотя признаки болезни Боуэна чаще всего наблюдаются на открытых участках кожного покрова, иногда они могут поражать ладони, подошвы, область наружных половых органов. Размер патологического очага – от нескольких миллиметров до нескольких сантиметров.
Признаки
Встречается болезнь Боуэна в полости рта, при этом она считается облигатным предраком с высокой степенью озлокачествления, то есть во многих случаях перерождается в злокачественную опухоль. Внешне она выглядит как безболезненное красное или неравномерно окрашенное пятно с гладкой или бархатистой поверхностью, расположенное в области ротоглотки (небные дужки, корень языка, мягкое небо).
Иногда больной жалуется на неприятные ощущения и зуд. Участки поражения могут объединяться, образуя бляшки неправильной или полициклической формы. В дальнейшем очаг заболевания немного углубляется, его поверхность повреждается с образованием эрозии. На нем могут определяться участки белого цвета, напоминающие лейкоплакию.
Одной из форм, имеющей много общего с болезнью Боуэна, считается эритроплазия Кейра. При этом поражении на коже головки полового члена и внутренней плоти возникают красноватые, шероховатые или гладкие пятна. Они могут сопровождаться изъязвлением, шелушением, болью, зудом. Во время мочеиспускания или эякуляции из уретры может выделяться кровь.
Болезнь Боуэна у женщин в области половых органов протекает в виде внутриэпителиальной неоплазии вульвы. Она часто связана с инфицированием 16 типом вируса папилломы. На коже промежности образуются красные шероховатые пятна, постепенно возникает жжение или зуд.
Диагностика
Диагностика болезни Боуэна проводится с помощью гистологического исследования. Окончательный диагноз выносится после биопсии тканей опухоли. Характерными клиническими симптомами заболевания является: утолщение эпидермиса, акантоз тканей, гиперкератоз, локальный паракератоз (неспособность клеток эпидермиса вырабатывать кератин).
Мнение эксперта
Князев Игорь Владимирович
Врач высшей категории. Общий стаж работы – более 25 лет.
Задать вопрос врачуМикроскопическое исследование опухоли обнаруживает большое скопление шиповатых атипичных клеток с гиперхромными ядрами.
Необходима дифференциальная диагностика болезни Боуэна со следующими патологиями:- старческим кератозом;
- экземой;
- псориазом;
- солнечным кератозом;
- базалиомой;
- бовеноидным папулезом;
- метатипическим раком кожи;
- болезнью Педжета;
- бородавчатым туберкулезом кожи.
Представляет некую сложность дифференциация болезни Боуэна от поверхностной формы базалиомы. Поверхностная форма базалиомы в данном случае характеризуется крупной бляшкой с язвенно-корковым слоем.
В отличие от базалиомы, клиническая картина при болезни Боуэна характеризуется нечеткими очертаниями опухоли, атрофией кожи, гиперкератозом, язвенными изменениями, без характерного валикообразного строения, свойственного всем формам рака кожи.
В постановке диагноза решающим фактором является гистологическое исследование. Однако следует заметить, что иной раз у одного и того же больного может быть как болезнь Боуэна, так и поверхностная базалиома.В ряде случаев метатипический рак кожи имеет схожую симптоматику с болезнью Боуэна. Оба заболевания характеризуются наличием бляшки с неровными краями, которые слегка возвышаются над кожей. Однако при болезни Боуэна бляшка напоминает экзему, а при метатипическом раке поверхность опухоли обычно изъязвляется и не имеет характерных симптомов экземы.
К тому же окружность опухоли при метатипическом раке усеяна узелками серебристого оттенка. Гистологическое исследование кожного материала при метатипическом раке обнаруживает базалоидные системы, окруженные призматическими клетками, которые в свою очередь чередуются с профилирующими шиповатыми клетками. Данная гистологическая картина характерна для базалиомы.
Лечение
Стандартных методов терапии этого заболевания не существует. Лечение болезни Боуэна проводится в каждом случае индивидуально с учетом места поражения, возраста больного, размера и количества очагов, общего состояния здоровья и других факторов.
Нередко применяется сочетание нескольких лечебных методов.
Для пациентов с болезнью Боуэна предлагаются разнообразные варианты лечения:
- химиотерапия;
- криотерапия;
- электродеструкция;
- фотодинамическая терапия;
- хирургическая операция и другие.
Они имеют высокую эффективность, однако заранее предположить, какой именно метод поможет конкретному пациенту, сложно. Поэтому для каждого больного составляется индивидуальный план лечения.
Выжидательная тактика
В случае медленного роста образования у пожилых пациентов, особенно при локализации на нижних конечностях, которые можно защитить от солнца, нередко выбирают выжидательную тактику. Больной регулярно посещает врача, и при первых признаках прогрессирования болезни ему проводится хирургическая операция.
Применение химиотерапевтических препаратом
Для уничтожения клеток опухоли используются химиотерапевтические препараты для наружного применения. Это 5-фторурацил и имиквимод. 1-5% мазь с фторурацилом наносят на очаг поражения дважды в день на протяжении недели, затем делают недельный перерыв и повторяют применение; всего проводят 4-6 курсов, часто в сочетании с другими способами лечения.
Имиквимод применяется для лечения крупных очагов на голенях и при эритроплазии Кейра.
Хирургические методы удаления
Многим пациентам проводится хирургическое удаление опухоли. Оно очень эффективно, так как злокачественные клетки не проникают глубоко в кожу и не метастазируют. Кожное образование иссекается скальпелем. После удаления патологического очага накладываются швы, в дальнейшем образуется рубец.
Операция проводится под местной анестезией. Для более хороших косметических результатов применяется микрографическая Мос-хирургия. Она особенно показана при крупных поражениях на голове, шее, пальцах. Во время вмешательства хирург под контролем микроскопии снимает слой за слоем, одновременно анализируя полученные ткани под микроскопом.Как только образование удалено до здорового слоя, вмешательство прекращают. Мос-хирургия – самый эффективный метод лечения болезни Боуэна.
Кюретаж
Еще одна хирургическая процедура, используемая при болезни Боуэна, — кюретаж (выскабливание) с последующей электрокоагуляцией. Пораженные ткани выскабливаются кюреткой, а затем очаг прижигается. Такая процедура проводится с обезболиванием. Иногда требуется несколько сеансов. После удаления остается небольшой рубец.
Криотерапия
Криотерапия – малоинвазивный вариант лечения, сопровождающийся незначительным воздействием на здоровые ткани. Используется жидкий азот или аргон, которые наносятся непосредственно на очаг поражения. После обработки ткани замерзают, и образуется корочка, отпадающая через несколько недель. Метод лучше всего подходит, когда имеется начальная стадия небольших одиночных образований.
Фототерапия
Если имеются крупные очаги патологии, используется фототерапия. Она заключается в нанесении крема, содержащего светочувствительное вещество, накапливающееся в пораженных клетках, с последующим воздействием определенного вида светового облучения. При этом клетки, захватившие лекарство – фотосенсибилизатор, разрушаются.
Крем наносится за 4-6 часов до облучения, которое длится 20-45 минут. Обычно требуется несколько сеансов.
Лучевая терапия
Метод лучевой терапии, широко использовавшийся в прежние годы, сейчас практически не применяется, так как после облучения образуются плохо заживающие повреждения. Рентгенотерапия с близкого расстояния используется, если очаг расположен в полости рта или на языке, и невозможно хирургическое удаление опухоли.
Применение лазера
В медицине обсуждается вопрос о возможности применения лазера для лечения болезни Боуэна. Уже имеются некоторые положительные результаты. Требуется проведение крупных исследований, чтобы оценить безопасность и долгосрочную эффективность лазерной терапии.
Народная медицина
Так как заболевание может переродиться в рак кожи или полости рта, лечение болезни Боуэна народными средствами не может быть признано как эффективный способ борьбы с заболеванием.
Однако встречаются рекомендации, согласно которым можно использовать такие рецепты:
- взять 4 чайных ложки высушенных листьев и цветов чистотела, заварить литром кипятка и выпить настой в течение дня;
- взять 3 столовых ложки высушенной травы сушеницы топяной, заварить стаканом кипятка, пить по столовой ложке 5 раз в день;
- взять 1 часть настоя сушеницы, по 2 части меда и сливочного масла и приготовить мазь, которую наносить на очаг поражения.
Принимая растительные лекарства, даже на фоне общепринятых методов лечения, каждый пациент берет на себя ответственность за свое здоровье и безопасность.
Последствия народной терапии не изучены, неизвестно ее влияние на другие органы человека.
Прогноз и профилактика болезни Боуэна
Болезнь Боуэна нуждается в своевременном выявлении и лечении, так как ранняя диагностика может остановить развитие болезни и полностью его излечить. Поэтому в случае ранней диагностики прогноз благоприятный.
Профилактические меры заключаются в регулярных медицинских осмотрах у дерматоонколога.
Мнение эксперта
Князев Игорь Владимирович
Врач высшей категории. Общий стаж работы – более 25 лет.
Задать вопрос врачуКаждый человек после 40 лет при появлении любых образований на коже должен обратиться в срочном порядке к дерматоонкологу. Несвоевременная диагностика болезни Боуэна, неверные методы лечения всегда приводят к развитию плоскоклеточного рака кожи. А данная форма рака отличается высокой степенью злокачественности и менее благоприятным прогнозом.
Поскольку болезнь Боуэна относится к так называемым предраковым состояниям, существует вероятность её трансформации в агрессивный плоскоклеточный рак кожи, который характеризуется довольно неблагоприятным прогнозом. Потому рекомендуется своевременно проводить диагностику и лечение данного заболевания.Источники:bellaestetica.ru; www.likar.info; vitaportal.ru; iakosmetolog.ru; www.likar.info; www.eurolab.ua
medlib.pro
БОЛЕЗНЬ БОВЕНА — Med24info.com
Впервые болезнь описал Bowen в 1912 г., трактуя ее как преканцерозное состояние. Darier (1914), наблюдая 3 больных, описал клиническую и гистологическую характеристику заболевания и назвал его преканкрозным дерматозом Бовена, или лентикулярным и дискоидным дерматозом.
Этиология и патогенез окончательно не выяснены. Некоторые авторы отмечают возможность невоидного характера.
Болезнь Бовена на слизистой оболочке полости рта многие рассматривают как дальнейшую стадию развития эритроплазии Кейра (В. С. Дмитриева, 1967).
Локализация. Чаще всего располагается в задних отделах полости рта: на дужках, мягком нёбе, у корня языка. Мы наблюдали больных с болезнью Бовена на слизистой оболочке щеки в ретромолярном пространстве и на красной кайме нижней губы.
Число очагов поражения: чаще один, реже два и более.
Возраст: заболевание встречается в возрасте от 20 до 80 лет, чаще от 45 до 70.
Мужчины болеют чаще.
Клинически в очаге при болезни Бовена отмечается эритема папулы, эрозии. Иногда участок покрыт корками. Поражение бывает сходным с лейкоплакией бородавчатой формы, с красным плоским лишаем (на красной кайме губ).
Вначале заболевание представляет собой ограниченное пятнисто-узелковое поражение размером от 1 см в диаметре и более, которое медленно увеличивается. Поверхность участка чаще гиперемирована, гладкая или бархатистая, с мелкими сосочковыми разрастаниями. Пятна или линзообразные бляшки (типа лепешек разнообразной формы) бывает с небольшим шелушением. Иногда они напоминают монетовидные диски бледно-розового цвета, ‘покрытые чешуйками с незначительной инфильтрацией, имеется зуд. Однако субъективные ощущения могут и отсутствовать.
При длительном существовании болезни очаг кажется слегка западающим, втянутым (вследствие атрофии слизистой оболочки). Иногда на поверхности очага видны эрозии. Очаги поражения неправильной формы, резко очерчены, застойно-красного цвета. Размеры очагов в диаметре достигают иногда 2,5 см. У одного больного очаг неправильной формы занимал всю переднюю дужку и переходил на мягкое нёбо. Участок имел розово-красный цвет, он был как бы полирован. Местами на нем хорошо заметны островки ороговения. По краю поражения имелись отдельные сосочковые разрастания. При локализации в боковой части красной каймы губы очаг размером 1X0,5 см имел вид эрозии без уплотнения в основании, которая легко кровоточила при легком травмировании. Субъективные явления отсутствовали.
Дифференциальный диагноз проводят с лейкоплакией, красным плоским лишаем, сифилитическими папулами.
Течение длительное (более 2—4 мес).
Гистологически болезнь Бовена представляет собой cancer in situ, либо внутриэпителиальный спинноцеллю- лярный рак. Характерны «чудовищные» клетки в шиповидном слое, так называемые гигантские клетки со скоплением ядер в виде комков (Bowen’s clamping). Часто наблюдается кератинизация отдельных клеток мальпигиева слоя, а в отдельных случаях могут развиться истинные «роговые жемчужины». В строме определяется небольшой инфильтрат, состоящий из плазматических клеток, лимфоцитов.
Гистохимическое исследование подтверждает, что болезнь Бовена — предраковое состояние: сохранение на всем протяжении участка поражения сохраняется. PAS-положительная полоса у базальной мембраны.
Прогноз. Без лечения плохой. Заболевание в 100% переходит в истинный рак. Болезнь Бовена — это интраэпителиальный рак.
Лечение: полное удаление участка поражения с широким захватом здоровой ткани электроножом. Если хирургическое лечение невозможно, прибегают к близкофокусной рентгенотерапии.
www.med24info.com
Болезнь Боуэна: фото, признаки, лечение
Болезнь Боуэна – предраковое заболевание практически всегда трансформирующиеся в плоскоклеточный рак кожи. Появление опухолей чаще всего наблюдается у пожилых людей в возрасте после 60 лет. Четкой причины появления новообразований никто назвать не может, но многие специалисты склоняются к мнению, что большое влияние на появление и развитие рака Боуэна оказывают ультрафиолетовые лучи, постоянная травматизация кожных покровов, контакт с солями мышьяка, предрасположенность к раковым заболеваниям. У мужчин появление бледно-розовых монетовидных новообразований диагностируют обычно в возрасте от 40 до 70 лет, у женщин после 50 лет.
Первые признаки рака Боуэна
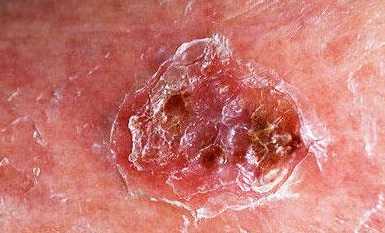
Болезнь Боуэна всегда проявляется в виде характерной бляшки красного цвета, локализующейся чаще всего в области промежностей, на туловище, верхних конечностях и полости рта (мягкое небо, язык). Размер бляшки зависит от течения болезни и стадии развития опухоли. Самые крупные примеры могут достигать размеров небольшого блюдца.
На ощупь бляшка плотная, с шероховатым покрытием в виде белых или желтых чешуек, которые легко сдираются в случае прикосновения или в результате трения об одежду (кровотечения наблюдаются в единичных случаях). Главный и самый тревожный симптом рака Боуэна – стремительный рост опухоли по периферии и появление гиперкератоза и характерных бородавчатых разрастаний.
Болезнь Боуэна фото
Как часто болезнь Боуэна трансформируется в плоскоклеточный рак?
Точных цифр на сегодняшний день нет, но большинство специалистов едины в мнении, что болезнь Боуэна это предраковое состояние кожи и в конечном итоге всегда переходит в плоскоклеточный рак, который может появиться даже на ранних стадиях или стать результатом несвоевременного или неправильного лечения. Опухоли, появившиеся из пятен Боуэна очень часто отличаются агрессивным развитием и нередко дают метастазы во внутренние органы.
Лечение рака Боуэна
Важно! Для исключения псориаза врачу достаточно будет убедиться, что у больного единичное новообразование, а экзема отпадает, так как она всегда сопровождается зудом.
Очень часто болезнь Боуэна путают с экземой, псориазом, красным плоским лишаем и солнечным кератозом, плоскоклеточной эпителиомой и базалиомой. Для постановки точного диагноза проводят тщательный осмотр больного на основе клинической картины: внешний вид бляшки, локализация, размер и темпы роста. Для подтверждения диагноза может быть назначена гистологическая экспертиза.
Методы лечения рака Боуэна будут сильно зависеть от возраста пациента, размера и локализации новообразования. Самый распространенный метод – иссечение очагов поражения хирургическим ножом или электроножом. В особо тяжелых случаях может применяться лучевая терапия. На ранних стадиях (если размер очага менее 2 см) распространено применение аппликаций 5% фторурациловой мази, которая также назначается в случаях, когда диагностируют болезнь Боуэна в полости рта. При выявление очага поражения размером 2см может быть назначена криодеструкция.
Загрузка…boleznikogi.com
Болезнь Боуэна в полости рта
Болезнь Боуэна в полости рта представляет собой предраковое состояние, которое может иметь различную локализацию, примерно в 10-15% случаев изменения наблюдаются в полости рта и могут выявляться при самостоятельном осмотре или посещении стоматолога. Поскольку болезнь Боуэна является предраковым состоянием, а прорастание базальной мембраны может привести к распространению злокачественного процесса, заболевание требует незамедлительного консервативного или оперативного лечения.
Причины возникновения болезни Боуэна
Причины развития патологии до конца не установлены, считается, что нет одной или нескольких конкретных причин, существуют определенные факторы, увеличивающие риск развития заболевания. При определенном их сочетании и длительности воздействия возможно перерождение ткани с развитием болезни Боуэна.
Стаять в тему: Подробнее о болезни Боуэна
Считается, что причины развития болезни Боуэна в полости рта являются практически такими же, как и на любом участке кожи. К развитию патологии могут привести:
- хронический воспалительный процесс любой этиологии;
- постоянные повреждения эпителия, в том числе зубами или пищей;
- хронические инфекции полости рта;
- определенную роль играет наследственная предрасположенность.
В развитии болезни Боуэна на коже играют роль ультрафиолетовое облучение и радиация, что же касается изменений с локализацией в полости рта, то указанным факторам отводится меньшая роль в их развитии, поскольку ультрафиолетовые лучи слизистой рта не достигают, а радиация оказывает воздействие, прежде всего, на кожу.
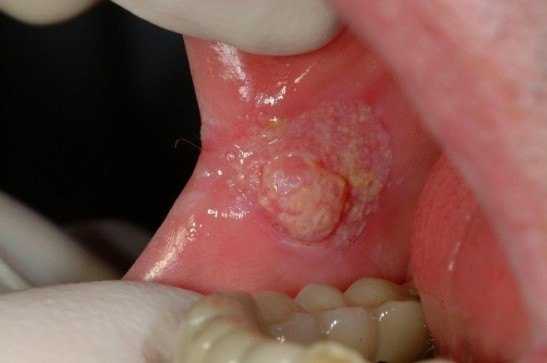
Болезнь Боуэна на слизистой оболочки полости рта
Симптомы
Клиническая симптоматика заболевания имеет характерные черты, однако поставить диагноз только лишь по клинической картине не представляется возможным.
Как правило, субъективные ощущения отсутствуют, и никаких жалоб нет. Боль или ощущение жжения может проявляться только в случае повреждения слизистой оболочки в месте локализации изменений или появления на поверхности пятна эрозий.
При осмотре врач может обнаружить красное пятно с неровными, но четкими краями. Как правило, пятно имеет воспалительный характер, хотя в некоторых случаях может наблюдаться его ороговение, в связи с чем заболевание приходится дифференцировать с лейкоплакией.
На первых этапах пятно имеет ровную поверхность, затем на ней могут появляться сосочки, участки ороговения и эрозии. Отсутствие субъективных ощущений также является важным критерием, поскольку при любых воспалительных изменениях боль, как правило, присутствует.
В любом случае диагноз при осмотре можно только подозревать, поставить его невозможно. Для уточнения характера поражения необходимо выполнение гистологического исследования. Важно, чтобы исследование было выполнено в случае наличия любого подозрительного образования, поскольку только такой подход позволяет вовремя обнаружить изменения и начать лечение.
Статья в тему: Болезнь Боуэна у мужчин
Лечение при болезни Боуэна в полости рта
Консервативное лечение заключается в применении фторурациловой (5%) и проспидиновой (50%) мази, однако их применение в полости рта ограничено, в том числе, из-за поздней диагностики заболевания с этой локализацией.
Несмотря на трудности в проведении оперативного вмешательства, именно операция является наиболее радикальным, эффективным и используемым на практике методом лечения. Удаление очага поражения позволяет предотвратить вероятность злокачественного перерождения, а рецидивы заболевания фактически не наблюдаются, поэтому своевременное проведение операции в большинстве случаев является возможностью излечения от болезни Боуэна.
Однако следует иметь в виду, что решение о тактике лечения всегда принимается индивидуально в зависимости от причин, вызвавших болезнь Боуэна, ее стадии, локализации изменений в полости рта, наличия сопутствующей патологии и прочих факторов.
Профилактика заключается в регулярном посещении стоматолога, поскольку именно врач при осмотре может определить наличие заболеваний, лечении стоматологической патологии, коррекции прикуса, воздействии на хронические воспалительные процессы и инфекционные поражения в полости рта.
Болезнь Боуэна в полости рта фото
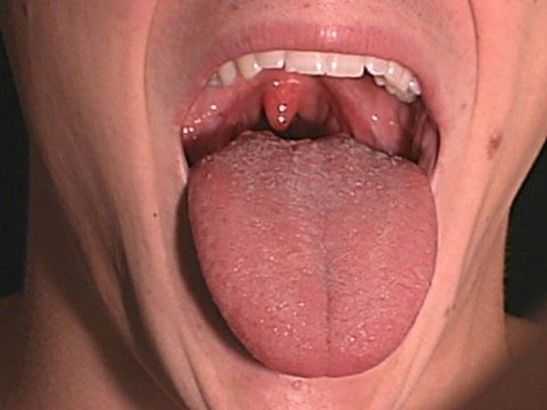
Симптомы и методы лечения болезни Боуэна в ротовой полости
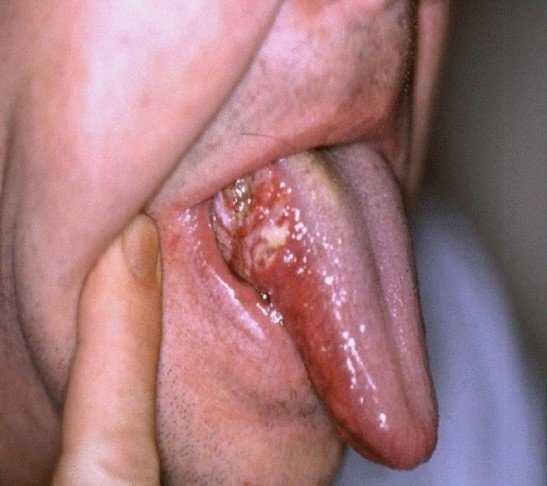
Заболевание Боуэна в полости рта, поражение языка
medictime.ru
