Хроническая чесотка: лечение, симптомы, профилактика
Присутствие чесоточного клеща в теле человека, самка которого передвигается в слоях эпидермиса, откладывая яйца, вызывает чесотку. Хроническая чесотка отличается от обычной только лишь повторным проявлением симптомов болезни через определенное время. Это заразное заболевание кожи, что сопровождается сильным зудом тела и сыпью.
Важно знать! Даже «запущенных» паразитов можно вывести дома, без операций и больниц при помощи узнать подробности >>>
Что подразумевается под хронической чесоткой?
Возбудитель заболевание — чесоточный клещ, точнее, самка клеща. Течение ее жизни в теле хозяина недолгое. Основная миссия паразита — отложить яйца под роговым слоем эпидермиса. Ежедневно самка может выделить не более 2-х яиц. Процесс спаривания клещей проходит на поверхности кожного покрова, после этого самцы погибают. Для миграции, клещи прорывают чесоточные ходы, которые проявляются в виде сыпи на теле. Слюна паразитов выделяет фермент, который растворяет кератин кожи с образованием ходов.
ЭТО действительно ВАЖНО! Дворниченко В.: «Я могу порекомендовать лишь одно средство для быстрого выведения паразитов и микробов из организма» УЗНАТЬ…
Эта проблема широко известно всему миру. Она актуальна для любого континента и врачи всех специальностей видят ее в своей практике. Чесотка находится в топе рейтинга самых частых заболеваний. Одна из проблем такого широкого распространения — тяжесть диагностики и самопроизвольное лечение пациентами. При неправильно поставленном диагнозе лечить можно не ту болезнь, которая имеется, но, к сожалению, не все клиники обладают нужной методикой определения. Хроническую инвазию отличает осложненное течение болезни с развитием тяжелых недугов и расстройств.
Вернуться к оглавлениюСимптомы болезни
Кожные высыпания – наиболее явный признак чесоточной болезни.Видными и явными проявлениями чесотки бывают:
А вы знали? Паразиты очень опасны — доказано что эти безобидные существа провоцируют рак! Мало кто знает, но избавиться от него очень просто — возьмите читать далее…
- зуд;
- кожные высыпания.
Главной жалобой зараженных считается ощущение зуда. Поскольку самка паразита активна в вечернее и ночное время суток и роет каналы в период отдыха человека, то больной страдает от зудящего ощущения по телу с закатом солнца. Зудом иммунная система реагирует на возбудителя и продукты его жизнедеятельности. Организм вырабатывает антитела, что активируют клетки, накапливающиеся в местах, где больше всего паразитирующих клещей. Зуд сопровождает весь период прогрессирования болезни и может ощущаться по всему телу: в ногах, кистях, локтях, шее, животе. Если применять при этом противозудные препараты, назначенные себе самолично, можно спровоцировать увеличения активности паразита и ослабить местную защиту организма.
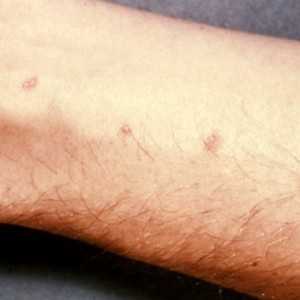
Течение хронической чесотки сопровождается высыпаниями. Появление пузырьков (узелков) берет свое начало с отторжения организмом чужеродных тел и таким его проявлением на коже. Сильная сыпь указывает на гиперактивность иммунитета и формирования им аллергии на клеща. Симптомы заболевания достаточно характерные: на руках в области между пальцев появляются высыпания — узелки, напоминающие пузырьки. Частая локализация — между пальцами, на кисти и на локтях. Появление пузырьков усиливает зуд, но врачи категорически запрещают расчесывать кожу, чтобы не расширять чесоточные ходы, чем эта сыпь, в сущности, и является.
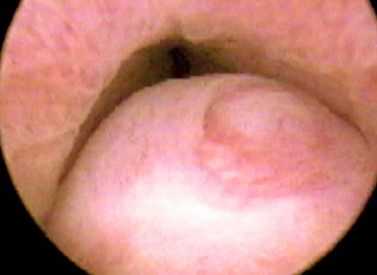
Вернуться к оглавлениюДлина хода — 5—7 мм. Он возвышается над эпидермисом и имеет грязно-серый цвет. При определенных особенностях кожи чесоточный ход может выглядеть иначе. Под ним выступают пузыри и узелковые образования (чаще формируются у детей). Могут образоваться трещины, пустулы, эрозия и корочка в местах локализации хода.
Особенности лечения
 Популярным средством от заболевания является серная мазь.
Популярным средством от заболевания является серная мазь.Предлагается обширная группа препаратов при хронической чесотке. Они обладают активными элементами, влияющими на деятельность паразита. Первоочередным их заданием считается уничтожение клеща. В основном такие препараты от хронической патологии идут в форме мази, но могут применяться и таблетированные лекарства. Самое популярное средство — серная мазь. Не менее известны «Спрегаль», «Бензилбензоат», «Перметрин». Их рекомендуют втирать не только в область локализации сыпи, но и в остальные зоны, блокируя миграцию возбудителя. Лечение проводят как зараженные, так и здоровые люди, что имели контакт с заболевшими. Применение мази назначают в вечернее и ночное время, т. е. в начало активности клеща. Тело перед и после терапии хорошо моется, постельное и нательное белье меняется.
Вернуться к оглавлениюПрофилактические меры
Основным профилактическим действием будет избегание частых и долгих контактов с зараженным хронической чесоткой. Все средства личной гигиены должны быть только свои, а не общее. Нужно внимательно следить за чистотой нижнего белья, постельного белья, одежды. Обязательно мытье рук при соприкосновениях с местами локаций паразитов. Нелишним будет поддержание общего состояние организма и укрепления иммунной системы. Рекомендуется регулярный медицинский осмотр. При появлении симптомов нужно обращаться за помощью и диагностикой к врачу, а не запускать болезнь в состояние хронической. Он назначит лекарства и лечение чесотки.
Вам все еще кажется, что избавиться от паразитов тяжето?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с паразитами пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь внутренний организм у вас один, а его правильное функционирование — залог здоровья и хорошего самочувствия. Плохое настроение, отсутствие аппетита, бессонница, дисфункция иммунной системы, дисбактериоз кишечника и боль в животе… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Дворниченко Виктории, как не навредив себе можно избавится от паразитов… Читать статью >>
infoparazit.ru
Чесотка хроническая: симптомы, лечение и профилактика.
28, Окт 2014
Представляет собой болезнь, от которой не так-то просто избавиться, это постоянно рецидивирующая форма такого недуга, как чесотка. Недуг заразный и передается через контакт. Возбудителем является чесоточный клещ, который паразитирует на коже. Заболеть можно через рукопожатие с больным человеком или во время пользования одними и теме же предметами домашнего обихода.
Симптомы хронической чесотки
Хроническая чесотка ничем не отличается от обычной чесотки, кроме того что поражает человека с определенной периодичностью. После заражения может пройти неделя до появления первых признаков.
Симптомы заболевания достаточно характерные, на руках в области между пальцев появляются высыпания – узелки, напоминающие пузырьки. Все это сопровождается сильным зубом. Собственно из-за сильного чесания, болезнь и получила свое название.
При расчесывании пузырьков, могут присоединиться процесс образования гнойничковых элементов, так как происходит инфицирование. Желание почесать узелки, сыпь особенно усиливается в ночное время. Первые признаки видны невооруженным взглядом, отчетливо заметны чесоточные ходы.
Излюбленные места чесоточного клеща:
- молочные железы,
- межпальцевые складки,
- область локтевых суставов,
- половые органы,
- ягодицы и бедра.
Особенности лечения
Процесс лечения хронической чесотки должен проходить только под контролем дерматолога. Уже после двух подряд проявлений чесотки этот врач должен поставить больного на учет и предпринять все меры по лечению.
Необходимо обязательно ограничить контакты больного, для исключения распространения заболевания. Особенно это касается друзей, близких, родственников и всех, кто постоянно контактирует с больным.
Лечить дома чесотку можно самостоятельно при помощи скипидара, перемешанного со сливочным маслом. Смесь наносят на все области, в которых ощущается зуд или имеется сыпь. Помогает хорошо чистотел, но лучше не увлекаться народными средствами и довериться специалистам.
Профилактика чесотки
Путь передачи – через контакт, а значит, для исключения заражения следует избегать длительного контакта с больным, соблюдать основные правила гигиены, не пользоваться чужими вещами личной гигиены, вроде таких, как:
- губки,
- полотенца,
- нижнее белье и т.д.
При первых признаках заболевания стоит обращаться к врачу. Особенно тщательно и регулярно следует осматривать детей, которые постоянно находятся в коллективе.
Другие интересные случаи
vip-dermatolog.ru
Чесотка : причины, симптомы, диагностика, лечение
Больные госпитализируются по эпидемиологичеким показаниям. Специального режима и диеты не требуется.
Лечение чесотки заключается в применении средств, которые губительно действуют на паразитирующих в роговом слое чесоточных клещей и их личинки, не вызывая нежелательного воздействия (общетоксического, местного раздражения кожи — простого или аллергического).
Известны многочисленные препараты, которые с этой целью применялись и применяются в настоящее время (сера и содержащие серу соединения, бензилбензоат, синтетические пиретроиды и др.). Независимо от выбранного препарата и методики его применения, для успешного лечения больной чесоткой должен соблюдать ряд общих правил:
- обрабатывать противочесоточным препаратом весь кожный покров (за исключением кожи головы), а не только пораженные участки;
- проводить лечение в вечернее время, что связано с активностью возбудителя ночью;
- строго соблюдать рекомендованную врачом методику лечения;
- мыться непосредственно перед началом лечения и после его завершения;
- проводить смену нательного и постельного белья до лечения и после его окончания.
В последние годы в связи с высокой эффективностью и малой токсичностью широкое распространение получил бензилбензоат (бензиловый эфир бензойной кислоты). Этот препарат изготавливают в форме официнальной эмульсионной мази (20% мазь в тубе, 30 г), которую последовательно втирают в кожу по 10 мин с 10-минутным перерывом. У детей применяют 10% мазь.
После каждой обработки больной меняет нательное и постельное белье, грязное белье после стирки подвергают термообработке. Втирание повторяют на 2-й день (или на 4-й день). Это обосновывают тем, что вылупившие в течение двух суток из яиц личинки чесоточного зудня более доступны воздействию противочесоточной терапии. Через 3 дня после окончания лечения пациенту рекомендуют мытье и повторную смену белья. Необходимо обеззаразить верхнюю одежду и обивку мягкой мебели.
Из препаратов, содержащих серу, чаще употребляют серную мазь (20%, для детей 6-10%) и метод М. П. Демьяновича (включает последовательную обработку всей кожи 60% раствором тиосульфата натрия — 200 мл и 6% раствором соляной кислоты — 200 мл ).
Высокоэффективны и безопасны такие современные средства леченя чесотки, как Spregal (аэрозоль эсдепаллетрина в сочетании с бутоксидом пиперонила в баллоне; «SCAT», Франция) и линдан. Вечером без предварительного мытья пациент опрыскивает всю кожу (кроме головы и лица) аэрозолем Спрегаль с расстояния 20-30 см от поверхности, не оставляя ни одного участка тела необработанным. Через 12 ч необходимо тщательно вымыться мылом. Обычно однократного применения препарата достаточно. При значительной длительности заболевания кожные покровы обрабатывают дважды (по одному разу в сутки). Нежелательные эффекты (пощипывание кожи и раздражение гортани) наблюдаются редко. Одного баллона достаточно для обработки 2-3 пациентов. Возможно лечение Спрегалем детей.
Линдан является хлорорганическим инсектицидом (гамма-гeксахлорциклогексан). Обладает высокой эффективностью, лишен цвета и запаха. 1% крем (эмульсию) втирают вечером три дня подряд во всю кожу от шеи до кончиков пальцев стоп. Перед лечением и ежедневно через 12-24 ч после обработки нужно принимать теплый душ или ванну. Беременным женщинам и детям лечение линданом не рекомендуется.
Лечение чесотки направлено на уничтожение возбудителя с помощью акарицидных препаратов. Идеальное противочесоточное средство должно:
- оказывать одинаково эффективное воздействие на клещей и их личинки;
- обладать минимальным сенсибилизирующим и раздражающим побочным воздействием даже в случае регулярного применения;
- быстро выводиться из организма в случае проникновения внутрь через кожные покровы, т. е. общая токсичность противочесоточного средства должна быть ничтожно мала;
- быть простым в применении и способ его применения должен быть четко указан;
- быть достаточно приятным с косметической точки зрения: не иметь запаха, не пачкать одежду.
Для лечения чесотки предлагались различные препараты: серная мазь, мазь Вилькинсона, мазь Хельмериха; жидкости Флемингса, Мура, Элерса; паста Милиана; растворы креолина, лизола; чистый деготь, этиленгликоль, бензойный эфир и др. Издавна использовали также нелекарственные средства, например, керосин, бензин, мазут, автол, сырую нефть, зольный щелок. Начиная с 1938 года открылась новая эра в лечении чесотки благодаря последовательным открытиям таких препаратов, как бензилбензоат (1936), Д. Д. Т. (1946), кротамитон (1949), линдан (1959), спрегаль (1984). Однако в настоящее время не выработан единый подход к терапевтическим методам лечения чесотки. Необходимо также отметить, что в большинстве продаваемых лекарств дозировка препаратов значительно превосходит терапевтические потребности. В то же время необходимо соблюдать некоторые общие правила при лечении больных чесоткой:
- обрабатывать следует всю поверхность тела, а не только пораженные участки; препарат должен наноситься тонким однородным слоем; особое внимание следует уделить обработке рук, ног, межпальцевых промежутков, подмышек, мошонки и промежности;
- избегать попадания препарата в глаза и на слизистые оболочки;
- дозировка должна быть не слишком большой; одновременно с противочесоточными препаратами не следует применять другие местные средства;
- в случае запущенной чесотки с осложнениями следует вначале обработать кожные поражения; для лечения вторичной инфекции применяются антисептики и методы общей терапии, для лечения дерматитов и экзем — смягчающие препараты местного действия;
- в случае норвежской чесотки необходимо при помощи кератолитических средств предварительно очистить участки кожи, покрытые коркой, и немедленно изолировать больного. Препараты, содержащие серу, уже очень давно применяются для лечения чесотки (мазь Хельмериха, паста Милиана, серная мазь). Серная мазь используется наиболее часто (33 % — для взрослых и 10-15 % — для детей). Перед началом лечения больной моется теплой водой с мылом. Мазь втирают в весь кожный покров ежедневно в течение 5-7 дней. Через 6-8 дней больной моется с мылом и меняет нательное и постельное белье. Для детей рекомендуется применение 15 % серной мази в 1-й и 4-й день курса терапии. Недостатки применения серной мази: длительность лечения, неприятный запах, частое развитие дерматитов, загрязнение белья.
Метод Демьяновича
Метод Демьяновича основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Лечение заключается в последовательном втирании в кожу 60 % раствора гипосульфита натрия (раствор № 1) и 6 % раствора соляной кислоты (раствор № 2). Для лечения детей используют более низкие концентрации — 40 % и 4 % соответственно. Раствор гипосульфита перед употреблением слегка подогревают и втирают в кожу в определенной последовательности: начинают с кожи обеих кистей, затем втирают в левую и правую верхние конечности, потом — в кожу туловища (грудь, живот, спина, ягодичная область, половые органы) и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Втирание в каждую область длится 2 мин, вся процедура должна занимать не менее 10 мин. При подсыхании в течение 10 мин на коже появляется масса кристалликов гипосульфита. После 10-минутного перерыва приступают к втиранию 6 % соляной кислоты, которое осуществляется в том же порядке по одной минуте на каждую область 3 раза с перерывами по 5 мин для обсыхания. По окончании втирания и после обсыхания кожи больной надевает чистое белье и не моется в течение 3 дней, но в кисти рук растворы повторно втираются после каждого мытья. Через 3 дня больной моется горячей водой и вновь меняет бельё. Недостатки метода: трудоёмкость, часто отмечаются рецидивы, необходимы повторные циклы лечения.
Метод Богдановича
Метод Богдановича основан на применении полисульфидного линимента (10% концентрация для взрослых и 5 % — для детей). Действующим началом линимента является полисульфид натрия, для приготовления которого берут 600 мл воды, добавляют 200 г едкого натра (квалификация «чистый») и сразу же 200 г порошкообразной серы («серный цвет», квалификация «чистый») и помешивают стеклянной палочкой. Соотношение ингредиентов 3:1:1 (вода: NaOH: сера), содержание полисульфида в растворе — 27 %. Раствор полисульфида годен к употреблению до 1 года при хранении в плотно закрытой посуде. Основой линимента является мыльный гель, для приготовления которого берут 50 г измельченного мыла (желательно «Детское»), подогревают в 1 л воды до полного растворения, затем охлаждают в открытой посуде при комнатной температуре. Линимент необходимой концентрации готовят следующим образом: к 100 мл 5 % мыльного геля добавляют 10 мл (для 10 %) или 5 мл (для 5 %) раствора полисульфида натрия и 2 мл подсолнечного масла. Методика лечения: линимент втирают в течение 10-15 минут во всю поверхность кожи. Повторное втирание проводят на 2-й и 4-й день. Кисти дополнительно обрабатываются после каждого мытья рук. Купание перед первым и третьим втиранием (1-й и 4-й день) и через 2 дня после последнего третьего втирания, т. е. на шестой день. Смена белья после первого втирания и через 2 дня после последнего втирания (на 6-й день). При распространенных и осложненных формах заболевания рекомендуется втирать препарат ежедневно (один раз в день) в течение 4-5 дней. Недостатки метода: неприятный запах сероводорода, иногда развиваются дерматиты.
[67], [68], [69]
Бензилбензоат
Бензилбензоат применяется в виде 20 % водно-мыльной суспензии, детям до 3 лет — 10 % суспензии. Суспензией обрабатывают весь кожный покров (кроме головы), а у детей до 3 лет — и кожу лица. Втирание должно проводиться в определенной последовательности: начинают с одновременного втирания в кожу обеих кистей, затем в левую и правую верхние конечности, потом в кожу туловища и, наконец, в кожу нижних конечностей. Предложена модификация методики лечения больных бензилбензоатом: 20 % водно-мыльная эмульсия втирается однократно только в 1-й и 4-й день курса лечения. Смена нательного и постельного белья проводится дважды: после первого и второго втирания препарата. Больной не моется в течение последующих 3 дней, но в кисти рук препарат втирается повторно после каждого мытья. Через 3 дня больной моется горячей водой и вновь меняет белье. У грудных детей вместо втирания проводят смачивание кожной поверхности указанными растворами, повторяя курс лечение через 3-4 дня. Недостатки препарата: развитие дерматита, воздействие на центральную нервную систему, отмечены случаи острой интоксикации.
[70], [71], [72], [73], [74]
Линдан
Линдан — препарат применяется в виде 1 % крема, лосьона, шампуня, порошка, мази. Линдан или гаммабензолгексахлоран — это хлорорганический инсектицид, представляющий собой изомер гексахлорциклогексана. Препарат наносят на 6-24 часа, затем смывают. Необходимо строго соблюдать следующие правила: не рекомендуется применять линдан для лечения младенцев, детей и беременных женщин; препарат следует наносить в один прием на холодную сухую кожу; концентрация препарата должна быть ниже 1 %. Недостатки препарата: контактная экзема; при попадании внутрь организма токсичен для нервной системы и крови; проникает через кожные покровы новорожденного; местная и общая реакция, связанная с присутствием анестетика.
Кротамитон
Кротамитон — крем, содержащий 10 % 11-этил-0-кротонилтолудина, эффективен как противочесоточный и противозудный препарат, не вызывающий побочных реакций. С успехом применяется при лечении новорожденных и детей. Кротамитон наносят после мытья дважды с интервалом 24 часа или четырехкратно через 12 часов в течение 2-х суток.
[75], [76], [77], [78], [79], [80], [81], [82], [83]
Тиабендазол
Препарат на основе тиабендазола вначале с успехом применялся для приема внутрь в дозе 25 мг/кг веса в день в течение 10 дней. Однако в связи с неблагоприятным воздействием на пищеварительный тракт в настоящее время его применение ограничено. Последующие исследования были связаны с наружным примением тиабендазола в виде 5 % крема 2 раза в день в течение 5 дней, а также в виде 10 % суспензии 2 раза в день в течение 5 дней. Не отмечено никаких побочных клинических или биологических эффектов.
Эсдепаллетрин
Эсдепаллетрин — этот синтетический пиретрин используется в качестве действующего начала аэрозольного средства «Спрегаль». Препаратом обрабатывают весь кожный покров, за исключением лица и волосистой части головы, распыляя его сверху вниз вдоль туловища, затем покрывая руки и ноги. По истечении 12 часов рекомендуется тщательное мытье с мылом. Обычно достаточно одного цикла обработки. Зуд и другие симптомы могут наблюдаться в течение 7-8 дней. Если по истечении этого срока симптомы сохраняются, проводят повторное лечение.
[84]
«Спрегаль»
Аэрозольное средство «Спрегаль» может использоваться для лечения чесотки у беременных, кормящих женщин, новорожденных.
Перметрин
Перметрин применяется в виде 5 % мази (или крема). Методика лечения: мазь тщательно втирается в кожу всего тела от головы к стопам. Через 8-14 часов принимается душ. Как правило, эффективно однократное применение препарата.
Ивермектин
Ивермектин применяется перорально однократно в дозе 20 мкг/кг веса пациента. Ивермектин (ivermectin) эффективен и безопасен. Препарат применяется также местно один раз в день, однако в 50 % случаев требуется повторное лечение спустя 5 дней.
Диэтилкарбамазин
Диэтилкарбамазин используется для лечения чесотки только перорально. Препарат назначают по 100 мг 3 раза в день в течение 7 дней. Недостаток препарата: невысокая клиническая эффективность (50 %).
[85], [86], [87]
Варианты лечения чесотки и педикулеза
Заболевание | Препарат | Инструкции | Комментарии |
Чесотка | Перметрин 5 % (60 г), крем | Наносить на все тело, смыть через 8-14 ч | Препарат 1-й линии, может вызвать чувство жжения и зуд |
Линдан1 % (60 мл), лосьон | Наносится на все тело, взрослым смыть через 8-12 ч, детям — через 6 ч | Не назначается детям младше 2 лет, беременным и женщинам в период лактации, при обширном дерматите, при нарушении кожных покровов из-за возможной нейротоксичности. Повторное нанесение через неделю | |
Ивермектин | 200 мг/кг перорально, повторить через 7-10 дней | Назначается как дополнительное средство к перметрину. Используется при эпидемиях. Следует быть осторожным при назначении пожилым пациентам с заболеваниями печени, почек и сердца. Может вызвать тахикардию. Не рекомендуется назначать женщинам во время беременности и в период лактации. Безопасность применения детьми весом ниже 15 кг или младше 5 лет не доказана | |
Кротамитон 10%, крем или лосьон | Наносится после купания на все тело, второй раз через 24 ч, смыть через 48 ч | Повторять через 7-10 дней | |
Серная мазь 6% | Наносится на все тело перед сном в течение 3 дней | Очень эффективно и безопасно | |
Вшивость | |||
Головные вши | Малатион 5 % | Наносится на сухие волосы и кожу головы, смывается через 8-12 ч | Необходимо повторное применение при обнаружении живых гнид. Неприятный запах |
Перметрин | Наносится на вымытые влажные волосы за ушами и в шейной области, смыть через 10 мин | Необходимо повторное применение через 7 дней при обнаружении живых гнид | |
| Вычесывание | Следует применять при любом лечении | ||
Линдан 1 % шампунь или лосьон | Полоскать в течение 4- 5 мин, прочесать расческой с частыми зубьями или нанести лосьон и смыть через 12ч | Необходимо повторить через неделю. Токсичность обычно не наблюдается, но не следует применять беременным и в период лактации, детям младше 2 лет. Не применять при поражении ресниц | |
Ивермектин | Дозировка такая же, как при чесотке | Эффективно при устойчивом течении | |
Платяные вши | Местное лечение не используется, так как вши обнаруживаются на одежде. Лечение направлено на снятие зуда и устранение вторичной инфекции | ||
Лобковые вши | Линдан1 % (60 мл), шампунь/лосьон | Такие же, как при лечении головных вшей | |
Пиретрин с пиперонилом бутоксидом (60 мл), шампунь | Наносится на сухие волосы и кожу на 10 мин, затем смывается, повторить через 7-10 дней | Не следует наносить больше 2 раз в течение 24 ч | |
Перметрин1 % (60 мл), крем | Такие же, как при лечении головных вшей | Необходимо повторение через 10 дней | |
Поражение ресниц | Мазь на основе вазелина Флюоресциновые капли 10- 20% | Наносится 3-4 раза в день в течение 8-10 дней Наносятся на веки | Обеспечивает немедленный педикулицидный эффект |
Диспансеризация
Диспансеризацию не проводят.
[88], [89], [90], [91], [92], [93]
ilive.com.ua
Лечение хронической чесотки — Все про паразитов
Содержание статьи
Признаки нервной чесотки
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…
Читать далее »
Нервная чесотка – это заболевание, возникающее на психологическом уровне, которое проявляется на коже. Ею одинаково страдают мужчины и женщины.
Причины возникновения нервной чесотки
Развитие соматической патологии из-за нервов не редкость в современном обществе. Негативное влияние стрессов, страхов и депрессивных состояний, особенно при длительном воздействии на организм, обуславливает появление тех или иных клинических проявлений.
Так как кожные покровы имеют большое количество нервных окончаний, поэтому они первыми реагируют на нарушения функционирования нервной системы. Независимо от общего состояния организма на поверхности кожи могут появляться участки гиперемии, пятна, припухлости, пупырышки и высыпания.
Кожные проявления могут быстро исчезать, но в некоторых случаях обуславливают появление проблем с кожей, сопровождающихся чувством жжения и зуда. При этом кожная реакция развивается не в момент воздействия (стресса), а спустя время. В некоторых случаях отсутствуют кожные реакции, но присутствует зуд. Появляющиеся признаки не объясняют их причину. Поэтому во время лечения необходимо пытаться устранить причину, а не бороться со следствиями.
Нестабильность психологического здоровья, слабость нервной системы и психосоматические изменения – это лишь небольшая часть причин, провоцирующих появление чесотки. Ведь такое явление, как чесотка может развиваться и у совершенно здоровых людей, которые перенесли сильнейшее нервное потрясение.
К провоцирующим факторам относятся:
- перенесенный шок;
- тяжелое нервное потрясение;
- панические атаки;
- фобии;
- длительные стрессы;
- депрессии.

С медицинской точки зрения зуд, возникающий на нервной почве – это своего рода аллергия на высокий уровень ацетилхолина, регулирующего передачу нервно-мышечного импульса. Именно в момент резкого повышения его концентрации на коже появляются признаки высыпания.
Признаки заболевания
Чесотка на нервной почве в основном развивается из-за частых нервных потрясений и стрессовых ситуаций в жизни современного человека.
При этом ее развитие не сопровождается появление патогномоничных симптомов. К признакам можно отнести:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- гиперемию кожи;
- появление пятен;
- высыпания.
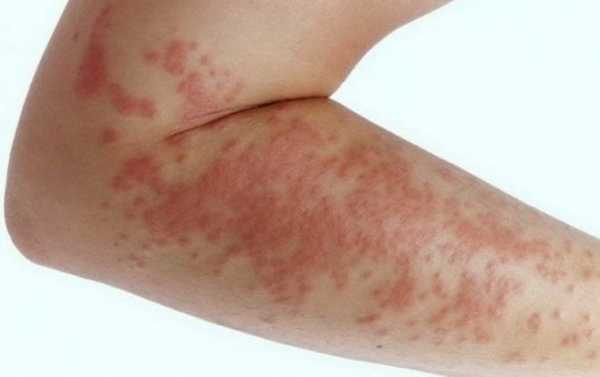
При этом на поверхности кожи возможно образование «небольших пузырьков». Одновременно с высыпаниями отмечают и такие симптомы:
- недомогание;
- повышенная утомляемость;
- отеки;
- лихорадка.
При возникновении зуда и жжения по всему телу может пробегать дрожь, после которой на коже появляются «мурашками». Это указывает на развитие чесотки от нервов или другой дерматологической патологии. Но точно верифицировать заболевание может только врач.
Лечение патологии
Если у человека есть подобные жалобы, то затягивать с посещением специалиста не стоит. А тем более пытаться лечить кожные высыпания самостоятельно. Врач на приеме уточнит имеющиеся жалобы, проведет полный осмотр и необходимый объем дополнительного обследования.
Поставить точный диагноз могут дерматологи, аллергологи и неврологи.
Лечение начинается только после всестороннего обследования больного, потому что в каждом клиническом случае применяется индивидуальный подход при подборе средств, с учетом индивидуальной переносимости составляющих лекарств.
На первом приеме еще до назначения лечения больному даются рекомендации по питанию, режиму дня и физическим нагрузкам.
Лечение проводится поэтапно. На первом этапе назначаются средства, действие которых направлено на снятие напряженности: успокаивающие или антидепрессанты, все зависит от причины. В сочетании с посещением психолога. В этот период врачи могут рекомендовать пить успокаивающие травяные чаи, в состав которых могут входить:
- мелисса;
- пустырник;
- мята;
- корень валерианы.

Лечение на втором этапе, с целью устранения зуда, дополняют антигистаминные препараты:


Их назначение противопоказано при беременности и лактации. Возможно для борьбы с зудом и высыпаниями применение мазей Фторокорт, Дипросалик и другие.
Профилактика заболевания
Не стоит игнорировать рекомендации врача, позволяющие предотвратить появление симптомов чесотки от нервов, иначе через время симптомы болезни вернутся. И лечение придется повторить.
Важно не допускать возникновения стрессовых ситуаций в повседневной жизни. Для этого можно использовать медитации, посещать психологические тренинги по саморазвитию, больше читать книги с ободряющими сюжетными линиями, совершать прогулки на свежем воздухе.
Прим настоев с лекарственными травами, обладающими успокоительным эффектом: ромашкой, шалфеем, корнем валерианы, липой и другими. Это позволит мягче смотреть на возникающие проблемы, которые могут спровоцировать нервный стресс.
Полезно приобрести для дома ароматических ламп и свечей, мешочков с травами, они создают благоприятную обстановку для нервной системы.
В случае наступления стресса можно принять натуральное успокоительное средство.
Главное, прилагать усилия по разряжению накапливающейся напряженности или не допускать ее появления, чем потом страдать от ее последствий. Полезно разработать план мероприятий, которые помогут убирать нервное напряжение ежедневно. Если не получается самостоятельно, можно прибегнуть к помощи психолога. Следование рекомендациям можно забыть, что такое чесотка от нервов.
Современная клиническая практика и многочисленные отзывы утверждают, что азитромицин при хламидиозе, большинство лечащих врачей, назначают в качестве основного препарата. Однако, некоторые медики считают, что не целесообразно применять азитромицин при хроническом хламидиозе. Он эффективен только на ранней стадии протекания заболевания до трёх месяцев с момента заражения. Чем обоснованы эти утверждения? Является ли эффективным лечение хронического хламидиоза азитромицином или этот антибиотик помогает только на ранних стадиях заболевания?
 Многие заболевания, например, привычные насморк, грипп, ангина имеют чётко выраженные симптомы, которые проявляются через несколько часов с момента попадания вируса или бактерии в организм. Однако существуют заболевания, которые «дают о себе знать» через несколько недель, а то и месяцев с момента заражения, причём проявление одного и того же возбудителя – неодинаковы. К таким возбудителям относится микроорганизм Chlamydia trachomatis, вызывающий заболевание, именуемое хламидиозом.
Многие заболевания, например, привычные насморк, грипп, ангина имеют чётко выраженные симптомы, которые проявляются через несколько часов с момента попадания вируса или бактерии в организм. Однако существуют заболевания, которые «дают о себе знать» через несколько недель, а то и месяцев с момента заражения, причём проявление одного и того же возбудителя – неодинаковы. К таким возбудителям относится микроорганизм Chlamydia trachomatis, вызывающий заболевание, именуемое хламидиозом.
Современной науке известно 15 разновидностей хламидий, являющихся возбудителями конъюнктивита, пневмонии и других заболеваний дыхательных путей, ряда заболеваний сердечно-сосудистой системы, орнитоза, часто, приводящего к летальному исходу. Самым распространённым на сегодня является генитально-половой хламидиоз, которым заражены около 1,6% жителей земного шара.
Симптоматика
К основным симптомам хламидиоза относятся следующие проявления заболевания.
- У женщин: влагалищные кровотечения в межменструальный период. Кровотечения из канала мочеиспускания, внутренний зуд в области тазового отдела, влагалищные слизистые выделения неприятного запаха.
- У мужчин: уретральные кровотечения во время мочеиспускания и семяизвержения; зуд.
Важно! Вышеуказанные проблемы со здоровьем могут быть вызваны другими возбудителями и только клиническое обследование может подтвердить или опровергнуть опасение заражения хламидиозом.
 Как правило, заболевание как у женщин, так и у мужчин, первые 2-3 месяца, протекает бессимптомно. Далее, возможно, 3 варианта развития событий.
Как правило, заболевание как у женщин, так и у мужчин, первые 2-3 месяца, протекает бессимптомно. Далее, возможно, 3 варианта развития событий.
- Быстрое проявление — иммунная система не в состоянии бороться с возбудителем Chlamydia trachomatis или, вследствие физиологических особенностей организма, возбудитель размножается быстрее, чем продуцируются соответственные антитела (фагоциты). В этом случае, основные симптомы проявляются на ранней стадии заболевания (до трёх месяцев с момента заражения).
- Иммунная система подавляет процесс размножения хламидий. В этом случае, заболевание может проявиться через неопределённое время, когда организм ослабнет.
- Вследствие лечения антибиотиками другого заболевания, несвоевременного обращения к лечащему врачу, злоупотребления алкоголем, наркотиками или другими токсичными веществами, хламидии мутируют, что значительно усложняет ситуацию.
Чем лечат хламидиоз?
Схема и продолжительность лечения хламидиоза, зависят от формы протекания заболевания острой или хронической и от реакции организма на тот или иной препарат.
Поскольку хламидии относятся к классу грамнегативных бактерий, самым эффективным способом лечения является принятие антибиотиков в сочетании с витаминами и препаратами, поддерживающими иммунную систему организма и очищающими от побочного действия медикаментов.
Какие антибиотики применяются при лечении хламидиоза?
 Само название характеризует антибиотики как препараты уничтожающие организмы биологического происхождения. Они представляют собой либо, выведенные в лабораторных условиях, микроорганизмы, основной целью которых является уничтожение конкретных бактерий, либо сложные органические соединения, выполняющие ту же функцию.
Само название характеризует антибиотики как препараты уничтожающие организмы биологического происхождения. Они представляют собой либо, выведенные в лабораторных условиях, микроорганизмы, основной целью которых является уничтожение конкретных бактерий, либо сложные органические соединения, выполняющие ту же функцию.
Фармакологические исследования, проводящиеся со второй половины прошлого столетия, определили три группы антибиотиков, которые способны разрушить прочную межклеточную стенку хламидии. Это тетрациклины, фторхинолоны и макролиды. Представители данных классов в основном относятся к антибиотикам широкого спектра действия. Они, кроме вредоносных, уничтожают и полезные микроорганизмы, например, флору кишечника. Эта особенность учитывается лечащим врачом при назначении антибиотиков той или иной группы.
Лечение заболевания бактериальной природы, в случае хламидиоза, должно:
- Уничтожить и вывести с организма болезнетворные бактерии, а также устранить последствия их жизнедеятельности – токсины, воспалительные процессы, осложнения вследствие их мутации, сбои в работе систем внешней и внутренней секреции.
- Реанимировать флору кишечника (восстановление бактерий, участвующих в пищеварительном процессе, ферментативный состав и кислотно-щелочной баланс желудочного сока).
- Устранить пагубное действие антибиотиков на внутренние органы и сердечно-сосудистую систему.
- Повысить иммунитет, потраченный на борьбу с заболеванием и антибиотиком.
Фармакокинетическая особенность азитромицина
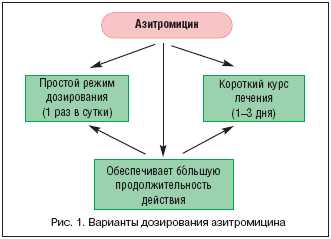
 Эффективность того или иного антибиотика зависит не только от способности разрушать стенки клеток бактерии или замедлять их жизнедеятельность, но и от свойства аккумулироваться в крови или тканях организма на как можно больший промежуток времени.
Эффективность того или иного антибиотика зависит не только от способности разрушать стенки клеток бактерии или замедлять их жизнедеятельность, но и от свойства аккумулироваться в крови или тканях организма на как можно больший промежуток времени.
В отличие от тетрациклинов и фторхинолонов, макролиды способны длительное время поддерживать высокую концентрацию в крови и тканях организма. Соответственно, при той же дозировке макролиды оказываются эффективнее. Однако, первый представитель этого класса эритромицин, оказался малоэффективен в борьбе с хламидиями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основная причина – разрушение под воздействием кислотной среды, которая значительно повышается при хламидиозе. Соответственно, эритромецин, кларитромицин и другие макролиды, применяемые ранее при лечении хламидиоза, плохо справлялись с прочной клеточной мембраной бактерий. Более того, полураспад макролидов образует радикалы, которые вызывают аллергию, интоксикацию организма и как все антибиотики, независимо от класса, понижение гемоглобина.
Ситуация изменилась в 1980 году. Специалисты хорватской фармацевтической компании PLIVA, разработали азитромицин. Этот антибиотик, стал первым представителем подкласса макролидов, азалиды и имеет ряд отличий от классических.
- В 15-членное макроциклическое кольцо входит метилированный азот, который повышает кислотоустойчивость вещества.
- Азитромицин можно вводить внутривенно. Это повышает эффективность вещества на 60-75%.
- Высокая концентрация антибиотика наблюдается не в плазме крови, а в инфицированных клетках, что существенно уменьшает нагрузку на печень, селезёнку и сердечно-сосудистую систему.
- В отличие от других макролидов, азитромицин не замедляет синтез цитохрома Р-450 (белок, который участвует в очищении крови от вредоносных химических соединений).
- Период полужизни азитромицина в сыворотке крови составляет 40 часов, а в инфицированных клетках превышает 60 часов. Такими показателями на сегодня не может похвастаться ни один из макролидов.
- Азитромицин накапливается в инфицированной клетке до момента её насыщения. Далее, клетка перестанет аккумулировать вещество. Это свойство даёт возможность чётко опредилиться с дозировками. Если концентрация азитромицина начинает стремительно возрастать в сыворотке крови – максимальная дозировка достигнута. Приём азитромицина при хламидиозе, пневмонии, и т. п., необходимо прекратить. Рассчитать точную дозировку антибиотиков, которые концентрируются в крови, крайне затруднительно.
- Вышеуказанные свойства позволяют применять азитромицин при лечении хронического хламидиоза, а такжепри лечении C. Trachomatis – мутирующих хламидий, которые ранее лечились чрезвычайно токсичными фторхинолонами.
Азитромицин при хламидиозе — схема лечения заболевания начальной и хронической стадии
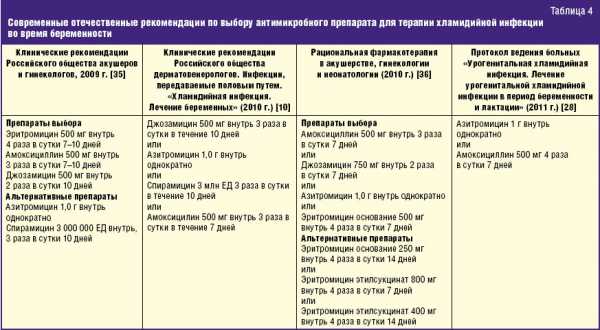
 Чёткого ответа на вопрос: «как принимать азитромицин при хламидиозе?» нет и быть не может. Индивидуальная для каждого схема лечения хламидиоза азитромицином составляется лечащим врачом, учитывая следующие факторы.
Чёткого ответа на вопрос: «как принимать азитромицин при хламидиозе?» нет и быть не может. Индивидуальная для каждого схема лечения хламидиоза азитромицином составляется лечащим врачом, учитывая следующие факторы.
- Вид возбудителя: Chlamydia Pneumoniae, Chlamydia Pecorum и т. п.
- Стадия заболевания: начальная, острая, хроническая без сопутствующих осложнений и с ними, возбудитель C.
- Наличие или отсутствие непереносимости вещества «Азитромицин».
- Оптимальный способ приёма: пероральный, внутримышечный, внутривенный.
- Подбор препаратов для уменьшения пагубного действия антибиотика на флору кишечника, железы внешней и внутренней секреции и органов.
- Восстановительный курс после завершения лечения.
Перед каждым следующим действием, врач проводит обследование общего состояния пациента и анализы на активность хламидии.
Если проанализировать статистику назначений и отзывы пациентов за последние несколько лет, можно проследить закономерности, которыми руководствуются врачи, назначая азитромицин при хламидиозе. Схема лечения, в общих чертах, выглядит примерно так.
 Схема лечения азитромицином начальной стадии хламидиоза, когда с момента заражения прошло менее 3 месяцев
Схема лечения азитромицином начальной стадии хламидиоза, когда с момента заражения прошло менее 3 месяцев
- Азитромицин – однократный приём.
- Гепатопротекторы – перорально.
- Кардиопротекторы – не требуются.
- Восстановление флоры кишечника – не требуется.
- Иммуностимуляторы — перорально
Схема лечения на начальной стадии при обострении
- Азитромицин 7 дней.
- Гепатопротекторы – внутримышечно
- Кардиопротекторы – по необходимости
- Восстановление флоры кишечника – перорально
Схема лечения хронического хламидиоза
- Азитромицин 14–21 дней (внутривенно)
- Гепатопротекторы – (внутривенно)
- Кардиопротекторы — внутривенно
Схема лечения хронического C
- Азитромицин – внутривенно до насыщения инфицированных клеток.
- Гепатопротекторы, кардиопротекторы, восстановители, иммуностимуляторы – внутривенно.
- В случае отсутствия позитивного эффекта, в схему вводятся тетрациклины, а иногда и фторхинолоны.
В случае непереносимости азитромицина, назначается кларитромицин и дополнительные антибиотики тетрациклиновой, а при хроническом хламидиозе с осложнениями и фторхинолоновой группы.
Что такое «азитромицин инструкция по применению при хламидиозе»?
 Этот документ, в первую очередь, предназначен для лечащего врача. Дело в том, что на современном фармакологическом рынке существует множество препаратов, основанных на азитромицине. Иными словами, азитромицин – активное вещество, а для ускорения его доставки к инфицированным клеткам и смягчения побочных эффектов, к нему добавляются разные компоненты. Вот и получаются препараты на основе азитромицина. Сумамед – самый дорогой, оригинального производства. Более дешёвые дженерики, например, химомицин. Таких дженериков более 30.
Этот документ, в первую очередь, предназначен для лечащего врача. Дело в том, что на современном фармакологическом рынке существует множество препаратов, основанных на азитромицине. Иными словами, азитромицин – активное вещество, а для ускорения его доставки к инфицированным клеткам и смягчения побочных эффектов, к нему добавляются разные компоненты. Вот и получаются препараты на основе азитромицина. Сумамед – самый дорогой, оригинального производства. Более дешёвые дженерики, например, химомицин. Таких дженериков более 30.
Обратиться к врачу или заняться самолечением?
На этот вопрос могут ответить те, кто уже принимал азитромицин при хламидиозе. Отзывы, оставленные ими в интернете, рассказывают об эффективности или нет, предложенной им схемы лечения, о стоимости основного и вспомогательного лечения. Никто не рассказывал, что лечился самостоятельно и это не удивительно. А откуда больной узнает, что у него именно хламидиоз без обследования у лечащего врача?
В отзывах обсуждается
Вот что пишет большинство людей на эту тему:
- Длительность лечения
Оксана
Мне повезло. Вовремя обратилась к доктору. Оказалось – у меня начальная стадия. Вылечилась за 6 дней, хотя мне рассказывали, что можно вылечиться после одной таблетки азитромицина!
- Цена на препарат
Виктор
Мне вылечили хронический за полмесяца. Лечение обошлось в кругленькую сумму, так как принимал Сумамед. А потом узнал, что химомицин, обошёлся бы в 3 раза дешевле!
По сути, говоря, отзывы об азитромицине выражают мнение автора, основываясь на субъективном восприятии лечения.
- Сначала страшно.
- Потом радость избавления от болезни.
- Потом подсчёт средств и обвинение врача в назначении дорогого препарата. Но ведь лечение прошло успешно!
Итоги
- Азитромицинна сегодня является самым лучшим антибиотиком при хламидиозе, независимо от стадии протекания болезни.
- Перед назначением азитромицина лечащий врач должен провести обследование и тест на переносимость азитромицина.
- Хламидиоз, также лечат антибиотиками тетрациклиновой и фторхинолоновой группы.
- Лечения азитромицином, кроме ранней стадии без обострения, сопровождается рядом дополнительных препаратов, защищающих организм от побочных эффектов антибиотика.
Отзывы не являются пособием по лечению хламидиоза, так как каждый отзыв – решение проблемы именно для автора со своими физиологическими особенностями организма.
Изгнание паразитов коньяком
Касторовое масло – продукт универсальный, знакомым многим еще с детства (даже в сказках лечение касторкой считалось эффективным). Несмотря на весьма специфический вкус, его рекомендуют принимать с раннего возраста. Очищение организма, профилактика гельминтозов, восстановление нормальной работы кишечника – спектр функций касторки достоин уважения. Вот почему ее назначают специалисты, если речь заходит о профилактике или лечении от глистной инвазии.
Гельминтозу – бой!
Изгнание гельминтов – задача не из легких. Хотя все зависит от того, на какой стадии находится гельминтоз. Если его удалось диагностировать на ранней стадии, когда паразиты еще не успели расползтись по всему организму и разрастись до гигантских размеров, лечение можно свести к употреблению некоторых народных средств, например, настойки на основе полыни (или просто употреблении цветков и листьев свежей полыни), отвару на основе березовых почек с добавлением пижмы, а «запивать» все это касторкой.
Касторовое масло – ингредиент от паразитов с широким спектром действия. Его можно употреблять как самостоятельно, так и в сочетании с другими продуктами, например, полынью или настоем из трав, помогающими бороться против паразитических червей. Даже коньяк в сочетании с касторкой дает от паразитов сногсшибательный результат.
Рассмотрим некоторые нюансы применения касторового масла на разных стадиях гельминтоза.
Касторовое масло на начальной стадии гельминтоза
Масло на начальной стадии стимулирует, в первую очередь, очищение. Начальная стадия, как правило, л=длится от нескольких дней до полутора лет (все зависит от разновидности глистной инвазии, индивидуальных особенностей организма, способности самостоятельно бороться против заразы, возраста, наличия сопутствующих заболеваний и т.д.).
В течение этого времени находятся преимущественно в кишечнике. Размножаться могут не все – только половозрелые особи. А вот личинкам некоторых гельминтов, чтобы превратиться в самостоятельную единицу, нужно покинуть пределы организма и попасть в организм промежуточного хозяина, в теле которого завершится процесс полового созревания. Только после этого гельминты способны размножаться и расти в теле человека.
Если у пациента диагностировали гельминтоз на ранней стадии, главная задача – очищение организма от неполовозрелых личинок. Чистка производится при помощи касторки или народных средств, например, полыни. В отдельных случаях чистка может проводиться не только касторкой, но и коньяком.
При каких симптомах можно начинать принимать касторку
Касторовое масло и коньяк можно принимать не только в случае подозрения на гельминтоз, но и в случае необходимости проведения очищения. Подобная чистка проводится один раз в месяц.
Если речь идет о подозрении на глистную инвазию, а возможности обратиться к врачу и сдать анализы по каким-то причинам нет, касторовое масло можно смело применять, поскольку от него для организма одна польза. Как минимум – чистка от шлаков и токсинов, а также профилактика запоров. Как максимум – избавление от личиночной стадии гельминтов.
На начальной стадии большинство гельминтозов проявляются в виде следующих симптомов:
- нарушений сна, расстройств, бессонницы, головных болей, переходящих в мигрень;
- частых расстройств стула, при которых человек по несколько дней подряд мучается от запора, а потом у него начинается диарея, вздутие, метеоризм;
- рвоты, тошноты и прочих признаков интоксикации;
- появления аллергических высыпаний на коже, причем чаще всего они наблюдаются на ладошках и стопах, и напоминают крапивницу.
Если у вас имеется большая часть из выше перечисленных симптомов, рекомендуем провести очищение касторкой немедленно. Для этого достаточно купить в аптеке касторовое масло, отмерить 50 граммов и принять натощак.
Принимать касторовое масло лучше вечером, перед сном. Связано это с тем, что чистка касторкой длится минимум шесть часов. То есть в течение двух-шести часов в кишечнике будут происходить химические реакции, в результате которых произойдёт очищение от токсинов, шлаков, полураспавшихся веществ и непосредственно гельминтов.
Следует ли смешивать коньяк и касторовое масло
На некоторых тематических форумах, посвященных проблемам борьбы против различных видов глистных инвазий, бывалые «гельминтоборцы» рекомендуют проводить очищение не только при помощи касторки, но еще и коньяком. Существует предположение, что алкогольные вещества, которые содержит коньяк, воздействуют на гельминтов не столько опьяняюще, сколько паралитически. Получается, что паразитические черви и их личинки попросту в течение некоторого времени не могут прикрепиться к стенкам кишечника, несмотря на наличие присосок и других вспомогательных «инструментов». Именно в этом состоянии бороться против гельминтов легче всего. Частично обездвиженные, дезориентированные и лишенные на время способности присасываться к слизистой, они запросто выводятся вместе с каловыми массами. Вот только чтобы за один раз вышло максимальное количество половозрелых особей и личинок, нужно, так сказать, «смазать» путь. Касторовое масло справляется с этой задачей превосходно.
Касторовое масло при хронической стадии гельминтоза
Если в начале заболевания чистка организма от личинок и продуктов обмена могла если не заменить все лечение, то обеспечивала его эффективность примерно на 50 %, то при хронической стадии бороться против глистных инвазий приходится при помощи сильнодействующих средств.
Медикаментозное лечение высокотоксичными препаратами против паразитических червей длится на протяжении четырех-пяти дней (иногда доходит до семи дней) в несколько курсов с перерывом в десять-четырнадцать дней. В этот период касторовое масло является вспомогательным средством, позволяющим быстрее вывести из организма омертвленных гельминтов, их личинки и продукты обмена.
Сочетать ли во время курса химии касторовое масло с коньяком? Необязательно. «опьяняющего» эффекта в данном случае добиваться не нужно – с этим и так справляется высокотоксичное лечение. Так что на данном этапе чистка гораздо важнее, поскольку позволяет быстрее избавить организм от отравляющих веществ.
Некоторые нюансы
Многие пациенты ошибочно полагают, что достаточно купить касторовое масло и коньяк, и дело в шляпе. На самом деле организм нужно подготовить к процедуре, так же, как этого требует любая другая чистка.
Чтобы очищение от паразитов прошло быстрее, обратите внимание на питание. За несколько дней перед приемом первой порции касторки следует отказаться от жирного, сладкого, мучного и жареного. Очищение будет более результативным, если также отказаться от алкоголя (употребляемый во время чистки коньяк не в счет).
Детям касторовое масло можно давать в сочетании с другими продуктами, позволяющими «смягчить» его действие. Это могут быть соки, компоты или кисели, которыми можно запить касторку. А вот от употребления пищи непосредственно после приема лекарства лучше отказаться.
Оперативность действия касторки зависит индивидуальных особенностей организма. У некоторых пациентов чистка начинается через два часа после приема 100 граммов лекарства (50 граммов касторовое масло + 50 граммов коньяк). У некоторых чистка затягивается до шести-восьми часов. В связи с этим процедуру лучше проводить перед сном, чтобы с утра была возможность вдоволь насладиться посещением «уголка задумчивость». Однако в идеале выделить для этого отдельный день.
Как сочетается касторовое масло с другими продуктами
Масло сочетается с любыми продуктами так же, как коньяк. Строгих ограничений здесь нет. Единственное требование – соблюдение диеты перед первым употреблением коньячно-касторовой смеси.
Если при лечении гельминтоза применяются другие народные средства, например, полынь, применять касторку следует не чаще одного раза в неделю. Это связано с тем, что полынь сама по себе является активным компонентом, стимулирующим процесс образования желчи. Для организма будет слишком сложно справиться с таким количеством «стимуляторов».
После завершения курса лечения сильнодействующими препаратами масло также сослужит хорошую службу. Дело в том, что в этот период человек испытывает острую интоксикацию, спровоцированную, с одной стороны, повышенной активностью гельминтов, успевших расползтись по многим внутренним органам (в том числе, занять местечко в печени легких или сердце). С другой стороны, высокотоксичные вещества, содержавшиеся в противогельминтных препаратах, еще не до конца выведены из организма. Так что, почему бы не помочь организму в этом при помощи масла и коньяка?
Альтернативный вариант
Данный вариант предусматривает употребления сладкого (это обязательное условие!) чая, который «привлечет» внимание гельминтов (своеобразный отвлекающий маневр).
Чай лучше использовать зеленый, поскольку он лучше стимулирует работу кишечника. Чашки чая достаточно. После этого принимается коньяк (не более 50 граммов за раз). Двадцати минут для того, чтобы дезориентировать и частично обездвижить паразитов достаточно. После этого можно принимать касторку. Лучше всего принимать ее подогретой на водяной бане, тогда она быстрее усваивается. «смягчить» специфический вкус касторового масла можно при помощи лимонного сока (можно просто разжевать после приема касторового масла кусочек лимона и выплюнуть его).
Правила чистки
- Очищение следует проводить в течение пяти-семи дней. В течение этого времени во время каждого испражнения в каловых массах могут содержаться гельминты и их личинки. Если после семи дней очищение все еще не завершилось (гельминты еще появляются в каловых массах), повторите процедуру на протяжении двух-трех дней и сделайте перерыв.
- Дополнительные средства. обладающие слабительным эффектом, с касторкой сочетать нельзя – это слишком большой удар для организма. То же самое касается использования клизмы.
- Если главной задачей является чистка организма от шлаков и токсинов, а не от гельминтов, процедура проводится в течение двух-трех дней (по одному приему масла ежедневно). Периодичность проведения процедуры не должна превышать один раз в полтора года.
- Будьте осторожны при применении масла для детей. Очищение будет эффективным при приеме всего 30 граммов масла.
Кому можно, а кому – нельзя
Касторовое масло не применяется для чистки от гельминтов при беременности, а также во время грудного вскармливания. Детям, не достигшим двенадцатилетнего возраста, также следует воздержаться от употребления масла (лучше заменить его другими слабительными средствами). Если у вас имеются проблемы с кишечником, связанные с воспалением слизистой, предъязвенное состояние, какие-либо признаки кровотечения (например, при поражении гельминтами внутренних органов, когда образуются кровоточащие микротрещинки – об этом расскажет анализ крови на гельминты), данное средство также под запретом.
При аллергии на касторку средство также под запретом. Чтобы проверить наличие реакции на средство, достаточно нанести несколько капелек масла на сгиб локтя (или любой другой участок кожи) и подождать полдня. Небольшое покраснение или сыпь свидетельствуют о невозможности применения данного средства для процедуры очищения от шлаков, токсинов и паразитов.
Резюме. Масло и коньяк – универсальные ингредиенты, которые могут с успехом заменить традиционные слабительные препараты. Курс очищения ими состоит из пяти-семидневных процедур (по одной каждый день). Сочетать прием компонентов с другими средствами и препаратами можно. Противопоказанием к использованию данного варианта очищения являются беременность, лактационный период, наличие внутренних воспалений и аллергия на средство.
lechenie.glistus.ru
Хроническая чесотка годами — Про паразитов
Подкожные паразиты: виды и способы лечения
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день…
Читать далее »
Глисты или гельминты – это крайне опасные паразиты, живущие в организмах людей и животных. Они питаются тканями своих носителей, отравляя его. Они способны вызывать серьезные заболевания, некоторые из которых могут привести к летальному исходу. Разные виды глистов могут обосновываться в разных органах, часть из них предпочитает жить под кожей. Чтобы понять, насколько они опасны, достаточно посмотреть фото или видео по данной тематике.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Общие сведения о подкожных паразитах
Заражение чаще всего происходит от кровососущих насекомых, переносящих личинки с одного зараженного животного на другого. Человек не является их природным хозяином и не становится опасен для других после заражения, но все же такие глисты крайне опасны. Из-за того, что встречается заболевание редко, его крайне сложно распознать. Часто случается, что зараженный человек предпочитает переждать внезапный недуг или обращается к ряду специалистов, теряя время.
Черви под кожей делятся на 2 типа, фото которых можно увидеть в интернете:
- Накожные – их довольно просто обнаружить.
- Подкожные – зацепившись в толще кожи, они гораздо опаснее, к тому же их сложнее найти. Некоторые из них могут переместиться и в органы.
Диагностика и лечение: общие правила
 Особая опасность заражения глистами заключается в сложности их обнаружения врачами и последующем лечении. Основные симптомы заражения слишком общие и могут быть недооценены и пациентами, и самими специалистами. Основными признаками заражения обычно являются постоянный зуд и общая слабость.
Особая опасность заражения глистами заключается в сложности их обнаружения врачами и последующем лечении. Основные симптомы заражения слишком общие и могут быть недооценены и пациентами, и самими специалистами. Основными признаками заражения обычно являются постоянный зуд и общая слабость.
При обнаружении каких-либо подозрительных признаков, таких, как представлены на фото и видео, необходимо провести обследование у следующих врачей:
- Дерматолога.
- Аллерголога.
- Невропатолога.
- Инфекциониста.
Это поможет убрать из списка причин другие заболевания со схожими симптомами. Также требуется анализ крови, кала и верхних слоев кожи. Если вы недавно вернулись из путешествия по странам Азии, Африки или Южной Америки, или у вас имеются подозрения, что черви под кожей все же поселились, нужно обязательно сообщить об этом специалисту. Это поможет быстрее и точнее провести диагностику.
При обнаружении подкожных паразитов категорически запрещено проводить домашнее или самостоятельное лечение. Разрешено принимать только прописанные врачом препараты и следовать его указаниям, в противном случае вы рискуете усугубить ситуацию или вызвать отравление организма.
Виды подкожных паразитов
Существует несколько видов глистов, опасных для здоровья человека. Увидеть их фото и видео можно на сайтах.
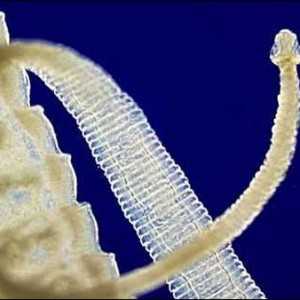
Филяриатоз
 Это нитевидные нематоды, которые распространены в южных странах и тропиках: Африке, Южной Америке и Азии. Заражение происходит через укус насекомого. Особая опасность заключается в длительном развитии: паразит может жить под кожей несколько лет прежде, чем проявит себя особенно заметно. Притом организм уже подвергается токсичному воздействию глистов, которые не теряют времени и активно размножаются и растут. После длительной адаптации они начинают перемещаться по организму и выбирать новое место жительства.
Это нитевидные нематоды, которые распространены в южных странах и тропиках: Африке, Южной Америке и Азии. Заражение происходит через укус насекомого. Особая опасность заключается в длительном развитии: паразит может жить под кожей несколько лет прежде, чем проявит себя особенно заметно. Притом организм уже подвергается токсичному воздействию глистов, которые не теряют времени и активно размножаются и растут. После длительной адаптации они начинают перемещаться по организму и выбирать новое место жительства.
К первичным симптомам, длящимся первые 1-2 года, относится появление:
- крапивницы и красных пятен, сопровождающихся зудом;
- лихорадка;
- незначительное повышение температуры.
Более серьезными признаками являются:
- Появление экземы, бородавок, язвы.
- Образование подкожных узлов.
- Сонливость, нарушение режима сна.
- Усиливающаяся лихорадка и непрерывная головная боль.
- В некоторых случаях паразитов можно обнаружить при осмотре врачом глаз.
Если не принять меры, филяриатоз может привести к серьезным проблемам со зрением, образованию катаракты и глаукомы, или слепоте.
В качестве лечения обычно назначают дитразин или гетразан. В некоторых случаях требуется операционное вмешательство.
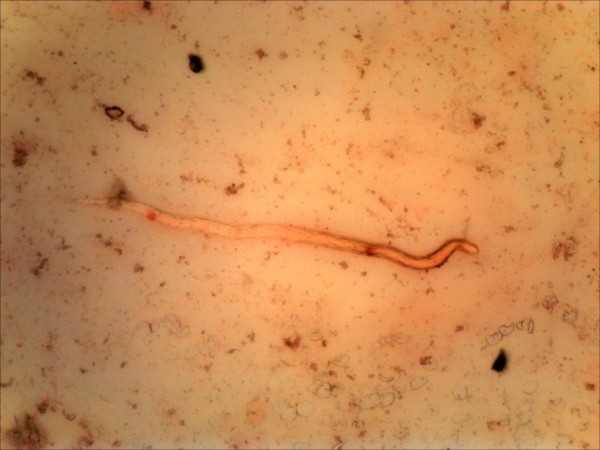
Дракункулеза
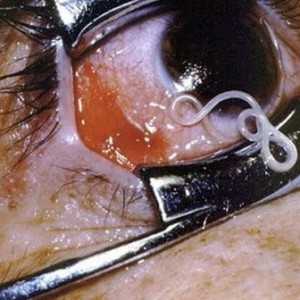
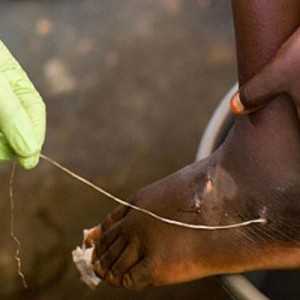 Болезнь провоцирует обитающий под кожей паразит ришта. Ришта представляет собой круглого червяка, вырастающего до 120-130 см. Подхватить неприятного соседа можно Средней Азии и тропиках, выпив сырой воды или пообщавшись с зараженными кошками и собаками.
Болезнь провоцирует обитающий под кожей паразит ришта. Ришта представляет собой круглого червяка, вырастающего до 120-130 см. Подхватить неприятного соседа можно Средней Азии и тропиках, выпив сырой воды или пообщавшись с зараженными кошками и собаками.
Попав в организм человека, спустя пару недель личинки начинают активно мигрировать, и уже через полтора месяца оказываются под кожей, чаще всего выбирая ноги. Для полного развития им необходим год.
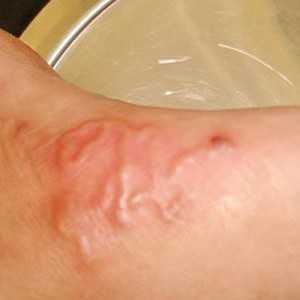
В отличие от филяриатоза узнать дракункулезу довольно просто: паразит сперва скручивается, превращаясь в круглую выпуклость, а затем разворачивается во всю длину. После на коже образуется длинная выпуклость, затем на том же месте появляется пузырь, величина которого может достигать нескольких сантиметров. При контакте с водой пузырь лопается, и из него появляются личинки. Кроме того, человека мучает непрерывный зуд, идущий изнутри кожи.
При отсутствии лечения происходит развитие:
- Гангрены.
- Сепсиса или заражение крови.
- Суставы воспаляются и плохо двигаются.
Лечение заключается в хирургическом удалении глиста из организма. Главное – не порвать его.
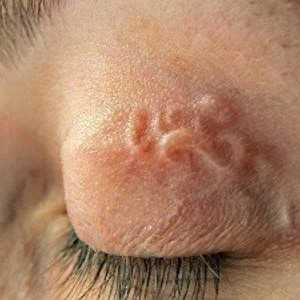
Чесотка
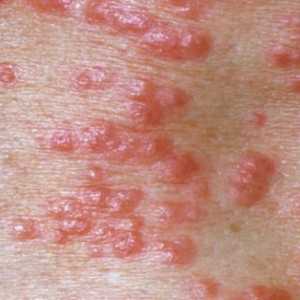 Знакомое название заболевания связано с подкожными чесоточными клещами. Они предпочитают оставаться в глубоких слоях кожи, где прогрызают ходы, перемещаясь по всему организму. Заразиться можно только при прямом контакте с заболевшим или его одеждой. Обострение заболевания приходится на осень или весну, когда организм ослаблен.
Знакомое название заболевания связано с подкожными чесоточными клещами. Они предпочитают оставаться в глубоких слоях кожи, где прогрызают ходы, перемещаясь по всему организму. Заразиться можно только при прямом контакте с заболевшим или его одеждой. Обострение заболевания приходится на осень или весну, когда организм ослаблен.
Чаще всего обнаружить глиста можно на кистях и подошвах, на бедрах, груди, подмышками, на половых органам и сгибающихся местах – локтях, коленях. У детей клещ частенько селится в волосах.
Симптомами заражения считаются:
- Кожная сыпь и покраснение.
- Появление пузырьков на местах поражения.
- При обработке кожи йодом легко увидеть подкожные ходы этих паразитов.
- Непрерывных зуд, усиливающийся ночью или при умывании холодной водой.
- Шелушение кожи.
При лечении часто используют раствор соляной кислоты, мыло и мазь на основе серы, салициловую мазь Также врач может прописать курс антибиотиков, если площадь поражения велика. Одновременно с непосредственным уничтожением паразита необходимо повысить иммунитет человека. Дополнительно необходимо полностью продезинфицировать и прогладить одежду, постельное белье и любую ткань, с которой контактировал зараженный.
Цистицеркоз
 Заболевание вызывают личинки свиных цепней, которые попадают в организм человека с сырой свининой или сырой водой. Они могут жить внутри человека годами и расселяются в самых разных органах: в коже, мышцах, глазах, мозгу, почках и печени. Часто можно встретить на руках и груди.
Заболевание вызывают личинки свиных цепней, которые попадают в организм человека с сырой свининой или сырой водой. Они могут жить внутри человека годами и расселяются в самых разных органах: в коже, мышцах, глазах, мозгу, почках и печени. Часто можно встретить на руках и груди.
Симптомами заражения являются:
- Периодически возникающий беспричинный зуд.
- Болезненные плотные припухлости, образующиеся под кожей. Со временем они начинают расти.
Лечением является хирургическое вмешательство: цепней удаляют из-под кожи и прописывают курс противопаразитного препарата «Праниквантел».
Шистосомоз
Паразит шистосомоз обитает в пресных водоемах Африки и Азии, в организме человека предпочитает кожу и мочеполовую систему. Продукты жизнедеятельности этого глиста серьезно отравляют организм, вызывая нарушения в работе.
 Симптомами появления считаются:
Симптомами появления считаются:
- Кожные высыпания, покраснение и сильный зуд.
- Обильное потоотделение ночью.
- Беспричинное повышение температуры тела.
- Увеличивается размер печени.
В лечении шистосомоза успешно зарекомендовала себя сурьма, также допускается хирургическое вмешательство. После избавления от паразита необходимо пройти курс восстановления пораженных органов.
Дирофиляриоз
 Это крайне опасные паразиты, выбравшие место жительства ткани под кожей человека, а также глаза. Чаще всего встречаются в организмах собак, на человека переходят при помощи укусов комаров. Инкубационный период может занимать несколько лет, но во взрослом состоянии размер дирофилярии составляет до 15-30 см.
Это крайне опасные паразиты, выбравшие место жительства ткани под кожей человека, а также глаза. Чаще всего встречаются в организмах собак, на человека переходят при помощи укусов комаров. Инкубационный период может занимать несколько лет, но во взрослом состоянии размер дирофилярии составляет до 15-30 см.
При заражении под кожей образуется болезненное уплотнение, которое постоянно чешется и сопровождается покраснением. Постепенно оно разрастается до размеров среднего яйца. Это и есть свернувшийся паразит.
Паразит удаляется хирургическим путем. Стоит помнить, что промедление может быть крайне опасно: дирофилярия может вызвать серьезные проблемы со зрением, привести к нарушению функций и слепоте. В одном случае из шести удаление глазного яблока было связано с этим паразитом.
Анкилостомидоз
Паразит проживает в тропиках и субтропиках, но некоторые случаи заражения были зарегистрированы в средних широтах. В организм попадает через царапины и ссадины на коже, предпочитает селиться в ногах, ближе к ступням.
К симптомам заражения относятся:
- Зуд и покраснение.
- Анемия.
- Приступы сухого кашля, не имеющего причины.
- Появление признаков поражения внутренних органов.
Лечение анкилостомидоза занимает длительное время, назначается препарат «Нафтамон».
Профилактика
Чтобы не стать жертвой подкожных паразитов, рекомендуется соблюдать некоторые меры предосторожности:
 Не пренебрегать личной гигиеной: мыть руки после прогулки и контактов с бродячими животными, обрабатывать раны, особенно если они был получены на улице;
Не пренебрегать личной гигиеной: мыть руки после прогулки и контактов с бродячими животными, обрабатывать раны, особенно если они был получены на улице;- Обрабатывать продукты питания: тщательно мыть овощи и фрукты, не употреблять сырое мясо;
- Очищать питьевую воду, не пить из незнакомых источников;
- Проверять домашних питомцев на глисты;
- Перед поездкой в потенциально опасные страны необходимо запомнить правила безопасности и прислушиваться к советам местных жителей или гида.
Также необходимо научить этому детей.
Подкожные паразиты довольно опасны и коварны: перемещаясь по всему организму, они легко проникают в органы и отравляют их, приводя к непредсказуемым последствиям. Особенную опасность представляют виды, чей инкубационный период длится несколько месяцев. Помните: проще не допустить заражение, чем после переживать операцию и нервный шок от вида вздувшегося под кожей червя. Лучше заранее рассмотреть фото паразитов и прочитать о симптомах заражения, чтобы быть готовыми.
Что такое трихомониаз: фото и описание болезни
Что за болезнь, чем опасна и как выглядит?
В нынешний век венерическими заболеваниями уже сложно кого-то удивить, к тому же большинство из них по степени распространенности граничат разве что с гриппом. Трихомониаз — одно из таких болезней, которое передается половым путем, а также через контактно-бытовой путь посредством личных вещей. По статистике в кругу инфицированных трихомонадами больше женщин, у которых особое строение мочеполовых органов способствует развитию и размножению патогенных микроорганизмов.
Что касается мужчин, большая часть носителей трихомонад является только бактерионосителями. У них заболевание протекает бессимптомно, не вызывая дискомфорта и симптомов. У женщин, наоборот, инфекция развивается быстро, проявляется острым началом, сопровождается множеством неприятных симптомов. И с каждым годом число инфицированных людей такими патогенными бактериями растет.
Трихомониаз — что это?
На вопрос, трихомониаз, что это такое, врачи дают точное определение — половая инфекция, в процессе развития которой возникают воспалительные процессы в органах мочеполовой системы. У мужчин и женщин такая инфекция проявляется в виде цистита, кольпита, уретрита, проктита, а также в виде вторично развитых генитальных инфекций, например, гонореи, микоплазмы, молочницы или хламидиоза.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
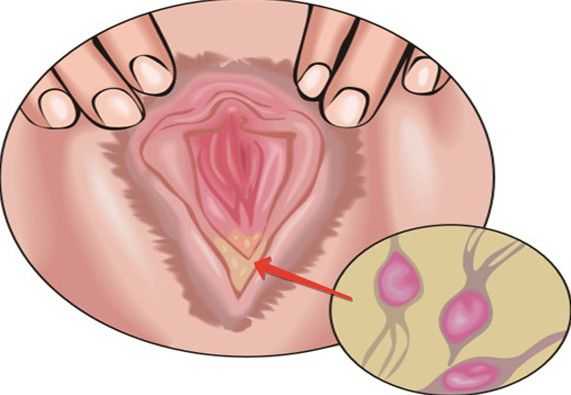
Заболевание может протекать в 3 формах — острая, хроническая или латентная. Если у человека наблюдается крепкая иммунная система, заболевание может протекать скрыто, бессимптомно и не получать условий для развития. Чаще всего такая форма присуща мужчинам. Острая форма развития и течения встречается гораздо чаще среди женщин, у которых сразу же возникает сильное жжение и дискомфорт, зуд и отечность влагалища, обильные специфичные выделения. Если же речь идет о мужчинах, заболевание сопровождается болезненными ощущениями, особенно во время мочеиспускания.
Возбудителем трихомониаза выступают простейшие одноклеточные животные — трихомонады, которые распространяются среди людей половым путем. Проникая в организм мужчины, бактерии поражают простату и семенные пузырьки, яички и придатки, а у женщин — влагалище, мочеиспускательный тракт, а также влагалищную часть цервикального канала. И если заболевание не лечится медикаментозными методами врача, трихомониаз может перейти в хроническую форму. В данном случае у человека начинают развиваться непоправимые патологии и осложнения, которые могут привести к дисфункциями мочеполовых органов.
Трихомониаз: фото
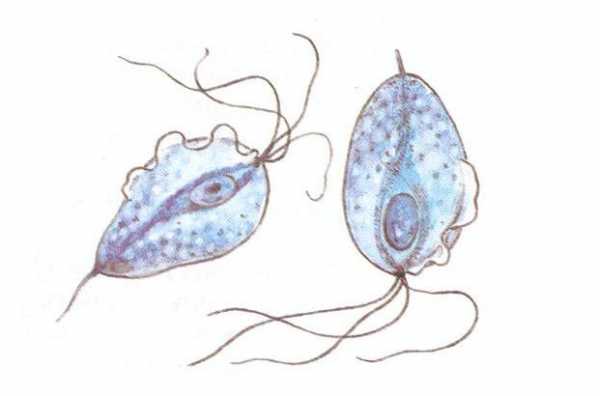
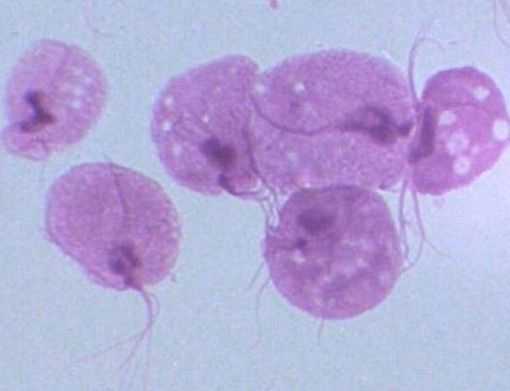
Чем опасна болезнь?
После того, как стало понятно, что это за заболевание, резонным считается вопрос о последствиях трихомониаза. У каждого человека данная инфекция подразумевает свои осложнения. Это может быть истощение организма, онкологические образования, полное бесплодие. Все это обусловлено тем, что болезнетворные бактерии являются простейшими микроорганизмами, которые массово размножаются, устойчивы к внешним факторам, могут существовать без кислорода.
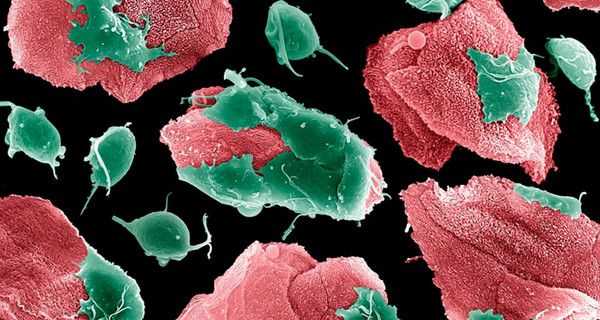
Опасность трихомониаза заключается в том, что инфекция легко и стремительно распространяется среди населения планеты, а также передает другим людям патогенные микробы и бактерии. В медицине зафиксирован тот факт, что трихомонады способны поглощать в себя другие бактерии, защищая их при этом. Благодаря этому многие инфекционные заболевания не излечиваются до конца, так как ликвидируются только вредители в тканях, а защищенные трихомонадами микроорганизмы остаются жизнеспособными.
Находясь в активной фазе, трихомонады приводят к сильному упадку иммунной системы человека. Если заболевание не лечится на такой стадии, организм может страдать от других серьезных и даже неизлечимых недугов. Трихомонады способны поглощать в себя жизненно важные ресурсы организма человека, например, эритроциты и лейкоциты. При этом продукты их жизнедеятельности приводят к интоксикации всего организма.
Осложнения у женщин:
- воспалительные процессы в яичниках, маточной трубе, матке;
- цистит;
- во время беременности различные осложнения;
- пиелонефрит;
- послеродовые осложнения;
- выкидыш;
- рождение детей с патологиями;
- бесплодие.
У мужчин осложнения такие:
- воспалительные процессы в половом члене;
- дисфункция полового члена;
- дисфункция репродуктивной системы;
- простатит.
Причины
Самая частая причина появления и развития трихомонад в теле человека — нежелание пользоваться презервативами во время полового акта. Независимо от того, что такой вид контрацепции не всегда защищает от инфекции, врачи настоятельно рекомендуют прибегать к таким мерам предосторожности. Также причиной заражения становятся бытовые условия, когда человек пользуется личными вещами зараженного, например, полотенцем, мочалкой или бельем.
Не последнюю роль в таких вопросах играет иммунная система человека и наличие других патогенных бактерий в мочеполовой системе. Если защитные силы не способны препятствовать развитию болезни, риск развития трихомониаза увеличиваются в разы.
prichiny.lechenie-parazitov.ru
Чесотка. Особенности возбудителя чесотки. Симптомы чесотки. Чесотка у
Чесотка
Многие ошибочно считают, что чесотка – болезнь социально-неблагополучных слоев общества, и эта проблема никогда их не коснется. Это утверждение неверно. От чесотки не застрахован ни один человек, встречается чесотка и у взрослых, и у детей. Как выглядит чесотка у человека? На какие первые признаки чесотки стоит обращать внимание? Как вылечить чесотку? Какие средства от чесотки наиболее эффективны? Эффективна ли профилактика чесотки?
Что такое чесотка?
Чесотка – инфекционная болезнь кожи, которой болеют только люди. Основным признаком чесотки является поражение рогового слоя эпидермиса кожи. Вызывается болезнь чесоточным клещом. Передается болезнь контактным путем от больного человека к здоровому.
Возбудитель чесотки у человека

Инфекция вызывается чесоточным клещом (Sarcoptes scabiei hominis), который паразитирует на коже человека и крайне редко у животных. Бывают женские и мужские особи у данного возбудителя. Ширина самки составляет всего четверть миллиметра, ее длина чуть больше – треть миллиметра. Самцы еще меньше самок, примерно в два раза. Чесоточный клещ относится к классу паукообразных.
Самка паразита вырабатывает кератолитический секрет, который помогает ей проникнуть в роговой слой эпидермиса и прокладывать там ходы. В зернистый слой эпидермиса и глубже самка не проникает. Делает это она после оплодотворения ее самцом. Пока самка делает ходы в толще эпидермиса, она откладывает там яйца. В сутки каждая самка откладывает 2-3 яйца. Над каждым яйцом она оставляет «вентиляционное отверстие».
Спустя несколько дней (3-5) из яиц выходят личинки, они попадают на поверхность кожи через отверстия и проходят на ней несколько стадий своего дальнейшего развития. Меньше недели необходимо им для того, чтобы стать половозрелыми особями.
Взрослая особь живет в человеческом организме полтора-два месяца. Продолжительность ее жизни в окружающей среде гораздо меньше: около трех недель при температуре 8-15 градусов, два-три дня при температуре 18-20 градусов. Повышение температуры окружающей среды до 60 градусов вызывает гибель клещей примерно через час. Также губительно для клеща кипячение и температура ниже 0 градусов. Клещи «любят» домашнюю пыль, натуральные ткани, поверхности из дерева. В них они могут «с комфортом» жить вне тела человека несколько суток.
Для самок возбудителя характерна активность в строго определенное время, а именно вечером и ночью. Вечером и в первую половину ночи самки прогрызают углубления для яиц и откладывают их там, а во вторую половину ночи они проделывают ход прямо. При проделывании ходов самки интенсивно питаются. К утру самки замирают, и вновь активизируются следующим вечером. Все самки работают синхронно.
Одномоментно в коже человека обычно паразитирует не больше 7 клещей, а при норвежской чесотке насчитывается тысячи и миллионы особей. Паразиты оставляют в коже свои экскременты, которые становятся причиной развития аллергической реакции у человека.
В том случае, когда у человека имеет место очень низкий иммунитет и слабая реактивность организма, процесс генерализуется, и развивается норвежская чесотка. Норвежская чесотка относится к атипичным формам болезни. Ею страдает не только люди со слабым иммунитетом, но еще и люди с психическими болезнями. Симптомы при норвежской чесотке очень яркие, страдает общее состояние, появляется лихорадка, увеличиваются лимфоузлы.
Как передается чесотка

Как передается чесотка у человека? Источником возбудителя является человек, болеющий чесоткой, и очень редко животные. Человек, который не получает лечение чесотки, остается источником болезни длительное время.
Заразиться чесоткой можно через непосредственный контакт здорового человека с больным (прямой путь). Это случается при рукопожатиях, различных прикосновениях и даже половых контактах. Другим способом передачи чесотки у человека является контакт с личными вещами больного (непрямой путь). Такое случается при пользовании общим бельем, одеждой, перчатками, игрушками.
Человек очень восприимчив к чесотке. Особо много случаев болезни отмечается осенью и зимой, а также в таких ситуациях как миграция населения, чрезвычайные происшествия и стихийные бедствия, когда происходит скученность людей при недостатке личной гигиены.
Чесотка является самым распространенным паразитарным заболеванием. С этой болезнью сталкиваются люди любого возраста и пола. Врачи любых специальностей могут столкнуться с чесоткой у человека.
Стадии чесотки
Болезнь проходит в несколько стадий. Какие стадии чесотки выделяют?
Его продолжительность составляет одну-две недели (редко шесть недель). Этот период отражает время от проникновения в кожу возбудителя до развития первых признаков чесотки.
Продолжаться эта стадия болезни может несколько недель, а при отсутствии применения лекарств от чесотки она может затянуться на несколько месяцев и даже лет, приводя к неприятным осложнениям.
На этой заключительной стадии чесотки кожа больного постепенно приобретает свой обычный вид.
Симптомы чесотки

Основные признаки чесотки следующие:
- Кожный зуд. Он беспокоит больных преимущественно в ночные часы, потому что именно в это время возбудители наиболее активны.
- Обнаружение на коже чесоточных ходов.
- Другие кожные поражения, обусловленные распространением инфекции по телу и осложнениями.
Первые симптомы чесотки
Кожный зуд ночью и поздно вечером является первым симптомом чесотки. Зуд возникает из-за того, что самка механически раздражает нервные окончания кожи. Еще одной причиной кожного зуда является аллергическая реакция кожи на продукты жизнедеятельности клеща (оболочки яиц, слюна, экскременты). Зуд, обусловленный аллергическим компонентом, появляется через 2-3 недели после заражения. В том случае, если будет повторное заражение чесоткой, зуд появится уже через несколько часов.
Этот симптом чесотки очень важен для диагностики болезни. Кстати, зуд кожи, является защитным фактором человека от инфекции, так как при механических расчесах разрушается много яиц.
Первые симптомы чесотки включают в себя не только кожный зуд, но и обнаружение чесоточных ходов, которые видно на коже невооруженным глазом. В случае сомнений можно провести диагностическую пробу с чернилами. Для этого подозрительный участок кожи прокрашивают чернилами или анилиновым красителем (фуксин, зеленка) и сразу же убирают краситель ватным тампоном, смоченным в спирте. После этого можно отметить, что кожа над чесоточным ходом прокрасилась неровно, так как краситель попал в отверстия хода.
Чесотка на руках

Обнаружение признаков чесотки на руках является одним из главных признаков болезни. Почему наиболее часто первично проявляется чесотка именно на руках? Это объясняется тем, что именно руки обычно бывают тем местом, куда первоначально попадает возбудитель. Так случается при рукопожатиях, при пользовании общими личными вещами с заболевшим, при контакте руками с зараженными предметами (поручни в транспорте, дверные ручки и др.)
Как выглядит чесотка на руках? Необходимо осмотреть боковые поверхности пальцев и кистей, а также межпальцевые складки. На них можно отметить беловатые или сероватые линии, которые немного возвышаются над поверхностью кожи. Эти линии бывают и прямыми, и изогнутыми. Такие линии представляют не что иное, как чесоточные ходы. Их длина составляет от 1 до 10 мм. На одном из концов хода можно заметить маленький пузырек – это клещ. Иногда сам клещ выглядит как черная точка. Наверху своего хода самка возбудителя проделывает вентиляционные отверстия. Их еще называют «вентиляционными шахтами».
Как выглядит кожа при чесотке?
Не только на руках встречается чесотка. Страдает кожа и других частей тела по мере распространения чесоточного клеща. Поражается кожа груди, живота, молочных желез, мошонки, полового члена, ягодичной области, спины и поясницы. Как выглядит чесотка при такой локализации процесса? В этих областях отмечаются рассеянные узелки розового цвета, их очень много.
Также встречаются на коже папуловезикулезные (узелки и пузырьки) элементы, диаметр которых не больше 3 мм. Часто на их верхушке отмечается геморрагическая корочка. На коже локтей нередко наблюдаются гнойно-кровянистые корочки.
Как выглядит чесотка при атипичных формах болезни? Из атипичных форм выделяют стертую чесотку (скудные симптомы) и норвежскую.
Почему у некоторых больных с диагнозом «чесотка» симптомы болезни не выражены? Обычно стертая клиническая картина отмечается у людей, которые тщательно соблюдают личную гигиену, регулярно моются с мочалкой, наносят на кожу различные косметические средства. Подобный уход способствует смыванию клещей и разрушению их яиц, у которых нарушаются благоприятные условия для их развития.
Кроме того, не сильно выражена чесотка у человека, который работает с машинными маслами, соляркой, бензином и другими химическими жидкостями при условии их попадания на кожу. У такого больного практически отсутствуют симптомы болезни на руках, но они ярко выражены на теле.
При норвежской чесотке отмечается очень сильная инвазия возбудителя в организм и широкое распространение его по телу. В типичных местах локализации патологических процессов обнаруживаются толстые бурые корки (до 2-3 см толщиной). Поражается даже кожа лица и шеи. На такую кожу часто наслаивается пиодермия.
Есть еще один тип чесотки, который называется чесотка «инкогнито». Первые симптомы чесотки у таких больных пропускаются, так как их не беспокоит кожный зуд. Болезнь быстро распространяется по телу, на коже обнаруживается много чесоточных ходов. Отсутствие зуда объясняется приемом больным человеком некоторых лекарств, которые купируют зуд кожи. К ним относятся некоторые гормональные препараты, нейротропные и антигистаминные лекарства. Такие больные очень заразны длительное время.
С симптомами каких болезней можно перепутать признаки чесотки?

Нередко первые симптомы чесотки расцениваются как признаки аллергических и других болезней. Это влечет за собой неправильное лечение и затягивание процесса, который может осложниться наслоением вторичной инфекции и др.
С какими болезнями чаще всего стоит дифференцировать чесотку?
Заболевания вызываются клещами, которые паразитируют на теле животных и птиц. Эти клещи не прогрызают ходы в толще эпидермиса человека. Болезни не заразны для других. Внешне симптомы напоминают чесотку. Может наступить самоизлечение.
Это кожная болезнь нейрогенно-аллергического генеза. Больных беспокоит сильный зуд, что схоже с чесоткой, появляются кожные поражения. При нейродермите зуд кожи круглосуточный.
Это аллергическое заболевание кожи, при котором появляется очень сильный зуд. На теле появляются эрозии, папулы, пузыри и др. Пусковых факторов развития почесухи очень много. Болезнь не заразна.
Болезнь кожи, при которой часто происходит хронизация процесса. Проявляется различными высыпаниями, зудом кожи. От человека к человеку экзема не передается.
Это воспалительное поражение кожи, которое развивается остро в ответ на попадание в организм сильного аллергена. Характеризуется различными высыпаниями и кожным зудом. Болезнь не заразна.
Как видно из краткого описания состояний, с которыми стоит дифференцировать чесотку, отличить ее от других болезней бывает не так-то просто. Поэтому стоит незамедлительно обращаться к врачу при всех случаях кожной сыпи, которая сопровождается зудом.
Чесотка у взрослых

Чесотка у взрослых чаще возникает при заражении человека прямым путем. Причем более 50% случаев передачи чесотки у взрослых обусловлены половыми контактами. Среди непрямых путей передачи особенно стоит отметить постельное белье в общей постели, так как именно ночью самки очень активны. Клинические проявления чесотки у взрослых соответствуют таковым, описанным выше.
Чесотка у детей
Чесотка у детей довольно-таки быстро распространяется в детских коллективах, если есть хотя бы один заболевший. Наиболее характерен непрямой путь заражения чесоткой у детей (через общие игрушки, канцелярские принадлежности, через одежду при обмене ею).
Если в детском коллективе выявляется больной чесоткой, то контактировавших с ним детей осматривают на местах. Вновь заболевших отстраняют от посещения детского сада или школы на весь период лечения. Лечение контактных лиц еще до выявления признаков болезни проводится в большинстве случаев. В очаге чесотки необходимо проводить текущую дезинфекцию.
В семье дети обычно заражаются от взрослых, особенно от тех, кто больше всего ухаживает за ребенком (мама, бабушка) или от тех, с кем ребенок вместе спит.
Особенности чесотки у детей
Симптомы чесотки у детей могут немного отличаться, что зависит от возраста заболевшего ребенка. Характерно наслоение вторичной бактериальной инфекции на воспаленную кожу, поражение ногтевых пластинок. Часто чесотка у детей осложняется аллергическим дерматитом, который не поддается стандартной противоаллергической терапии.
Симптомы чесотки у детей
Признаки чесотки у грудничков
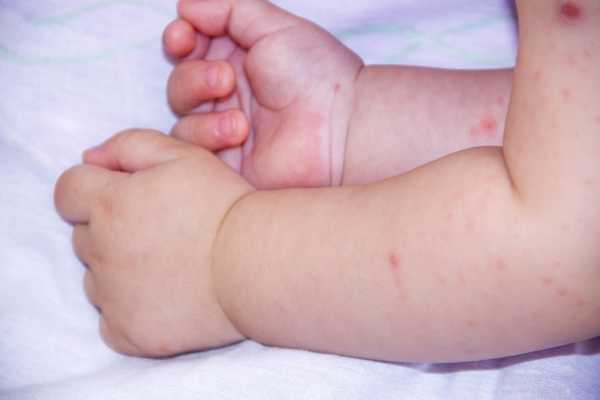
Симптомы чесотки у детей грудного возраста очень выражены: высыпания располагаются по всему телу, процесс носит генерализованный характер. Высыпания у них выглядят как мелкие папулы ярко-розового цвета, кожа вокруг них часто гиперемирована. Особенностью чесотки у детей (преимущественно раннего возраста) является то, что часто чесоточные ходы локализуются даже на коже ладоней и стоп. У грудных детей отсутствуют расчесы и геморрагические корочки. Грудные дети обычно заражаются чесоткой от других домочадцев, чаще от матерей.
Симптомы чесотки у детей в возрасте старше 1 года
Клиническая картина сходна с чесоткой у взрослых. Характерно наличие расчесов, геморрагических корочек. Очень часто высыпания располагаются в области половых органов, ягодиц, внизу живота. Иногда в процесс вовлекаются ладони и подошвы, где часто возникает осложнение в виде экземы. Кожа лица и волосистой части головы при чесотке не повреждается.
Помимо банальных симптомов чесотки у детей часто отмечаются признаки различных пиодермий (фолликулитов, фурункулеза и других гнойничковых поражений кожи). Из-за сильного зуда дети становятся раздражительными, у них падает успеваемость в школе, рассеивается внимание.
У подростков с болезнью «чесотка» симптомы и осложнения такие же как у взрослых. Вторичная инфекция наслаивается очень часто, если лекарства от чесотки не были применены вовремя.
Как вылечить чесотку?
Как вылечить чесотку, если ее признаки обнаружил человек сам у себя или своих близких? Необходимо как можно скорее обратиться к врачу: дерматологу или инфекционисту. Многие стесняются обращаться с такой проблемой к врачу, что совершенно необоснованно. При заболевании «чесотка» лечение должен подбирать только врач. Он сделает это с учетом возраста больного, наличия сопутствующих болезней и имеющихся осложнений.
Важно, чтобы врач осмотрел не только больного, но и его ближайшее окружение. Он расскажет им про первые признаки чесотки и алгоритм действий при их обнаружении.
При лечении чесотки врач встречается с пациентом пять раз. В первый день (дата обращения) врач осматривает больного, ставит диагноз и назначает ему лечение. Спустя три дня после проведенного лечения больной снова приходит на прием. Затем он посещает доктора трижды с интервалом в 10 дней. Таким образом, общий срок наблюдения за больным чесоткой составляет полтора месяца.
Что делать при первых признаках чесотки?
При возникновении первых признаков чесотки стоит как можно скорее начать лечение. Диагностика болезни обычно не вызывает трудностей у опытных терапевтов, дерматологов и инфекционистов. Обычно хватает сбора жалоб и внимательного осмотра кожи, чтобы правильно поставить диагноз.
Хотя существует метод специфической лабораторной диагностики, когда исследуют клеща, полученного с помощью иглы с конца чесоточного хода. Есть еще один способ получения материала для исследования на наличие возбудителей. Для этого нужно обработать кожу 10% раствором щелочи, что приводит к мацерации эпидермиса, который потом можно без труда изучить.
Особенности лечения чесотки в домашних условиях
В подавляющем большинстве случаев лечение чесотки происходит в домашних условиях. Госпитализация требуется только по эпидемиологическим показаниям. При лечении чесотки в домашних условиях не требуется соблюдать диету или особый режим.
Что включает в себя лечение чесотки в домашних условиях? Самое главное: уничтожить возбудителя акарицидными препаратами. Это достигается путем обработки кожи соответствующими наружными лекарственными средствами.
Помимо обработки кожи лечение чесотки в домашних условиях подразумевает под собой обработку белья, одежды и личных вещей больного и тех членов семьи, которые могли от него заразиться.
Как лечить чесотку у нескольких членов семьи?
Если хотя бы один член семьи болен чесоткой, вскоре от него заражаются все остальные. Поэтому рационально провести обработку кожу сразу всем членам семьи. В противном случае они смогут повторно заразить уже переболевшего чесоткой человека.
При применении противочесоточных препаратов нужно соблюдать следующие правила:
- Лекарство от чесотки наносится на кожные покровы в вечернее время, желательно делать это перед сном.
- Перед тем как лечить чесотку и после этого больному стоит сменить белье в постели, полностью переодеться.
- Средство от чесотки наносится на всю кожу за исключением волосистой части головы и лица, иногда шеи.
- Средство от чесотки наносится на тело рукой, а не ватой или салфеткой.
- Не стоит смывать лекарство от чесотки с кожи рук в течение трех часов. Затем рекомендуется повторять нанесение мази от чесотки или другого средства на руки после каждого мытья.
Как лечить чесотку у детей? Есть ли какие-то особенности?
- Мазь от чесотки и другие средства наносит на кожу ребенка мать или кто-то другой из взрослых.
- Даже если проявления чесотки у детей носят локальный характер, обрабатывать нужно всю кожу, кроме лица и волосистой части головы.
- Малышам можно наносить препарат на кожные покровы во время сна.
- Необходимо следить за тем, чтобы лекарство от чесотки не попало ребенку в глаза. Для этого можно надеть на малыша рубашку или распашонку с зашитыми рукавами или рукавички.
Какие лекарства от чесотки существуют?

Лекарства от чесотки существуют в виде различных лекарственных форм, которые применяются наружно. Они бывают в виде кремов, мазей, спреев, растворов и др.
Как вылечить чесотку с помощью этих средств? Для начала стоит обратиться к врачу, который подберет наиболее подходящий для каждого пациента препарат. Затем стоит внимательно изучить прилагаемую инструкцию, в которой подробно расписано о том, как лечить чесотку, какие побочные действия могут быть от приема препарата, а также в ней отражены противопоказания к его применению.
Наиболее эффективные средства от чесотки
Используется для лечения чесотки у детей и взрослых. Наносится на кожу однократно на ночь, утром крем нужно смыть в ванной или под душем. При недостаточной эффективности лечения, которая оценивается по сохранившемуся зуду кожи, обработку нужно повторить, но не раньше, чем через две недели после первого применения препарата.
Из раствора приготавливают водную эмульсию, которую наносят на тело три дня подряд перед ночным сном. На четвертый день больной принимает душ, переодевается, меняет постельное белье.
Это аэрозоль для наружного применения, подходит для лечения чесотки у всех членов семьи, включая младенцев. Необходимо однократное опрыскивание кожи, мытье которой допустимо не раньше, чем через 12 часов после лечения. Избегать попадания препарата в глаза, нос и рот. Иногда требуется повторное применение препарата.
Это мазь от чесотки, которая подходит для детей и взрослых. Взрослые используют 20% мазь, а дети – 10% мазь от чесотки. Как вылечить чесотку с помощью этого широко известного препарата? Мазь наносят на тело дважды с интервалом в 10 минут перед ночным сном на первый и четвертый дни лечения, при этом между нанесением лекарства делается перерыв два дня. Перед нанесением препарата обязательно мытье с мылом, в перерывах (два дня) душ принимать не нужно. На пятый день лечения необходимо снова принять душ с мылом.
Эта мазь очень эффективна для лечения чесотки. Наносится на кожу больного вечером три дня подряд. Для взрослых используют препарат с большей концентрацией активного вещества, детям достаточно 10% мази. На четвертый день заболевший моется с мылом и меняет белье.
Как лечить чесотку будущим матерям или тем, кто кормит малыша грудью? Какие средства от чесотки для них предпочтительнее? Доказано, что для беременных и кормящих можно без опаски применять все эти вышеперечисленные средства.
Осложнения при отсутствии лечения чесотки
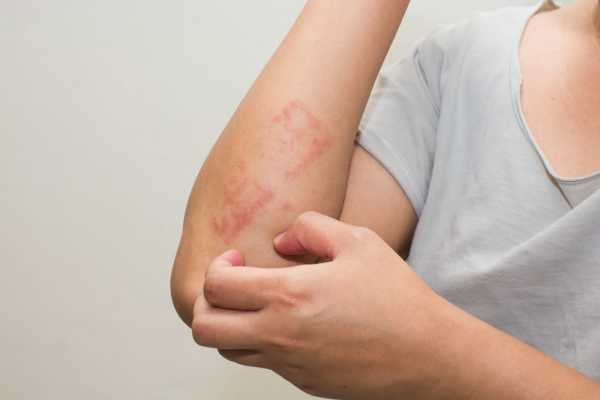
При таком заболевании, как «чесотка», лечение необходимо начинать сразу после постановки диагноза. При отсутствии применения средств от чесотки процесс может сильно затянуться, что вызовет осложнения болезни. К наиболее распространенным осложнениям чесотки относятся экзема, пиодермия и лимфаденит.
Пиодермия – это гнойничковое поражение кожи. Бывает очень часто при чесотке, а при генерализованной форме почти всегда. Может быть разной степени тяжести: от фолликулитов и фурункулов до флегмон и абсцессов. В тяжелых случаях пиодермия иногда приводит к сепсису.
Экзема (особенно часто микробная) развивается при длительном течении болезни. Это хроническая воспалительная болезнь кожи, которая имеет в своей основе, в том числе, аллергический компонент. Проявляется экзема множественными везикулами (пузырьками), мокнутием, серозно-гнойными корками. Очаги поражения чаще располагаются на кистях, стопах, около сосков у женщин, на внутренней поверхности бедер у мужчин.
Лимфаденит (воспаление лимфоузлов) развивается при обширных кожных поражениях. Чаще в процесс вовлекаются подмышечные и паховые лимфоузлы.
Существуют и другие осложнения чесотки, например: дерматит, лимфоплазия, поражение внутренних органов вследствие присоединения вторичной инфекции.
Лечение осложнений чесотки назначает дерматолог в зависимости от типа процесса, возраста больного и его индивидуальных особенностей.
Профилактика чесотки
Профилактика чесотки в первую очередь направлена на соблюдение элементарной личной гигиены человека. Мытье рук с мылом, ежедневный душ, частая смена нательного белья, влажная уборка дома, регулярная стирка вещей, периодическое мытье игрушек и др.
Тех людей, которые были в контакте с больным чесоткой, обязательно осматривает дерматолог и инфекционист. Они же рассказывают контактировавшим с больным человеком лицам о первых симптомах чесотки, чтобы вовремя обратить на них внимание и начать лечение чесотки.
Одежду больных людей обрабатывают методами дезинфекции и дезинсекции. Одежду и белье можно обработать разными способами: прокипятить, постирать в стиральной машине при высокой температуре, обработать в дезинфекционной камере. Есть вещи, которые нельзя стирать и кипятить. Их можно проветрить на улице в течение пяти дней, или на одни сутки вынести на мороз. При невозможности этого вещи можно завернуть в полиэтиленовый пакет, туго завязать и оставить их в нем на неделю. Данных методов профилактики чесотки будет достаточно, чтобы вновь не заразиться от своих же вещей.
Ковры, мягкую мебель, игрушки можно обработать специальным аэрозолем А-ПАР.
Взрослым людям стоит немного рассказать своим детям о такой болезни как чесотка и ее профилактике. Это необходимо, чтобы они еще лучше понимали важность соблюдения личной гигиены. Особенно такие навыки пригодятся в моменты разлуки с родителями при посещении школы, общественных раздевалок в спортивных секциях, душевых комнат, при отдыхе в лагерях и на детских площадках, при путешествии в поезде, при поездках на общественном транспорте и в других ситуациях. Стоит объяснить, что не нужно примерять и носить чужие вещи, обувь, перчатки, а также давать свою одежду кому-либо.
medaboutme.ru
причины, симптомы, диагностика и лечение
Чесотка – распространенное паразитарное заболевание кожи, вызывается чесоточным клещом Sarcoptes scabiei. и является высоко контагиозным. Заболеваемость чесоткой достаточно высока, при этом, не смотря на то, что чесотка считается болезнью асоциальных личностей, поражаются люди всех социальных слоев. У детей и у людей молодого возраста чесотку регистрируют чаще из-за их мобильности и более активного образа жизни. Лечение чесотки требует обработки бензилбензоатом не только пораженных участков, но и всего кожного покрова. Оно сопровождается регулярной сменой нательного и постельного белья.
Общие сведения
Чесотка – распространенное паразитарное заболевание кожи, вызывается чесоточным клещом Sarcoptes scabiei. и является высоко контагиозным. Заболеваемость чесоткой достаточно высока, при этом, не смотря на то, что чесотка считается болезнью асоциальных личностей, поражаются люди всех социальных слоев. У детей и у людей молодого возраста чесотку регистрируют чаще из-за их мобильности и более активного образа жизни.
Этиология чесотки
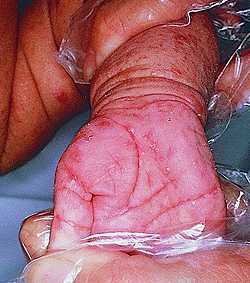 Чесотка – это антропофильное паразитарное заболевание, так как чесоточный клещ паразитирует только на человеке. Источником заражения является больной человек, чесотка передается непосредственно при контакте или же через инфицированные предметы обихода. Взрослый чесоточный клещ имеет размеры около 100 мкм и мощный челюстной аппарат для проделывания туннелей в эпидермисе, туннели проделывают самки, самцы в основном не передвигаются, их основная функция – оплодотворение. В популяции соотношение самок и самцов составляет 2:1. Оплодотворение самки происходит под кожей, после чего вылупляющиеся личинки выходят на поверхность для дальнейшего внедрения в слои эпидермиса. Спаривание клещей чесотки происходит тоже на поверхности.
Чесотка – это антропофильное паразитарное заболевание, так как чесоточный клещ паразитирует только на человеке. Источником заражения является больной человек, чесотка передается непосредственно при контакте или же через инфицированные предметы обихода. Взрослый чесоточный клещ имеет размеры около 100 мкм и мощный челюстной аппарат для проделывания туннелей в эпидермисе, туннели проделывают самки, самцы в основном не передвигаются, их основная функция – оплодотворение. В популяции соотношение самок и самцов составляет 2:1. Оплодотворение самки происходит под кожей, после чего вылупляющиеся личинки выходят на поверхность для дальнейшего внедрения в слои эпидермиса. Спаривание клещей чесотки происходит тоже на поверхности.
Таким образом, клещ выходит на поверхность два раза за свой жизненный цикл. Для того чтобы внедриться под кожу чесоточному клещу достаточно 15-20 минут, этим и объясняется контагиозность чесотки. Первую половину дня самка откладывает яйца, а в ночное время прогрызает ходы, жизненный цикл возбудителя чесотки составляет от двух недель до двух месяцев, после чего клещ погибает и разлагается в прогрызенных ходах. Клещ чесотки не стоек и при температуре +55 градусов погибает через 10 минут, а при температуре +80 погибает мгновенно. Вне человека клещ так же довольно быстро погибает.
Механизм заражения чесоткой
Заражение чесоткой возможно в общественных местах через дверные ручки, перила лестниц, телефонные трубки. В итоге создается эпидемический очаг и больной чесоткой заражает свое окружение бытового и профессионального характера. Заражение чесоткой может происходить при половых контактах, чаще происходит заражение мужчины от инфицированной женщины. Чесоточный клещ кратковременно может находиться на животных, поэтому заражение чесоткой от животных не исключено, хотя встречается крайне редко. Возбудитель чесотки наиболее активен с сентября по декабрь, именно в это время диагностируют наибольшее количество вспышек чесотки. Активность в ночное время обуславливает высокий риск заражения внутри семьи, когда используется одна постель. Первично поражаются межпальцевые складки, зоны запястий и уже при развитии чесотки поражаются остальные участки тела, кроме волосистой части головы и области подмышек.
Клинические проявления чесотки
Инкубационный период чесотки от трех дней до двух недель, но при внимательном осмотре можно заметить места входа чесоточного клеща уже в первые дни после инфицирования. После того, как самки начинают активно откладывать яйца, клинические проявления чесотки нарастают. Отмечается нестерпимый зуд, усиливающийся в вечернее и ночное время. На коже видны чесоточные ходы в виде линейных воспаленных участков, воспалительная реакция при чесотке объясняется еще и присутствием в слюне паразита химически активных веществ, поэтому в зоне поражения может наблюдаться аллергическая инфильтрация. Из-за сильного зуда, кожа мацерируется, на теле наблюдаются расчесы, иногда покрытые кровянистыми корочками. Клинические проявления чесотки зависят от активности жизнедеятельности клеща, от того, насколько соблюдается личная гигиена и от степени аллергизации организма к возбудителю.
Типичная форма чесотки
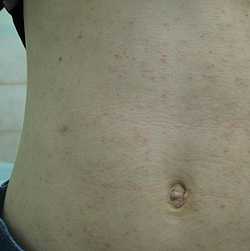 При типичной форме чесотки высыпания локализуются на животе в околопупочной зоне, на передневнутренней поверхности бедер, на ягодицах, молочных железах, боковых поверхностях пальцев кистей и стоп, на межпальцевых кожных складках, у мужчин чесотка может локализоваться на коже мошонки и полового члена. Чесоточные ходы выглядят как белесая или сероватая прямая или изогнутая линия от 5 до 7 мм, слегка возвышающаяся над кожей. На лице, на коже ладоней и стоп могут появляться лишь единичные высыпания. Чесоточный ход хорошо виден под лупой, окончания хода при чесотке заканчиваются небольшой папулой или везикулой. Папуловезикулярные элементы частично покрыты точечными кровянистыми корочками и достигают в размерах до 0,5мм.
При типичной форме чесотки высыпания локализуются на животе в околопупочной зоне, на передневнутренней поверхности бедер, на ягодицах, молочных железах, боковых поверхностях пальцев кистей и стоп, на межпальцевых кожных складках, у мужчин чесотка может локализоваться на коже мошонки и полового члена. Чесоточные ходы выглядят как белесая или сероватая прямая или изогнутая линия от 5 до 7 мм, слегка возвышающаяся над кожей. На лице, на коже ладоней и стоп могут появляться лишь единичные высыпания. Чесоточный ход хорошо виден под лупой, окончания хода при чесотке заканчиваются небольшой папулой или везикулой. Папуловезикулярные элементы частично покрыты точечными кровянистыми корочками и достигают в размерах до 0,5мм.
Помимо чесоточных ходов, которые имеют парные папуловезикулы, на коже больного чесоткой имеются точечные и линейные расчесы из-за сильного зуда. В зависимости от степени тяжести чесотки могут быть очаги пиококковой инфекции, которые чаще обнаруживаются в разгибательных зонах. На локтях имеются гнойные или кровянисто-гнойные корочки – симптом Арди.
Чесотка чистоплотных
Чесотка чистоплотных – это стертая форма заболевания, которая встречается у людей, имеющих нормальную иммунореактивность, вследствие чего не наблюдается аллергической реакции на присутствие клещей. Повышенное внимание личной гигиене, когда люди несколько раз в день принимают душ и меняют нательное и постельное белье так же способствуют стертости клинических проявлений при чесотке. Характеризуется единичными высыпаниями на груди и вокруг пупка, которые практически не мацерируются и не причиняют дискомфорта, лишь в ночное время отмечается зуд. Возможно появление геморрагических корочек.
Узловая чесотка
Узловая чесотка возникает в результате гиперергической реакции замедленного типа, которая развивается как ответ на продукты жизнедеятельности клеща. Узловая форма чесотки обычно является следствием нелеченой или неправильно леченой чесотки. Длительное течение болезни, реинвазии чесоточным клещом способствуют появлению зудящих красновато-коричневых узелков. Сыпь носит лентикулярный характер, узелки возникают под чесоточными ходами и расположены в типичных для высыпаний местах. Эта форма чесотки резистентна к различной противоскабиозной терапии, так как из-за плотных корочек лекарственные вещества практически не действуют на клеща.
Корковая чесотка
Корковая (норвежская) форма чесотки диагностируется в редких случаях у пациентов, которые имеют резко ослабленную иммунореактивность. Корковая чесотка является самой высокозаразной формой, так как в корках отмечается самая высокая концентрация клещей. Иммунодефицитные состояния, общие заболевания, при которых отмечается снижение иммунитета и истощение, длительная терапия кортикостероидами, цитостатиками и алкоголизм способствуют развитию корковой чесотки.
Клинически корковая чесотка характеризуется наличием серовато-грязных корок, имеющих тенденцию к наслоению друг на друга. Корки обычно разного размера и толщины, плотно спаяны между собой и подлежащими тканями, очень болезненны при удалении. После удаления корок обнажаются эрозии желтого цвета.
Поражаются разгибательные поверхности, тыльная часть кистей, локти, колени, межпальцевые промежутки, ягодицы, живот, ушные раковины, реже лицо и волосистая часть головы. На ладонях и подошвах развивается толстый гиперкератоз, который ограничивает свободу движений. Если поражаются ногтевые пластины, то они деформируются, крошатся, становятся утолщенными и изменяют цвет.
При неадекватном лечении или его отсутствии чесотка осложняется пиодермиями, микробной экземой и дерматитами различной природы.
Диагностика чесотки
Диагноз ставится дерматологом, терапевтом или инфекционистом на основании клинических данных и жалоб пациента. Наличие зуда, который усиливается в вечерне-ночное время и наличие характерных линейных расчесов, небольших папул и положительный симптом Арди позволяют заподозрить наличие чесотки. При осмотре контактных лиц выясняется, что большая часть имеет те же клинические проявления, имеются сведения о пребывании в эпидочаге чесотки.
Исследование на чесотку подтверждает наличие этого заболевания, но следует иметь в виду, что многие пациенты перед визитом к врачу тщательно моются, и потому клещи могут не обнаруживаться. К тому же, при образовании корок или в период низкой активности клещей, их концентрация снижается, поэтому при отсутствии клещей при микроскопии, но при наличии характерной клинической картины, начинают терапию чесотки.
Для того, чтобы повысить двигательную активность клещей, перед взятием материала кожу нагревают теплым стеклом или капают немного масла. Нанесение туши и анилиновых красителей помогает окрасить чесоточные ходы. В отдельных случаях, когда не удается обнаружить возбудителей чесотки, положительная динамика при назначении противоскабиозных препаратов является лечебно-диагностической процедурой. Такая диагностика называется ex juvantibus.
Лечение чесотки
При терапии чесотки вне зависимости от схемы, необходимо обрабатывать всю кожу, а не только пораженные участки, за исключением волосистой части головы (кроме случаев, когда чесотка локализуется и на коже головы). Мытье тела и смена нательного и постельного белья совершать только до и после лечения чесотки, во время терапии мытье тела запрещено.
Бензилбензоат, выпускаемый в виде эмульсий, является самым распространенным антискабиозным препаратом, так как он обладает малой токсичностью и высокой эффективностью. Перед применением необходимо вымыть все тело, потом обработать верхние конечности, нижние конечности и туловище за исключением волосистой части головы. Время втирания должно составлять не менее двух минут на каждую область. Производится смена нательного и постельного белья с двойным проглаживанием после стирки. Через два дня по той же схеме проводится повторный курс. Этим достигается воздействие на особи, которые находились в фазе личинок. При полном купировании эпидемического очага и отсутствии реинфицирования двойного курса Бензилбензоатом достаточно чтобы вылечить чесотку. После окончания лечения мебель, одежду необходимо обработать раствором антисептика или же УФ-облучением.
Аэрозольные препараты для лечения чесотки более просты в применении и их объема достаточно, чтобы обработать больного и контактных лиц, Существуют аэрозольные препараты, которыми можно лечить и детей. Их распыляют на 20-30 см от кожи, не оставляя свободных участков, через 12 часов проводят санобработку тела и эпидочага. Одного применения достаточно, но при осложненных формах чесотки процедуру рекомендовано повторить.
Линдан – препарат в виде крема, не имеющий цвета и запаха, при лечении чесотки его втирают ежедневно или два раза в день в кожу. Перед терапией и перед каждой обработкой линданом необходимо принимать душ. Такой метод лечения подходит тем, кто привык ежедневно принимать душ или ванну. Так же линдан выпускают в виде порошка для втирания в кожу и в виде шампуней. Однако детям и женщинам во время беременности и лактации лучше использовать специальный гель.
Лечение корковой формы чесотки имеет несколько особенностей. Перед антискабиозной терапией необходимо размягчение корок и их удаление. Обычно применяют мыльно-содовые ванны и кератолитические мази. После полного отторжения корок лечение проводят по обычной схеме, курсы повторяют до полного излечения. Кроме этого проводят коррекцию основного заболевания, которое стало причиной ослабления реактивности организма.
Профилактика чесотки заключается в своевременной ликвидации эпидочагов, назначении превентивной терапии. Регулярный осмотр детей в дошкольных и учебных учреждениях и соблюдение личной гигиены существенно снижают, но не исключают инфицирование чесоткой.
www.krasotaimedicina.ru

 Процесс лечения хронической чесотки должен проходить только под контролем дерматолога. Уже после двух подряд проявлений чесотки этот врач должен поставить больного на учет и предпринять все меры по лечению.
Процесс лечения хронической чесотки должен проходить только под контролем дерматолога. Уже после двух подряд проявлений чесотки этот врач должен поставить больного на учет и предпринять все меры по лечению. Не пренебрегать личной гигиеной: мыть руки после прогулки и контактов с бродячими животными, обрабатывать раны, особенно если они был получены на улице;
Не пренебрегать личной гигиеной: мыть руки после прогулки и контактов с бродячими животными, обрабатывать раны, особенно если они был получены на улице;