Системная склеродермия — причины, симптомы, диагностика и лечение
Системная склеродермия — диффузная патология соединительной ткани, для которой характерны фиброзно-склеротические изменения кожи, суставно-мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Общие сведения
Системная склеродермия – коллагеноз с полисиндромными проявлениями, в основе которого лежит прогрессирующий фибросклероз кожных покровов, опорно-двигательного аппарата, висцеральных органов и сосудов. Среди болезней соединительной ткани занимает второе место по частоте встречаемости после системной красной волчанки. Патология детально описана еще в ХVII в., однако общепринятый термин «склеродермия» был введен в употребление лишь в середине ХIХ столетия, а детальное изучение заболевания в рамках ревматологии началось с 40-50-х г.г. прошлого века. Распространенность системной склеродермии колеблется от 6 до 20 случаев на 1 млн. человек. Женское население заболевает в 3-6 раз чаще, чем мужское; основную долю пациентов составляют лица в возрасте 30-60 лет. Системная склеродермия имеет медленно прогрессирующее течение, со временем приводящее к утрате трудоспособности.
Причины
Точные представления о причинах системной склеродермии отсутствуют. Накопленные наблюдения позволяют лишь высказывать отдельные этиологические гипотезы. В пользу генетической детерминированности свидетельствуют факты семейной истории системной склеродермии, а также наличие у ближайших родственников других склеродермических болезней, коллагенозов (СКВ, ревматоидного артрита, синдрома Шегрена), микроангиопатий, кардиопатий и нефропатий неизвестного генеза. Выявлена ассоциация склеродермии с определенными антигенами и аллелями HLA-системы, определяющими иммунный ответ, что также свидетельствует о наличии генетического следа в генезе патологии.
Наряду с наследственной теорией, широко обсуждается роль инфекции, в первую очередь цитомегаловирусной. Некоторые пациенты связывают дебют заболевания с перенесенным гриппом или стрептококковой ангиной. Ряд наблюдений указывает на триггерную роль химических агентов: кварцевой и угольной пыли, растворителей, лекарственных средств (в частности, блеомицина и других цитостатиков). Доказано участие вибрационного воздействия, стресса, охлаждения и обморожения, травм в запуске иммунопатологических сдвигов при системной склеродермии. Фоном для развития системного склероза может служить гормональная перестройка, обусловленная пубертатом, родами, абортом, климаксом. У отдельных пациентов началу заболевания предшествуют операции (удаление зуба, тонзиллэктомия и др.) и вакцинация. Т. о., на основании имеющихся данных можно сделать вывод о мультифакториальном генезе системной склеродермии, сочетающем в себе сложное взаимодействие эндо- и экзогенных факторов с наследственной предрасположенностью.
Патогенетические механизмы системной склеродермии изучены лучше этиологии. Ключевую роль в них играют нарушения клеточного и гуморального иммунитета, приводящие к повышению числа CD4+ и В-лимфоцитов, и реакция гиперчувствительности, обусловливающая образование широкого спектра аутоантител (антинуклеарных, антицентромерных, анти-Scl-70, антинейтрофильных, антиэндотелиальных, цитоплазматических, АТ к соединительной ткани и др.) и циркулирующих иммунных комплексов. Подобная иммунная активация способствует гиперактивности фибробластов и повреждению сосудистого эндотелия. Специфика заболевания определяется генерализованным склерозом органов и тканей (кожи, костно-суставной и мышечной системы, ЖКТ, сердца, легких, почек) и развитием облитерирующей микроангиопатии. Рассмотренный механизм позволяет отнести системную склеродермию к аутоиммунным заболеваниям.
Классификация
На сегодняшний день термином «склеродермия» обозначается группа заболеваний со сходными патогенетическими механизмами, протекающих с локальным или генерализованным фиброзом соединительной ткани. С позиций международной клинической классификации выделяют следующие формы склеродермических болезней: системная склеродермия, очаговая склеродермия, отечная склеродермия (склередема Бушке), эозинофильный фасциит, индуцированная склеродермия, мультифокальный фиброз, псевдосклеродермия.
Системная склеродермия (диффузная или генерализованная склеродермия, прогрессирующий системный склероз) может протекать в нескольких клинических формах:
- Пресклеродермия не имеет дерматологических проявлений и сопровождается только феноменом Рейно.
- Для диффузной склеродермии патогномонично стремительное развитие, поражение кожи, сосудов, мышечно-суставного аппарата и внутренних органов в течение первого года заболевания.
- Лимитированная форма протекает с медленно развивающимися фиброзными изменениями, преимущественным поражением кожных покровов и поздним вовлечением внутренних органов.
- При склеродермии без склеродермы отмечаются только висцеральные и сосудистые синдромы без типичных кожных проявлений.
- Перекрестная форма может проявляться сочетанием системной склеродермии с дерматомиозитом, полимиозитом, СКВ, РА, васкулитами.
Системная склеродермия может протекать в хронической, подострой и острой форме. При хроническом течении на протяжении многих лет единственным указанием на заболевание служит синдром Рейно; другие типичные поражения развиваются постепенно и длительно. При подостром варианте системной склеродермии преобладает кожно-суставной (склеродермия, полиартрит, полимиозит) и висцеральный синдром (сердечно-легочный) при незначительных вазомоторных нарушениях. Острая форма патологии отличается стремительным (в течение 12 мес.) формированием системного фиброза и микрососудистых нарушений. Различают три степени активности системной склеродермии: I – минимальную, типичную для хронического варианта; II – умеренную, обычно встречающуюся при подостром процессе; III – максимальную, сопровождающую течение острой и иногда подострой форм.
Симптомы системной склеродермии
Клиническая специфика системной склеродермии заключается в полиморфности и полисиндромности проявлений. Варианты развития болезни могут варьировать от маловыраженных форм с относительно благоприятным прогнозом до быстропрогрессирующих диффузных поражений с ранним фатальным исходом. В дебюте системной склеродермии, еще до появления специфических поражений, отмечается потеря веса, слабость, субфебрилитет.
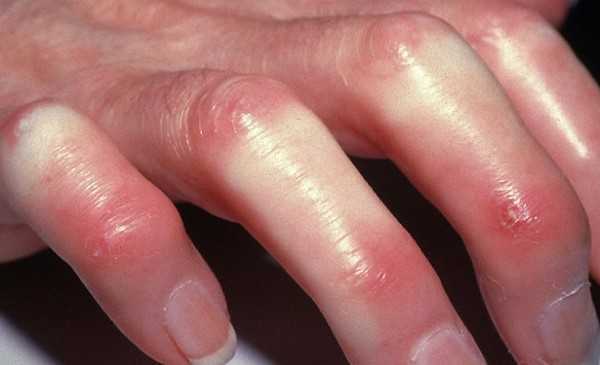
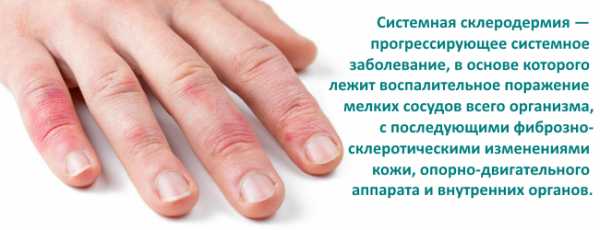
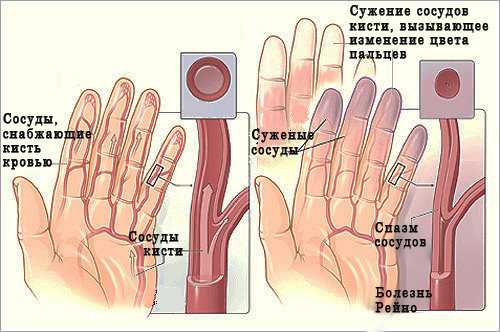
Наиболее ранним признаком заболевания служит синдром Рейно, характерный для 99% пациентов и протекающий с преходящими пароксизмами вазоспазма. Под воздействием стресса или охлаждения пальцы рук резко бледнеют, затем кожа приобретает синевато-фиолетовую окраску. Сосудистый спазм может сопровождаться чувством зябкости и онемения кистей. После разрешения вазоконстрикции наступает стадия реактивной гиперемии: кожа становится ярко-розовой, появляется ощущение ломоты и боли в пальцах. Феномена Рейно при склеродермии может носить системный характер, т. е. распространяться на сосуды кожи лица, языка, почек, сердца и др. органов.
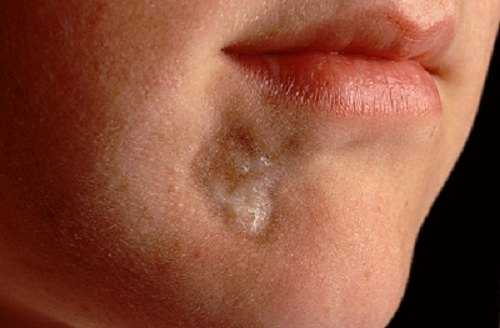
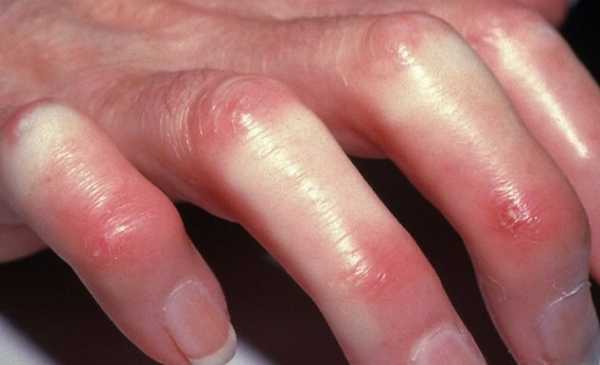
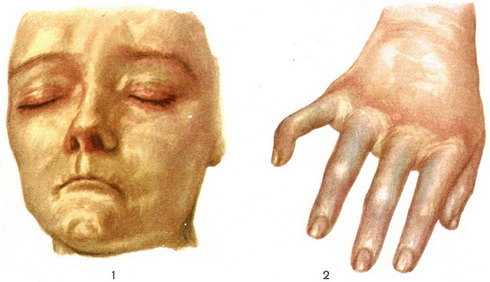
Кожный синдром присутствует у большинства больных системной склеродермией. В своей эволюции он проходит 3 фазы: воспалительного отека, уплотнения (индурации) и атрофии кожи. Начальную стадию характеризует появление плотного отека кожи рук и ног, сопровождающегося зудом. В дальнейшем развивается склеродактилия (утолщение кожи пальцев), образуются трофические язвы, деформируются ногти. Лобные и носогубные складки сглаживаются, в результате чего лицо приобретает маскообразное выражение. Вследствие атрофии сальных и потовых желез кожа становится сухой и грубой, лишенной волосяного покрова. Часто обнаруживаются телеангиэктазии, депигментация или гиперпигментация кожи, подкожные кальцинаты.
Мышечно-суставной синдром также часто сопутствует системной склеродермии. Типичны отечность и скованность суставов, артралгии – данный симптомокомплекс носит название склеродермического полиартрита. Вследствие уплотнения кожи формируются сгибательные контрактуры суставов, развиваются теносиновиты. Возможен остеолиз ногтевых фаланг, приводящий к укорочению пальцев. Поражение мышц при системной склеродермии протекает по типу полимиозита или невоспалительной миопатии.
Висцеральные поражения могут затрагивать ЖКТ (90% случаев), легкие (70%), сердце (10%), почки (5%). Со стороны органов пищеварения отмечается дисфагия, изжога, тошнота и рвота. Развивается рефлюкс-эзофагит, усугубляющийся образованием язв и стриктур пищевода. На этом фоне у больных системной склеродермией повышен риск формирования пищевода Барретта и аденокарциномы. При поражении тонкого кишечника возникает диарея, метеоризм, похудание; при вовлечении толстого кишечника – запоры и кишечная непроходимость.
Поражение легких при системной склеродермии может выражаться в виде пневмофиброза и легочной гипертензии. Оба синдрома проявляются непродуктивным кашлем, прогрессирующей экспираторной одышкой и дыхательной недостаточностью. Поражение легких служит ведущей причиной летальных исходов у больных системной склеродермией, поэтому расценивается как прогностически неблагоприятный фактор. При вовлечении сердца могут развиваться аритмии, перикардит (адгезивный или экссудативный), эндокардит, сердечная недостаточность.
Почечный синдром при системной склеродермии чаще протекает в форме латентной нефропатии с умеренными функциональными нарушениями. Однако у ряда больных в первое пятилетие от дебюта заболевания развивается грозное, потенциально летальное осложнение — острая склеродермическая почка, которая протекает с гиперренинемией, злокачественной артериальной гипертензией, тромбоцитопенией и гемолитической анемией, стремительно нарастающей почечной недостаточность. В числе прочих синдромальных проявлений системной склеродермии встречаются полиневропатия, синдром Шегрена, аутоиммунный тиреоидит, первичный билиарный цирроз печени и др.
Диагностика
Американской коллегией ревматологов разработаны критерии, на основании которых может быть выставлен диагноз системной склеродермии. Среди них выделяют большой критерий (проксимальная склеродермия — уплотнение кожи кистей рук, лица и туловища) и малые (склеродактилия, дигитальные рубчики, двусторонний пневмофиброз). При выявлении двух малых или одного большого признака клинический диагноз можно считать подтвержденным. Дифференциально-диагностические мероприятия проводятся как внутри группы склеродермических болезней, так и среди других системных заболеваний: синдрома Шегрена, полимиозита, дерматомиозита, облитерирующего тромбангиита и мн. др.
Общеклинические анализы малоинформативны, а выявляемые в них изменения – неспецифичны. Со стороны крови отмечается гипохромная анемия, лейкоцитопения или лейкоцитоз, умеренное увеличение СОЭ. В общем анализе мочи может выявляться протеинурия, лейкоцитурия, микрогематурия. Биохимические показатели указывают на признаки воспаления (повышение уровня серомукоида и фибриногена, СРБ, РФ). Наибольшее значение имеют результаты иммунологического обследования. При системной склеродермии в крови обнаруживаются склеродермические аутоантитела-маркеры: АТ к Scl-70 и антицентромерные АТ.
Среди инструментальных методик для ранней диагностики системной склеродермии наибольшую ценность представляет капилляроскопия ногтевого ложа, позволяющая выявить начальные признаки болезни. Для оценки состояния костной системы проводится рентгенография кистей. С целью выявления интерстициального пневмофиброза целесообразно выполнение рентгенографии и КТ легких. Для исследования ЖКТ назначают рентгенографию пищевода, рентгенографию пассажа бария по кишечнику. Электрокардиография и ЭхоКГ необходимы для выявления кардиогенных поражений и легочной гипертензии. Электромиография позволяет подтвердить миопатические изменения. Для гистологической верификации системной склеродермии проводится биопсия кожи, мышц, почек, легких, перикарда.
Лечение системной склеродермии
Лицам, страдающим системной склеродермией, следует избегать стрессовых факторов, вибрации, переохлаждения, инсоляции, контакта с бытовыми и производственными химическими агентами, отказаться от курения и употребления кофеина, приема сосудосуживающих средств. Фармакотерапия, ее дозировки и длительность зависят от клинической формы, активности и скорости прогрессирования заболевания, тяжести висцеральных поражений.
Патогенетическая терапия системной склеродермии проводится с использованием сосудистых, антифиброзных и иммуносупрессивных препаратов. Для предупреждения эпизодов сосудистого спазма и профилактики ишемических осложнений назначаются вазодилататоры (нифедипин, верапамил, дилтиазем, циннаризин и др.), антиагреганты (ацетилсалициловую кислоту, пентоксифиллин) и антикоагулянты (гепарин, варфарин). С целью подавления развития системного фиброза используется D-пеницилламин. Противовоспалительная терапия при системной склеродермии включает прием НПВП (ибупрофен, диклофенак, нимесулид) и глюкокортикоидов. Препараты данной группы помогают уменьшить признаки воспаления (миозита, артрита, тендосиновита) и иммунологическую активность. Для замедления прогрессирования системного фиброза может применяться метотрексат, циклоспорин, пульс-терапия циклофосфаном.
Симптоматическая терапия при системной склеродермии направлена на уменьшение расстройств пищеварения, сердечной недостаточности, легочной гипертензии. При развитии склеродермического почечного криза назначается каптоприл, эналаприл; в некоторых случаях может потребоваться проведение гемодиализа. Хирургическое лечение – грудная симпатэктомия — показано при осложненной форме синдрома Рейно.
Прогноз
Прогноз при системной склеродермии в целом неблагоприятный. Самая низкая пятилетняя выживаемость (30-70%) ассоциируется с диффузной формой. Предикторами неблагополучного прогноза выступают легочный и почечный синдромы, дебют болезни у пациентов старше 45 лет. Лимитированная форма и хроническое течение болезни имеют более благоприятный прогноз и лучшую выживаемость, при них возможно планирование беременности и благополучное родоразрешение. Пациенты с системной склеродермией подлежат диспансерному учету и наблюдению каждые 3–6 месяцев.
www.krasotaimedicina.ru
Системная склеродермия — симптомы, диагностика, лечение
Рассказывает Евгений Жиляев,
главный ревматолог Москвы, профессор, д.м.н., врач высшей категории.
Системная склеродермия – это медицинский термин обозначающий группу заболеваний соединительной ткани, которые характеризуются поражением кожи, сосудов и тканей внутренних органов.
Виды системной склеродермии
Выделяют 2 типа склеродермии: локализованную, которая поражает кожу и близлежащие ткани; и системную, при которой страдает не только кожа, но и внутренние органы (сердце, легкие, почки и желудочно-кишечный тракт). Причины развития заболевания не известны. Это заболевание не наследуется, но генетическая предрасположенность играет роль при воздействии факторов внешней среды (воздействие кремния, некоторых химических веществ, радиации или радиотерапии).
Симптомы системной склеродермии
Проявления заболевания разнообразны и могут варьироваться в зависимости от локализации процесса.
Для склеродермии характерны изменения кожи, сначала в виде припухлости, а затем в виде ее истончения и уплотнения. Кожа выглядит натянутой, блестящей (вощёной), более темной, чем здоровые участки, может беспокоить зуд. В некоторых случаях изменения ограничиваются кожей пальцев рук, реже ног (склеродактилия). При поражении кожи головы заостряются черты лица (тонкие губы, «птичий» нос, истончение ушных раковин), формируются вертикальные складки вокруг рта (кисетный рот), лицо становится похожим на маску. Из-за снижения эластичности и разрастания фиброзной ткани суставы теряют свою подвижность, формируются контрактуры (ограничение амплитуды движений в суставах).
К частым проявлениям заболевания относят феномен Рейно, при котором в результате спазма мелких кровеносных сосудов пальцы рук и ног меняют свой окрас. Классически описывается трехфазность этого явления, в первую фазу пальцы бледнеют, во вторую — синеют, а в заключении краснеют. Но в реальной жизни такой строгой последовательности может не наблюдаться. Провоцирующим фактором является холод, иногда также и эмоциональное напряжение.
При длительном течении склеродермии нередко наблюдается кальциноз (отложения кальция в коже и подкожных структурах), который локализуется преимущественно в области кистей, предплечий, локтевых и коленных суставов.
Вовлечение в процесс пищевода приводит к нарушению его функции. Развивается рефлюкс — заброс желудочного содержимого в пищевод. Это повреждает слизистую пищевода, что в итоге приводит к рубцеванию и сужению пищевода (стриктура). В этом случае пациента беспокоит изжога, боль за грудиной, он испытывает затруднения при глотании пищи. Перестройка клеток эпителия пищевода повышает риск злокачественного новообразования — аденокарциномы пищевода. Поражение кишечника проявляется нарушением процессов пищеварения и проявляется в виде диареи, боли в животе, потери массы тела, анемии и общей слабости.
Поражение ткани легких приводит к появлению признаков дыхательной недостаточности (одышка, чувство нехватки воздуха). Повышается давление в легочной артерии, развивается состояние, называемое легочная гипертензия. Это значительно увеличивает нагрузку на сердце и приводит к его дисфункции. Другое серьезное осложнение заболевания – сердечные аритмии.
Не менее опасным является поражение ткани почек с развитием злокачественной артериальной гипертензии и острой почечной недостаточности.
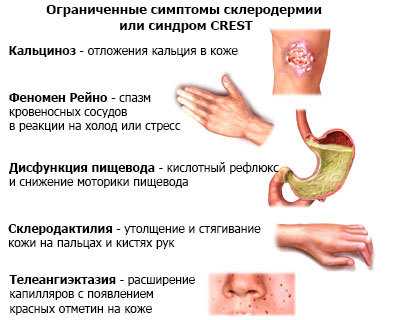
CREST — синдром это комплекс проявлений ограниченной склеродермии. Это аббревиатура, где каждая буква обозначает определенный симптом. C — Кальциноз — с англ. Саlcinosis, R — Рейно (феномен) — с англ. Raynaud’s phenomenon, E – дисфункция пищевода — с англ. esophageal dysmotility, S — Склеродактилия — с англ. Sclerodactyly, T — Телеангиоэктазия — с англ. Telangiectasias.
Диагностика системной склеродермии
Диагноз устанавливается на основании клинических проявлений болезни, биопсии пораженных участков, капилляроскопии, лабораторных исследований. В ряде случаев целесообразно проведение таких исследований как эзофагогастроскопия, компьютерная томография органов грудной клетки, эхокардиография, биопсии почек. Почти у 100% пациентов с системной склеродермией и у большинства с локализованной в крови обнаруживается антинуклеарный фактор, у 25-30% антитела к центромерам, у 20-30% антитела топоизомеразе I (антиген Scl-70), у 20-30% антитела к РНК-полимеразам I, II, III, в некоторых случаях выявляются антитела к антигенам Ro/SS-A и La/SS-B. Менее специфичные изменения можно обнаружить в общем анализе крови (анемия).
Лечение системной склеродермии
На сегодняшний день заболевание не излечимо. Терапия в большинстве случаев проводится симптоматически в зависимости от распространенности и локализации процесса, а также выраженности симптомов.
Пациенты с диффузным поражением кожи, интерстициальным процессом в легких, миокардитом, миозитом получают иммуносупрессивную терапию (циклофосфомид, азатиоприн, анти-CD20 терапия, метотрексат). Цель такого лечения — замедлить прогрессию и снизить тяжесть осложнений системной склеродермии.
При лечении феномена Рейно особенно важным являются отказ от курения, исключение пребывания на холоде (ношение варежек и перчаток), профилактика эмоционального перенапряжения, отказ от употребления определенных лекарственных средств (амфетамин, эрготамин, настойки трав, содержащие эфедру, некоторые средства, использующиеся для лечения дефицита внимания и др.). В лечебных целях используются препараты из группы блокаторов кальциевых каналов, а при их неэффективности ингибиторы фосфодиэстеразы, аналоги простациклина, блокаторы эндотелиновых рецепторов.
В виду разнообразия проявлений заболевания подбор терапии должен осуществляться только лечащим врачом. Специалист составляет индивидуальный терапевтический план для каждого пациента.
Преимущества Европейского медицинского центра (ЕМС)
1. Амбулаторное наблюдение ревматологом терапевтической клиники, купирование симптомов и подбор оптимальной терапии. В команде врачей ЕМС главный ревматолог г. Москвы, профессор Евгений Валерьевич Жиляев.
2. Широкие диагностические возможности: инструментальные и лабораторные методы обследования. Консультации специалистов смежных специальностей при необходимости.
3. В сложных случаях организуется консилиум из профильных специалистов для выработки наиболее оптимальной тактики лечения.
4. Возможность госпитализации для проведения обследования и лечения в комфортабельном стационаре ЕМС.
5. Экстренная и неотложная помощь в клинике, вызов врача на дом по Москве и Московской области (до 50 км от МКАД).
Автор: Евгений Жиляев, главный ревматолог Москвы, профессор, д.м.н., врач высшей категории.
www.emcmos.ru
Склеродермия: симптомы, диагностика, лечение
Причины
Причины заболевания неизвестны. Считается, что склеродермия развивается под влиянием некоторых внешних факторов у людей с определенными генетическими нарушениями. К внешним факторам, способным провоцировать развитие склеродермии, относятся
- ретровирусы (в первую очередь цитомегаловирусы),
- кварцевая и каменноугольная пыль,
- органические растворители,
- винилхлорид,
- некоторые лекарственные средства (блеомицин и ряд других препаратов, применяемых для химиотерапии).
Проявления склеродермии
Как системное заболевание, склеродермия характеризуется одновременным поражением кожи, сосудов, костно-мышечной системы и внутренних органов, включая сердце, легкие, почки и желудочно-кишечный тракт.
Характерным ранним признаком склеродермии является синдром Рейно — преходящие эпизоды спазма сосудов кожи конечностей под воздействием холода или при эмоциональном стрессе. Клинически синдром Рейно проявляется четко очерченными участками изменения окраски пальцев кистей. В начале приступа сосудистого спазма пальцы кистей приобретают бледную окраску, которая в течение нескольких минут сменяется на синевато-фиолетовый оттенок. После разрешения спазма и восстановления кровотока наступает покраснение кожи и кожа становится интенсивно розового цвета.
У некоторых больных приступы сосудистого спазма сопровождаются ощущением замерзания кистей, онемением или нарушением чувствительности. В фазе покраснения кожи пациенты могут чувствовать боль в пальцах кистей.
Сосудистому спазму могут подвергаться также сосуды кожи лица и других участков. В этих случаях наблюдаются характерные изменения окраски кончика носа, губ и ушных раковин, над коленными суставами.
Наиболее специфичным признаком склеродермии является поражение кожи в виде ее утолщения и уплотнения, которые наблюдаются у подавляющего большинства больных. Выраженность и распространенность уплотнения кожи различаются у отдельных больных, но уплотнение кожи при склеродермии всегда начинается с пальцев кистей, а в дальнейшем может распространяться дальше на конечности и туловище.
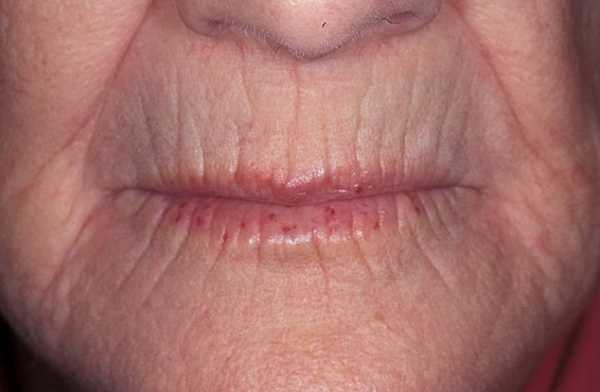
Одновременно с пальцами кистей часто наблюдается поражение кожи лица, в результате которого сглаживаются носогубные и лобные складки, истончается красная кайма губ, вокруг которых появляются радиальные морщинки.
При длительном наблюдении отмечается стадийность поражения кожи: отек, уплотнение, истончение. Уплотнение кожи имеет склонность к прогрессированию в первые 3–5 лет болезни. В более поздние сроки болезни кожа становится менее плотной и уплотнение остается только на пальцах кистей.
Часто признаком склеродермиии служит интенсивное окрашивание кожи, ограниченное или распространенное, с участками гипо- или депигментации («соль с перцем»).
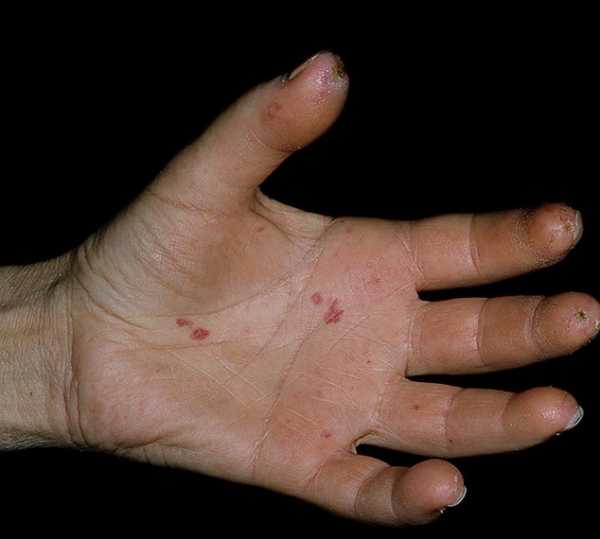
Характерным признаком являются язвы на пальцах, которые могут быть резко болезненными. Язвенные поражения кожи наблюдаются и на других участках, подвергающихся механическим воздействиям: над локтевыми и коленными суставами, в области лодыжек и пяток.
Как результат нарушения кровообращения появляются рубчики на пальцах, точечные участки истончения кожи («крысиный укус»). Рубчики на пальцах могут возникать и после заживления язв. Вследствие гибели волосяных фолликулов, потовых и сальных желез кожа в местах уплотнения становится сухой и шершавой, лишается волосяного покрова.
Суставные боли и утренняя скованность являются частым проявлением склеродермии, особенно на ранних этапах болезни.
Результатом нарушения кровообращения является разрушение ногтевых фаланг, проявляющееся укорочением и деформацией пальцев рук.
Поражение мышц может приводить к развитию мышечной слабости.
Поражение желудочно-кишечного тракта развивается у 90% больных склеродермией. Поражение пищевода проявляется нарушением глотания, стойкой изжогой, которая усиливается после приема пищи. Поражение желудка и двенадцатиперстной кишки проявляется болями в животе, метеоризмом. Поражение тонкого кишечника чаще протекает бессимптомно, но при выраженных изменениях развивается синдром нарушенного кишечного всасывания с диареей, метеоризмом и потерей веса. Следствием поражения толстого кишечника становятся запоры.
Поражение легких развивается более чем у 70% больных склеродермией и проявляется нарастающей одышкой и стойким кашлем.
К другим распространенным проявлениям склеродермии относятся синдром Шегрена (20%) и поражение щитовидной железы (тиреоидит Хасимото или тиреодит Де Кервена), ведущее к сниженю функций щитовидной железы.
Диагностика
Приблизительно в половине случаев наблюдается повышение СОЭ более 20 мм/ч. С такой же частотой выявляются признаки воспалительной активности при склеродермии: повышение содержания фибриногена и серомукоида; реже наблюдается повышение показателей С-реактивного белка.
У 10–20% больных выявляется анемия, причиной которой могут быть дефицит железа и витамина В12, поражение почек или непосредственно костного мозга. Большое значение имеет выявление специфичных для склеродермии аутоантител.
Среди множества инструментальных методов исследования важную роль играет капилляроскопия ногтевого ложа. Методы исследования микроциркуляции, такие, как лазер-допплер-флоуметрия, плетизмография и другие, имеют второстепенное значение в диагностике склеродермии ввиду значительной вариабельности результатов.
Лечение склеродермии
Терапию всегда назначают индивидуально, в зависимости от формы и течения заболевания, характера и степени поражений. Учитывая прогрессирующее в большинстве случаев течение болезни, важно обратить внимание пациента на необходимость постоянного врачебного наблюдения и регулярного обследования для раннего выявления признаков прогрессирования болезни и возможной коррекции терапии.
Терапия проводится с целью:
- профилактики и лечения сосудистых осложнений;
- подавления прогрессирования фиброза кожи и внутренних органов;
- воздействия на иммуновоспалительные механизмы склеродермии;
- профилактики и лечения поражений внутренних органов.
Больным необходимо сократить время пребывания на солнце, избегать длительного воздействия холода, местного воздействия вибрации. Для уменьшения частоты и интенсивности приступов сосудистого спазма рекомендуется ношение теплой одежды, в том числе сохраняющего тепло нижнего белья, головных уборов, шерстяных носков и варежек (вместо перчаток). С этой же целью больному советуют прекратить курение, отказаться от потребления кофе и кофеинсодержащих напитков.
Основными направлениями медикаментозного лечения склеродермии являются сосудистая, антифиброзная и иммуноподавляющая терапия.
Сосудистая терапия проводится с целью уменьшения частоты и интенсивности эпизодов синдрома Рейно и улучшения текучести крови и включает применение сосудорасширяющих препаратов, а также препаратов, влияющих на вязкость крови и склеивание тромбоцитов.
Наиболее эффективными сосудорасширяющими средствами являются блокаторы кальциевых каналов (верапамил, галлопамил, нифедипин, амлодипин, никардипин, исрадипин, лацидипин, нимодипин, нитрендипин, риодипин, фелодипин, дилтиазем, циннаризин, флунаризин).
Препаратом выбора является нифедипин (синонимы: кальцигард ретард, кордафен, кордипин, нифедекс, нифекард), эффективная суточная доза которого составляет 30–60 мг в три или четыре приема. Нифедипин значительно уменьшает частоту и интенсивность, а в некоторых случаях и длительность эпизодов сосудистого спазма.
Приблизительно у 1/3 больных при лечении нифедипином развиваются характерные для большинства побочные эффекты, среди которых наиболее часто встречаются учащение сердцебиения, головная боль, головокружение, покраснение лица и отеки голеней.
В последнее время все шире используются формы нифедипина длительного действия (кальцигард ретард, кордипин ретард), которые создают относительно постоянную концентрацию препарата в крови и тем самым уменьшают колебания артериального давления и связанные с этим побочные воздействия.
При непереносимости нифедипина возможно назначение других препарат
www.diagnos.ru
причины, симптомы, диагностика и лечение
Склеродермия – это заболевание из группы системных болезней соединительной ткани, которое характеризуется нарушением микроциркуляции, воспалением, фиброзом. У пациентов отмечается плотный отек и индурация кожи лица, пальцев рук, иногда кистей, стоп, туловища. Пальцы теряют подвижность, развиваются контрактуры суставов, лицо приобретает маскообразный вид. При системном характере патологического процесса помимо кожи поражаются внутренние органы с формированием полиорганной недостаточности. Диагностика основана на данных осмотра, лабораторных и инструментальных тестов. Лечение предполагает назначение препаратов, замедляющих фиброзирование и нарушения трофики.
Общие сведения
Первое упоминание болезни относится к 1643 году. Термин «склеродермия», который дословно переводится как «твердая кожа», появился в 1847 году. Характерное для синдрома Рейно описание окраски кожных покровов и температуры пальцев было сделано в 1862 году. Распространенность патологии в европейских странах составляет порядка 250 случаев на 1 млн. населения. Дебют возможен в любом возрасте, но чаще всего патология диагностируется в возрастном диапазоне 30-60 лет. 75% от общего числа взрослых заболевших – пациентки женского пола в возрасте 55-60 лет. Описаны случаи развития склеродермии у новорожденных.
Причины склеродермии
До настоящего времени исследователям не удалось выявить отдельные значимые причинные факторы развития заболевания. Считается, что в основе патологии лежит сочетание целого ряда неблагоприятных внешних и внутренних воздействий. Специалисты в сфере ревматологии выделяют следующие основные причины возникновения склеродермии:
- Генетическую предрасположенность. В научной литературе описаны семейные случаи болезни. У заболевших обнаружено нестабильное строение хромосом, наличие определенных генов главного комплекса гистосовместимости, которые приводят к выработке специфических антител к элементам соединительной ткани, клеткам внутренней выстилки сосудов.
- Физические, химические воздействия. Нарушения могут быть вызваны длительным воздействием вибрации, низких температур. Негативное влияние оказывают химические соединения, которые поступают в организм человека с продуктами питания, при контакте со средствами бытовой химии, токсическими веществами на производстве.
- Дефекты иммунного ответа. Описаны эпизоды развития очаговой склеродермии после введения вакцин и сывороток, переливания крови и ее отдельных компонентов, перенесенных острых инфекционных заболеваний (туберкулез, скарлатина, рожа, дифтерия). В ответ на проникновение чужеродных агентов начинают синтезироваться агрессивные аутоантитела.
Патогенез
Основными звеньями патогенеза склеродермии являются нарушения в работе иммунной системы, избыточное развитие соединительной ткани, прогрессирующие нарушения кровообращения. В тканях активизируется синтез интерлейкинов, происходит накопление антител к клеткам соединительной ткани и интимы сосудов. Повреждение провоцирует развитие мукоидного набухания внутренней оболочки сосудов, активное деление гладкомышечных клеток, замедление тока крови, тромбозы.
Нарушение кровообращения является причиной прогрессирующей ишемии тканей. Активированные тучные клетки в дерме вырабатывают гистамин и трансформированный фактор роста, происходит активная пролиферация фибробластов, избыточный синтез коллагена. Быстрый рост соединительной ткани является причиной фиброза. Вследствие замещения паренхимы органов рубцовой тканью развивается органная недостаточность.
Классификация
Признаки заболевания многообразны. Они объединяются в отдельные синдромы: кожный, мышечно-суставный, висцеральный. Характер течения болезни, перечень органов, вовлеченных в воспалительный процесс, наличие осложнений определяют состояние пациента, эффективное лечение, прогноз для жизни больного. Выделяют две основные формы склеродермии:
- Ограниченная (локализованная). Характеризуется появлением очагов склероза и воспаления в коже, подлежащих тканях без вовлечения внутренних органов.
- Системная. Развивается полисиндромное заболевание с типичными вазоспастическими нарушениями, поражением кожи, опорно-двигательного аппарата, внутренних органов.
Симптомы склеродермии
Очаговая склеродермия отличается от системной характерным видом кожных элементов (папул, пятен), более мягким и длительным течением, мало влияет на продолжительность жизни пациента. Признаки локализованной склеродермии появляются на фоне полного здоровья и не нарушают самочувствия заболевшего. При системной форме начальные проявления болезни носят неспецифический характер: без видимой причины повышается температура, снижается вес тела.
95% пациентов имеют синдром Рейно (синдром ознобления), при котором под воздействием низкой температуры, сильных эмоций или спонтанно происходит последовательное побеление, цианоз, покраснение кожи пальцев конечностей. Синдром Рейно в течение длительного времени может быть единственным проявлением болезни. Признаки кожных и органных нарушений, как правило, появляются спустя годы после появления симптомов ознобления.
Поражение кожи проходит стадии плотного отека, индурации и атрофии. Преимущественная локализация очагов – лицо, кисти рук. Кожные покровы на лице уплотняются и натягиваются, вокруг рта появляются кисетообразные морщины. Человек постепенно теряет способность выражать эмоции посредством мимики, лицо приобретает вид неподвижной маски. Прогрессирование склеродактилии приводит к ограничению подвижности пальцев.
Склеродермические изменения развиваются одновременно с трофическими нарушениями. У больного деформируются, становятся тонкими и ломкими ногти, выпадают волосы на голове и теле, образуются участки изъязвлений, гнойники. Признаки длительной ишемии тканей – язвы по типу «крысиного укуса» на кончиках пальцев, некрозы кожи, остеолиз ногтевых фаланг, который проявляется укорочением пальцев.
Спазм сосудов обуславливает возникновение мигренеподобных головных болей. При системном процессе нарушение микроциркуляции наблюдается во внутренних органах: печени, почках, легких, сердечной мышце. Ишемия органов провоцирует прогрессирующее нарушение их функций, что сопровождается типичными симптомами: снижением толерантности к физической нагрузке при поражении сердечных клапанов, одышкой при дыхательной недостаточности и т. д.
Суставной синдром при системном поражении соединительной ткани проявляется полиартралгиями, периартритом с формированием контрактур. Часто воспаление распространяется на скелетные мышцы, развивается миозит. Характерные признаки заболевания в области суставов пальцев – кальцинаты, которые вскрываются с выделением наружу крошковатой белой массы.
Осложнения
У 70% пациентов с системным характером поражений диагностируется вовлечение в патологический процесс органов дыхания. Признаки поражения миокарда имеются у 85% больных с системной формой склеродермии. В 30% случаев хроническая сердечная недостаточность становится причиной смерти. Развитие истинной склеродермической почки ведет к почечной недостаточности.
Вероятность возникновения осложнений при локализованной склеродермии относительно мала, определяется разновидностью патологического процесса. У больных гемиатрофией Парри-Ромберга обнаруживаются неврологические и офтальмологические осложнения. Грубые контрактуры суставов при пансклеротической очаговой склеродермии нарушают подвижность конечностей и приводят к инвалидизации.
Диагностика
Поражение практически всех органов и систем при склеродермии вынуждает ревматолога использовать весь перечень имеющихся в клинике инструментальных и лабораторных тестов. Для постановки диагноза, проведения дифференциальной диагностики склеродермии с заболеваниями склеродермической группы, определения стадии патологического процесса используют:
- Кожный счет Роднана. Степень индурации при попытке собрать кожу в складку варьируется от минимальной до выраженной, при которой кожные покровы имеют доскообразную плотность. Периодически повторяя тест, ревматолог может оценить динамику заболевания, корректировать проводимое лечение.
- Лабораторные анализы. В пользу склеродермии свидетельствует наличие в сыворотке крови антицентромерных антител, антител к топоизомеразе. Изменения в биохимическом анализе крови позволяют судить о сохранности функции печени и почек. Показатели общего анализа свидетельствуют об активности воспалительного процесса.
- Инструментальные исследования. Рентген кистей и стоп визуализирует кальцинаты, являющиеся важным диагностическим признаком патологии. Обнаружить изменения в миокарде, поражение клапанов дает возможность УЗИ сердца. Фиброзирование в почках, легких, печени заметно на рентгенограммах, полученных при проведении КТ или МРТ.
- Функциональные пробы. Степень нарушения работы дыхательной системы дает возможность установить спирография. Снижение переносимости физической нагрузки при панкардите выявляется по результатам тредмил-теста или тест 6-минутной ходьбы.
- Исследование биоптатов кожи. Выполняется микроскопическое исследование образцов с целью проведения дифдиагностики склеродермии. Очаги некроза в полученных образцах свидетельствуют о системной диффузной форме заболевания, которая отличается стремительным течением.
Лечение склеродермии
Исследования по созданию препаратов для лечения аутоиммунных заболеваний пока не увенчались успехом. Терапия склеродермии проводится с использованием лекарств, которые замедляют процесс фиброзирования тканей, улучшают микроциркуляцию, уменьшают выраженность воспаления. Эффективность лечения во многом определяется клинической формой основного заболевания, наличием сопутствующей патологии, приверженности заболевшего лечению.
Терапевтическое лечение
Терапия локализованных и системных форм осуществляются с применением одних и тех же групп препаратов. Признаки осложнений со стороны внутренних органов требуют проведения симптоматического лечения, направленного на коррекцию нарушенных функций организма. Терапевтическое лечение склеродермии включает применение следующих групп лекарств:
- Антифиброзные средства. D-пеницилламин является препаратом выбора у пациентов с фиброзами внутренних органов, диффузной индурацией кожи, быстропрогрессирующей формой склеродермии. Лекарство подавляет активность фибробластов, препятствует синтезу избыточного количества соединительнотканных волокон. Лечение проводится длительно.
- Противовоспалительные препараты. Лихорадка, мышечные и суставные синдромы являются показанием для назначения нестероидных противовоспалительных препаратов. Для повышения эффекта могут использоваться глюкокортикостероиды короткими курсами. При поражении легких лечение гормонами длительное.
- Вазодилататоры и дезагреганты. Артериальным вазодилатирующим эффектом обладают блокаторы кальциевых каналов, что позволяет с успехом применять их у больных с легочной гипертензией. Уменьшить признаки ознобления дают возможность инфузии дезагрегантов. Курсовое лечение назначается по мере необходимости.
- Ферменты. Пациентам с контрактурами и распространенной индурацией мягких тканей показано лечение гиалуронидазой. Способы введения определяются стоящими перед врачом задачами. Выполняются внутримышечные и подкожные инъекции, электрофорез и аппликации препарата на кожу в области пораженных суставов.
Хирургическое лечение
Операция считается целесообразной в случаях, когда возможности консервативного лечения исчерпаны, но их эффект оказался неудовлетворительным. Любое хирургическое вмешательство требует подготовки, поскольку нарушение функции внутренних органов может привести к развитию послеоперационных осложнений. К числу основных операций, проводимых при склеродермии, можно отнести:
- Симпатэктомию. Пересечение нервных стволов, ответственных за тонус сосудов верхних конечностей показано в случаях осложненного течения синдрома Рейно. Назначается пациентам, у которых на фоне трофических нарушений появляются длительно незаживающие очаги некроза, язвы.
- Хирургическое удаление контрактур. Нарушение подвижности конечностей обусловлено разрастанием рубцовой ткани в области крупных суставов. Во время вмешательства хирург удаляет фиброзные разрастания, что обеспечивает пациенту свободу движений, способность к самообслуживанию, трудоспособность.
- Пластические операции. Патологические очаги на лице и открытых участках тела являются заметным косметическим недостатком, причиной асимметрии. После удаления таких очагов выполняется закрытие образовавшихся дефектов перемещенными кожными лоскутами.
Физиотерапевтическое лечение
При склеродермии показаны воздействия, которые восстанавливают микроциркуляцию и обменные процессы в тканях. Выбор подходящих физиотерапевтических процедур определяется имеющимися признаками заболевания, проводимым терапевтическим или хирургическим лечением, его эффективностью. Больным склеродермией повторными курсами назначают:
- Сеансы ПУВА-терапии. Уменьшить плотность индурированных участков позволяет облучение кожи ультрафиолетом после предварительного приема фотосенсибилизирующих препаратов. Лекарства, повышающие чувствительность кожи к ультрафиолету, принимаются перорально или наносятся локально на кожу.
- Низкоинтенсивное лазерное облучение крови. Методика предполагает одновременное применение лазерного излучения и препарата ридостина, который вводится внутримышечно. Используется в комплексном лечении больных, способствует нормализации основных иммунологических показателей, уменьшению интоксикации.
Профилактика и прогноз
Прогноз в отношении выздоровления и жизни определяется формой склеродермии. Очаговые кожные признаки не вызывают дискомфорта и не сказываются на самочувствии заболевшего, хорошо поддаются лечению. Пятилетняя выживаемость больных системным склеродермическим поражением составляет от 30 до 70%, а терапия может лишь замедлить прогрессирование болезни и облегчить состояние пациента.
Этиология склеродермии является предметом дискуссий, поэтому способы профилактики заболевания не разработаны. Снизить вероятность развития патологии позволяет уменьшение вредных воздействий внешней среды: отказ от пагубных привычек, смена работы, связанной с профессиональными вредностями, прекращение бесконтрольного применения лекарственных препаратов.
www.krasotaimedicina.ru
Системная склеродермия: причины, симптомы и лечение
Системная склеродермия – заболевание, поражающее соединительную ткань, а она в свою очередь является опорным каркасом всех внутренних органов. От недуга зачастую страдают лица от 30 до 40 лет, у представительниц женского пола он диагностируется чаще, нежели у мужчин.
Что касается причин формирования болезни, то они остаются не до конца изученными. Клиницисты предполагают, что в качестве пускового механизма могут служить аутоиммунные процессы или ослабление иммунной системы человеческого организма.
Склеродермия имеет характерную симптоматику, которую сложно игнорировать. Типичными признаками у ребёнка или взрослого можно считать уплотнение кожи, развитие синдрома Рейно, маскообразное лицо, а также множественные изменения внутренних органов, в частности пищевода и лёгочной ткани.
Диагноз «системная склеродермия» ставится на основании информации, полученной в ходе лабораторно-инструментальных обследований, физикального осмотра и консультирования специалистов из узких областей медицины. Лечить недуг следует консервативными методиками, а именно приёмом лекарств, физиотерапевтическими процедурами, ЛФК и диетой.
В международной классификации заболеваний патология имеет собственное значение – код по МКБ-10 – М34.
Этиология
Системная склеродермия у детей и взрослых считается одной из самых распространённых аутоиммунных болезней, которая носит приобретённый характер – она уступает лишь системной красной волчанке. Точная причина развития подобного хронического нарушения соединительной ткани в настоящее время неизвестна.
Однако благодаря тому, что в последнее время развивается молекулярная биология, клиницисты смогли составить ряд предрасполагающих факторов, которые в значительной степени повышают вероятность развития подобного заболевания.
В формировании такого патологического процесса принимают участие:
- генетическая предрасположенность, а также наличие у одного из ближайших родственников коллагеноза, ревматоидного артрита, синдрома Шегрена, кардиопатий, нефропатий и микроангиопатий неясной природы;
- протекание воспалений в организме;
- неблагоприятные условия окружающей среды;
- присутствие в истории болезни вирусных инфекций острого течения – сюда стоит отнести заражение вирусом герпеса или ретровирусом;
- профессиональные вредности – это работа, при которой человек вынужден постоянно контактировать с различными химическими веществами, бензином или кремниевой пылью;
- нерациональное питание – основную роль играет потребление некачественных продуктов, в частности растительного масла;
- длительное переохлаждение или перегрев организма;
- предрасположенность к аллергическим реакциям;
- бесконтрольное применение медикаментов, например, цитостатиков.
Помимо этого, не исключается вероятность того, что на возникновение такой болезни могут повлиять:
Заболевание может быть диагностировано у любого человека, но наиболее часто его проявление наблюдается у представительниц женского пола среднего возраста.
Классификация
По форме протекания патологического процесса системная склеродермия бывает:
- диффузной или генерализованной – для такого типа характерно распространённое поражение кожи на конечностях, лице и туловище. Помимо этого, наблюдается синдром Рейно, который развивается либо в одно время с нарушением структуры кожи, либо сразу же после этого, а также происходит раннее поражение внутренних органов;
- лимитированной – отличается продолжительным изолированным течением синдрома Рейно, при котором поражаются кровеносные сосуды. Через довольно продолжительный промежуток времени присоединятся патологии внутренних органов. Кожный покров вовлечён ограниченно – изменения наблюдаются на лице, кистях и стопах;
- перекрёстной – это сочетание симптоматики подобного недуга с иными ревматологическими болезнями;
- висцеральной – в таких ситуациях происходит поражение внутренних органов;
- ювенильной – о такой форме говорят в тех ситуациях, когда подобный диагноз ставят детям.
Отдельно стоит выделить такое состояние, как пресклеродермия – оно не имеет кожных нарушений, может проявляться лишь синдромом Рейно.
По характеру течения недуг делится на:
- хронический – на протяжении большого количества лет единственным клиническим признаком выступает синдром Рейно, остальные типичные симптомы развиваются медленно;
- подострый – основу симптоматики составляет кожно-суставный и висцеральный синдром;
- острый – это стремительное течение, при котором на протяжении 12 месяцев происходит поражение кожи, суставов и внутренних органов.
По активности различают несколько стадий системной склеродермии:
- минимальная – характерна для хронического протекания;
- умеренная – зачастую встречается при подостром течении;
- максимальная – сопровождает острую форму, реже подострую.
Симптоматика
Особенностью течения системной склеродермии выступает её полисиндромность – это означает, что то, как проявляется болезнь, будет зависеть от того, какой сегмент вовлечён в патологический процесс.
Самым ранним признаком выступает синдром Рейно, который обнаруживается у 99% пациентов, которым впоследствии поставят подобный диагноз. Специфика такого нарушения заключается в том, что симптомы выражаются только под воздействием холода или стресса, при этом может наблюдаться:
- резкая бледность пальцев верхних конечностей;
- синевато-фиолетовый оттенок кожи;
- онемение кистей;
- ломота и боль в пальцах.
Примечательно то, что при системной склеродермии вышеуказанные проявления можно отнести не только к пальцам рук, но также к коже лица, языку, почкам, пищеводу и другим внутренним органам.
В случаях вовлечения в патологию кожного покрова будут присутствовать такие симптомы:
- плотная отёчность – при этом кожу почти невозможно собрать в складку, а при механическом воздействии появляется ямка, которая долго не проходит. Также отмечается разглаживание морщин и слабовыраженная мимика. Движение руками резко ограничено;
- изменение оттенка – происходит чередование областей с повышенной пигментацией и участков с её полным отсутствием, а также появление «сосудистых звёздочек»;
- формирование на слизистых оболочках участков атрофии;
- дряблость и морщинистость кожи;
- возникновение складок вокруг рта, что затрудняет его полное открытие.
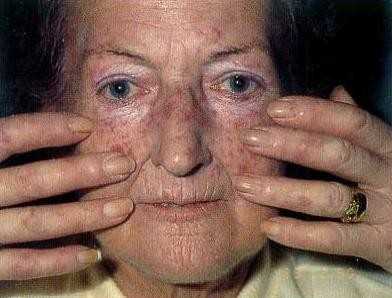
Маскообразное лицо при системной склеродермии
При поражении опорно-двигательного аппарата имеют место такие признаки системной склеродермии:
- боли в суставах и мышцах;
- утренняя скованность и ограниченность движений;
- деформация пальцев;
- разрушение ногтевых пластин;
- скопление солей кальция в пальцах верхних конечностей, что выражается в виде белых очагов, окружающих сустав.
Если при системной склеродермии произошло поражение лёгких, то это может иметь вид:
При вовлечении в патологию сердца происходит развитие таких патологических процессов:
- уплотнение сердечной мышцы;
- перикардита;
- эндокардита;
- болевого синдрома в зоне сердца;
- учащённое сердцебиение;
- одышка;
- нарушение функционирования сердца.
Поражение почек характеризуется:
- повышением АД;
- снижением количества выделяемой за сутки урины, в некоторых случаях отмечается её полное отсутствие;
- нарастанием почечной недостаточности;
- увеличением уровня белка в моче;
- нарушением остроты зрения;
- периодами потери сознания.
О том, что заболевание перешло на ЖКТ говорят такие признаки:
- нарушение процесса глотания;
- отрыжка и изжога;
- образование язв на стенках пищевода;
- понижение перистальтики кишечника;
- расстройство стула;
- тяжесть и дискомфорт в животе.
Иногда болезнь может распространиться на нервную систему, и тогда будут проявляться следующие симптомы системной склеродермии:
- сильные боли в руках и ногах;
- нарушение чувствительности кожного покрова на верхних и нижних конечностях.
Помимо этого, патология может поразить эндокринную систему, отчего формируется дисфункция щитовидной железы.
Отёк кистей при системной склеродермии
Диагностика
Чтобы поставить правильный диагноз, необходим целый комплекс диагностических мероприятий, поскольку в патологический процесс могут быть вовлечены различные сегменты.
В первую очередь ревматолог должен:
- изучить историю болезни пациента и его близких родственников;
- собрать и проанализировать жизненный анамнез больного;
- провести тщательный физикальный осмотр – для оценивания состояния кожи и суставов. Сюда также стоит отнести прослушивание человека при помощи фонендоскопа;
- детально опросить пациента – для выяснения того, как началась болезнь и как она протекает. Это даст возможность определить стадию прогрессирования.
Лабораторные методы диагностики малоинформативны, поскольку отклонения от нормы будут слабо выраженными. Тем не менее требуется выполнение:
- общеклинического и биохимического анализа крови;
- иммунологических исследований;
- общего анализа урины.
Инструментальная диагностика системной склеродермии может включать в себя:
- рентгенографию костей, пищевода, кишечника и лёгких;
- ЭКГ и ЭхоКГ;
- КТ и МРТ;
- электромиографию;
- капилляроскопию;
- УЗИ сердца;
- биопсию кожи, мышц, лёгочной ткани, почек и перикарда.

Процедура капилляроскопия
Помимо этого, потребуется консультация гастроэнтеролога и дерматолога, эндокринолога и невролога, а также нефролога и терапевта.
Лечение
В настоящее время полностью избавиться от склеродермии невозможно. Лечение направлено на купирование признаков, ликвидацию последствий изменения внутренних органов, а также предупреждение развития осложнений. Схема терапии недуга, прежде всего, зависит от его разновидности, степени поражения внутренних органов и тяжести выраженности симптоматики.
В терапии могут применяться такие группы медикаментов:
- ферментные вещества;
- противовоспалительные средства;
- болеутоляющие и сосудорасширяющие препараты;
- иммуномодуляторы и витаминные комплексы;
- глюкокортикостероидные гормоны;
- цитостатики и средства для улучшения циркуляции крови.
Лечение системной склеродермии лекарственными препаратами должно дополняться:
- диетотерапией;
- физиотерапевтическими процедурами – наиболее распространёнными из них являются сульфидные и радоновые ванны;
- лечебной физкультурой, назначаемой лечащим врачом в индивидуальном порядке для каждого пациента;
- применением рецептов народной медицины.
Диета предусматривает соблюдение таких правил:
- полное исключение из рациона твёрдой пищи;
- обогащение меню растительными волокнами;
- потребление большого количества витаминов и минералов;
- высокая калорийность блюд;
- уменьшение количества потребляемой соли;
- обильный питьевой режим.
Все рекомендации относительно питания предоставляет только лечащий врач.
Устранение склеродермии народными средствами предусматривает приготовление целебных мазей и отваров на основе:
- сока алоэ:
- полыни и полевого хвоща;
- лабазника и зверобоя;
- медуницы и спорыша;
- крапивы и тысячелистника;
- ромашки и клевера;
- перечной мяты и корня одуванчика;
- листьев малины и брусники.
При тяжёлом протекании может потребоваться гемодиализ и грудная симпатэктомия.
Профилактика и прогноз
Поскольку причины возникновения системной склеродермии полностью неизвестны, то профилактические мероприятия основываются на общих рекомендациях, среди которых:
- отказ от вредных привычек;
- избегание стрессов, переохлаждений и перегрева;
- правильное и сбалансированное питание;
- своевременное лечение любых инфекционных процессов;
- регулярное прохождение полного медицинского осмотра.
Прогноз болезни зачастую неблагоприятный – пятилетняя выживаемость наблюдается лишь в 30% случаев. Летальный исход наступает на фоне почечной, дыхательной и сердечной недостаточности. Также высокий риск смерти отмечается у тех, у кого заболевание было диагностировано в возрасте старше сорока пяти лет.
Более благоприятным прогнозом обладает хроническая и лимитированная системная склеродермия. Что касается беременности, то примерно в 20% она заканчивается выкидышем.
simptomer.ru
Склеродермия: симптомы, виды и лечение
Довольно редким заболеванием, с которым люди не так часто сталкиваются, является склеродермия. Этот недуг характеризуется большой выработкой коллагена, в результате чего наблюдается уплотнение соединительных тканей и кожи. Заболеванию подвержены все люди без исключения, вне зависимости от пола и возраста, но представительницы женского пола страдают от него в несколько раз чаще. Болезнь не заразна, не передается при тактильном контакте или воздушно-капельным путем. Но она приносит много неудобств и дискомфорта, мешает нормальной жизнедеятельности пациента. Для диагностирования заболевания применяются специальные тесты, которые дают возможность дифференцировать склеродермию от других дерматологических недугов. Для лечения используются медикаментозные и физиотерапевтические методы. Подробнее о заболевании, его причинах, симптомах и лечении вы можете узнать, ознакомившись с приведенной ниже информацией.
Что такое болезнь склеродермия?
Склеродермия – это болезнь, которая поражает соединительные ткани и кожи, приводит к сужению кровеносных сосудов в результате чрезмерного синтеза организмом коллагена. Недуг поражает всех без исключения, но женщины страдают гораздо чаще, нежели представители сильного пола.
Причины развития заболевания
Достоверно причины развития склеродермии не известны, несмотря на многолетние изучения болезни и пациентов с таким диагнозом. Мнения касательно предпосылок развития разделились, одни ученые считают, что болезнь развивается под воздействием внешних факторов, другие уверены, что дело в генетической особенности или наличии некоторых предшествующих заболеваний.
К наиболее вероятным причинам развития склеродермии относится:
- Частое вдыхание загрязненного воздуха, особенно с высоким содержание каменноугольной и кварцевой пыли.
- Воздействие на организм химических веществ (органические растворители, винилхлорид), а также медикаментов, которые применяются при онкологических заболеваниях.
- Ретровирусы.
- Переохлаждение организма.
- Хронические инфекционные заболевания.
- Нарушение функционирования щитовидной железы.
- Патологические изменения в работе иммунной системы.
Симптомы склеродермии и ее виды
Склеродермия – это системное заболевание, которое может одновременно поражать кожу, соединительные ткани, кровеносные сосуды, мышцы, кости и внутренние органы (в том числе почки, печень, сердце, желудок и кишечник).
Одним из проявлений склеродермии является синдром Рейна – спазмы сосудов, которые возникают под воздействием стресса или переохлаждения конечностей. Для данного явления характерно изменение цветового окраса кожи в области, где происходит спазм. Кроме того, синдром Рейна сопровождается ощущением замерзания и онемением.
Другим симптомом склеродермии является утолщение дермы, которое наблюдается у 95% пациентом с таким диагнозом. Прежде всего это проявляется на пальцах и кистях рук, прогрессируя, склерозирование распространяется на руки и туловище. Нередко поражаются и участки на коже лица, что провоцирует изменение внешности, поскольку сглаживаются лобные и нос-губные складки, уменьшается красная кайма губ.
Окрашивание кожи также является признаком склеродермии, которое может локализоваться на отдельных участках или распространятся на большую площадь.
Специфическим признаком считается появление язвочек на пальцах рук, которые сопровождаются болезненными ощущениям. Такие образования могут возникать на других участках кожи, особенно тех, которые подвергаются механическому воздействию (локти рук, колени, стопы).
Часто пациентов сопровождают боли в суставах, особенно на начальных стадиях недуга. Склеродермия поражает и мышцы, что провоцирует появление слабости.
В 90 % случаев при диагностировании склеродермии выявляется поражение желудочно-кишечного тракта (пищевода, желудка, кишечника). В таком случае характерны особенные симптомы: изжога, болезненное глотание, боли в животе, повышенное газообразование, диарея или запор и резкая потеря веса.
Зачастую у пациентов наблюдается поражение щитовидной железы, что нарушает гормональный фон и и вызывает повышенную выработку коллагена.
Виды склеродермии:
- Ограниченная – болезнь имеет доброкачественный характер и проявляется отеками кожи, появлением уплотнений и склерозированием на небольших участках. Последующие этапы сопровождаются атрофией тканей и появлением пигментации.
- Линейная склеродермия характеризуется появлением на коже уплотнений в виде длинных полос. Как правило, это проявляется на ногах, лице и голове. Болезнь имеет благоприятный исход и в большинстве случае заканчивается выздоровлением.
- Бляшечная склеродермия проявляется желтоватыми пятнами на коже, которые окружает розовый ободок. С течением времени, они уплотняются и становятся похожими на бляшки. В большинстве случае болезнь имеет приятный исход и практически не прогрессирует.

- Системная склеродермия поражает не только кожные покровы, но и мышцы, опорно-двигательный аппарат, внутренние органы и соединительную ткань. Для такой формы характерно сужение сосудов, что может привести к некрозу тканей.

Методы диагностики склеродермии
Диагностировать склеродермию самостоятельно крайне сложно, поскольку ее проявление схоже с многими другими заболеваниями кожи и соединительных тканей. Поставить точный диагноз способен только врач после проведения ряда обследований. Диагностические методы включают:
- Осмотр пораженной ткани врачом. Сбор анамнеза и опрос пациента о наличии других симптомов. Как правило, больные обращаются к таким специалистам: дерматолог, ревматолог, гастроэнтеролог или терапевту.

- Анализ крови. Так, при склеродермии в большинстве случаев наблюдается повышение СОЭ до 20 мм/ч и выше. Кроме того, нередко выявляется снижение гемоглобина и дефицит витамина В12.
- Биохимический анализ крови. Важным является выявление специальных антител в крови.
- Капилляроскопия ногтевого ложа.
- Специальные исследования – плетизмография и другие.
- Проведение биопсии кожи.
Лечение склеродермии
Для успешного лечения крайне важно, как можно раньше начать правильное лечение. Некоторые формы болезни (линейная, ограниченная) могут пройти самостоятельно, а вот системная требует длительной терапии. Выбор лечения зависит от формы склродермии, ее запущенности и сопутствующих заболеваний.
Применение медикаментозных препаратов:
- Антифиброзные лекарства (Дуицифон, Купренил). Такие препараты рекомендованы для приема в течение нескольких лет (минимум 3).
- Глюкокортикостероиды.
- Противовоспалительные препараты (Ибупрофен, Диклофенак, Мелоксикам и другие).
- Ферментативные препараты.
- Иммуносупрессоры – медикаменты, укрепляющие иммунитет и подавляющие аутоиммунные процессы, которые способствуют развитию склеродермии.
- Сосудорасширяющие лекарства, которые нормализуют кровообращение и расширяют кровеносные сосуды. К наиболее популярным лекарствам относится: Нимодипин, Фелодипин, Галлопамил, Кордипин, Нифедекс и другие.

Физиотерапевтические методы лечения склеродермии:
- Массаж конечностей или тех областей тела, где склеродермия выражена особенно ярко.
- Электрофорез с диметилсульфоксидом помогает снять боль, улучшает выносливость мышц и подвижность опорно-двигательного аппарата.
- Лазеротерапия и ультрафиолетовые лучи – это косметические процедуры, которые помогают улучшить состояние кожи и убрать эстетические дефекты.
- Ванны с сероводородом или углекислотой.

Общие рекомендации по лечению:
- Сохранение конечностей в тепле.
- Избегание длительного пребывания под открытым солнцем.
- Отказ от вредных привычек, в частности, от курения, которое провоцирует спазмы.
- Минимизация употребления кофе и других напитков с его высокой концентрацией.
Инновационным методом лечения является введение донорских стволовых клеток, которые усиливают защитные силы организма и помогает бороться с заболеваниями. Они усиливают регенерацию тканей, снимает спазмы сосудов и восстанавливает отмершие нервные клетки.
Крайним случаем является ампутация пальцев или конечностей. Это необходимо при появлении некроза или гангрены.
Склеродермия провоцирует нарушение нормальной жизнедеятельности, вызывает дискомфорт, боли и другие неприятные симптомы. Некоторые формы проходят самостоятельно, другие же требуют длительного лечения. Терапию может назначить только врач после тщательного обследования и точной постановки диагноза. Запущенная форма болезни может спровоцировать развитие осложнений, что только усугубит ситуацию.
Вконтакте
Google+
24doctor.info
Системная склеродермия
Определение. Системная склеродермия (СС) или системный склероз — диффузное заболевание соединительной ткани с фиброзно-склеротическими изменениями кожи и внутренних органов, васкулитом мелких сосудов в форме облитерирующего эндартериита.
МКБ 10: М 34 – Системный склероз.
М34.0 – Прогрессирующий системный склероз.
М34.1 – Синдром CR(E)ST.
Этиология. Заболеванию предшествует инфекция неизвестным РНК-содержащим вирусом, длительный профессиональный контакт с поливинилхлоридом, работа в условиях интенсивной вибрации. К заболеванию предрасположены лица с антигенами гистосовместимости HLA типа B35 и Cw4. У подавляющего большинства больных СС имеют место хромосомные аберрации — разрывы хроматид, кольцевые хромосомы и др.
Патогенез. В результате воздействия на эндотелиальные клетки этиологического фактора, возникает иммуннопатологическая реакция. Т-лимфоциты, сенсибилизированные к антигенам поврежденных эндотелиоцитов, продуцируют лимфокины, стимулирующие макрофагальную систему. В свою очередь монокины стимулированных макрофагов еще в большей степени повреждают эндотелий и одновременно стимулируют функцию фибробластов. Возникает порочный иммунновоспалительный круг. Поврежденные стенки мелких сосудов мышечного типа становятся гиперчувствительными к вазоконстрикторным влияниям. Формируются патогенетические механизмы вазоспастического ишемического синдрома Рейно. Активный фиброгенез в сосудистой стенке ведет к уменьшению просвета и облитерации пораженных сосудов. В результате сходных иммунновоспалительных реакций, нарушения кровообращения в мелких сосудах, возникает интерстициальный отек тканей, стимуляция тканевых фибробластов с последующим необратимым склерозом кожи и внутренних органов. В зависимости от характера иммунных сдвигов формируются различные варианты заболевания. Появление в крови антител к Scl-70 (Scleroderma-70) связано с диффузной формой СС. Антитела к центромерам типичны для CREST-синдрома. Нуклеарные антитела – для склеродермического поражения почек и перекрестного (overlap) синдрома с дерматомиозитом-полимиозитом. Ограниченная и диффузная формы СС патогенетически существенно различаются:
Ограниченная (лимитированная) форма СС известна как CREST-синдром. Его признаками являются кальциноз (Calcinosis), синдром Рейно (Reynaud), нарушения перистальтики пищевода (Esophageal motility disorders), склеродактилия (Sclerodactilya), телеангиэктазии (Teleangiectasia). Характерны патологические изменения главным образом кожи лица и пальцев кистей рук дистальнее пястнофалангового сустава. Это сравнительно доброкачественный вариант заболевания. Повреждения внутренних органов бывают редко, а если и возникают, то протекают легче, чем при диффузной форме СС.
Диффузная форма СС (прогрессирующий системный склероз) характеризуется склеротическими изменениями кожи верхних конечностей проксимальнее пястнофаланговых суставов, других участков тела, вплоть до всей его поверхности. Поражения внутренних органов возникают раньше, чем при ограниченной форме. В патологический процесс вовлекается больше органов и тканевых структур. Особенно часто и тяжело поражаются почки и легкие.
Клиническая картина. Заболевание может протекать в острой, подострой, хронической формах.
Острая форма диффузной СС характеризуется быстрым, в течение менее одного года развитием всех этапов поражения кожи. Одновременно появляются и достигают своего кульминационного развития поражения внутренних органов, в первую очередь почек, легких. В течение всего периода болезни выявляются максимальные отклонения показателей общего, биохимического анализов крови, демонстрирующих высокую активность патологического процесса.
При подостром течении заболевание разворачивается в относительно медленном темпе, но с присутствием всех типичных для диффузной СС поражений кожи, вазомоторных расстройств, поражений внутренних органов. Отмечаются отклонения лабораторных и биохимических показателей, отражающие умеренную активность патологического процесса.
Хроническое течение СС характеризуется постепенным началом, медленным прогрессированием в течение длительного времени. Чаще всего формируется ограниченная форма болезни – CREST-синдром. Клинически значимых поражений внутренних органов, отклонений лабораторных и биохимических показателей обычно не наблюдается. С течением времени у больных могут появиться симптомы гипертензии малого круга, обусловленной облитерирующим эндартериитом легочной артерии и ее ветвей, признаки фиброза легких.
В типичных случаях СС начинается с патологических изменений кожи. Больные замечают появление у себя болезненного утолщения кожи пальцев обеих кистей (отечная фаза). Затем кожа уплотняется (индуративная фаза). Возникающий в дальнейшем склероз вызывает ее истончение (атрофическая фаза).
Склерозированая кожа становятся гладкой, блестящей, натянутой, очень сухой. Ее нельзя взять в складку, так как она спаяна с подлежащими фасциями, надкостницей, периартикулярными структурами. Исчезает пушковый волос. Деформируются ногти. На истонченной коже рук легко возникают и медленно заживают травматические повреждения, спонтанные изъязвления, гнойнички. Появляются телеангиоэктазии.
Ни с чем нельзя спутать очень характерное для СС поражение кожи лица. Лицо становится амимичным, маскообразным, неестественно блестящим, неравномерно пигментированным, часто с багровыми очагами телеангиоэктазий. Нос заостряется в виде птичьего клюва. Появляется «удивленный» взгляд, так как склеротическое стягивание кожи лба и щек широко раскрывает глазные щели, затрудняет моргание. Ротовая щель сужается. Кожа вокруг рта сжимается с формированием не расправляющихся радиальных складок, напоминая форму «кисета».
При лимитированной форме СС поражения ограничиваются только кожей пальцев рук и лица. При диффузной форме отечные, индуративно-склеротические изменения постепенно распространяется на грудь, спину, ноги, все тело.
Поражение кожи груди и спины создает у больного ощущение корсета, мешающего дыхательным движениям грудной клетки. Тотальный склероз всех кожных покровов формирует картину псевдомумификации больного – феномен «живых мощей».
Одновременно с кожными покровами могут поражаться слизистые оболочки. Больные нередко указывают на появившиеся у них на сухость, отсутствие слюны во рту, рези в глазах, невозможность плакать. Часто эти жалобы свидетельствуют о формировании у больного СС «сухого» синдрома Шегрена.
Вместе с отечно-индуративными изменениями кожи, а в отдельных случаях и до кожных поражений может сформироваться ангиоспастический синдром Рейно. Больных начинают беспокоить приступы внезапнй бледности, онемения пальцев рук, реже ног, кончиков носа, ушей после воздействия холода, на фоне эмоций, и даже без явных причин. Бледность вскоре переходит в яркую гиперемию, умеренную отечность с появлением вначале болей, а затем ощущений пульсирующего жара. Отсутствие синдрома Рейно обычно ассоциируется с формированием у больного тяжелого склеродермического поражения почек
Суставной синдром также относится к ранним проявлениям СС. Он может ограничиваться полиартралгиями без поражения суставов и околосуставных структур. В некоторых случаях это симметричный фиброзирующий склеродермический полиартрит мелких суставов кистей с жалобами на скованность и боли. Для него характерны вначале экссудативные, а затем пролиферативные изменениями как при ревматоидном артрите. Может также сформироваться склеродермический псевдоартрит, характеризующийся ограничениями подвижности суставов, вызванными не поражением суставных поверхностей, а сращениями капсулы сустава и сухожилий мышц с индуративно измененной или склерозированной кожей. Нередко суставной синдром сочетается с остеолизом, укорочением концевых фаланг пальцев – склеродактилией. Могут сформироваться синдром карпального канала с парастезиями среднего и указательного пальцев кисти рук, болями, распространяющимися вверх по предплечью до локтя, сгибательные контрактуры кисти.
Мышечная слабость характерна для диффузной формы СС. Ее причинами являются диффузная мышечная атрофия, невоспалительный мышечный фиброз. В некоторых случаях это проявление воспалительной миопатии, идентичной возникающей у больных с дерматомиозитом-полимиозитом (перекрестный синдром).
Подкожные кальцинаты обнаруживаются главным образом при лимитированной СС (CREST-синдром), и только у небольшого числа больных с диффузной формой заболевания. Кальцинаты чаще располагаются в местах естественной травматизации – кончики пальцев кистей рук, наружная поверхность локтей, колен – синдром Тибьерже-Вайссенбаха.
Нарушения глотания при СС обусловлены нарушениями структуры стенки и моторной функции пищевода. У больных СС гладкая мускулатура нижней трети пищевода замещается коллагеном. Поперечно-полосатая мускулатура верхней трети пищевода обычно не поражается. Возникает стеноз нижних отделов пищевода и компенсаторное расширение верхних. Изменяется структура слизистой пищевода — метаплазия Беретта. Вследствие гастроэзофагального рефлюкса часто возникает эрозивный рефлюкс-эзофагит, развиваются язвы пищевода, постязвенные стриктуры пищеводно-желудочного соустья. Возможны атония и дилятация желудка, двенадцатиперстной кишки. При возникновении диффузного фиброза желудка может нарушаться всасывание железа с формированием сидеропениического синдрома. Нередко развивается атония, дилятация тонкой кишки. Фиброз стенки тонкой кишки проявляется синдромом мальабсорбции. Поражение толстой кишки приводит к дивертикулезу, проявляется запорами.
У больных с лимитированной формой заболевания в виде CREST-синдрома иногда может сформироваться первичный билиарный цирроз печени, первым симптомом которого может быть «беспричинный» зуд кожных покровов.
У больных с диффузной СС поражение легких в виде базального, а затем диффузного пневмофиброза проявляется прогрессирующей легочной недостаточностью. Больные жалуются на постоянную одышку, усиливающуюся при физической активности. Может возникать сухой плеврит с болями в грудной клетке, шумом трения плевры. У больных с лимитированной СС при формировании облитерирующего эндартериита легочной артерии и ее ветвей возникает легочная гипертензия с перегрузкой правых отделов сердца.
Диффузная форма СС иногда осложняется поражением сердца. Миокардит, миокардиальный фиброз, ишемия миокарда обусловленная облитерирующим васкулитом коронарных артерий, фиброз створок митрального клапана с формированием его недостаточности могут стать причиной декомпенсации гемодинамики.
Поражение почек характерно для диффузной формы СС. Патология почек является своеобразной альтернативной синдрома Рейно. Для склеродермической почки характерно поражение сосудов, гломерул, канальцев, интерстициальных тканей. По клиническим проявлениям склеродермическая почка не отличается от гломерулонефрита, протекающего с артериальной гипертензией, мочевым синдромом в виде протеинурии, гематурии. Прогрессирующее снижение клубочковой фильтрации приводит к ХПН. В результате облитерирующего фиброза междольковых артерий в сочетании с каким-либо сосудосуживающим воздействием (переохлаждение, кровопотеря и др.) могут произойти кортикальные некрозы почки с клиникой острой почечной недостаточности — склеродермический почечный криз.
Поражение нервной системы обусловлено облитерирующим васкулитом мозговых артерий. Спастические приступы с вовлечением внутричерепных артерий, как одно из проявлений синдрома Рейно, могут вызывать судорожные припадки, психозы, преходящий гемипарез.
Для диффузной формы СС характерно поражение щитовидной железы в виде аутоиммунного тиреоидита, фиброзной атрофии органа.
Диагностика.
Общий анализ крови: может быть нормальным. Иногда признаки умеренной гипохромной анемии, небольшого лейкоцитоза или лейкопении. Бывает увеличенной СОЭ.
Общий анализ мочи: протеинурия, при ХПН – снижение удельного веса мочи. Увеличена экскреция оскипролина — признак нарушенного метаболизма коллагена.
Биохимический анализ крови: может быть нормальным. Активный процесс сопровождается увеличением содержания фибриногена, альфа-2- и гамма-глобулинов, серомукоида, гаптоглобинов, оксипролина.
Иммунологический анализ: специфические аутоантитела к Scl-70 при диффузной форме СС, аутоантитела к центромерам при лимитированной форме заболевания, нуклеарные антитела при поражении почек, перекрестном синдроме СС-дерматомиозит-полимиозит. У большей части больных выявляется ревматоидный фактор, в отдельных случаях единичные LE-клетки.
Биопсия кожно-мышечного лоскута: облитерирующий васкулит мелких сосудов, фиброзно-склеротические изменения.
Пункционная биопсия щитовидной железы: выявление морфологических признаков аутоиммунного тиреоидита, васкулита мелких сосудов, фиброзной артрофии органа.
Рентгенологическое исследование: кальцинаты в тканях концевых фаланг пальцев, локтевых, коленных суставов; остеолиз дистальных фаланг пальцев кисти; остеопороз, сужение суставной щели, иногда анкилоз пораженных суставов. Грудная клетка — межплевральные спайки, базальный, диффузный, нередко кистозный (ячеистое легкое) пневмофиброз.
ЭКГ: признаки миокардиодистрофии, ишемии, крупноочагового кардиосклероза с нарушениями проводимости, возбудимости, гипертрофии миокарда левых желудочка и предсердия при сформировавшейся недостаточности митрального клапана.
Эхокардиография: верификация митрального порока, нарушений сократительной функции миокарда, дилятации камер сердца.
Ультразвуковое исследование: выявление структурных признаков двустороннего диффузного поражения почек, характерного для нефрита, свидетельств аутоиммунного тиреоидита, фиброзной атрофии щитовидной железы, в отдельных случаях признаков билиарного цирроза печени.
Клинические критерии Американской ревматологической ассоциации для распознавания системной склеродермии:
Проксимальная склеродерма – двустороннее, симметричное утолщение, уплотнение, индурация, склероз дермы пальцев, кожи конечностей проксимально от пястно-фаланговых и плюсне-фаланговых суставов, вовлечение в патологический процесс кожных покровов лица, шеи, грудной клетки, живота.
Склеродактилия – индурация, склероз, остеолиз концевых фаланг, деформация пальцев кистей рук;
Рубцы, дефекты тканей на подушечках пальцев кистей рук;
Базальный легочный фиброз с двух сторон.
Для диагноза СС у больного должны присутствовать либо «большой», либо, по меньшей мере, два «малых» критерия.
Клинико-лабораторные признаки активности индуративно-склеротического процесса у больных СС:
0 ст. – отсутствие активности.
I ст. – минимальная активность. Умеренные трофические нарушения, артралгии, вазоспастический синдром Рейно, СОЭ до 20 мм/час.
II ст. – умеренная активность. Артралгии и/или артрит, адгезивный плеврит, симптомы кардиосклероза, СОЭ – 20-35 мм/час.
III ст. – высокая активность. Лихорадка, полиартрит с эрозивными поражениями, крупноочаговый или диффузный кардиосклероз, недостаточность митрального клапана, склеродермическая почка. СОЭ превышает 35 мм/час.
Дифференциальный диагноз. Проводится в первую очередь с очаговой склеродермией, другими диффузными заболеваниями соединительной ткани – ревматоидным артритом, системной красной волчанкой, дерматомиозитом-полимиозитом.
Различают бляшечную, каплевидную, кольцевидную, линейную формы очаговой (местной) склеродермии. В отличие от лимитированной и диффузной форм СС при очаговой склеродермии в патологический процесс не вовлекаются кожные покровы пальцев рук и лица. Отсутствуют системные проявления заболевания.
Ревматоидный артрит и СС легче разграничить при формировании у больных СС суставного синдрома в виде псевдоартрита с индуративно-склеротическим поражением периартикулярных кожных покровов. Рентгенологически в этих случаях нет серьезных поражений самого сустава. Однако и при СС, и при ревматоидном артрите может возникать симметричный полиартрит мелких суставов кистей рук, с характерной скованностью, тенденцией к анкилозированию. При таких обстоятельствах дифференциации заболеваний в пользу СС помогает выявление симптомов индуративного, а затем склеротического поражения кожи пальцев рук, лица, а при диффузной форме СС — кожи других участков тела. Для СС характерно поражение легких (пневмофиброз), почек (нефрит с артериальной гипертензией, ХПН), чего не бывает у больных ревматоидным артритом.
Дифференциальная диагностика с системной красной волчанкой основана на выявлении специфических для СС поражений кожных покровов. При волчанке в отличие от СС полиартрит доброкачественный, никогда не приводит к деформациям, анкилозированию суставов. Волчаночный псевдоартрит — синдром Жакку — артропатия со стойкими деформациями суставов за счет поражения сухожилий, связок. Она протекает без эрозивного артрита. Отличается от склеродермического псевдоартрита отсутствием сращения суставной сумки с индуративно измененной или склерозированной кожей над пораженным суставом. Диффузную форму заболевания можно отграничить от системной красной волчанки по присутствию в крови специфичных для СС аутоантител к антигену Scl-70.
Для СС в отличие от дерматомиозита-полимиозита характерны индуративные и склеротические поражения кожи, вторичная умеренно выраженная миопатия. При дерматомиозите-полимиозите в крови выявляются высокие показатели активности креатинфосфокиназы, чего не бывает при классических вариантах СС. Если же имеет место сочетание симптомов СС с признаками дерматомиозита-полимиозита, то следует рассматривать вероятность диагноза перекрестного (overlap) синдрома системного поражения соединительной ткани.
План обследования.
Общий анализ крови.
Общий анализ мочи.
Содержание оксипролина в моче.
Биохимический анализ крови: фибриноген, общий белок и фракции, серомукоид, гаптоглобины, оксипролин.
Иммунологический анализ: аутоантитела к Scl-70, аутоантитела к центромерам, антинуклеарные антитела, ревматоидный фактор, LE-клетки, ЦИК.
Биопсия кожно-мышечного лоскута.
Тонкоигольная биопсия щитовидной железы.
Рентгенологическое исследование кистей рук, пораженных локтевых, коленных суставов.
Рентгенография грудной клетки.
ЭКГ.
Эхокардиография.
Ультразвуковое исследование органов брюшной полости, почек, щитовидной железы.
Лечение. Тактика лечения подразумевает выполнение следующих воздействий на организм больного:
Торможение активности облитерирующего эндартериита мелких сосудов, склерозирования кожи, фиброза внутренних органов.
Симптоматическое лечение болевого (артралгии, миалгии) и других синдромов, нарушенных функций внутренних органов.
Для подавления избыточного коллагенообразования у больных с активным воспалительным процессом, подостром течении СС назначается:
D-пенициламин (купренил) перорально по 0,15-0,2 в сутки 2 недели. Затем дозировку повышают на 0,3 каждую неделю до достижения максимальной — 1,5-1,8 г/сутки. Если прием D-пенициламина сопровождается появлением кожных высыпаний, его дозу уменьшают и добавляют к лечению преднизолон – 10-15 мг/сутки внутрь. Появление на фоне такого лечения нарастающей протеинурии является основанием для полной отмены D-пенициламина.
Для снижения активности механизмов синтеза коллагена, особенно при неэффективности или возникновении противопоказаний для D-пенициламина, можно применить:
колхицин – 0,5 мг/сутки (3,5 мг в неделю) с постепенным повышением дозы до 1-1,5 мг/сутки (около 10 мг в неделю). Препарат можно принимать в течение полутора-четырех лет подряд.
При диффузной форме СС с выраженными и тяжелыми системными проявлениями целесообразно применить иммуносупрессивные дозы глюкокортикоидов и цитостатиков.
преднизолон перорально по 20-30 мг/сутки до достижения клинического эффекта. Затем дозировку препарата медленно уменьшают до поддерживающей – 5-7,5 мг/сутки, которую рекомендуют принимать в течение 1 года.
При отсутствии эффекта, возникновении побочных реакций на прием больших доз глюкокортикоидов, используют цитостатики:
Азатиоприн перорально 150-200 мг/сутки в сочетании с пероральным приемом 15-20 мг/сутки преднизолона в течение 2-3 месяцев.
При хроническом течении СС с преимущественно кожными проявлениями, минимальной активности фиброзирующего процесса, следует назначать аминохинолиновые препараты:
Плаквенил 0,2 – 1-2 таблетки в день в течение 6-12 месяцев.
Делагил 0,25 – 1-2 таблетки в день в течение 6-12 месяцев.
Симптоматические средства предназначены в первую очередь для компенсации вазоспастической реактивности, лечения синдрома Рейно, других сосудистых нарушений. С этой целью применяются блокаторы кальциевых каналов, ингибиторы АПФ, антиагреганты:
Нифедипин – до 100 мг/сутки.
Верапапил — до 200-240 мг/сутки.
Каптоприл – до 100-150 мг/сутки.
Лизиноприл – до 10-20 мг/сутки.
Курантил – 200-300 мг/сутки.
При суставном синдроме показаны препараты из группы нестероидных противововпалительных средств:
Диклофенак-натрий (ортофен) 0,025-0,05 – 3 раза в день внутрь.
Ибупрофен 0,8 – 3-4 раз в день внутрь.
Напроксен 0,5–0,75 — 2 раза в день внутрь.
Индометацин 0,025-0,05 – 3 раза в день внутрь.
Нимесулид 0,1 – 2 раза в день внутрь. Этот препарат селективно действует на ЦОГ-2 и поэтому может применяться у больных с эрозивно-язвенными поражениями пищевода, желудка и двенадцатиперстной кишки, которым неселективные нестероидные противовоспалительные препараты противопоказаны.
Для местного лечения можно использовать 25-50% раствор димексида в виде аппликаций на пораженные участки кожи на 20-30 минут ежедневно — до 30 аппликаций на курс лечения. Показаны сульфатированные гликозаминогликаны в мазях. Можно применять лидазу путем внутрикожных инъекций, электрофореза, фонофореза в индуративно измененные участки кожи.
Прогноз. Определяется патоморфологическим вариантом болезни. При лимитированной форме прогноз достаточно благоприятный. При диффузной форме зависит от развития и декомпенсации поражения почек, легких, сердца. Своевременное и адекватное лечение существенно продляет жизнь больных СС.
studfiles.net