Узловатая эритема — причины, симптомы, диагностика и лечение
Узловатая эритема — воспалительное поражение кожных и подкожных сосудов, имеющее аллергический генез и проявляющееся образованием плотных болезненных полушаровидных воспалительных узлов различного размера. Наиболее часто процесс локализуется на симметричных участках нижних конечностей. Диагностика узловатой эритемы основана на данных дерматологического осмотра, лабораторных исследований, рентгенографии легких, заключении пульмонолога, ревматолога и других специалистов. Терапия узловатой эритемы включает ликвидацию очагов инфекции, антибиотикотерапию, общую и местную противовоспалительную терапию, экстракорпоральную гемокоррекцию, применение ВЛОК и физиотерапии.
Общие сведения
Название «узловая эритема» было введено британским дерматологом Робертом Вилланом в 1807г. Долгое время заболевание считалось специфической нозологической единицей. Позже в дерматологии были проведены исследования, которые доказали, что узловая эритема является одним из вариантов аллергического васкулита. В отличие от системных васкулитов узловая эритема характеризуется локальным поражением сосудов, ограниченным преимущественно нижними конечностями.
Заболеванию узловой эритемы подвержены люди любой возрастной категории, но наиболее часто она наблюдается у пациентов в возрасте 20-30 лет. До пубертатного периода распространенность узловой эритемы одинакова среди мужчин и женщин, после периода полового созревания заболеваемость у женщин в 3-6 раз выше, чем у мужчин. Характерен рост случаев узловатой эритемы в зимне-весенний период.
Узловатая эритема
Причины узловатой эритемы
Основной причиной сенсибилизации организма с развитием узловатой эритемы являются различные инфекционные процессы в организме. В первую очередь это стрептококковые инфекции (ангина, скарлатина, острый фарингит, стрептодермия, рожа, отит, цистит, ревматоидный артрит и др.) и туберкулез, менее часто — иерсиниоз, кокцидиомикоз, трихофития, паховый лимфогранулематоз. Заболевание может возникать и по причине медикаментозной сенсибилизации. Наиболее опасными в этом плане лекарствами являются салицилаты, сульфаниламиды, йодиды, бромиды, антибиотики и вакцины.
Нередко узловая эритема сопутствует саркоидозу. К более редким неинфекционным причинам ее развития относят болезнь Бехчета, язвенный колит, воспалительные заболевания кишечника (болезнь Крона, колит, парапроктит), онкологическая патология, беременность. Наблюдаются семейные случаи узловатой эритемы, связанные с наследственной предрасположенностью к сенсибилизации организма инфекционными или другими агентами. К развитию узловой эритемы с хроническим течением предрасположены пациенты с сосудистыми нарушениями (варикоз, атеросклероз сосудов нижних конечностей), аллергическими заболеваниями (поллиноз, бронхиальная астма, атопический дерматит) или очагами хронической инфекции (тонзиллит, синусит, пиелонефрит).
Симптомы узловатой эритемы
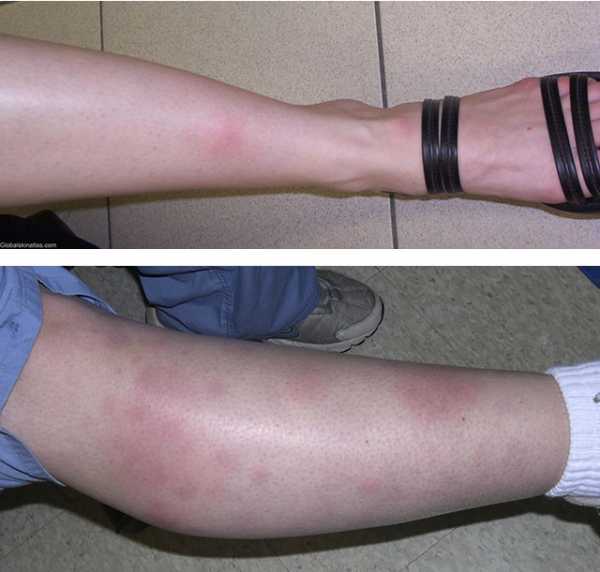
Типичным проявлением узловатой эритемы являются плотные узлы, расположенные в нижних отделах дермы или в подкожной клетчатке. Диаметр узлов варьирует от 5 мм до 5 см. Кожа над ними гладкая и окрашена в красный цвет. Элементы узловатой эритемы несколько возвышаются над общим уровнем кожи, их границы размыты из-за отечности окружающих тканей. Быстро вырастая до определенного размера, узлы перестают увеличиваться. Болевой синдром у пациентов с узловатой эритемой может иметь различную выраженность и отмечается не только при пальпации узлов, но и спонтанно. Зуд отсутствует. Уже через 3-5 дней начинается разрешение узлов, которое проявляется их уплотнением и не сопровождается распадом. Характерным для узловатой эритемы является изменение окраски кожи над узлами, что напоминает процесс разрешения синяка. Первоначально красная она становиться бурой, а затем синюшной, зеленоватой и желтой.
Наиболее типичная локализация узлов при узловатой эритеме — это передняя поверхность голеней. Чаще наблюдается симметричность поражения, но возможен односторонний или единичный характер высыпаний. Элементы узловатой эритемы могут встречаться везде, где есть подкожная жировая клетчатка: на бедрах, икрах, ягодицах, предплечьях, лице и даже эписклере глазного яблока.
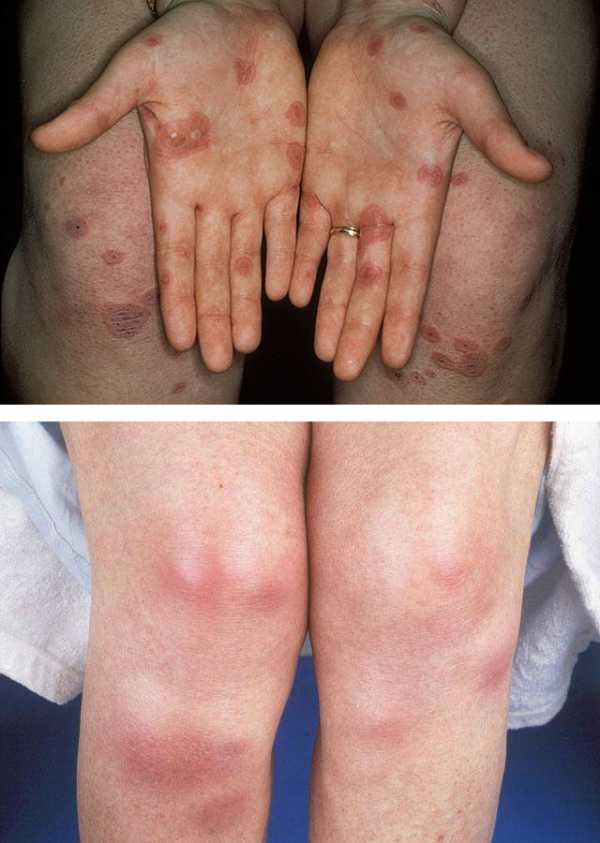
В большинстве случаев узловая эритема имеет острое начало и сопровождается лихорадкой, анорексией, общим недомоганием, ознобами. Примерно у 2/3 пациентов отмечаются артропатии: боли в суставах (артралгии), болезненность при прощупывании, скованность по утрам. У 1/3 больных узловатой эритемой субъективные симптомы сопровождаются объективными признаками воспаления в суставе (артрита): отечность и покраснение кожи в области сустава, повышение местной температуры, наличие внутрисуставного выпота. Суставной синдром при узловатой эритеме характеризуется симметричным поражением крупных суставов. Возможна отечность мелких суставов стоп и кистей. Общая симптоматика и артропатии могут на несколько дней опережать появление кожных элементов.
Как правило, в течение 2-3 недель происходит полное разрешение узлов узловатой эритемы. На их месте может наблюдаться временная гиперпигментация и шелушение. Одновременно с кожной симптоматикой проходит и суставной синдром. В общей сложности острая форма узловатой эритемы длится около 1 месяца.
Значительно реже узловатая эритема имеет упорно рецидивирующее хроническое течение. Обострения заболевания проявляются появлением небольшого количества единичных синюшно-розовых узлов плотной консистенции, которые сохраняются в течение нескольких месяцев. Кожные проявления могут сопровождаться хронической артропатией, протекающей без деформации суставов.
Диагностика узловатой эритемы
Изменения в данных лабораторных исследований при узловатой эритеме носят неспецифический характер. Однако они позволяют дифференцировать заболевание от других нарушений, выявить его причину и сопутствующую патологию. В клиническом анализе крови в остром периоде или при рецидиве хронической узловатой эритемы наблюдается нейтрофильный лейкоцитоз и повышенное СОЭ. Бакпосев из носоглотки часто выявляет наличие стрептококковой инфекции. При подозрении на иерсиниоз производят бакпосев кала, для исключения туберкулеза — туберкулинодиагностику. Выраженный суставной синдром является показанием к консультации ревматолога и исследованию крови на ревматоидный фактор.
В затруднительных случаях для подтверждения диагноза узловатой эритемы дерматолог назначает биопсию одного из узловых образований. Гистологическое изучение полученного материала выявляет наличие воспалительного процесса в стенках мелких артерий и вен, в междольковых перегородках на границе дермы и подкожной клетчатки.
Определение этиологического фактора узловатой эритемы, сопутствующих очагов хронической инфекции или сосудистых нарушений может потребовать консультации пульмонолога, инфекциониста, отоларинголога, сосудистого хирурга, флеболога и др. специалистов. С этой же целью при диагностике узловатой эритемы могут быть назначены: риноскопия и фарингоскопия, КТ и рентгенография легких, реовазография нижних конечностей, УЗДГ вен нижних конечностей и т. п. Проведение рентгенографии легких направлено на выявление сопутствующего саркоидоза, туберкулеза или иного процесса в легких. При этом часто встречающимся, но не обязательным рентгенологическим спутником узловатой эритемы является одно- или двустороннее увеличение лимфатических узлов корня легкого.
Дифдиагностику узловатой эритемы проводят с индуративной эритемой при кожном туберкулезе, мигрирующим тромбофлебитом, панникулитом, узелковым васкулитом, образующимися при сифилисе гуммами.
Лечение узловатой эритемы
Эффективность терапии узловатой эритемы во многом зависит от результатов лечения причинной или сопутствующей патологии. Производится санация хронических очагов инфекции, системная антибиотикотерапия, десенсибилизирующая терапия. Для купирования воспалительных явлений и снятия болевого синдрома при узловатой эритеме назначают нестероидные противовоспалительные: диклофенак, ибупрофен и др. Применение методов экстракорпоральной гемокоррекции (криоафереза, плазмафереза, гемосорбции) и лазерного облучения крови (ВЛОК) способствует скорейшему регрессу симптомов узловатой эритемы.
Местно применяют противовоспалительные и кортикостероидные мази, на область воспаленных суставов накладывают повязки с димексидом. Из физиотерапевтических методов хорошим эффектом при узловатой эритеме обладают УФО в эритемных дозах, магнитотерапия, лазеротерапия, фонофорез с гидрокортизоном на область воспалительных узлов или пораженных суставов.
Наибольшие трудности в лечении возникают при развитии узловатой эритемы на фоне беременности, так как в этот период многие лекарственные средства противопоказаны.
www.krasotaimedicina.ru
Причины появления узловатой эритемы, симптомы и диагностика, лечение патологии

Дерматоз узловатая эритема, или erythema nodosum — это заболевание, характерным для которого является поражение кожных сосудов воспалительным процессом (васкулит, ангиит) с возникновением в подкожной жировой клетчатке и дерме болезненных образований в виде узлов.
Причины появления узловатой эритемы
Степень распространенности
Узловатая эритема встречается у 5-45% населения, особенно часто в молодом возрасте. В результате эпидемиологических исследований установлено, что в разных регионах процент заболеваемости значительно отличается и во многом зависит от преобладания той или иной патологии, характерной для определенной местности. Однако полных статистических данных о распространенности этой болезни недостаточно. Известно только, что в Великобритании в 1 год на 1000 населения регистрируется 2-4 случая.
Название болезни было предложено еще в конце XVIII в., а ее клиническая симптоматика детально описана во второй половине XIX в. В последующие годы описаны также некоторые особенности клинических проявлений узловатой эритемы при многих инфекционных процессах с хроническим течением, предложены различные схемы лечения, но до сих пор конкретный этиологический фактор не установлен, и частота хронических форм остается довольно высокой.
Различий в частоте случаев заболевания между городским и сельским населением, а также между полами подросткового возраста не отмечается. Однако после полового созревания девушки и женщины поражаются в 3-6 раз чаще, чем юноши и мужчины.
Принято считать, что патология развивается, преимущественно, на фоне других заболеваний, из которых наиболее частым является саркоидоз. Хотя риску развития узловатой эритемы подвержены лица любого возраста, но чаще поражаются молодые люди 20-30 лет. Это связывают с тем, что максимальная заболеваемость саркоидозом приходится именно на этот возрастной период. Нередко после рентгенологического обследования органов грудной клетки у пациентов, обратившихся с клинической картиной узловатой эритемы, обнаруживался саркоидоз.
Более высокая частота заболеваний узловатой эритемой отмечается в зимний и весенний периоды. Это может быть связано с сезонным ростом числа простудных заболеваний, вызванных бета-гемолитическим стрептококком группы А. Описаны также и отдельные случаи семейного поражения узловатой эритемой, особенно детей, что объясняется наличием среди членов семьи постоянного источника инфекционного возбудителя (бета-гемолитического стрептококка группы А).
Этиология
Связь со стрептококком и сенсибилизация организма к его антигену (стрептолизину) подтверждаются повышенным содержанием антител в крови больных, представляющих собой антистрептолизин-О (ASLO).
Существует очень много заболеваний, на фоне которых возникает узловатая эритема. Кроме саркоидоза, к ним относятся туберкулез, особенно в детском возрасте, хорея, острые и хронические инфекции (ангина, плевропневмония, хронический тонзиллит, хламидиоз, иерсиниоз, корь), сифилис, различные аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, дерматомиозит и др.).
Однако развитие узловатой эритемы на фоне этих патологических состояний еще не свидетельствует о том, что они являются ее причиной, что полностью соответствует латинской поговорке:
“Posthocnonestpropterhoc” — после «этого» не значит по причине «этого».
Многие из перечисленных заболеваний провоцируются стафилококками, стрептококками, вирусами, в том числе и некоторыми видами герпетического вируса, а также длительным приемом (например, при аутоиммунном заболевании) глюкокортикоидных препаратов, способствующих активизации инфекции. Этот факт послужил поводом для предположения о том, что инфекционные возбудители, особенно стрептококки и стафилококки, являются причиной узловатой эритемы.
В то же время, развитие процесса нередко отмечается при заболеваниях или состояниях, не связанных с бактериальной флорой — гепатиты “B” и “C”, хронический активный гепатит, ВИЧ-инфекция, неспецифический язвенный колит, заболевания кишечника воспалительного характера (колиты), болезнь Крона, артериальная гипертензия, язвенная болезнь, хроническая сердечнососудистая недостаточность, беременность, антифосфолипидный синдром, заболевания крови, вдыхание дыма пожарными, ожоги медузы и другие.
Кроме того, узловатая эритема может развиваться и сразу вслед за приемом ряда лекарственных средств. В одной из научных работ приводится около 80 подобных препаратов различных групп и классов — оральные контрацептивы, бромиды, кодеин, антидепрессанты, антибиотики, сульфаниламиды, неспецифические противовоспалительные, антигрибковые, антиаритмические, цитостатические препараты и др.
В зависимости от этиологического фактора заболевание определяют как:
- Первичное, или идиопатическое, если основное патологическое состояние или причинный фактор не выявлен. Число таких случаев составляет от 37 до 60%.
- Вторичное — при установлении основного заболевания или фактора, которые могут считаться причиной.
К предрасполагающим факторам относят переохлаждение, сезонность, наличие хронических заболеваний, злокачественных или доброкачественных новообразований, венозной или/и лимфатической недостаточности сосудов нижних конечностей, лекарственные препараты, обменные нарушения и многие другие.
Патогенез и патоморфологическая картина
Иммунная реакция организма
В отношении механизмов развития болезни большинством авторов основное значение отводится гипотезе об иммунной реакции организма немедленного или замедленного типа в ответ на воздействие бактериальных, вирусных или других провоцирующих антигенов. Достаточно частое развитие заболевания после приема некоторых лекарственных препаратов и идентичность кожных элементов при узловатой эритеме высыпаниям при аллергических заболеваниях подтверждает предположение об аллергической природе этой патологии.
Кожные покровы являются зоной, которая быстро реагирует на воздействие провоцирующего агента. Под его влиянием вырабатываются иммунные комплексы, которые, циркулируя в крови, оседают и накапливаются на стенках и вокруг стенок мелких сосудов (венул), находящихся в соединительнотканных перегородках подкожной клетчатки.
Эти иммунные комплексы активируют B-лимфоциты, выделяющие антитела. В результате возникает гиперергическая (избыточная) реакция тканей местного характера, которая характеризуется воспалением, активацией сосудистоактивных и тромбообразующих веществ и некрозом. Эта реакция сопровождается покраснением, иногда зудом, формированием инфильтрата (отечности, уплотнения). Она сходна с феноменом Артюса — аллергической реакцией немедленного типа. Не исключается и аллергическая реакция замедленного типа, при которой активируются T-клетки, и заболевание протекает по тому же типу, что и контактный дерматит.
Наследственная предрасположенность
Не отвергается и гипотеза о наследственной предрасположенности. Это связано с высокой частотой обнаружения повышенного уровня ФНО-альфа (фактор некроза опухоли), высокой концентрации в крови ИЛ-6 (интерлейкин), не связанного с наличием инфекционного заболевания, и высокой частотой наличия HLA-B8 (человеческий лейкоцитарный антиген) в крови у женщин с узловатой эритемой.
Предполагается, что при переходе процесса в хроническую стадию в механизмы развития васкулита и повреждения эндотелиальной (внутренней) оболочки сосудов включаются некоторые инфекционные возбудители, которые придают более выраженную агрессивность этому процессу.
Патоморфология
Патоморфологические исследования материалов, полученных посредством биопсии кожи, свидетельствуют о зависимости результатов от стадии патологического процесса. При этом выявляются признаки повреждения, характерные для избыточной аллергической реакции замедленного типа. Воспалительный процесс в стенках венул и артериол сочетается с их дилатацией (расширением), что и обусловливает на начальных этапах болезни эритематозный (красноватый) цвет элементов.
Междольковые соединительнотканные перегородки жировой клетчатки, находящиеся на границе дермального слоя и гиподермы, утолщены и имеют признаки фиброза. Они в разной степени пронизаны клетками, простирающимися на околоперегородочные зоны. Эти клетки, среди которых преобладают лимфоциты, участвуют в воспалительных процессах. Кожный воспалительный процесс и фиброз перегородок объясняют наличие характерных плотных узелков (гранулем).
При остром течении узловатой эритемы основные морфологические изменения локализуются преимущественно в подкожной жировой клетчатке, а в дермальном слое определяется только неспецифическая отечность вокруг сосудов. При подостром — вместе с воспалением стенки мелких подкожных сосудов определяется инфильтрация междольковых перегородок, при хроническом (наиболее частая форма) — подкожный васкулит (воспаление) не только мелких, но и средних сосудов, а также утолщение стенки и разрастание клеток внутренней оболочки капилляров междольковых перегородок.
Узловатая эритема и беременность
Это заболевание при беременности, по различным данным, диагностируется у 2-15% женщин. Считается, что в основе его развития лежат те же механизмы. Беременность является уникальным состоянием организма женщины. Она возможна только при наличии равновесия между неспецифическим и специфическим видами иммунитета. Именно эти факторы и направляют иммунный ответ по определенному «руслу».
Перестройка эндокринной и иммунной систем в период гестации является уязвимым звеном, при котором создаются условия возникновения узловатой эритемы. Острая или активация хронической инфекции во время гестации на фоне физиологической иммуносупрессии (подавлении иммунитета) в еще большей степени включает механизмы последней, что способствует сенсибилизации сосудистой сети дермы и гиподермы и приводит к угрозе невынашивания беременности.
Как, в какой период и чем лечить узловатую эритему при беременности — это всегда сложные вопросы для врачей, которые должны учитывать негативное влияние не только самого заболевания, но и лекарственных препаратов на плод. Особенно неблагоприятным воздействием обладают антибиотики и антибактериальные препараты в период закладки органов и систем будущего ребенка (в первом триместре беременности).
Таким образом, главная роль в этиологии и патогенезе заболевания отводится иммунной ответной реакции организма на воздействие инфекционного или неинфекционного повреждающего агента. Роль реактивности организма человека в этом процессе, так же как и все звенья механизмов его взаимодействия с агрессивными агентами, в достаточной степени остаются неизученными.
Не совсем понятна и преимущественная локализация патологического процесса именно на ногах, что связывают в основном с замедленными кровотоком и лимфотоком, с особенностями строения мышечной ткани и сосудистой сети нижних конечностей и с застойными явлениями в них.
Симптомы узловатой эритемы
В зависимости от степени выраженности, характера течения и длительности воспалительного процесса различают следующие формы заболевания:
- Острую.
- Мигрирующую.
- Хроническую.
Острая узловатая эритема
Является классическим типом, но не самым частым вариантом течения, развитию которого, как правило, предшествует острое инфекционное заболевание (ангина, ОРВИ и др.).
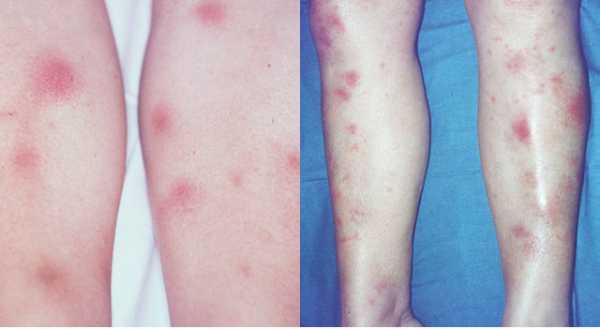
Она характерна внезапным появлением на ногах в области передней и боковой поверхности голеней (иногда — бедер) типичных множественных элементов в виде подкожных узлов диаметром от 5 до 60 мм и больше, которые могут сливаться друг с другом, образуя красные бляшки, и никогда не сопровождаются зудом. Возникновению высыпаний сопутствует боль разной интенсивности, как в покое, так и при их прощупывании.
Узлы имеют плотную консистенцию и нечеткие очертания (из-за отечности тканей), незначительно возвышаются над окружающей здоровой кожной поверхностью. Они быстро увеличиваются до определенных размеров, после чего их рост прекращается. Расположенная над ними кожа — гладкая и красная. Регресс гранулем может происходить самостоятельно в течение 3 (при легких случаях) или 6 (в более тяжелых случаях) недель.
Их обратное развитие никогда не сопровождается формированием язв и атрофических или гипертрофических рубцов. Узлы исчезают бесследно, но иногда на их месте временно могут сохраняться шелушение эпидермиса или/и гиперпигментация.
Эритэматозные очаги располагаются обычно симметрично, но изредка — на одной из сторон, или представлены одиночными узлами. Крайне редко гранулемы появляются на руках, шее и на лице, где они могут сливаться между собой, формируя эритематозные (красные) бляшки, а иногда и обширные, сливающиеся между собой, повреждения.
Локализация процесса на ладонной и подошвенной (плантарной) поверхностях обычно односторонняя и чаще встречается у детей, очень редко — у взрослых. Плантарную локализацию узловатой эритемы необходимо отличать от так называемой плантарной травматической крапивницы, имеющей вид участков покраснения кожи на подошвах. Последняя возникает у детей в результате значительных физических нагрузок. Динамическое наблюдение позволяет легко отличить узловатую эритему от плантарной, при которой покраснение исчезает в течение от нескольких часов до 1 суток.
Достаточно часто начало острой формы нодозной эритемы сопровождается высокой температурой тела (до 39°) и общей субъективной симптоматикой — слабостью, недомоганием, головной болью, болями в животе, тошнотой, рвотой и поносом, болезненностью в суставах и мышцах. Приблизительно у 32% больных отмечаются симптомы воспалительного процесса в суставах — внутрисуставной выпот, наличие в области сустава гиперемии кожи и отечности тканей.
1. Плантарная локализация; 2. Локализация эритематозных узлов на ногах
Острая форма заболевания
Мигрирующая форма
Протекает с аналогичными, описанными выше, клиническими проявлениями, но, как правило, имеет ассиметричный характер и меньшую выраженность воспалительного компонента. Начинается заболевание с возникновения в типичной области (переднебоковая поверхность голени) одного плоского узла тестоватой консистенции и цианотичной (синюшной) окраски.
Узел быстро растет за счет своих периферических зон и трансформируется в глубокую большую бляшку с запавшей и бледной центральной частью. Периферические отделы ее окружены валиком, имеющим насыщенную окраску. Основной узел могут сопровождать единичные мелкие узлы. Последние нередко располагаются на обеих голенях. Возможна и общая симптоматика — невысокая температура, болезненность в суставах, общая слабость и недомогание. Длительность течения мигрирующей формы составляет от нескольких недель до месяцев.
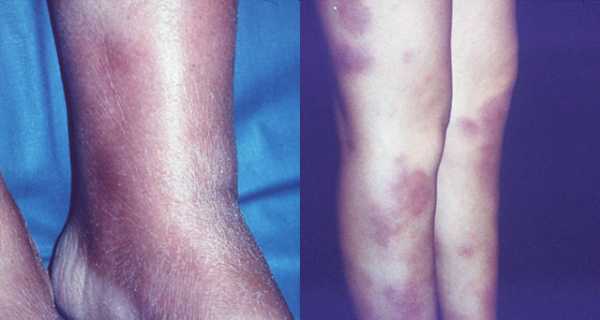
Поздняя стадия поражения узловатой эритемой
Хроническая форма
Обычно развивается у женщин в среднем и пожилом возрастах, чаще на фоне сердечнососудистой (хроническая сердечная недостаточность, облитерирующий атеросклероз и варикозная болезнь нижних конечностей), аллергической, инфекционно-воспалительной (аднексит и др.) или опухолевой патологии, например, миомы матки.
Эта форма узловатой эритемы отличается длительным упорным течением. Она протекает с рецидивами, возникающими в весенний и осенний периоды и продолжающимися по несколько месяцев, во время которых происходит обратное развитие одних узлов и возникновение новых.
Узлов обычно несколько, они плотные, имеют диаметр около 40 мм, синюшно-розовую окраску, локализуются на переднебоковой поверхности голени, сопровождаются невыраженной болезненностью и умеренной непостоянной отечностью голени и/или стопы. На начальном этапе их появления окраска кожи может не изменяться, а сами гранулемы могут определяться только при пальпации. Общая симптоматика может быть слабо выраженной или отсутствовать вообще.
Диагностика
В постановке диагноза основную роль играют наружный осмотр и тщательный сбор данных анамнеза (истории болезни). Анамнез позволяет выявить сопутствующие или/и предшествующие заболевания, на фоне которых развилась узловатая эритема и которые могут быть ее основной причиной.
Обязательным исследованием является рентгенография или, что более достоверно, компьютерная томография органов грудной клетки. Наличие в результатах исследования двухстороннего увеличения внутригрудных лимфатических узлов в сочетании с узловатой эритемой и повышенной температурой тела и при отсутствии симптоматики туберкулеза легких обычно свидетельствует о синдроме Лёфгрена. Он нередко встречается у женщин при беременности и в послеродовом периоде. Синдром Лёфгрена является одним из видов легкого течения саркоидоза легких, требующего соответствующей терапии.
Какие анализы необходимо сдавать?
Общие анализы крови являются малоинформативными. Они могут лишь свидетельствовать (не всегда) о наличии воспалительного (ускоренная СОЭ) или/и аллергического (увеличение числа эозинофилов) процесса.
В некоторой степени бывают полезными анализы по определению титров антистрептолизина-О в двух пробах с интервалом в 2-4 недели. Изменение титра, как минимум, на 30% свидетельствует о перенесенной в недавнем прошлом воспалительной стрептококковой инфекции.
В особо сложных случаях, а также при резистентности к проводимому лечению и упорном течении болезни в целях проведения дифференциальной диагностики проводится биопсия пораженного участка с последующим гистологическим исследованием (гистологическая картина описана выше).
Лечение узловатой эритемы
При наличии выраженной картины заболевания необходимо соблюдение постельного режима в течение недели, что позволяет уменьшить отечность нижних конечностей и интенсивность болезненных ощущений. При этом рекомендуется придать ногам возвышенное положение, а при выраженной симптоматике — использовать эластичные чулки или бинтование эластичными бинтами.
Медикаментозная терапия
- При умеренно выраженных и легких формах узловатой эритемы лечение начинается с применения одного из препаратов из класса НПВС (нестероидные противовоспалительные средства) — Ибупрофен, Парацетамол, Индометацин, Ортофен, Диклофенак, Напроксен, Ибуклин, Мелоксикам, Лорноксикам, Нимесулид и др. Их принимают в течение 3-4 недель.
- Атибиотики, антибактериальные и вирусостатические средства. При возможности желательно беременным женщинам в первом триместреих не назначать. Наиболее безопасными для плода являются антибиотики пенициллиновой группы (Ампициллин и Оксациллин), цефалоспорины (Цефализин, Цефтриаксон, Цефокситим) и макролиды (Азитромицин, Эритромицин). Но лучше их и другие антибактериальные средства применять во втором триместре, а во второй половине беременности спектр используемых антибиотиков может быть расширен.
- Аминохинолиновые препараты Делагил или Плаквенил, обладающие противовоспалительным, антиагрегантным, противомикробным, анальгетическим, антиоксидантным и другими эффектами. Их назначение беременным женщинам нежелательно.
- Йодсодержащие препараты (раствор йодистого калия) и заменители йода, способствующие выделению тучными клетками гепарина, который подавляет реакции гиперчувствительности замедленного типа, уменьшает тромбообразование и улучшает микроциркуляцию.
- Короткие курсы подкожного введения Гепарина или Фраксипарина (лучше) — при тяжелом течении.
- Антиаллергические препараты (Фексофенадин, Лоратидин).
- Ангиопротекторы, расширяющие мелкие сосуды и повышающие их тонус, уменьшающие отечность и проницаемость их стенок, улучшающие реологические свойства крови и микроциркуляцию (Пентоксифиллин, Курантил, Вазонит, Т рентал и др.).
- Витамины “C” и ”E”.
- Глюкокортикоидные средства (Преднизолон, Метипред, Дексаметазон, Дипроспан) — показаны при узловатой эритеме, особенно связанной с саркоидозом, при наличии интенсивного воспалительного процесса и в случае недостаточной эффективности проводимого лечения. Они могут назначаться в невысоких дозах даже на любом сроке беременности.
- Плазмаферез или гемосорбция — при особо упорном и затяжном течении заболевания.
Местная терапия
Местное лечение осуществляется аппликациями с раствором Димексина или с раствором Ихтиола, гелем Димексина в сочетании с Гепарином, кремом с индовазином в сочетании с мазью или кремом с кортикостероидами — Белодерм, содержащий бетаметазон, Белогент (бетаметазон с гентамицином), Белосалик (бетаметазон с салициловой кислотой).
После купирования острых проявлений воспалительного процесса возможно использование физиотерапевтических процедур в виде аппликаций озокерита, фонофореза с жидкой мазью (линимент), содержащей дибунол, с гепарином, с лидазой или гидрокортизоном. Применяются также индуктотермия, магнитотерапия, токи ультравысокой частоты, лечение лазером и др.
Единые стандарты и схемы лечения узловатой эритемы не разработаны. Основными препаратами в настоящее время являются антибиотики. В то же время, широкое их применение может способствовать переходу острого процесса в хронический. Это объясняется отсутствием влияния антибактериальных средств и антибиотиков на вирусы и даже на многие штаммы бактерий. На современном этапе лечение как идиопатического, так и вторичного заболевания, к сожалению, направлено преимущественно на снижении степени выраженности локальных воспалительных процессов и уменьшение длительности течения заболевания.
bellaestetica.ru
причины возникновения, терапия в домашних условиях, осложнения
Как отдельная болезнь узловатая эритема была выделена и определена в 1807 году с подачи английского дерматолога Роберта Виллана. Последующее изучение показало, что она является формой васкулита аллергической этиологии. Сегодня патология чаще диагностируется у молодых людей от двадцати до тридцати лет. До возраста, когда начинается половое созревание, болезнь одинаково часто поражает и юношей, и девушек, но после этого от узловатой эритемы в основном страдают именно женщины.
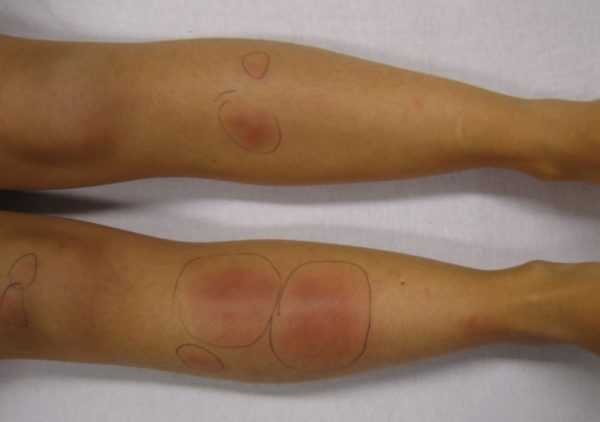
Причины появления узловой эритемы
Аллергический васкулит развивается как осложнение после перенесенных бактериальных инфекций (ангины, отита, скарлатины и фарингита). Появлению узловатой эритемы может способствовать длительное течение системного заболевания (туберкулеза, трихофитии, иерсиниоза и лимфогранулематоза). Кроме этого, причиной формирования на ногах узелковой сыпи может стать длительный прием антибиотиков, сульфаниламидов и бромидов. Описаны случаи, когда характерная симптоматика появлялась у детей после вакцинации.
Есть факторы-провокаторы, которые не связаны с бактериальным или вирусным заражением. Нередко поражение нижних конечностей наблюдается при язвенном колите, онкологии, болезни Бехчета. Гормональная перестройка, происходящая в организме женщины во время беременности, тоже нередко становится пусковым механизмом. Если у будущей мамы в анамнезе есть хронические очаги инфекции, риски развития патологии значительно увеличиваются.

Ученые склонны предполагать, что существует и наследственная предрасположенность к данному заболеванию. В пользу этой версии говорят те факты, что эритема узловатой формы диагностируется у близких родственников в нескольких поколениях. Хронические формы развиваются у тех, у кого есть в анамнезе статус аллергика.
Симптомы и признаки узловой эритемы
Описываемое заболевание имеет характерную клиническую картину.
- Начинается патология остро. Больной жалуется на ухудшение общего самочувствия, появление признаков лихорадки, озноба. Его мучит слабость, пропадает аппетит.
- Затем на коже появляются высыпания. Элементы сыпи — узлы, образующиеся в плотных слоях дермы или в подкожной клетчатке. Они возвышаются над верхним слоем эпидермиса, кожные покровы вокруг них отекают, поэтому трудно определить границы каждого элемента. Узлы могут иметь разные размеры, диаметр способен варьироваться от 5 мм до 5 см. Кожа над ними гладкая, цвет у нее красный. Образования имеют склонность к быстрому росту, но, достигая определенного размера, процесс роста прекращается. Узлы уплотняются. Окраска кожи над ними становится багрово-синей.
- Формирование сыпи сопровождается болью. Она у разных людей может быть разной. У одних возникает спонтанно, у других появляется только при пальпации отдельных элементов.
- Зуд отсутствует.
- У большей части пациентов наблюдается развитие артропатии. Она проявляется в виде болей в суставах и ощущения скованности подвижности. У трети больных воспаляются крупные суставы, расположенные ближе всего к участкам будущего кожного поражения. Они отекают, кожа поверх них становится отечной и горячей на ощупь.
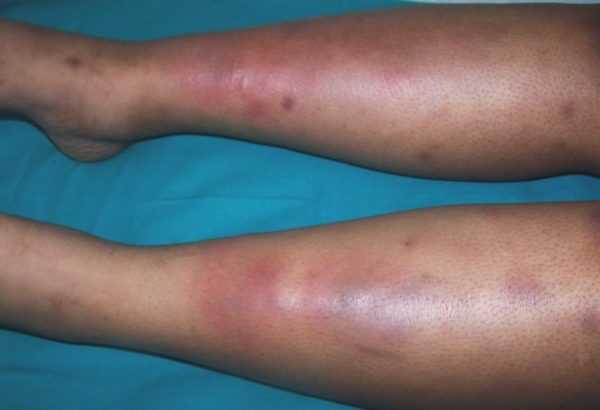
Острый период длится месяц, потом при отсутствии правильного лечения переходит в хроническую стадию. Для нее характерна смена периодов обострений и ремиссий. Для повторных рецидивов характерно появление единичных элементов сыпи. Они формируются и не проходят на протяжении нескольких месяцев. Симптомы интоксикации выражены слабо или полностью отсутствуют.
В отдельную группу медики выделяют мигрирующую эритему. Она протекает подостро: без выраженных клинических проявлений. Больной чувствует легкое недомогание, у него болят суставы, боль носит умеренный характер. Температура тела не поднимается выше 37 градусов. На этом фоне на переднем боку голени образуется единичный узел. Он имеет плотную структуру, четкие границы. Кожа над ним синюшно-красная. Со временем инфильтрат мигрирует, на его месте появляется бляшка кольцеобразной формы. У нее ярко-красные края и бледный центр. В дальнейшем, если заболевание прогрессирует, на обеих ногах появляются другие маленькие узлы. Но ровно через два месяца они также быстро исчезают, как появляются.
Классификация
Существуют другие типы заболевания, симптомы которых несколько отличаются от клиники типичной формы узловатой эритемы. У них разные причины, поэтому медики для составления эффективной формы лечения используют следующую классификацию.
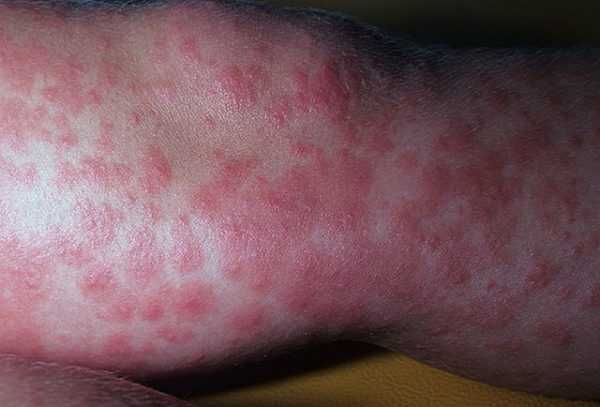
Многоформная экссудативная эритема
| Название | Проявления |
| Токсическая | Чаще диагностируется у новорожденных детей, считается физиологической формой. Высыпания появляются внезапно, держатся неделю, а потом самостоятельно исчезают. Другие симптомы не наблюдаются |
| Инфекционная | Возникает как осложнение после перенесенных острых инфекций |
| Многоформная (экссудативная) | Развивается после перенесенных простудных заболеваний, появлению узловатой сыпи предшествует общее ухудшение самочувствия. Больной испытывает сильную головную боль, боль в горле и в суставах. Высыпания могут появиться на ногах (на голени), на ладонях, слизистой рта, на кистях и стопах, на половых органах. Образование узелков происходит в несколько этапов: сначала красные пятна, потом уплотнения, имеющие четкие границы. Они перерождаются в пузырьки, внутри них содержится серозное содержимое. Когда они вскрываются, на их месте обнажается кровоточащая эрозия. При отсутствии лечения возможен летальный исход |
Дифференциальная диагностика
Узловатая (нодозная) эритема у взрослых и детей диагностируется на основании первичного осмотра врачом-дерматологом. Он тщательно собирает анамнез, сопоставляет его данные и выясняет, почему развивается заболевание (как осложнение системных патологий или как предшествующий симптом).

Затем больному обязательно назначается полное обследование. Оно должно помочь выяснить этиологию патологии. Для этих целей проводятся:
- клинические анализы крови;
- рентгеноскопия;
- томография грудной клетки;
- анализ мазка из зева;
- кожные пробы на аллергию;
- биопсия узлов.
Подобные исследования позволяют дифференцировать узловатую эритему от мигрирующего тромбофлебита, панникулита, гуммозного сифилиса, туберкулеза кожи, злокачественных новообразований.
Медикаментозная терапия
Современная диагностика позволяет достаточно точно определять причину развития узловатой эритемы, поэтому есть возможность разрабатывать эффективные терапевтические схемы. Больным назначается постельный режим, им советуют держать ноги в приподнятом положении. Обратный отток крови помогает снижать градус воспалительной реакции и интенсивность болей.
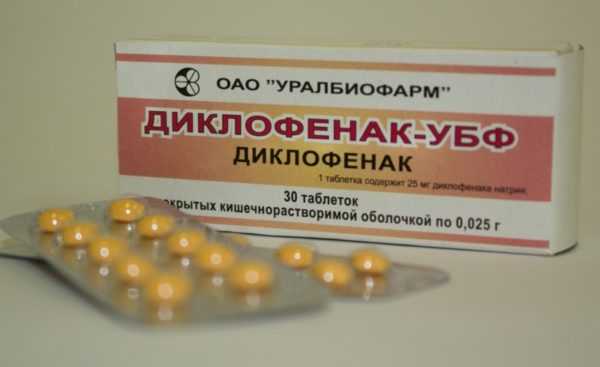
Выбор лекарственных средств во многом зависит от результатов проведенных анализов. Основной упор делается на устранение причин заболевания, попутно купируются и имеющиеся симптомы. Для этого используются:
- Нестероидные противовоспалительные средства (Ортофен, Ибупрофен, Диклофенак). Эффективны при легких формах патологии.
- Аминохинолиновые препараты (Плаквенил, Делагил). Хорошо снимают воспаление, боли, способствуют выводу токсинов.
- Йодсодержащие растворы (раствор йодистого калия). Уменьшают тромбообразование и стимулируют местное кровообращение.
- Антигистаминные лекарства (Лоратидин, Фексофенадин). Снимают выраженность аллергической реакции, способствуют уменьшению отечности пораженных участков кожи.
- Антибиотики. Назначаются, если нодозная эритема развивается на фоне бактериального заражения. При беременности они используются крайне осторожно с учетом гестационного возраста плода.
- Ангиопротекторы (Курантил, Пентоксифиллин). Усиливают тонус стенок сосудов, уменьшают отечность кожи, улучшают реологические свойства крови.
- Гормональные средства (Преднизолон, Дипроспан). Их использование становится оправданным только при наличии ярко выраженного воспалительного процесса, в том случае, если проводимое медикаментозное лечение оказывается малоэффективным.
При упорном течении, имеющем затяжной характер, обязательно проводится плазмаферез и гемосорбция.
Местная терапия
Для обработки пораженных участков кожи применяются аппликации с растворами Ихтиола. Активно используются и гели Димексин в сочетании с Гепарином. Для обработки участков с обширным поражением выбираются Белодерм, Белосалик или Белогент.
Физиотерапия
После купирования острых симптомов воспалительного процесса назначаются процедуры физиотерапии. Значительно облегчить состояние больного помогают:
- лазерное лечение;
- воздействие токов ультравысокой частоты;
- магнитотерапия;
- индуктотермия.
Их применение стимулирует процессы регенерации и приближает выздоровление.
Рецепты народной медицины
Лечить узловатую эритему народными средствами в острой фазе нежелательно. Применение травяных отваров и настоев, компрессов и аппликаций может дать аллергическую реакцию, что заметно усложнит течение болезни. Специалисты советуют использовать некоторые рецепты в периоды ремиссии. Таким способом можно продлить их длительность и предотвратить появление очередного приступа обострения.
Полезно для приготовления целебных снадобий подбирать растения, обладающие иммуномодулирующими свойствами. К таковым относится багульник, корни аралии, пырей, плоды шиповника, листья подорожника.

Для профилактики воспалительных процессов как нельзя лучше подходит сбор, в состав которого входят цветы таволги, черной бузины, корни аира болотного, листья лопуха и березы, кора козьей ивы.
Рецепты приготовления средств предельно просты. Нужно брать из каждой группы по два любых растения, смешивать в ступке по 50 граммов каждого, а потом столовую ложку смеси заливать 500 мл воды. Все проваривается на медленном огне в течение пяти минут, потом состав переливается в термос и выдерживается полтора часа. По истечении срока в готовый отвар добавляются 50 капель настойки календулы или аптечного цитросепта. Все тщательно перемешивается. Готовое лекарство выпивается в теплом виде трижды в день за час до еды. Продолжительность курса полтора месяца. Потом можно готовить сбор из другой пары не использованных трав.
Для местного лечения лучше готовить мазь из свежих листьев березы, подорожника и малины. Сырье предварительно измельчается при помощи мясорубки или блендера, потом в него добавляется касторовое масло или топленный свиной жир в пропорциях 1:4. Смесь предварительно топится на водяной бане около часа, охлаждается, а потом втирается в пораженные участки кожи дважды в день (утром и вечером).
Снимать отек можно компрессами, приготовленными из листьев брусники, спорыша, толокнянки, каштана, мелиссы, донника, рута или цветов боярышника.
Перед применением любого рецепта полезно сделать тест на аллергию.
Способы профилактики
Нет списка четких рекомендаций, соблюдение которых помогло бы предупредить развитие узловатой эритемы. Поэтому специалисты рекомендуют вовремя лечить болезни, способные спровоцировать ее появление, и постоянно укреплять иммунитет.
dermatologiya.su
Узловатая эритема | Симптомы и лечение узловатой эритемы
Симптомы узловатой эритемы
Узловатая эритема характеризуется образованием эритематозных мягких бляшек и узлов, что сопровождается лихорадкой, общим недомоганием и артралгией.
Высыпания типа узловатой эритемы являются одним из основных проявлений синдрома Свита (острого лихорадочного нейтрофильного дерматоза), характеризующегося, кроме того, высокой температурой, нейтрофильным лейкоцитозом, артралгиями, наличием других высыпаний полиморфного характера (везикуло-пустулезных, буллезных, типа многоформной экссудативной эритемы, эритематозных, бляшечных, язвенных), располагающихся преимущественно на лице, шее, конечностях, в развитии которых придается значение иммунокомплексному васкулиту. Различают острую и хроническую узловатую эритему. Острая узловатая эритема обычно возникает на фоне лихорадки, недомогания, проявляется быстро развивающимися, чаще множественными, довольно крупными дермогиподермальными узлами овальных очертаний, полушаровидной формы, слегка приподнятых над окружающей кожей, болезненными при пальпации. Границы их нечеткие. Преимущественная локализация — передняя поверхность голеней, коленные и голеностопные суставы, высыпания могут быть и распространенными, Кожа над узлами сначала ярко-розовая, затем окраска становится синюшной. Характерно изменение цвета в течение нескольких дней по типу «цветения» кровоподтека — от ярко-красного до желто-зеленого. Рассасывание узлов происходит в течение 2-3 нед, реже позднее; возможны рецидивы.
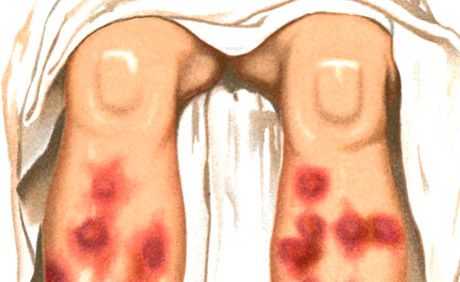
Остропротекающий процесс характеризуется узловатыми, плотными, болезненными при пальпации очагами полусферической или уплощенной формы. Высыпания нередко возникают волнообразно, локализуясь симметрично на разгибательных поверхностях голеней, реже — на бедрах, ягодицах, предплечьях. Через несколько дней после появления очаги начинают регрессировать с характерной сменой розовато-ливидно-красного цвета до ливидно-буроватого и зеленовато-желтого по типу «цветение синяка». Эволюция элемента — 1 -2 недели. Узлы не сливаются между собой и не изъязвляются. Вспышка высыпаний обыкновенно отмечается весной и осенью. Они сопровождаются общими явлениями: подъемом температуры, ознобом, суставными болями. Узловатая эритема может приобретать хронический мигрирующий характер (узловатая мигрирующая эритема Бефверстедта).
[21], [22], [23], [24], [25]
ilive.com.ua
причины, симптомы, диагностика и лечение
Эритема узловатая — это поражение подкожных и кожных сосудов, имеющее аллергическое происхождение и воспалительный характер, проявляется путем образования уплотненных болезненных воспалительных узлов в форме полушара различного размера. Чаще всего эритема узловатая находится на симметричных участках ног. Диагностирование болезни проходит с помощью осмотра врачом-дерматологом, лабораторных исследований, рентгенографического исследования легких, заключения врача-ревматолога, пульмонолога и других специалистов. Лечение узловатой эритемы заключается в ликвидации очагов заражения, приеме антибиотиков, противовоспалительном общем и местном лечении, применении ВЛОК и физиотерапии, экстракорпоральной гемокоррекции.
Содержание статьи:
Что собой представляет узловая эритема
Название «узловая эритема» ввел британский врач-дерматолог Роберт Виллан в 1807г. В течение продолжительного времени болезнь относили к специфической нозологической единице. Спустя некоторое время дерматологи провели исследования, доказавшие, что эритема узловатая — это один из вариантов васкулита аллергического характера. Эритема узловатая отличается от системного васкулита характерным местным поражением сосудов, что в основном ограничивался нижними конечностями.
Заболеть узловой эритемой могут люди разных возрастных категорий, но чаще она встречается у 20-30-летних пациентов. Узловой эритемой до периода полового созревания могут заболеть и мальчики, и девочки, а после пубертатного периода вероятность заболевания у мужчин становится в несколько раз меньше, чем у женщин. Случаи поражения узловатой эритемой учащаются в весенний и зимний периоды.
Причины узловатой эритемы
Основной причиной повышения чувствительности организма с прогрессированием узловатой эритемы — это процессы инфекционного характера. В первую очередь вызванные стрептококком (скарлатина, ангина, стрептодермия, рожа, острый фарингит, цистит, отит, ревматоидный артрит и прочие болезни), туберкулезом, менее часто — кокцидиомикозом, иерсиниозом, паховым лимфогранулематозом, трихофитией. Также узловатая эритема возникает из-за чувствительности организма к медикаментам. Сульфаниламиды, салицилаты, бромиды, йодиды, вакцины и антибиотики являются наиболее опасными лекарствами в этом плане.
Часто эта болезнь сопутствует саркоидозу. Узловатая эритема может также развиваться из-за неинфекционных болезней, таких как: болезнь Бехчета и Крона, парапроктит, язвенный колит или раковые патологии.
Больные, у которых наблюдаются сосудистые нарушения (атеросклероз, варикоз), аллергические заболевания (наследственный аллергический дерматоз, бронхиальная астма, поллиноз), инфекции хронического характера (синусит, пиелонефрит, тонзиллит) более предрасположены к данному заболеванию.
Симптомы узловатой эритемы
Плотные узлы, находящиеся в нижних отделах кожи или подкожной клетчатке, могут являться типичными симптомами узловатой эритемы. Их диаметр варьируется от 5 мм до 5 см. Кожный покров над узлами гладкий и имеет красный цвет. Границы узловатой эритемы размыты из-за того, что окружающие ткани отекают, а сама эритема немного возвышается над кожей. Узлы прекращают увеличиваются, когда вырастают до определенного размера. Болевые синдромы у пациентов выражаются по-разному и могут отмечаться не только во время прощупывания узлов, но также спонтанно. Спустя несколько дней узлы уплотняются. Кожа имеет красный цвет, постепенно становясь бурой, потом синюшной, зеленоватой и желтой. Такое изменение цвета может напоминать синяк.
Наиболее характерной локализацией узлов является передняя поверхность голеней. Также встречаются симметричные поражения, но возможны единичные или односторонние высыпания. Узловатая эритема может встречаться на икрах, ягодицах, бедрах, предплечьях, лице (в подкожной жировой клетчатке) или даже в соединительной ткани глазного яблока (эписклере).
Чаще всего узловатая эритема будет характеризоваться острым началом, повышением температуры тела, ознобом, болезненным состоянием или и вовсе анорексией. Более чем у половины пациентов могут обнаруживаться вторичные поражения суставов (артропатии): артралгии (боли в суставах), неприятные ощущения при пальпации, ощущение скованности по утрам. Меньше чем у половины пациентов вместе с субъективными симптомами узловатой эритемы наблюдаются объективные признаки артрита: оттеки и покрасневшая кожа в области больного сустава, повышение местной температуры, концентрация жидкости внутри сустава (выпота). При узловатой эритеме суставной синдром отличается тем, что крупные суставы будут поражаться симметрично, а мелкие суставы могут оттекать. Симптомы и вторичные поражения суставов (артропатии) могут появиться раньше, чем кожные элементы узловатой эритемы.
Обычно в течение нескольких недель происходит полное разрешение эритемы узловатой. На этом месте можно наблюдать временное потемнение (гиперпигментацию) и шелушение кожи. Вместе с кожными признаками заболевания проходит и суставной синдром. Так острая форма узловатой эритемы узловатой в общей сложности может продлится около месяца.
Такие последствия узловатой эритемы, как хроническое и рецидивирующее течение болезни наблюдается значительно реже. Обострение болезни характеризуется появлением небольшого количества плотных синюшно-розовых узлов, которые могут сохраняться до нескольких месяцев. Кожная симптоматика может сопровождаться хроническими вторичными поражениями суставов без их деформации.
Диагностика узловатой эритемы
При узловатой эритеме изменения результатов лабораторных исследований носят общий характер. Однако они позволяют отличать болезнь от других отклонений, выявить ее этиологию и сопутствующую патологию. При хроническом рецидиве или острой форме узловатой эритемы в развернутом анализе крови наблюдается чрезмерно быстрое оседания эритроцитов (СОЭ) и нейтрофильный лейкоцитоз. Наличие стрептококковой инфекции часто выявляется с помощью бакпосева из носоглотки. Если есть подозрение на иерсиниоз (инфекционное заболевание, поражающее желудок и кишечник, которое имеет тенденцию к инфицированию различных систем и органов), производится бактериологический посев кала; для исключения туберкулезного заболевания — туберкулинодиагностика. Показанием к консультации с врачом-ревматологом и анализу крови на ревматоидный фактор будет выраженный суставной синдром.
В тяжелых случаях врач-дерматолог, для того чтобы подтвердить диагноз узловатой эритемы, назначает специальное исследование (биопсию) для одного из узлов. Гистологически изученный материал помогает выявить наличие островоспалительного процесса в стенках мелких вен и артерий, в междольковых перегородках на границе подкожной клетчатки и кожи. Не исключено, что может потребоваться консультация разных специалистов в области пульмонологии, инфектологии, отоларингологии, сосудистой хирургии и флебологии для определения причин возникновения узловатой эритемы, сопутствующих источников инфекции хронического характера или нарушений сосудов.
Для этой же цели, для диагностирования узловатой эритемы специалисты могут назначить фарингоскопию и риноскопию, компьютерную томографию и рентгенографию легких, ультразвуковую допплерографию вен и реовазографию (РВГ — диагностика нижних конечностей). Рентгенография направлена на исследование грудной клетки и выявление сопутствующих болезней, таких как: туберкулез, саркоидоз или других процессов в легких. Нередкий, но не обязательно встречающийся рентгенологический спутник болезни — это увеличение лимфатических узлов (одно- или двустороннее) корня легкого.
Дифференциальная диагностика эритемы узловатой проводится с индуративной эритемой, если человек заболел туберкулезом кожи, мигрирующим тромбофлебитом, узелковым полиартериитом, панникулитом, или у него имеются сифилисные гуммы.
Лечение узловатой эритемы
Эффективность лечения узловатой эритемы сильно зависит от результатов терапии причинной или сопутствующей болезни. Производятся лечебно-профилактические меры хронических очагов инфекции, системное применение антибиотиков, десенсибилизирующая терапия. Для пресечения воспалительных процессов и снятия болевых ощущений при узловатой эритеме врачи назначают нестероидные противовоспалительные препараты: диклофенак натрия, нурофен, ибупрофен и т.п. Применение плазма-, криоафереза, гемосорбции (экстракорпоральной гемокоррекции) и ВЛОК (внутривенного лазерного облучения крови) способствует скорейшему облегчению симптомов узловатой эритемы.
Для местного лечения специалисты выписывают противовоспалительные мази, на область больных суставов накладываются специальные повязки с димексидными препаратами. При эритеме узловатой из физиотерапевтических методов лечения эффектом обладает ультрафиолетовое облучение в эритемных дозах (УФО), лазеро- и магнитотерапия терапия, фонофорез с гидрокортизоном (противовоспалительный препарат) на область воспаленных узлов или пораженных суставов.
www.mosmedportal.ru
Узловатая эритема — Полисмед
Узловатая эритема представляет собой заболевание, при котором происходит воспаление сосудов эпидермиса и жировой клетчатки. Фото больных, у которых развивается данная патология, показывают характерные внешние признаки узловатой эритемы – их трудно спутать с другими кожными болезнями. От этого заболевания больше всего страдают женщины в возрасте 15-30 лет. Оно поражает их в 3 раза чаще, чем мужчин. Прежде чем мы раскроем причины данного заболевания и принципы его лечения, давайте вначале поговорим о встречающихся формах недуга?
Разновидности (типы) болезни, классификация
Существует несколько видов узелковых эритем, лечение которых несколько отличается. По фото пациентов с различными воспалительными образованиями неспециалисту сложно определить, в чем же состоит отличие одной разновидности патологии от другой.
Выделяют следующие виды узловатых эритем:
- Токсическая, которой подвержены новорожденные. Она считается физиологической нормой и исчезает за 7-10 дней.
- Инфекционная, развивающаяся на фоне различных инфекций у взрослых и детей.
- Мигрирующая, которая может быть симптомом болезни Лайма. Сыпь при этой форме имеет кольцевидную форму с бледной серединой и находится в месте укуса клеща.
- Многоформная экссудативная, развивающаяся на фоне простудных заболеваний. Она сопровождается недомоганием, болями в горле и суставах. Узелки образуются на стопах, кистях, голенях, слизистой оболочке рта и половых органах.
- Кольцевидная, появляющаяся при хронической форме болезни. Она возникает при отравлении организма, инфекционных болезнях и аллергии. При ней округлые узелки часто сливаются в кольца.
Причины, факторы возникновения, способы распространения болезни
Чаще всего узловатая эритема является признаком каких-то других серьезных заболеваний. Причины этой патологии бывают различными:
- Инфекционными (стрептококковые поражения в виде ангины или скарлатины, иерсиниоз, лепта, кокцидиодоз, туберкулез, лимфогранулема, гистоплазмоз, системная красная волчанка), для которых характерно возникновение хронических очагов инфекций.
- Неинфекционными (язвенный колит, ревматоидный артрит, саркоидоз, опухоли, болезнь Крона).
- С аллергическим характером (прием сульфаниламидных и серосодержащих препаратов, применение пероральных контрацептивов).
В некоторых случаях эта болезнь возникает при беременности. В ее развитие провоцирующим фактором выступает патологическое состояние сосудов при варикозном расширении вен или тромбофлебите.
Признаки и симптомы узловой эритемы
Данная болезнь может проявляться в разных формах:
- Острой, которая характеризуется ухудшением общего состояния здоровья человека, высокой температурой, потерей аппетита, появлением специфических узлов, имеющих красный оттенок. Эти узлы отличаются болезненностью при пальпации. Со временем они становятся фиолетовыми, а затем буровато-желтыми. Узлы могут возникать на коже нижних конечностей, а именно – голенях, коленях, бедрах, ягодицах, реже – на шее и лице. Узловатая эритема в острой форме в некоторых случаях сопровождается воспалением суставов. Часто такая форма заболевания проходит самостоятельно спустя 6-7 недель.
- Хронической, при которой внешние проявления патологии иногда исчезают на некоторое время, а затем снова появляются. При ней эритемные узлы часто сливаются, образуя обширные поражения кожи. Узловатая эритема на ногах в этой форме характеризуется появлением очагов поражения эпидермиса на новых местах после того, как старые уже прошли. При этом наблюдается так называемая «миграция» узлов эритемы. Эта форма патологии может длиться месяцами. Ее часто сопровождает артропатия без деформации сосудов.
Основные симптомы заболевания:
- Плотные узелки в тканях дермы и подкожной клетчатки, размером в 1-5 см. Они имеют нечеткие очертания и при этом немного возвышаются над эпидермисом. Ткани вокруг них отекают, а кожа уплотняется. Она имеет красноватую гладкую поверхность.
- Узлы появляются симметрично на передней поверхности голеней. В некоторых случаях отмечаются односторонние высыпания. Они растут быстро, но в определенный момент останавливают рост.
- Эритемы не зудят, но болят при прощупывании или спонтанно.
- Отечность мелких суставов стоп и кистей.
- Уплотнение узлов на 4-5 день заболевания.
- Изменение цвета кожи на эритеме подобно гематоме.
Спустя 2-3 недели с начала заболевания ее симптомы идут на убыль. Без лечения болезнь может принимать хронический характер с рецидивами. В этом случае при повторных вспышках эритемы бывают единичными. Они отличаются своей плотностью и синюшным оттенком.
Осложнения при заболевании, чем опасна болезнь
Узловатая эритема – это болезнь, опасная своими возможными осложнениями. Ее острая фаза часто переходит в хроническую, лечение которой характеризуется своей сложностью. Именно поэтому нельзя надеяться, что такая патология может бесследно исчезнуть сама или с помощью использования рецептов народной медицины. Фото пациентов, хронически страдающих от этого заболевания, просто шокируют ужасающими поражениями кожи не только нижних конечностей, но и других частей тела. Избавиться от него поможет только опытный врач, установивший верный диагноз и назначивший правильное лечение.
Диагностика
Хотя данная болезнь и имеет характерные симптомы и признаки, подтвердить диагноз сможет только врач. При этом пациенту необходимо посетить не только дерматолога. Ему может потребоваться консультация ревматолога, терапевта и других специалистов, которые определят причины данной патологии и назначат адекватное лечение.
Узловатая эритема чаще всего сразу диагностируется при осмотре. Больной сдает мазок из глотки, который проверяют на стрептококк. Также необходимо сделать рентгенограмму легких, позволяющую исключить такие причины заболевания, как туберкулез и саркоидоз. Иногда для подтверждения диагноза пациент сдает кал, исследуемый на наличие возбудителей иерсинии.
Эта эритемная болезнь отличается повышенной скоростью оседания эритроцитов. Ее характерной особенностью является то, что в некоторых случаях так и не удается определить основное заболевание, приведшее к патологии. В этом случае узловатая эритема считается самостоятельным заболеванием.
Важным моментом является диффдиагностика, позволяющая исключить такое заболевания, как васкулит
Лечение узловой эритемы
Лечение данной патологии напрямую зависит от причин, вызвавших её. Терапию назначает врач только после того, как больному проведут полную диагностику. Лучше всего это осуществлять в условиях стационара. При острой форме положен полупостельный режим.
Лечение проводится с помощью различных лекарственных препаратов. К ним относятся:
- Нестероидные противовоспалительные средства такие, как Индометацин, Нимесил.
- Антигистамины (Диазолин, Тавегил, Супрастин, Кларитин, Телфаст).
- Гормональные препараты (Преднизолон), которые используют при аллергии, но не назначают в случае возникновения инфекционных очагов поражения нижних конечностей.
- Иодид калия (при отсутствии противопоказаний).
- Антибиотики, которые эффективны при наличии инфекции.
- Гепариновая мазь, которая применяется для местного лечения.
Хороший результат дают физиотерапевтические процедуры: теплый компрессы с ихтиолом, фонофорез, УВЧ, диатермия. После перенесенного заболевания в течение месяца пациенту не рекомендуются различные физические нагрузки.
Лечение народными средствами
Терапию медикаментами хорошо дополняет лечение народными средствами. Перед их применением необходимо обязательно проконсультироваться с лечащим врачом, чтобы не усугубить ситуацию приемом противопоказанных веществ. Такое лечение не может полностью заменить использование медикаментов. В качестве антиэритемных средств используются различные продукты питания, которые обязательно включаются в рацион больного. К ним относятся: фасоль, бобы, укроп, базилик, тмин.
Узловатая эритема нижних конечностей зачастую сопровождается отеками. В этом случае, врач назначает прием различных мочегонных сборов лекарственных трав.
Важно: Лечение народными средствами никоим образом не избавляет больного от узловатой эритемы, но может значительно облегчить его состояние.
Диета, питание
При этой болезни исключают любые продукты, которые могут вызвать у человека аллергические реакции. Также не допускают употребление жареных, консервированных и копченых продуктов. Больного переводят на молочно-растительную диету.
Особенности у детей
Узловатая эритема у детей протекает намного тяжелее, чем у взрослых больных, поэтому требует немедленного лечения.
Особенности узловатой эритемы у беременных
Лечит данную патологию при беременности не только дерматолог. Начинают терапию после обследования у акушера-гинеколога и у других специалистов для выявления возможных причин заболевания. Узловатая эритема приносит вред здоровью женщины, но мало затрагивает плод. У беременной могут возникнуть различные осложнения в работе сердечнососудистой системы. Иногда данная патология самостоятельно проходит после II-III триместра. В этом случае ее связывают с реакцией организма женщины на беременность. Для лечения узловатой эритемы у беременных используют местно Индовазин или Курантил. В малых дозах могут назначать Парцетамол.
Как отличить васкулит от узловатой эритемы
Некоторые неопытные люди путают узелковую эритему и такое серьезное заболевание, как васкулит. Хотя они и имеют некоторое сходство, но очень отличаются друг от друга. Васкулит – это целая группа патологий, сопровождающихся воспалением стенок кровеносных сосудов, что приводит к гибели их тканей. В зависимости от вида пораженных сосудов это заболевания разделяют на такие группы: артериит, артериолит, капиллярит, флебит. Он может вылиться в болезни Кавасаки, Такаясу, Бехчета, геморрагический или смешанный, аллергический васкулит, гранулематоз Вегенера, неспецифический аортоартериит, синдром Черджа-Стросса.
Васкулит имеет характерную особенность: небольшие кровотечения на коже. Затем они распространяются на суставы, нервные окончания и мышцы.
polismed.ru
Что такое узловая эритема нижних конечностей и как ее лечить у детей и взрослых?
Сегодня мы расскажем про серьезное распространенное заболевание, о котором надо знать каждому — узловая эритема нижних конечностей. Если вы впервые слышите это название и вас, на первый взгляд, ничего не беспокоит, то все равно следует узнать о симптомах, причинах, видах, диагностике и лечении болезни.
Узловатая эритема на ногах
Что такое узловая эритема?
Патологию под названием узловая эритема можно распознать по наличию уплотнений (узелков) 0,5-5 см в диаметре в зоне ягодиц, бедер и голени. Как правило, повреждения образуются сразу на 2 ногах симметрично. К узелкам неприятно прикасаться, так как это причиняет боль. Заболевание протекает в мигрирующей, хронической или острой форме.
Какие изменения вызывает эритема?
Если ставится диагноз узловая эритема, то подразумевается протекание неспецифического воспалительного процесса. Страдает жировая и другие подкожные ткани, болезнь негативно действует на мелкие кровеносные сосуды. Первые несколько часов или 2 дня заболевания по исследованиям под микроскопом можно видеть воспалительный процесс на стенке вены, иногда на стенке артерии. Налицо отечность стенок сосудов и эндотелия на клеточном уровне, образуются уплотнения — инфильтраты, в их основе эозинофилы и лимфоциты. Также наблюдается кровоизлияние в прилегающих тканях.
Спустя 7 дней после обнаружения первых симптомов заболевания, происходят постоянные изменения. Клеточный инфильтрат включает клетки-гиганты, гистиоциты, лимфоциты. Сосуды становятся непроходимыми. Гистиоциты, клетки плазмы, клетки-гиганты проникают к жировым долькам. В некоторых случаях болезни создается микроскопический абсцесс.
Заболевание прогрессирует, от этого на месте жировых долек и инфильтратов на стенках сосудов разрастается соединительная ткань. Считается, что заболевание не повреждает наружную часть дермы и эпидермис.
Чем опасна узловая эритема?
При появлении узловой эритемы врачи сразу ищут скрытые патологии. Дело в том, что данное явление само по себе безопасно для жизни. Но нередко узловая эритема ног сопровождает различные заболевания. Например, основная болезнь еще на стадии развития и не имеет ярких симптомов. При узловатой эритеме необходимо максимально полно обследовать организм на предмет других отклонений.
Обычно эритема дает рецидивы, но она не представляет большой угрозы. Об опасности можно говорить только если есть сопутствующие болезни. Прогноз у больных хороший, так как заболевание хорошо изучено и успешно лечится проверенными лекарствами. А также заметим, что при наличии симптомов узловой эритемы следует провести дифференциальный анализ, то есть исключить другие болезни с очень похожими проявлениями — рожа, болезнь Вебера-Крисчена, эритема Базина и тромбофлебит.
Узловая эритема при беременности
С заболеванием узловая эритема чаще других сталкиваются женщины в период вынашивания ребенка. Медики выяснили, что более подвержены эритеме беременные женщины, которые принимали гормональные контрацептивы. Некоторые специалисты утверждают, что на развитие эритемы у беременных влияет искаженный гормональный фон, в результате образуются нежелательные антитела. Также стоит заметить, что при беременности иммунитет несколько снижается, ослабленный организм не может полноценно защищаться сам от негативных факторов, поэтому подвержен болезням.
Узловая эритема у детей
Дети тоже подвержены узловой эритеме. Заболевание как вторичное расстройство у маленьких развивается на фоне вирусных инфекций, зубных болезней, отита в хронической форме, туберкулеза. Когда не удается выявить провоцирующие заболевания, диагностируется идиопатическая форма, то есть самостоятельно протекающий процесс. Реже болеют дети младше 6 лет. В группе риска больше девочек. У детей повышена вероятность эритемы зимой и осенью.
Симптомы узловой эритемы
Как проявляется эритема чаще всего, рассмотрим далее. В подкожно-жировой клетчатке или глубоко залегающих тканях нижних конечностей появляются плотные узлы. Кожный покров становится гладким и появляются характерные покраснения. Границы шишек размыты ввиду того, что отек распространяется за пределы новообразования. Боль ощущается обычно при прикосновении к проблемным зонам, а в состоянии покоя многих пациентов ничего не беспокоит.
Красные узлы продолжают развиваться на протяжении 3-5 дней, затем они становятся более плотными, синеют. Появление узловой эритемы — это зачастую неожиданность для больного. Данное заболевание, как правило, сопровождается общим дискомфортом, пропадает желание есть, знобит, поднимается температура. Как минимум 50% всех страдающих эритемой испытывают болезненность суставов, напряжение в них нарастает в утренние часы. Образуется суставный выпот и отечность. Все остальные проявления могут иметь место раньше образования самих узлов.
Шишки пропадают спустя 14 дней, самое большое — 21 день, потом их сменяет шелушение и пигментация. Узлы излечиваются и вместе с этим перестают беспокоить суставы. Длительность болезни — примерно 30 дней. В некоторых случаях у патологии хронический характер. Когда время от времени появляются единичные очаги, тогда не деформируются, но поражаются суставы.
узловая эритема — заболевание ногДиагностика узловой эритемы
При проявлениях узловой эритемы проводят детальное обследование, чтобы получить полную картину заболевания, проверить другие органы и системы организма. Обычно врач сразу назначает исследование крови, чтобы проверить, не повышено ли число лейкоцитов и показатель СОЭ. При заболевании берут бак посев со слизистой носоглотки, этот анализ нередко помогает выявить инфекцию стрептококковой этиологии. При наличии проблем с суставами, необходимо пройти обследование у ревматолога.
Когда лечащий врач затрудняется правильно поставить диагноз, проводится биопсия очагов заболевания на нижних конечностях. Для точного определения причины нужно провести УЗДГ вен на ногах, пройти фаринго- и рино-скопию, исследование КТ, сделать реовазографию и рентген легких.
Причины появления узловой эритемы
Без причин эритема на ногах не образуется, поэтому их всегда ищут в других местах. До недавнего времени медики затруднялись назвать провоцирующие факторы.
Кроме препаратов из группы оральных контрацептивов, антибиотиков, и других медикаментов, провокаторами заболевания могут быть различные заболевания, такие как иерсиниоз, туберкулез, гистоплазмоз, саркоидоз. Среди заболеваний, вызывающих эритему, также саркоидоз, колит, энтерит, лейкоз, гонорея, новообразования злокачественной и доброкачественной природы, сифилис, гепатит В, хламидиоз.
Кроме того, вероятность эритемы повышает заражение стрептококком и антибактериальный антиген. Эритема развивается обычно у людей с проблемами сосудов ног. К таковым относят болезни тромбофлебит и варикоз. Самые распространенные заболевания, связанные с узловатой эритемой, это заражение стрептококком и саркоидоз. В отдельных случаях, у ⅓ пациентов, узловая эритема протекает как бы сама по себе, и не удается выявить инфекционные и неинфекционные причины.
Классификация заболевания узловая эритема
Острая эритема
В основе острой эритемы симметрично располагающиеся узлы спереди на ногах в области голени, голеностопа, колена, иногда образования находятся на предплечье, стопе. Случается так, что отсутствует большое количество очагов, есть только отдельные шишки. Обычно диаметр узлов 0,5-5 см. Шишки с неопределенными границами, отечны, болезненны при пальпации, твердые. Кожные покровы в месте поражения розово-красные, потом синеватые, затем желто-зеленые, гладкие.
Первое проявление болезни — это появление небольшого по размеру узла, он начинает стремительно увеличиваться. Когда доходит до определенного диаметра, рост прекращается. Бывает больные жалуются на то, что шишки, болезненные при прикосновении, болят и сами по себе, вызывая незначительный или сильный дискомфорт. Проходит 21-42 дня, и уплотнения под кожей пропадают, после них не остается шрамов, нет атрофического процесса. Пигментация и шелушение — это временное последствие, оно вскоре проходит.
У острой эритемы, как правило, нет рецидивов, больных не беспокоит зуд, держится фебрильная температура в пределах 38-39 градусов, есть общее недомогание, суставные и мышечные боли. Благодаря анализам выясняется, что в составе крови есть изменения, свидетельствующие о воспалении в организме, например, подъем уровня СОЭ и числа лейкоцитов.
Хроническая эритема
Узловатая эритема может протекать в хроническом виде. В основном в группу риска входят пациентки женского пола в возрасте после 40 лет, с опухолевыми процессами в малом тазу или каким-либо хроническим заболеванием инфекционной природы. Это расстройство может протекать бессимптомно, а иногда интоксикация дает незначительные симптомы. Шишки локализуются в стандартных зонах тела, они могут быть малозаметными, так как практически не создают рельефа на коже и не дают нетипичную окраску.
Время от времени происходит обострение проявлений. Такое чаще происходит весной или осенью. Наверное, такая периодичность имеет место на фоне повышения вероятности заражения стрептококками в эти месяцы. Покрываются пигментацией и отекают крупные суставы, ткани становятся горячими. В редких случаях страдают суставы в кистях и стопах. Когда проходят узлы, проблемы с суставами тоже прекращаются.
Мигрирующая эритема
У узловой мигрирующей эритемы, как правило, подострое течение, а значит, она не дает сильных симптомов, человека мало что беспокоит. Разве что, чувствуется общий упадок сил, небольшая болезненность суставов, субфебрильная температура в пределах 37-38 градусов, небольшой озноб. Через какое-то время появляется симптом — спереди или сбоку голени образуется ограниченное, твердое и плоское уплотнение красно-синего цвета.
Развитие мигрирующей эритемы сопровождается перемещением инфильтрата, появляется круглая бляшка, яркая по краям, светлая и втянутая посередине. После всех этих изменений, обе голени покрываются небольшими узелками. Спустя 14-60 дней уплотнения рассасываются.
Лечение узловой эритемы нижних конечностей
К какому врачу обращаться при узловой эритеме?
Если появились симптомы, похожие на вышеописанные, то нужно срочно записаться на прием к врачу ревматологу. Чтобы доктор получил полную информацию о возможных причинах расстройства, больной может быть направлен к другим докторам, например, пульмонологу, гастроэнтерологу, лору, венерологу, онкологу, инфекционисту и гинекологу. Для диагностики проблем с венами на ногах нужно обследоваться у флеболога.
Аптечные препараты против узловатой эритемы
Традиционно эритему лечат антивирусными, антибактериальными, противогрибковыми препаратами. Назовем популярные варианты медикаментов из разных групп:
- антигистамины — Цетиризин, Лоратадин и Супрастин;
- нестероидные противовоспалительные препараты — Диклофенак, Мовалис, Целекоксиб и Нимесулид;
- аминохинолиновые средства хорошо действуют в сложных и рецидивирующих случаях — Плаквенил и Делагил;
- кортикостероидные медикаменты используются, если НПВС (нестероидные противовоспалительные средства) не действуют — Метилпреднизолон и Преднизолон.
Мази при узловой эритеме
Кроме приема таблеток важно проводить местную обработку при помощи специальных мазей. Наружное лечение позволяет ускорить рассасывание уплотнений. Для этой цели обычно назначаются противовоспалительные мази, кремы с гормонами и накладываются примочки с димексидом.
Дополнительные меры лечения эритемы
Кроме таблеток и мазей существуют следующие меры помощи при узловатой эритеме:
- экстракорпоральные методики, например, плазмаферез;
- очищающее облучение крови лазером — гемосорбция;
- физиотерапевтические меры — лазеротерапия, магнитотерапия, фонофорез, УФО.
Лечение узловой эритемы народными средствами
Не нужно полагаться на средства народной медицины, если есть подозрения на узловую эритему. Терапия травами в лучшем случае будет бесполезной, в худшем отнимет много времени, а патология тем временем будет скрыто прогрессировать. Несмотря на реальную опасность, многие лечатся народными средствами на свой страх и риск. Не нужно этого делать, так как действительно могут развиться серьезные осложнения. Фитотерапия допустима только в крайнем случае, исключительно как дополнительное средство и если лечащий врач не против.
Нельзя самостоятельно ставить себе диагнозы и выбирать препараты. Дело в том, что аптечные сильные лекарства могут давать побочные эффекты, если их использовать неправильно без консультации врача.
mixfacts.ru
