симптомы, лечение, причины, фото. Чем чревато гнойное воспаление потовых желез?
Так хочется всегда выглядеть на все сто. Это стремление присуще не только женщинам, но и сильной половине человечества. Но, все же, случаются болезни, которые способны надолго подпортить внешний вид. А при неправильном лечении еще и повлечь за собой более тяжелые последствия. Одно из таких заболеваний – гидраденит. Фото гидраденита вызывают отвращение, это же подтверждают и его народное названия – «сучье вымя». У детей и стариков это заболевание практически не встречается, а вот у взрослых, полных сил женщин и мужчин – довольно распространенное явление. Ниже собрана вся информация о гидрадените, а также описаны способы профилактики этой болезни.

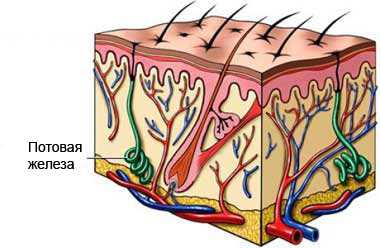
Гидраденит — это гнойное воспаление потовых желез
Что же такое гидраденит, фото которого так пугают многих женщин? Согласно определению, это гнойное воспаление потовых желез. В более широком смысле гидраденитом называют воспаление кожи хронического характера, при котором время от времени образовываются болезненные подкожные нарывы. Так как больше всего потовых желез сосредоточено под руками, то и возникает гидраденит под мышками (как правило). Однако не исключено и появление гидраденита в паху, а также в области ануса, пупка, шеи, головы, молочных желез у женщин. Гнойный гидраденит вызывает золотистый стафилококк. Этот вирус проникает в наши потовые железы через фолликул волоса или царапины, ссадины и другие нарушения кожного покрова.
Симптомы гидраденита
Признаки гидраденита очень похожи с фурункулами. Однако есть достаточно явные отличия. Если при фурункуле образуется прыщ с гнойным острием, то при гнойном гидрадените – один или несколько подкожных узлов без стержня, которые болят. Они округлые, иногда имеют неправильную форму.
Как правило, гидраденит начинается с едва ощутимого зуда в пораженном месте. Позднее появляется плотный узел неприятного темно-красного, а иногда и синюшного цвета. Размер узла колеблется от 5 мм до 3 см. Если поражается несколько потовых желез, то со временем узлы могут слиться в один огромный узел. Это очень болезненно, человеку с гидраденитом под мышкой, порой, тяжело опустить руку. Гидраденит в паху затрудняет ходьбу больного.
Иногда к симптомам может подключаться повышение температуры тела, воспаление вокруг нарыва может увеличиваться, как и его болезненность. Появляются головные боли, слабость. Через несколько дней после появления уплотнение становится более мягким. В гидрадените образуются отверстия, из них выделяется гной с кровью. После этого болезненность несколько уменьшается. А потом на ранах образуются шрамы. В среднем это заболевание длится от 10 до 15 дней. Однако если оно приобретает хронический характер, выздоровление затягивается…
Важно помнить, что запущенный гидраденит может привести к тяжелым последствиям, вплоть до серьезного заражения крови. Поэтому обязательно своевременное и правильное лечение. Однако, к сожалению, оно не позволяет избежать повторения заболевания.
к содержанию ↑
Причины возникновения
Гидраденит возникает в результате попадания инфекции в потовую железу
Многих интересует, почему же возникает гидраденит? Сегодня точно не известны точные причины возникновения этого заболевания. Есть много предположений, однако не одна теория не получила стопроцентного подтверждения. Если раньше ученые утверждали, что гидраденит начинается исключительно с воспаления потовых желез, то сегодня исследования доказывают, что развитие этого заболевания начинается с закупорки пор, а это уже приводит к скоплению там кожного сала, отмирающих клеток и бактерий. Все это и вызывает воспаление. Некоторые исследователи утверждают, что причина гнойного гидраденита в нарушении взаимодействия между иммунной системой и кожей, а также в изменении ее чувствительности к гормонам и микроорганизмам. Это отличает гидраденит от других нарывов и объясняет повторение (рецидив) болезни.
Считается, что к гидрадениту предрасположены люди с повышенным потоотделением, нарушениями эндокринной системы (сахарный диабет, щитовидная железа, гипофиз), ожирением, иммунодепрессивным состоянием. Также в зоне риска те, у кого есть опрелости, дерматиты, экземы. Довольно часто гнойный гидраденит случается у людей, которые плохо соблюдают нормы и правила личной гигиены, живут или работают в антисанитарных условиях, а также чрезмерно увлекаются дезодорантами. Следует быть внимательным к царапинам, порезам и воспалениям, возникающим во время бритья и эпиляции. Также гидраденит может вызвать ношение узкой одежды, которая натирает кожу. Еще один немаловажный факт: 90% больных гидраденитом – курильщики. Поэтому зависимые от никотина – в зоне риска. Причиной гидраденита может быть и наследственность, однако пока неизвестно, какой именно ген отвечает за это.
к содержанию ↑
Диагностика заболевания
Диагностировать гнойный гидраденит не сложно, ведь располагаются узлы в своеобразных местах и не имеют гнойного стержня. Доктор проводит осмотр, назначает анализ крови. Если есть подтверждения воспалительного процесса: повышение лейкоцитов, ускорение показателя СОЭ, значит это гидраденит. Для диагностики описанных выше мер достаточно. Если же гидраденит приобретает хронический затяжной характер, необходимо исследование иммунной системы. В этом случае проводят иммунограмму.
к содержанию ↑
Лечение гидраденита
Как лечить гидраденит? На самом деле все зависит от стадии и формы (первое или хроническое) заболевания. Воспаленный участок обрабатывают бактерицидным мылом, йодом, борным, салициловым или камфорным спиртом, зеленкой, слабым раствором марганцовки. Нельзя выдавливать гнойник, так как это может только усугубить болезнь и привести даже к заражению крови.
Максимальный эффект от лечения гидраденита достигается, если оно начато при первых же симптомах болезни. Можно прогревать пораженный участок сухим теплом (проутюженной тканью, солнцем). Также обязательно нужно аккуратно выстричь волосы в области узла, чтобы помешать распространению гидраденита на здоровые потовые железы. Стоит воздержаться от приема ванной, так как вода способствует распространению инфекции. Лучше принимать душ, предварительно заклеив область болезни пластырем.

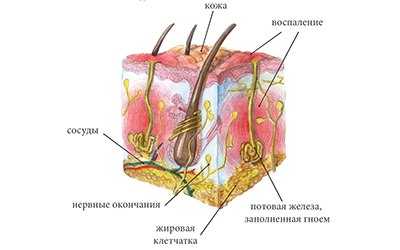
При гидрадените назначают противомикробные препараты
Для лечения гидраденита обязательно назначают противомикробные препараты. Принимать их придется в среднем около двух недель. Если у пациента гнойный гидраденит приобретает хронический характер, то проводят специфическую иммунотерапию. Ни в коем случае нельзя принимать антибиотики самостоятельно, это может вызвать тяжелые последствия для организма.
Бывает, чтобы вылечить больного, необходимо хирургическое вмешательство. Это происходит, если пациент достаточно поздно обратился к доктору, и болезнь перешла в стадию нагноения. Никакие таблетки тут не помогут, без операции никак. Хирург вскрывает и вычищает пораженные ткани и свищевые ходы. В этом случае заживание гидраденита довольно болезненно. Тут важно помнить, что нельзя использовать повязки, так как они способствуют втиранию гноя в рану. Поэтому ее прикрывают бактерицидным пластырем.
Как вспомогательный метод лечение гидраденита многие доктора назначают УВЧ-терапию. При этом на пораженные кожные покровы воздействуют непрерывным или импульсным током ультравысокой частоты.
Особое внимание следует обратить и на питание при диагнозе гидраденит. В рационе должно быть много витаминов А, С, В1, В2, В6, Е. Нужно увеличить количество продуктов, богатых фосфором и железом. Пусть в меню будет больше рыбы, моркови, яблок, капусты, цитрусовых, ягод, орехов и так далее. Следует отказаться от острого, алкоголя, приправ, ограничить количество сладкого и мучного. Также перестать курить. Можно принимать поливитаминные лекарства, это повысит защитные силы организма. Диету стоит соблюдать в течение хотя бы трех месяцев с момента возникновения гидраденита, чтобы снизить вероятность рецидивов болезни.
к содержанию ↑
Профилактика
Как видим, лечение гидраденита довольно длительное. Поэтому болезнь лучше предупредить. Главная рекомендация для профилактики гнойного гидраденита – соблюдение личной гигиены. Также нужно обратить внимание на одежду: она должна быть «дышащей», то есть сшита только из натуральных тканей, не слишком тесной, соответствовать температуре и влажности воздуха. Ну и само собой – чистой.
Особое внимание стоит уделять области подмышек. Волосы нужно сбривать, а подмышки обрабатывать дезинфицирующими средствами. Однако важно не переусердствовать, так как частое бритье приводит к мелким ранениям кожи, что может повлечь за собой гидраденит под мышками. Естественно, что приборы для бритья должны быть качественными, как и средства парфюмерии.
Людям с повышенной массой тела нужно похудеть. Кстати сказать, это избавит их от многих других заболеваний с гораздо более тяжелыми последствиями. Так как курильщики тоже в зоне риска, то лучше расстаться с этой пагубной привычкой.

Лучшая профилактика гидраденита — соблюдение личной гигиены
Среди рекомендаций профилактики гидраденита — здоровый образ жизни, поднятие иммунитета, положительное мышление.
к содержанию ↑
Народные рецепты от гидраденита
При лечении гидраденита можно воспользоваться и народными методами лечения. Однако делать это можно лишь согласовав с врачом и не заменяя народными средствами медикаментозное лечение. Избавиться от узлов помогут маски из глины, их необходимо накладывать в пораженных областях. Эффективны в лечении гидраденита и травы. Чтобы ускорить созревание гнойника, для прикладывания компрессов можно использовать крепкий отвар из полыни. Для этого залить листья кипятком и настоять, из этой массы делать компрессы три раза в день.
Помочь в лечении может и календула, крапива, вероника и цветки василька. Соотношение трав: 2:2:2:1. Все залить горячей водой и дать настояться. Принимать настой пять раз в день полтора месяца.
Чтобы очистить кровь от стафилококка, нужно приготовить отвар из смеси листьев ежевики и сухих цветков календулы (2:1). На одну ложку сухой смеси должен приходиться стакан воды. Настоять отвар в течение получаса, процедить, а потом принимать по четверти стакана 3-4 раза в день.

Отвары трав при гидрадените помогут очистить организм
Хорошим лекарством при гидрадените есть обычный сырой картофель. Его нужно натереть на терке. Массу прикладывать к гнойнику на сутки. Прикрыть картофель можно марлей, бинтом, а затем – пергаментной бумагой.
Среди народных методов гидраденита и лечение так называемым «тибетским черным пластырем». Для его приготовления нужно смешать 50 г черного хозяйственного мыла, такое же количество обычной ржаной муки, по столовой ложке любого растительного масла и обычного сахара. Эти ингредиенты залить стаканом крутого и проварить 2-3 минуты. Затем добавить стружку свечи. Из полученной мази сделать повязку, положить на раны и менять каждые 24 часа.
Хорошо при гидрадените помогает и сметанная лепешка. В ее состав входит мука и сметана. Лепешку приматывают к очагу поражения на ночь. Похожое народное средство – яичная лепешка. Способ использования такой же. В состав лепешки входит мука, яичные желтки, смалец и мед. Также избавиться от нарывов помогают листья сирени и белокочанной капусты. Их прикладывают внутренней стороной. Многие знахари для лечения гидраденита используют луковый компресс. Для его приготовления в духовке пекут луковицу, затем разделяют ее и теплой прикладывают к воспалениям. Когда нарыв прорвет, к пораженному месту прикладывают чистый лист подорожника. Также рану присыпают стрептоцидом.
Вот еще один рецепт лукового компресса для лечения гидраденита народными методами. Для его приготовления необходимо смешать по 50 г хозяйственного мыла и тертого лука. Растопить около 100 граммов жира и влить его в массу. При этом нужно активно перемешивать содержимое. Хранить такое лекарство можно до десяти дней, вот только в прохладном месте. Использование: на бинт или марлю наложить мазь слоем в 2-3 мм, приложить к ране, прикрыть полиэтиленом и заклеить пластырем. Менять дважды в день. Если очень интенсивно гноится – каждые три часа.
Для поднятия иммунитета, что способствует лечению гидраденита, можно принимать настойки эхинацеи или боярышника. Важно помнить: любое использование народных средств допустимо только с разрешения врача. Дома вылечить гидраденит невозможно!
Контроль массы тела, избавление от вредных привычек, активный и здоровый образ жизни – это залог красоты и здоровья для любого человека. Поэтому придерживаясь нехитрых рекомендаций можно никогда не почувствовать на себе, что такое гидраденит. Это так прекрасно быть здоровым и жить полноценной, яркой, насыщенной жизнью. Пусть гидраденит и другие подобные болезни обойдут вас стороной. И помните: профилактика – лучше, чем лечение.
к содержанию ↑
Видео
simptom.org
Гидраденит – чем может быть вызвано заболевание и как лечить?
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
В ЦЭЛТ вы можете получить консультацию хирурга.
- Первичная консультация — 2 700
- Повторная консультация — 1 800
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
www.celt.ru
Из-за чего может появиться гидраденит под мышкой?
Появление под мышкой шишки говорит о возникновении заболевания – гидраденита (в народе более известно под названием «сучье вымя»). Это местное гнойное воспаление, развивающееся в подмышечных впадинах. Протекание болезни сопровождается болезненными ощущениями и повышенным потоотделением. Чаще всего удаляется хирургическим путем под местным наркозом. Возрастной и половой принадлежности нет – появляется в любом возрасте у женщин и мужчин.
Причины появления гидраденита под мышкой
Развитию заболевания может способствовать множество провоцирующих факторов. Один из вариантов – несоблюдение правил личной гигиены, но, как правило, в основном подмышечный гидраденит развивается в результате чрезмерной потливости, которая приводит к образованию воспалений (опрелостей) и травматизации кожных покровов (в частности в процессе депиляции). Давайте объединим основные причины появления гидраденита под мышкой:
- расчесы
- мелкие трещины и впадины
- загрязнения кожи
- сильная потливость
- простудные заболевания
Сегодня общепринятое медицинское мнение заключается в том, что главный возбудитель развития гидраденита – стафилококковая бактерия, которая проникает через лимфатические узлы и потовые железы. Шишка уже появляется в последствии ухудшения общего состояния организма. Обычно толчком становится острое респираторное заболевание, способствующее сильному ослаблению иммунной системы.
Среди прочих провоцирующих причин можно также отметить сахарный диабет и иные нарушения функций органов эндокринной системы.
Гидраденит под мышкой фото
Какие симптомы у подмышечного гидраденита?
В процессе развития заболевания в подмышечной впадине образуется припухлость, с каждым днем увеличивающаяся в размерах. В последствии на стадии активного прогрессирования шишка болит, тем самым доставляя сильные дискомфортные ощущения. На пораженном участке кожные покровы окрашиваются в ярко-красный цвет, нередко с синеватым оттенком. В некоторых случаях наблюдается отечность кожи вокруг новообразования.
Последняя стадия характеризуется выделением из центра шишковидной опухоли гнойной жидкости. Сопровождается указанная симптоматика повышением температуры тела, слабостью, иногда – тошнотой и рвотой. Протекает заболевание очень медленно и в некоторых случаях может длиться несколько месяцев. Также популярны случаи рецидива. Как экстренная мера в целях облегчения состояния пациента применяется хирургическое вскрытие опухоли.
Как диагностируют гидраденит под мышкой?
В целях недопущения возможных осложнений при возникновении самых первых симптомов и признаков следует обратиться за медицинской помощью к дерматологу. В связи с тем, что клиническая картина имеет специфический характер, который сложно перепутать с иным инфекционным заболеванием, для диагностики подмышечного гидраденита достаточно внешнего осмотра. Но, чтобы произвести исследование микрофлоры пораженного участка, дерматолог обязательно берет анализ на бактериальный посев. Дифференциальный диагноз проводят с фурункулезом.
Гидраденит под мышкой очень серьезное заболевание, сопровождающееся не только болевыми ощущениями, но и значительным дискомфортом. Особенно это касается подростков и людей, постоянно находящихся в центре внимания (учителя, актеры). Многие специалисты утверждают, что помимо личной гигиены заболевание тесно связано с болезнями крови. Другими словами, одной из причин появления подмышечного гидраденита считается «грязная кровь». В таких случаях требуется полная чистка организма и переливание крови, сопровождающиеся строгой диетой.
Удаление гидраденита под мышкой
Удаление гидраденита происходит с помощью его вскрытия небольшим разрезом. Это практикуется в тех случаях, когда наблюдается развитие гнойника. После удаление и дезинфекции очага поражения рекомендуется пользоваться наклейками, так как применение повязок может привести к втиранию гноя в кожу. Во избежание заражения других потовых желез проводят регулярную обработку кожи 2% борным или 10% камфорным спиртом. Также рекомендуется провести облучение кожи ультрафиолетовыми лучами.
Загрузка…boleznikogi.com
Гидраденит под мышкой, в паху и др.: фото и лечение
Гидраденит – это острое воспалительно-гнойное поражение потовых желез инфекционного происхождения. Основной причиной заболевания считается стафилококк. Воспалительный процесс преимущественно локализуется в подмышечной области, в зоне пупка, анального отверстия и половых органов.
Болезнь, как правило, диагностируется у женщин в возрасте 16-60 лет. Пик заболеваемости наблюдается в период полового созревания и при дисбалансе гормонального фона. В большинстве случаев гидраденит не поражает детей и мужчин.
Причины заболевания
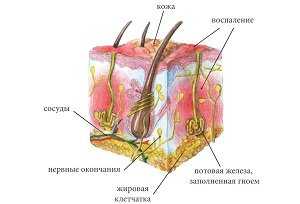 Гидраденит как разновидность пиодермии (гнойного поражения кожных покровов) формируется на фоне инфицирования кожи болезнетворными микроорганизмами.
Гидраденит как разновидность пиодермии (гнойного поражения кожных покровов) формируется на фоне инфицирования кожи болезнетворными микроорганизмами.
Основным возбудителем заболевания принято считать золотистый стафилококк, который в потовую железу проникает двумя способами:
- через микротравмы эпидермиса;
- посредством лимфатической системы из других очагов нагноения.
Так, например, бритье волос под мышкой или в паху могут сопровождаться порезами кожных покровов, которые впоследствии служат «входными воротами» для кокковой инфекции. Врачи выделяют следующие факторы риска:
- чрезмерная потливость;
- системное снижение уровня иммунитета;
- резкое изменение гормонального фона.
Симптомы гидраденита
Заболевание протекает в двух основных формах: одностороннее и двустороннее воспаление. У женщин преимущественно диагностируется одностороннее нагноение потовых желез.
В начальной стадии в толще кожного покрова образовывает одиночный болезненный узелок, при нажатии на который у пациента наблюдается приступ боли.
Постепенно такой патологический очаг увеличивается в размере и его поверхность зудит. При этом также происходит резкое покраснение кожи. Со временем несколько узелков соединяются в один гнойный инфильтрат.
На стадии развитой клинической картины у больного определяются следующие симптомы:
- повышение температуры тела до 38⁰С;
- резкая болезненность области поражения эпидермиса;
- общая слабость и хроническое недомогание;
- приступы незначительной тошноты.
На поздних стадиях болезни в центральной части воспаленного инфильтрата вскрывается гнойник и выделяется гной. В таких гнойных массах определяются частицы крови. Этот этап болезни часто напоминает фурункул.
Средняя продолжительность течения гидраденита составляет 10-14 дней. После выделения гноя на месте высыпания образовывается рубец.
После прорыва гнойных масс человек должен тщательно соблюдать правила личной гигиены, поскольку в составе гной находится большое количество стафилококков. Эти микроорганизмы после проникновения в близлежащие части кожи могут спровоцировать развитие дополнительного гнойного процесса.
Другие виды пиодермий: фолликулит, фурункул, карбункул, импетиго, сикоз.
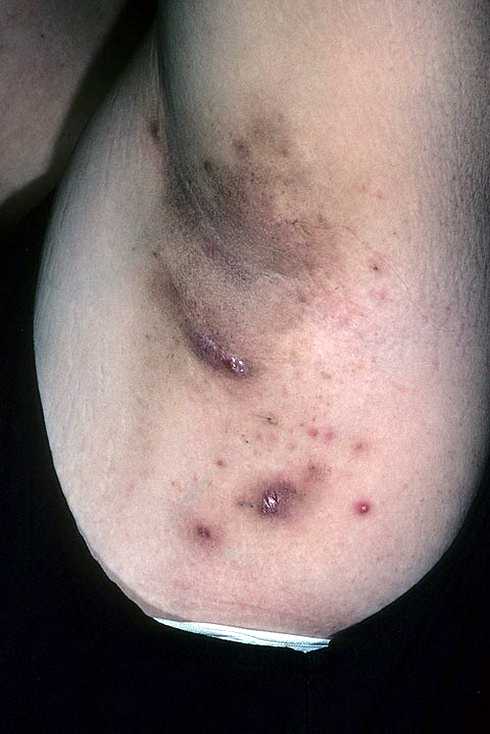
Фото гидраденита
[su_spoiler title=»Внимание, контент может оказаться неприятным для просмотра»]
[/su_spoiler]
Диагностика заболевания
Врач проводит диагностику гидраденита по такой программе:
- Выяснение анамнеза болезни и субъективных жалоб пациента.
- Визуальный осмотр пораженной части тела и пальпация региональных лимфатических узлов. Гнойно-воспалительный процесс, как правило, сопровождается увеличением и болезненностью близлежащих лимфоузлов.
- Лабораторный анализ крови. Гидраденит вызывает увеличение количества лейкоцитов и показателей СОЕ в кровеносной системе.
К какому врачу идти?
Самостоятельно в домашних условиях вылечить гидраденит невозможно, затягивание болезни приведет только к осложнениям.
После обнаружения признаков нагноения потовой железы пациенту запрещено прикладывать сухое тепло к патологической области.
Вскрытие гнойного очага и назначение консервативной терапии при таких заболеваниях осуществляет хирург.
Методы лечения гидраденита
Лечение гнойно-воспалительных процессов кожных покровов проводится с помощью таких методик:
- Медикаментозная терапия. В большинстве случаев антибактериальная терапия считается базовым способом терапии. Антибиотики назначаются для устранения острых признаков воспалительного процесса.
Примеры:
- Амоксиклав 0,5 г 2 раза в день, 7 дней;
- Цефтриаксон 1 или 2 грамма 1 раз в сутки, 7 дней;
- Азитромицин (таблетки или суспензия) 0,5 г 1 раз в день, 3-6 дней;
Информация приведена для ознакомления. Самостоятельное назначение подобных препаратов может привести к хроническим формам пиодермии. Кроме того антибиотики имеют противопоказания, нужно учитывать разные факторы, поэтому необходима персональная консультация у врача.
Лечение антибактериальными средствами проводится в таблетированной и инъекционной форме. В большинстве случаев уколы антибиотика обеспечивают более стойкий и результативный лечебный эффект в сравнении с приемом таблеток. После внутримышечных инъекций максимальная концентрация антибактериального средства достигается через 20-30 минут и сохраняется в течение 6-8 часов.
- Хирургическое вскрытие гнойника. Радикальное вмешательство – это основное лечение гидраденита, которое заключается в рассечении патологического инфильтрата с помощью скальпеля. Такая манипуляция осуществляется под местной анестезией. В ходе операции специалист вскрывает гнойник и устанавливает специальную резиновую полоску для оттока гноя. Дренаж удаляют через 3-4 дня после радикального вмешательства.
Методика проведения хирургического лечения гидраденита
Радикальное вмешательство при гнойных поражениях потовых желез включает следующие этапы:
- Местная анестезия. Обезболивание поверхностных слоев кожи проводится с помощью инъекций новокаина или лидокаина.
- Хирургическое вскрытие гнойников. Врач с помощью скальпеля рассекает область выпячивания инфильтрата. Длина разреза, как правило, составляет 2-4 см.
- Удаление гнойных масс и близлежащей подкожной клетчатки. Радикальное иссечение воспаленных и видоизмененных тканей кожи позволяет предупредить развитие рецидива.
- Промывание операционного поля антисептическими растворами, которые должны быть комнатной температуры.
- Установление дренажа, который представляет собой стерильную резиновую полоску или трубку. Дренаж обеспечивает беспрепятственный отток гноя в течение нескольких дней.
Уход за раной после радикального вмешательства проводится по таким правилам:
- В домашних условиях пациент должен ежедневно промывать область хирургического разреза слабыми антисептическими растворами.
- Больной должен каждый день приходить к хирургу на осмотр и промывание раневой поверхности.
- Хирург удаляет дренаж преимущественно на 3-4день после хирургического вмешательства, после чего область разреза закрывается стерильной повязкой.
Последствия и осложнения гидраденита
Гнойно-воспалительное поражение потовых желез может осложняться такими заболеваниями:
- Флегмона – это разлитый гнойный процесс мягких тканей, который является следствием распространения стафилококковой инфекции из первичного очага. Такое осложнение сопровождается резким увеличением температуры тела и значительным ухудшением общего самочувствия больного.
- Абсцесс. Ограниченное нагноение кожного покрова характеризуется образованием воспалительной капсулы, которая препятствует дальнейшему распространению инфекции.
Внимание! Лечение флегмон и абсцессов исключительно хирургическое и требует незамедлительной госпитализации в хирургический стационар.
- Сепсис, который является самым тяжелым последствием гидраденита. Это осложнение представляет собой гнойное поражение кровеносной системы. Проникновение стафилококковой инфекции в кровь нередко заканчивается летальным исходом.
Прогноз заболевания
Гедраденит – это гнойная болезнь с преимущественно благоприятным исходом. Своевременно проведенное лечение с применением медикаментозной терапии и хирургического вскрытия гнойника обеспечивает полноценное выздоровление пациента. Лечение проводится в амбулаторных условиях и только после обнаружения осложнений больной подлежит экстренной госпитализации.
Негативные последствия заболевания, как правило, связаны с поздней обращаемостью людей за медицинской помощью и проведением самолечения на дому.
У некоторых людей на месте гнойного поражения половых желез образовывается рубец.
Если рубцевание поверхностных слоев кожи вызывает у пациента дискомфортные ощущения, то врачи рекомендуют провести лазерную шлифовку рубцов.
Благоприятный прогноз заболевания обеспечивает также прием антибиотиков, которые эффективно предотвращают развитие осложнений гидраденита.
Профилактика гнойных поражений потовых желез
Профилактические мероприятия при гидраденитах осуществляются на нескольких уровнях:
- Предотвращение проникновения инфекции в потовые железы с помощью соблюдения правил личной гигиены и антисептической обработки зоны случайного повреждения эпидермиса.
- Своевременное лечение заболеваний эндокринной системы, которые сопровождаются гормональным дисбалансом.
- Человек после обнаружения у себя признаков нагноения отдельных участков кожи должен незамедлительно обратиться за специализированной медицинской помощью.
- Лечение гнойно-воспалительного процесса осуществляется с применением антибиотика. Такие препараты, как правило, должны обладать широким спектром воздействия, что исключает развитие множества бактериальных осложнений.
Гидраденит имеет выраженную клиническую картину, и квалифицированный специалист без особых трудностей способен установить правильный диагноз и назначить комплексное лечение заболевания. Антибиотикотерапия и хирургическое вскрытие гнойника способствуют благоприятному исходу болезни и отсутствию осложнений.
xn—-btbfgpcpblyt3f.xn--p1ai
причины, симптомы, диагностика и лечение
Гидраденит — гнойный воспалительный процесс, происходящий в апокриновых потовых железах при проникновении в них стафилококковой инфекции. В большинстве случаев происходит поражение апокриновых желез подмышечных впадин. Но может встречаться гидраденит околопупочной области, паховых складок, ануса, мошонки, больших половых губ. Диагностика гидраденита осуществляется по характерной для него клинической картине. Для адекватного подбора антибиотикотерапии производится посев отделяемого с антибиотикограммой. Гидраденит опасен гнойными осложнениями вплоть до развития сепсиса. Его своевременное и правильное лечение позволяет избежать подобных осложнений, однако не исключает повтора заболевания.
Общие сведения
Гидраденит никогда не наблюдается у детей и людей пожилого возраста. Это связано с тем, что функционирование апокриновых потовых желез начинается только к пубертатному периоду и угасает в пожилом возрасте. Большая часть заболеваний гидраденитом (около 85%) приходится на женщин в возрасте от 16 до 55 лет. Наиболее часто гидраденит возникает в период полового созревания, при возникновении гормонального дисбаланса и в климактерическом периоде. В основе гидраденита лежат различные факторы, приводящие к развитию в апокриновой потовой железе инфекционно-воспалительного процесса.
Гидраденит
Причины возникновения гидраденита
Гидраденит является гнойным заболеванием потовых желез и относится к пиодермии. Чаще всего причиной гидраденита является золотистый стафилококк. Возбудитель проникает в апокриновые железы непосредственно через их выводящие протоки или по лимфатическим путям через повреждения поверхностного слоя кожи. Повреждения кожи могут возникать во время бритья, при проведении эпиляции или при расчесывании кожи по причине зудящих дерматозов. Постоянное мокнутие и мацерация кожи из-за повышенной потливости также приводит к снижению ее барьерной функции и проникновению микроорганизмов.
Развитие инфекционного процесса в апокриновой железе происходит при ослаблении защитных сил организма. Возникновению гидраденита способствуют: смещение рН пота в щелочную сторону, пренебрежение правилами гигиены, эндокринные заболевания (нарушения со стороны половых желез, сахарный диабет, ожирение), хронические воспалительные процессы.
Симптомы гидраденита
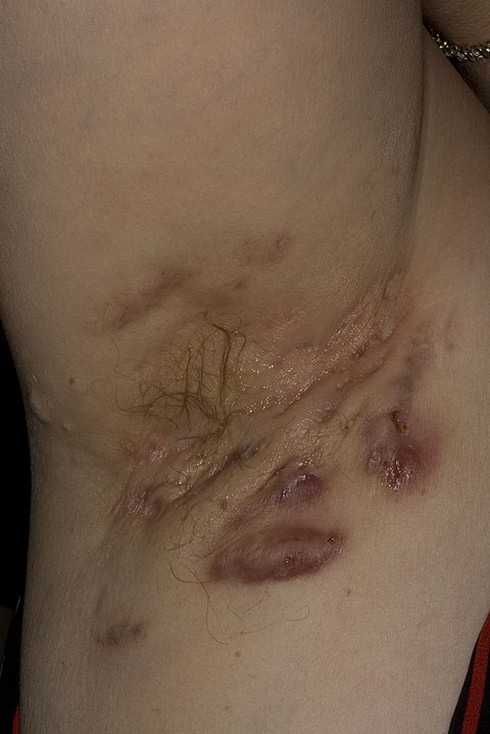
В большинстве случаев гидраденит бывает односторонним, но встречаются и двусторонние поражения. В начале развития гидраденита (стадия инфильтрации) в коже появляются отдельные плотные узелки небольшого размера. Они сопровождаются зудом и легкой болезненностью, увеличивающейся при надавливании на узелок. Узелки быстро увеличиваются в размерах и превращаются в большие (до 1,5 см) плотные спаянные с кожей узлы грушевидной формы. Они выступают над поверхностью кожи, напоминая соски. Кожа в месте образования узлов приобретает красно-синий цвет, возникает отечность, отмечается сильная болезненность. Увеличиваясь, отдельные узлы гидраденита могут сливаться друг с другом, образуя разлитой инфильтрат плотной консистенции, имеющий дискообразную форму и схожий с картиной флегмоны. При этом сильная боль отмечается не только при движении пациента, но и в покое. Описанная клиническая картина соответствует стадии созревания гидраденита. Она сопровождается общими нарушениями: недомоганием, повышением температуры тела, выраженным болевым синдромом.
В дальнейшем происходит постепенное размягчение центральной части узлов и вскрытие гидраденита с выделением гноя, по своей консистенции напоминающего густую сметану. Гнойные массы могут содержать примесь крови. Особенностью, отличающей гидраденит от фурункула, является отсутствие некротического стержня. Вскрытие узла гидраденита обычно происходит через 7-10 дней после его возникновения и сопровождается улучшением общего состояния и уменьшением болезненности. На месте вскрывшегося узла образуется язва, которая затем заживает, оставляя после себя втянутый рубец.
Полный цикл развития гидраденита занимает примерно 2 недели. Но на ряду с уже рубцующимися образованиями, могут нагнаиваться вовлеченные в воспалительный процесс рядом расположенные потовые железы. Гидраденит принимает затяжное или хроническое рецидивирующее течение, при котором обострения могут возникать десятки раз. Это чаще наблюдается при несвоевременном или неадекватном лечении, несоблюдении личной гигиены и у пациентов с сопутствующими заболеваниями, снижающими иммунитет.
Осложнения гидраденита
При гидрадените осложнения возникают в основном у ослабленных пациентов или при отсутствии лечения. Распространение гнойного процесса на окружающие мягкие ткани без адекватного дренирования гнойного очага приводит к образованию абсцесса или развитию флегмоны. В далеко зашедших стадиях гидраденита гноеродная инфекция может попасть в кровоток и разноситься по всему организму — возникает сепсис.
Диагностика гидраденита
Диагностика проводится по характерной клинической картине гидраденита. В клиническом анализе крови отмечаются признаки воспаления: ускорение СОЭ, повышенное содержание лейкоцитов. Для адекватной антибиотикотерапии гидраденита делают бакпосев отделяемого с определением чувствительности к антибактериальным препаратам. При затяжном и рецидивирующем течении гидраденита проводят исследование иммунной системы организма — иммунограмму.
Дифференцировать гидраденит необходимо от фурункула, лимфаденита, туберкулеза подмышечных лимфатических узлов, лимфогранулематоза.
Лечение гидраденита
Больные гидраденитом должны соблюдать специальную диету. В течение 3-х месяцев им необходимо воздерживаться от острых блюд, алкоголя, приправ, следует ограничить потребление сладостей. В тоже время, питание должно быть направлено на повышение защитных сил организма. Рекомендована витаминизированная пища, богатая фосфором и железом: яблоки, морковь, ягоды, капуста, цитрусовые, миндаль, грецкие орехи, шиповник и т. п. Укреплению иммунитета способствует прием внутрь поливитаминных препаратов, сока подорожника или алоэ, настойки женьшеня или элеутерококка.
Для предупреждения распространения инфекции на другие потовые железы кожу вокруг очагов гидраденита 3-4 раза в день необходимо протирать салициловым, борным или камфорным спиртом. Поскольку вода также может способствовать распространению инфекции, то купаться лучше под душем, предварительно закрыв место гидраденита повязкой с пластырем.
Общая терапия гидраденита проводится по принципам лечения пиодермии, в основном антибиотиками (доксициклин, эритромицин и др.) При рецидивах гидраденита показано иммуностимулирующее лечение, которое назначается только по данным иммунограммы. При подтверждении стафилококковой природы гидраденита может применяться специфическая иммунотерапия: стафилококковый гамма-глобулин, стафилококковая вакцина.
В стадии инфильтрации гидраденита показана консервативная терапия. В зоне поражения и вокруг нее выстригают волосы. Производят обработку кожи над инфильтратом антисептиками: 3% раствор бриллиантового зеленого, 96% этиловый спирт, 2% спиртовой раствор салициловой кислоты, 5% йодная настойка и др. Если имеется большой по площади инфильтрат с выраженной болезненностью, то производят его обкалывание 0,5-1% раствором новокаина с антибиотиками.
Первые 3-5 дней гидраденита рекомендованы полуспиртовые влажно-высыхающие повязки. Применение повязок с мазями может вызвать мацерацию кожи и способствовать распространению процесса. Лечение гидраденита различного рода компрессами противопоказано. Оно усиливает инфильтрацию и ускоряет нагноение. В лечении может использоваться только сухое тепло: нагретое утюгом махровое полотенце, 5-ти минутные прогревания синей лампой на расстоянии 15-20 см, солнечные прогревания в теплое время года (от 10 до 30 минут в зависимости от интенсивности солнечных лучей).
Созревший (размягчившийся) гидраденит подлежит хирургическому лечению. Обычное вскрытие и дренирование гидраденита не дает положительного результата, поскольку его инфильтрат представлен множеством микроабсцессов, которые при таком лечении остаются в очаге, продолжают созревать и продуцировать гной. Вскрытие гидраденита проводят широким разрезом, проходящим через инфильтрат до здоровых тканей. После эвакуации гноя производят удаление всей инфильтрированной жировой клетчатки.
При повторяющихся рецидивах гидраденита производят его радикальное хирургическое лечение. Оперативное вмешательство состоит из 2 этапов. На первом этапе гнойный очаг широко вскрывают и иссекают всю воспаленную клетчатку. Заживление раны проходит в открытых условиях и с обязательной антибиотикотерапией. После стихания воспалительных процессов и появления грануляций проводят второй этап оперативного лечения — полное удаление кожи и подкожной жировой клетчатки пораженной гидраденитом зоны. Закрытие образовавшегося дефекта проводится перемещенными лоскутами собственной кожи пациента (аутодермопластика). Проведение радикального хирургического лечения гидраденита одномоментной операцией не целесообразно по причине частого нагноения послеоперационной раны после таких вмешательств и ее длительного заживления с образованием грубого рубца.
Из физиотерапевтических методов лечения по назначению физиотерапевта в стадии инфильтрации гидраденита возможно применение УВЧ, СМВ-терапии, локальной УФО-терапии. Однако некоторые авторы не рекомендуют проведение каких-либо физиотерапевтических процедур в начале заболевания. После оперативного лечения используют локальное инфракрасное облучение, УФО-терапию, лазеротерапию и магнитотерапию. При лечении рецидивирующих и затяжных форм гидраденита назначают ультразвуковую терапию, электрофорез с дионином, кодеином или унитиолом.
При упорном, многократно повторяющемся течении гидраденита может применяться рентгенотерапия, в ходе которой происходит разрушение потовых желез.
www.krasotaimedicina.ru
фото, симптомы, причины, диагностика, лечение
Гидраденит — это гнойное воспаление апокриновых потовых желез, оставляющее после себя рубцы. Обычно он возникает в подмышечных впадинах и в промежности, значительно реже — на волосистой части головы (это состояние известно как абсцедирующий подрывающий перифолликулит Гоффмана). Иногда гидраденит сочетается с тяжелыми абсцедирующими угрями и эпителиальным копчиковым ходом. Такое сочетание называют синдромом окклюзии волосяных фолликулов.
Синонимы: hidradenitis, абсцесс туберозный, сучье вымя.
Эпидемиология и этиология
Гидраденит
Раса
Болеют представители всех рас. Тяжелая форма заболевания чаще встречается у негров.
Возраст
От пубертатного до климактерического периода.
Пол
У мужчин чаще поражается промежность, у женщин — подмышечные впадины.
Наследственность
Точных данных нет. Нередко гидраденит наблюдается у матери и у дочери. В семейном анамнезе иногда прослеживаются абсцедирующие угри или гидраденит либо и то, и другое.
Этиология
Неизвестна. Провоцирующие факторы: ожирение, наследственная предрасположенность к угрям, обструкция протока потовой железы, вторичная бактериальная инфекция.
Жалобы
Периодические боли в подмышечной впадине или в промежности; при формировании абсцесса — острая боль при надавливании.
Кожа
Элементы сыпи. Сначала появляется воспаленный узел или абсцесс, который либо рассасывается, либо прорывается на поверхность кожи, образуя свищ с гнойным или серозно-гнойным отделяемым. Поражение волосяных фолликулов на этой стадии обычно отсутствует. Позже появляются открытые комедоны (черные угри). Близко расположенные парные комедоны — очень характерный и иногда единственный признак гидраденита. Фиброз, уродливые рубцы с выростами и перемычками, гипертрофические и келоидные рубцы, контрактуры. Иногда на стороне поражения развивается лимфедема (лимфостаз и отек конечности).
Цвет. Узлы красные, гиперемированные. Пальпация. Умеренная или острая боль. Из свищевых ходов выделяется гной. Локализация. Подмышечные впадины, молочные железы, промежность, перианальная область, большие половые губы, мошонка, паховая область. Часто — двустороннее поражение (например, обе подмышечные впадины). Процесс может распространиться на спину, ягодицы и волосистую часть головы.
Сопутствующие заболевания кожи. Абсцедирующие угри, эпителиальный копчиковый ход.
Другие органы
Часто — ожирение.
Дифференциальный диагноз
Ранняя стадия: фурункул, карбункул, лимфаденит, разрыв имплантационной кисты, фелиноз. Поздняя стадия: венерическая лимфогранулема, донованоз, скрофулодерма, актиномикоз, неспецифический язвенный колит и болезнь Крона.
Посев
Очаги поражения могут быть инфицированы Staphylococcus aureus, стрептококками, Escherichia coli, Proteus mirabilis и Pseudomonas aeruginosa.
Патоморфология кожи
Ранняя стадия: расширение и закупорка роговыми массами протока апокриновой потовой железы и волосяного фолликула; воспалительные изменения ограничены одной потовой железой. Поздняя стадия: разрушение апокриновых и мерокриновых потовых желез, сальных желез и волосяных фолликулов.
В подмышечной впадине — несколько глубоких чрезвычайно болезненных абсцессов, старые рубцы, а также многочисленные комедоны, в том числе парные — характерный признак гидраденита кулов; фиброз; в свищевых ходах — псевдоэпителиоматозная гиперплазия.
Диагноз
Достаточно клинической картины.
Патогенез
Патогенез неясен. Механизм может быть следующим: формирование в протоке апокриновой потовой железы роговой пробки ->• расширение протока потовой железы и волосяного фолликула —> тяжелое воспаление потовой железы —» размножение бактерий в расширенном протоке потовой железы -> разрыв протока или железы и распространение инфекции -» распространение гнойного процесса, разрушение тканей -> изъязвление и фиброз, образование свищевых ходов.
Течение и прогноз
Чаще всего гидраденит протекает в легкой форме: на пораженных участках периодически появляются красные болезненные узлы, которые затем рассасываются. Такие больные не обращаются к врачу, а со временем, обычно после 35 лет, наступает самостоятельное выздоровление. Но иногда заболевание неуклонно прогрессирует: боль становится постоянной, образуются свищи и рубцы, снижается трудоспособность. Осложнения бывают редко: наружные свищи мочеиспускательного канала, мочевого пузыря, прямой кишки; анемия, амилоидоз.
Лечение
Гидраденит — это не только инфекция, поэтому одной антибиотикотерапии недостаточно. Применяют также: (1) инъекции кортикостероидов в очаг поражения, (2) хирургическое лечение, (3) прием изотретиноина.
Медикаментозное лечение
Острый гидраденит
- Узел. Инъекции триамцинолона в очаг поражения (3—5 мг/мл, разводят лидокаином).
- Абсцесс. Инъекции триамцинолона в очаг поражения (3—5 мг/мл, разводят лидокаином). Затем — вскрытие и дренирование.
Хронический гидраденит. Антибиотики внутрь: эритромицин (250—500 мг 4 раза в сутки), тетрациклин (250—500 мг 4 раза в сутки) или миноциклин (100 мг 2 раза в сутки) — вплоть до излечения (иногда на это требуется несколько недель). Триамцинолон, 3— 5 мг/мл, — инъекции в формирующиеся очаги для более быстрого их разрешения. Преднизон. Назначают внутрь при сильной боли и тяжелом воспалении. Начинают с 70 мг/сут и постепенно снижают дозу в течение 14 сут.
Изотретиноин. Эффективен на ранних стадиях заболевания, а также в сочетании с хирургическим лечением (иссечение пораженных участков).
Хирургическое лечение
- Вскрытие и дренирование абсцессов.
- Иссечение периодически воспаляющихся фиброзных узлов и свищевыхходов (эффективно, если таких узлов один-два).
- При распространенном хроническом процессе может потребоваться иссечение всей пораженной кожи вплоть до фасции с последующей трансплантацией расщепленного кожного лоскута.
Данная информация приводится исключительно в ознакомительных целях и не должна использоваться для самостоятельного лечения.
Поделиться новостью в соцсетях
« Предыдущая запись Следующая запись »
dermaven.ru
причины развития и симптомы заболевания – Гипергидроз
Механизм развития гидраденита
Гидраденит (hidradenitis, народное название – сучье вымя) — острое воспалительное заболевание потовых желез. Все потовые железы нашего организмы неоднородны, имеют разновидности по своему строению и локализации.
При гидрадените речь идет о так называемых апокринных железах. Они находятся в области половых органов, наружного анального отверстия, слухового прохода, но максимально сосредоточены и поражаются именно в подмышечных зонах. Это довольно крупные образования, которые продуцируют потовую жидкость или пот, для химического состава которого характерны высокие концентрации липидов и, в частности, холестерина. Действующие секретирующие клетки таких желез часто сами оказываются в составе потовой жидкости.
Этиология гидраденита
Причиной гидраденита, несомненно, является бактериальная агрессия. Среди бактериальных агентов-возбудителей заболевания лидирует Staphylococcus aureus — золотистый стафилококк.
Кроме причин данного заболевания, существуют еще и условия его развития. Это факторы, которые сами по себе болезнь не вызовут, но они могут затруднить или облегчить действие патогенных бактерий, вызывающих воспаление потовых желез. Условиями, способствующими развитию заболевания, будет:
- отсутствие гигиенического ухода,
- наличие микротравм и локальных воспалений кожных покровов.
То есть это отрицательное, негативное состояние кожи в зонах риска. Препятствующие условия — благополучное состояние кожных покровов, контроль за потоотделением и т.д.
Патогенез гидраденита
Воротами инфекции являются выводные протоки желез пострадавшей подмышечной зоны. Отсюда становится понятной роль способствующих и препятствующих условий возникновения заболевания.
- Итак, бактериальный агент проникает внутрь железы. Его мишенью становятся клетки и межклеточное вещество.
- В ответ организм активирует древнейшую защитную реакцию — воспалительный процесс. Его цель — отграничить, локализовать, запретить дальнейшее распространение возбудителя и образовавшихся токсинов в соседние ткани и лимфоузлы. Так образуется воспалительный очаг.
- Процесс протекает трехстадийно, и на одной из стадий жидкая часть крови переходит в окружающие ткани. Процесс называется экссудацией, а вышедшая в ткань жидкость экссудатом.
Симптоматика гидраденита
Образование экссудата – это обязательная составляющая любого острого воспаления. Но особенностью гидраденита является гнойный характер экссудата. Результат гнойного воспаления — расплавление тканей, продуктом которого и является непосредственно гной. Он содержит погибшие клетки, продукты распада тканей, разрушенные молекулы белков и нуклеиновых кислот, нити фибрина.
Свойствами гноя являются вязкость, мутность, зеленовато-желтый цвет. С течением времени воспалительный очаг очищается. Вариантами такого очищения являются хирургическое вскрытие гнойника или самопроизвольное (прорыв). Образуется полость, которая постепенно заполняется вновь образующейся тканью — рубцовой. Так на месте бывшего очага гнойного воспаления формируется рубец без восстановления пострадавших апокринных потовых желез.
Симптоматика
Все симптомы гидраденита проистекают из механизма воспалительного процесса, имеющего местные и общие проявления.
К местным проявлениям относятся:
- припухлость,
- покраснение,
- местное повышение температуры,
- боль,
- нарушение функций.
В начале заболевший ощущает уплотнение, припухлость в подмышечной области, которая быстро увеличивается, все больше и больше выступает над поверхностью кожи. Это связано с прогрессирующим накоплением в очаге экссудата и клеток крови, прибывших в очаг с целью его очистки путем фагоцитоза. Гнойное расплавление тканей с разрушением клеток и молекул (абсцедирование) приводит к образованию полости, заполненной гноем (абсцесс).
Размеры припухлости достигают одного-двух сантиметров. Кожа над зоной поражения сначала краснеет, потом истончается, приобретая на третьи-четвертые сутки багрово-синюшный оттенок из-за ограничения оттока венозной крови. Задержка ее в очаге связана с тромбированием вен и сдавливанием их отечной жидкостью (гноем). Острые, пульсирующие болевые ощущения возникают за счет сдавливания болевых рецепторов и раздражения их кислыми продуктами метаболизма. Все вместе ограничивает движения верхней конечности. Без лечения возможен самопроизвольный прорыв гнойника с появлением на поверхности кожи гнойного отделяемого.
Осложнения гидраденита
Стадии воспаления потовой железы
Осложнения гидраденита возможны при позднем обращении или необращении за медицинской помощью. Любое повреждение не статично. Оно развивается и усугубляется, начавшись на одном уровне и в дальнейшем распространяясь на другие. При любом воспалительном заболевании кожи процесс сначала распространяется по ее поверхности. Это молекулярный, клеточный и тканевой уровни. Затем возможен переход в лимфатические узлы и лимфатические сосуды, и далее в паренхиматозные органы с нарушением их функций — уровни органный и системный.
Вовлечение в процесс подкожножировой клетчатки и возникновение в ней гнойного воспаления получило название флегмоны.
Распространение инфекции на лимфатические сосуды — лимфангит — значительно ухудшит общее состояние. К тому же данное осложнение потребует многокомпонентного обследования, хирургического вмешательства и комплексных терапевтических мероприятий.
Вторичный лимфаденит (воспаление лимфатических узлов) — еще одно вторичное осложнение гидраденита. Лимфатические узлы — это органы-эффекторы иммунокомпетентной системы, клетки которых В-лимфоциты осуществляют гуморальный иммунный ответ. Вызванное основным заболеванием, торможение этой функции может значительно снизить устойчивость к инфекционным агентам, провоцируя учащение различных инфекционно-воспалительных заболеваний.
В результате распространения процесса при некомпетентном или несвоевременном лечении может развиться сепсис и бактериальный шок.
‘; blockSettingArray[1][«minSymbols»] = 0;blockSettingArray[1][«minHeaders»] = 0; var jsInputerLaunch = 15;
gypergidroz.ru
