фото у детей, на попе у ребенка, памперсный дерматит
Главная причина, из-за которой развивается пеленочный дерматит у детей – нарушение гигиены. Лечение пеленочного дерматита проводят незамедлительно, чтобы грибковая инфекция не усугубила заболевание.

Как выглядит пеленочный дерматит фото
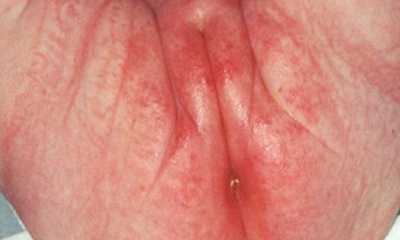
Причиной гиперемии кожи у малышей зачастую становятся именно пеленки. Как выглядит пеленочный дерматит (фото 2), следует знать каждой маме. Для этого необходимо запомнить основные симптомы: на ягодицах, в паховых складках, промежности появляется краснота. Проявляться заболевание может небольшим покраснением кожи, но иногда встречается глубокое поражение. Иногда присутствуют мелкие пузырьки либо шелушение.
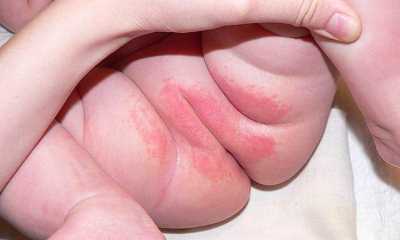
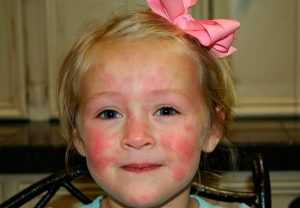
Пеленочный дерматит у мальчиков (фото внизу) встречается реже, нежели у девочек. Это связано с особенностью строения гениталий. Искусственное вскармливание часто вызывает аллергический дерматит у детей, который может дать красноту и сыть по всему телу.
Пеленочный дерматит у детей фото
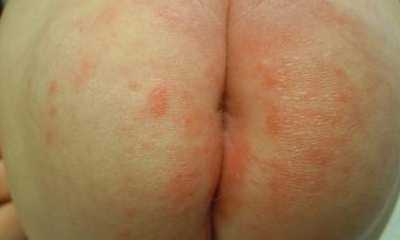
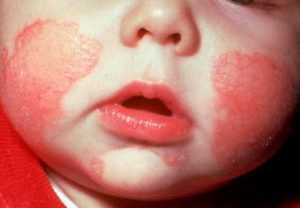
Заболевание может возникнуть в первую неделю жизни. Пеленочный дерматит у детей (фото 3) провоцируют недосушенные пеленки, плохо выполосканные либо выстиранные несоответствующими порошками. Огромное значение в развитии заболевания играет одновременное воздействие кала и мочи. На фоне пеленочного, может проявиться и атопический дерматит у детей, если имеется наследственное предрасположение. Пеленочный дерматит может часто возобновляться, каждый раз во все более агрессивной форме. Если защитная барьерная функция кожи нарушена и проявился дерматит у детей, лечение проводят незамедлительно.
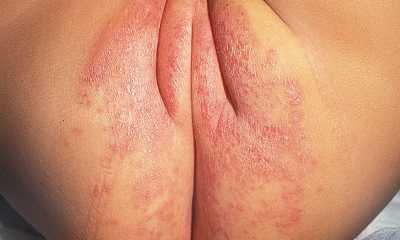
Пеленочный кандидозный дерматит фото
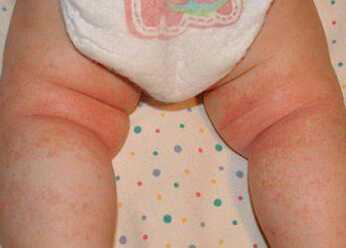
Если на теле ребенка появились участки яркого красного цвета с гнойничками, значит начался кандидозный пеленочный дерматит (фото 4). Чаще всего проявление этого типа заболевания бывает на первом году. Кандидозный дерматит имеет свои характерные признаки:
- естественные складки покрываются потничкой;
- мочеиспускание при поражении промежности вызывает плач;
- проявление волдырей, творожистого налета.
Пеленочный дерматит может инфицироваться грибком. Расположение гнойничков в складках кожи напоминает себорейный дерматит у грудничка, но ошибка может дорого стоить. Для уточнения диагноза обязательна консультация специалиста.

Дерматит на попе у ребенка
К наиболее распространенной локализации кожных недугов относятся ягодицы. Дерматит на попе у ребенка (фото 5) проявляется от разнообразных причин: реакция на присыпку, перегрев. Как бы не проявлялся дерматит у детей, большинство симптомов являются общими: зуд, повышенная чувствительность, жжение.
Любые раздражения на ягодицах ребенка могут означать, что развивается именно пеленочный вид заболевания. Зачастую, дерматит на попе у ребенка является хорошей базой для размножения дополнительных инфекций. Если он повторяется слишком часто, нужно обратиться к специалисту.
Памперсный дерматит у детей
Дерматит от памперсов поражает область ягодиц и половых органов, где подгузник соприкасается с кожей. Главный признак заболевания – сильное воспаление. Памперсный дерматит (фото 6) может спровоцировать появление небольших ранок. Неправильный размер подгузника вызывает контактный дерматит у детей, при этом кожа получает травму, вызванную трением. Ребенок, у которого выявлен памперсный дерматит, постоянно проявляет беспокойство, часто плачет. Помимо этого он старается любыми путями избавиться от памперса.

Как выглядит пеленочный дерматит у новорожденных
Как результат неправильного ухода, возникает пеленочный дерматит у новорожденных (фото 7). Ярко-красные пятна имеют неоднородные края. Дальнейшее развитие недуга приводит к шелушению, мокнутию, появлению гнойничков. Заболевание у новорожденных провоцируют влажные пеленки, отсутствие дыхания кожи, редкая стирка пеленок, нерегулярные процедуры гигиены. Лечение пеленочного дерматита у детей нужно проводить сразу, не дожидаясь появления гнойничков, серых корочек и язвочек, которые нанесут вред здоровью.

Пеленочный дерматит у детей: быстрое лечение
Борьбу с этим видом дерматита не обязательно проводить стационарно. Лечение пеленочного дерматита у детей в домашних условиях, является важным вопросом. Следует соблюдать некоторые важные пункты:
- после опорожнения подгузник снимают незамедлительно;
- ребенка подмывают;
- можно использовать только специальное мыло;
- кожу нежно промакивают;
- наносят специальный крем.
Лечение пеленочного дерматита предусматривает принятие воздушных ванн. Это является одним из обязательных условий, чтобы кожа естественно высохла, подышала, отдохнула. Чтобы избавиться от недуга лечение проводят мазями с оксидом цинка. Мази применяют стягивающие, защитные, антисептические, против грибков – разные виды дерматита предполагают использование определенного продукта. Лечение дерматита, осложненного инфекцией, проводят кортикостероидами, назначенными педиатром.
Все фотографии пелёночного дерматита
Еще кое-что интересное:
simptomy-foto.ru
лечение и симптомы у ребенка
Такой недуг в настоящее время возникает все чаще и чаще. Пленочный дерматит – локальное воспаление, которое протекает на кожном покрове ребенка. Причинами этого недуга могут стать самые разнообразные факторы. Например: химические или физические, а также проникновение микробов или механический фактор.
Лечение должно проходить под строгим контролем лечащего врача. Перед тем как начать лечение, необходимо знать правильный гигиенический уход. Если придерживаться всех нижеописанных правил, то можно быстрее победить пленочный дерматит.
Как быстро провести лечение пленочного дерматита?
 В первую очередь вам необходимо создать водную процедуру. Поставить ребенка в ванну и поливать нижнюю часть туловища струей теплой воды. Обратите внимание, струя должна попадать и на складки.
В первую очередь вам необходимо создать водную процедуру. Поставить ребенка в ванну и поливать нижнюю часть туловища струей теплой воды. Обратите внимание, струя должна попадать и на складки.
Второе важное правило – использование гипоаллергенное детское мыло, гели и иные средства гигиены. Таким образом, можно предотвратить возникновение дополнительной аллергической реакции.
После купания, необходимо ребенка вытирать мягким полотенцем. Отметим, не стоит сильно растирать, кожу просто слегка пропитывать полотенцем. Затем необходимо обработать кремом пораженные области. Не стоит сразу после намазывания кремом, одевать малыша. Ребенок должен минут 20 походить голышом.
Если ваш ребенок болен данным заболеванием, необходимо проводить все вышеописанные мероприятия после каждого опорожнения. Но, есть и определённые нормы. Все правила проводятся не более 8 раз в день.
Медикаментозное лечение пленочного дерматита
Конечно без специальной терапии, от такого противного недуга не избавиться.
Для того чтобы быстро вывести жидкость с мокнущих участков, врачи прописывают подсушивающие мази и специальные присыпки.
При сильном покраснении на кожном покрове, необходимо смазать пораженную область кремом. Важно, в состав крема обязательно должен входить декспантенол.
Чтобы промыть поверхность, чаще всего используют один из препаратов, например: Риванол или Фурацилин.
Обратите внимание, пленочный дерматит может быть вызван грибками. В медицине такие грибки называют Candida. Поэтому и называют грибкове пленочные дерматиты. При возникновении такой клинической картины, врачи назначают антигрибковые лекарственные препараты.
Например, вылечить в комплексном лечении помогут крема с миконазолом или кетоконазолом. Также можно использовать и крем на основе клотримазола. Один из назначенных препаратов, необходимо наносить на пораженный участок кожи в течение одного месяца.
Помимо этого, необходимо принимать и дополнительные мероприятия, которые помогут быстрее избавиться от недуга.
Врачи прописывают Драполен. Это препарат, который выпускается в виде крема. Благодаря хорошему составу, крем обладает не только смягчающим спектром действия, но и антисептическим, а также создает защитный слой.
 Если мокнущих участков на кожном покрове много, то можно использовать в качестве лечения грибкового пленочного дерматита препарат Деситин. В состав входит окись цинка, поэтому средство обладает подсушивающим спектром действия. Также Деситин смягчает кожу, тем самым приносит облегчение ребенку.
Если мокнущих участков на кожном покрове много, то можно использовать в качестве лечения грибкового пленочного дерматита препарат Деситин. В состав входит окись цинка, поэтому средство обладает подсушивающим спектром действия. Также Деситин смягчает кожу, тем самым приносит облегчение ребенку.
Чтобы защитить кожный покров, назначают такие средства как Д-Пантенол или Бепантен. Эти средства на основе декспантенола, поэтому просто их мазать не стоит. Необходимо делать компрессы. Нанести немного препарата на пораженную область и сверху положить средний слой стерильной марли.
Обратите внимание на присыпки. Не стоит использовать присыпки из аптеки. По статистическим данным было отмечено, после их использования, у ребенка возникали дополнительные воспалительные признаки. Поэтому, врачи-дерматологи рекомендуют заменить присыпку, на кукурузный крахмал.Как лечить пленочный дерматит народными методами?
Если выполнять ежедневно ванны, это поможет избавить ребенка от сильного зуда. Овса обладает хорошим успокаивающим действием, поэтому положительно воздействует на воспалительный кожный покров.
Хорошо себя зарекомендовал и зверобой на масленой основе. Для приготовления вам понадобиться зверобой (трава) и оливковое масло. Принцип приготовление: томление на водяной бане, в течение 60 минут.
 Перед использованием приготовленной смеси, дайте ей полностью остыть, чтобы не вызвать ожог на коже ребенка. Используется для протирания. Смочить ватный диск в приготовленную смесь и аккуратными движениями протирать пораженные участки. Стоит отметить, что таким рецептом не стоит злоупотреблять, поэтому использовать не более двух раз в день.
Перед использованием приготовленной смеси, дайте ей полностью остыть, чтобы не вызвать ожог на коже ребенка. Используется для протирания. Смочить ватный диск в приготовленную смесь и аккуратными движениями протирать пораженные участки. Стоит отметить, что таким рецептом не стоит злоупотреблять, поэтому использовать не более двух раз в день.
Чтобы устранить воспаление, можно использовать картофель. Вам необходимо взять сырой корнеплод картофеля и хорошо его перемолоть. После чего, полученную массу приложить к больным участкам на 15-20 минут. После процедуры промыть все участки под тёплой водой, чтобы немного успокоить кожный покров.
В домашних условиях можно приготовить настойки для растирания.
- Ромашка.
- Череда.
- Чистотел.
Каждого лекарственного растения взять по 1 ч. ложки и настоять в литре кипятке. Травы можно готовить как в отдельности, так и вместе. Но, если готовиться настойка, например из одной ромашки, то ее взять 2 ч. ложки.
В любом случае, перед тем как использовать народные методы лечения, необходимо проконсультироваться с доктором. В противном случае могут возникнуть осложнения.
Осложнения и прогноз пленочного дерматита
 Инфицирование кожного покрова, это частое осложнение из-за неправильно подобранного лечения. Помимо этого у ребенка могут возникать дополнительные осложнения.
Инфицирование кожного покрова, это частое осложнение из-за неправильно подобранного лечения. Помимо этого у ребенка могут возникать дополнительные осложнения.
- Абсцесс.
- Дерматит кандидозный.
- Инфильтрат.
- Нарушение сна.
- Потеря аппетита.
- Повышение температуры тела до 40 градусов.
При обнаружении этих признаков, необходимо срочно обратиться к врачу.
Что касается прогноза, заболевание с легким течение проходит на 3 — 4-й день. В более тяжелом случае, заболевание протекает дольше. При этом потребуется консультация у узких специалистов: гастроэнтеролог, иммунолог и аллерголог.
Профилактика пленочного дерматита
Самый верный шаг от многих дерматологических заболеваний – содержать в чистоте и сухости кожу ребенка. При возникновении незначительного покраснения, необходимо сразу принимать меры.
- Чаще менять подгузник.
- Мыть ребенка после каждого опорожнения.
- Использовать смягчающий крем.
При соблюдении этих правил, можно предотвратить развитие многих болезней.
Видео грибкового пеленочного дерматита и его лечение
medoderm.ru
Как и чем лечить грибковый пеленочный дерматит: препараты и народные средства
Грибковый пеленочный дерматит – сложное заболевание. Ведь возникает он в местах, где с телом соприкасается подгузник или пеленка. Кожа у грудничков нежная и особенно чувствительная. Если в детской жарко, появляются опрелости. Родители должны ежедневно купать малыша. Если этого не делать, дерматит распространится дальше.
Причины появления грибкового пеленочного дерматита
Причинами покраснений кожи с присоединением грибковой инфекции врачи называют такие:
- пеленка во влажном состоянии;
- подгузник, который долго не меняют или куплен не по размеру;
- агрессивное воздействие на кожу младенца мочи и кала;
- иногда к кандидам добавляются стрептококк, стафилококк. Болезнь протекает еще сложнее.
Как отличить грибковый пеленочный дерматит
Обратите внимание на следующие симптомы кандидозного пеленочного воспаления:
- высыпания представлены выраженными красными очаговыми образованиями;
- очаги отличаются неровными очертаниями;
- кожа излишне сухая, шелушится или, наоборот, мокнет.
Сам по себе такой дерматит не пройдет. Врач назначает противогрибковые мази и регенерирующие кремы. Детский крем совершенно бесполезен.
Читайте также: Симптомы и лечение пузырчатого дерматита
Наоборот, он может усугубить болезненность и привести к увеличению отека.
Лечение грибкового пеленочного дерматита
Купая ребенка, страдающего от дерматита, следите за тем, чтобы вода попадала и на пораженные складки. Для мытья подходит гипоаллергенное мыло, созданное специально для детей, или такой же гель. После завершения процедуры купания малыша нежно протирают мягким полотенцем. Растирать кожные покровы нельзя, только промакивать. Если в квартире тепло, оставьте грудничка раздетым на 20 минут. Кстати, купать маленьких пациентов рекомендуется от 4 до 8 раз.
Дерматолог, осмотрев больного, может назначить такие мази:
- Мазь с подсушивающим эффектом.
- В составе которой заявлены противогрибковые компоненты – клотримазол, кетоконазол, миконазол, циклопирокс. Лечатся мазью на протяжении месяца, и даже если больше не тревожат явные признаки воспаления.
- При выборе крема стоит выбрать тот, в котором присутствует декспантенол.
- Для промывания воспаленных участков походит Риванол и Фурацилин.
- Хорошие отзывы оставляют в Интернете те, кто испробовал в лечении грибкового пеленочного дерматита антисептический и одновременно смягчающий кремовый препарат Драполен.
- Мокнущие области обрабатывают Деситином. Он состоит из окиси цинка, что позволяет как следует подсушить раздраженную кожу.
- Для создания на коже ребенка защитного слоя используют Д-Пантенол или Бепантен. Это – проверенные кремы, известные молодым мамам в качестве регенерирующих и заживляющих препаратов. Кремы накладывают в виде компрессов, закрывая воспаление отрезом стерильной марли.
Читайте также: Какой крем выбрать от дерматита на руках
Чего не стоит делать, если младенец заболел грибковым пеленочным дерматитом?
- В некоторых источниках рекомендуют применять присыпку. Родителям этот метод терапии может показаться самым простым – не нужно руки пачкать. Но медицинская практика показывает большой процент аллергических реакций на такие присыпки. Поэтому замените состав на кукурузный крахмал.
- Не дадут выздороветь малышу гормональные мази. Они вызовут еще большее воспаление и отечность.
Народные средства
Народные методы лечения пеленочного дерматита с присоединением грибов Кандида предполагают растирание покрасневших кожных покровов лекарственными растениями. Еще народные лекари рекомендуют воспользоваться такими рецептами:
- Балуйте кожу ребенка купанием в овсе. Овес успокаивает и смягчает дерму.
- Можно делать из овса примочки. Засыпьте к 1 л крутого кипятка 2 чайные ложки овса. Перемешайте раствор в таре и дайте отстояться в течение получаса. Перед использованием отвар фильтруют через бинт или марлевый отрез, сложенный вдвое.
- Смешайте сухую траву зверобой с небольшим количеством оливкового масла. Томите средство на водяной бане не менее 1 часа. Оставьте до полного остывания. Если не дать раствору настояться, масляный состав может спровоцировать на коже младенца сильнейший ожог. Когда настой остынет, ватный тампон нужно смочить и аккуратно промокнуть участки, которые беспокоит грибковый пеленочный дерматит. Проводить манипуляцию желательно пару раз в день.
- От воспаления помогает картофель, причем сырой. Один корнеплод перемалывают и прикладывают полученную массу к коже на 20 минут. После область промывают теплой водой, это успокоит боль и зуд.
- Настойку для растирания от грибка можно сделать, смешав ромашку, череду и чистотел по 1 чайной ложке. Если каждое лекарственное растение применяют для изготовления отдельного отвара, берут 2 чайные ложки травы.
Что будет, если не лечить кандидозный пеленочный дерматит
Если воспаление не лечить, к грибку добавляется бактериальная инфекция. Мы живем не в стерильных условиях, и это как раз то, что нужно для распространения воспаления. Осложнениями неправильного лечения врачи называют:
- абсцесс;
- наличие инфильтрата;
- нарушенный, беспокойный сон;
- снижение аппетита;
- увеличение температуры тела, лихорадочное состояние.
Читайте также: Какие есть гормональные мази от дерматита
Если родители обратились к дерматологу своевременно, 7-10 дней интенсивного лечения помогут забыть о дерматите пеленочного типа.
kozhadoctor.ru
симптомы на фото, лечение, причины и профилактика
- О заболеваниях кожи
- Дерматит
- Пеленочный дерматит — лечение, причины и симптомы
В педиатрической практике пеленочный дерматит относят к контактному виду дерматозов, в большинстве случаев возникает у грудничков ввиду ношения подгузников или пеленок. Другое название патологии – опрелость.
Пеленочный дерматит на фото
Пеленочный дерматит. Фото 1.
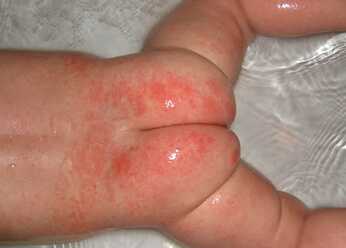
Пеленочный дерматит. Фото 2.
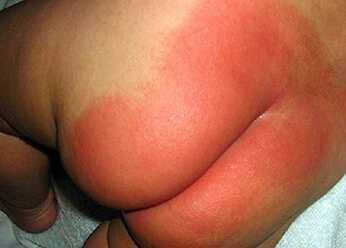
Пеленочный дерматит. Фото 3.
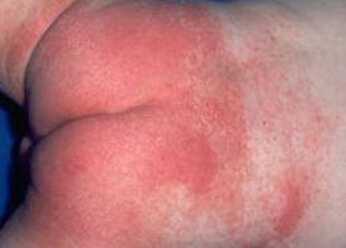
Пеленочный дерматит. Фото 4.
Причины пеленочного дерматита
Частота возникновения пеленочного дерматита именно у грудничка (дети до 12 месяцев) связана с физиологическим строением кожных покровов. Незрелость эпидермиса, слаборазвитые соединительнотканные структуры дермы, несформированная терморегуляция и иммунный ответ приводят к повреждению кожи и снижению защитной функции. По фото можно увидеть, локализация процесса ограничивается зоной промежности, внутренней поверхностью бедер, областью ануса и ягодиц, а именно в местах наибольшего контакта с экзогенным раздражителем.
Факторы, приводящие к пеленочному дерматиту:
- Механический. Регулярное трение о ткань или подгузник приводит к локальному раздражению, гиперемии и микротрещинами. Отмечается у детей от 3 до 12 месяцев, что связано с нервно-психическим и физиологическим развитием, активность движений в норме увеличивается. Пеленочный дерматит у новорожденных и малышей до 3 месяцев обусловлен недостаточными гигиеническими процедурами и уходом. Малый размер подгузника со сдавлением резинкой между ног.
- Химические. Соприкосновение кожи с мочой (аммиак) и калом (ферменты испражнений, условно-патогенная флора, жирные кислоты) при несвоевременной смене подгузника. Реакция на ароматизаторы, отдушки, щелочные компоненты мыла, стирального порошка, увлажняющего масла, крема или даже подгузника.
- Физические. Незрелая терморегуляторная функция при постоянном ношении подгузника приводит к чрезмерной потливости, локальному повышению температуры и влажности («эффект парника») вследствие чего увеличивается проницаемость эпидермиса для химических соединений и болезнетворных микроорганизмов.
- Условно-патогенная и патогенная микрофлора. Каловые массы выступают раздражающим фактором ввиду особенностей питания, ферментативной активности и бактериальной флоры кишечника. Развивается перианальный дерматит, особенно при использовании влажных салфеток, нежели промыванием под струей теплой проточной воды.
К пеленочному дерматиту у детей может присоединяться грибковая инфекция. Назначение приема антибактериальных препаратов ведет к нарушению микрофлоры, повышению активности и размножения дрожжеподобного грибка рода Candida. Изучение фото помогает рассмотреть белые наслоения, которые легко отделяются от поверхности, кожа при этом интенсивно розового или красного цвета с изъязвлениями.
Симптомы пеленочного дерматита
Основным симптомокомплексом является гиперемия кожи, появление сухости, шелушения и корочек, через время присоединяется мокнутие и формируются везикулы, заполненные серозной жидкостью. В запущенных случаях содержимое везикул становится гнойным – гнойнички, появляется отек тканей. Формируются микротрещины, которые быстро переходят в изъязвления и язвы.
Изменяется общее самочувствие ребенка, появляются болезненные ощущения, часто капризничает, снижается аппетит, нарушается сон. Температура тела сохраняется в пределах возрастной нормы, однако при присоединении микробной флоры может возникать гипертермия.
По степени тяжести и особенностям течения классифицируется:
- легкая: умеренная гиперемия, кожа розовая или бледно-розовая, возможны корочки, устраняется просушиванием и обработкой специальными растворами;
- средняя: отмечается отек тканей с инфильтрацией, цвет кожи от ярко-розового до бордового, характерны гнойнички;
- тяжелая: кожа натянутая, лоснящаяся, красного или бордового оттенка, выраженное мокнутие, корки, изъязвления склонные к слиянию, глубокие болезненные трещины.
Отсутствие патогенетической терапии приводит к абсцедированию процесса, тяжелой интоксикации, возможен сепсис. Состояние жизнеугрожающее для малыша.
Лечение пеленочного дерматита
Первостепенным принципом в лечении пеленочного дерматита у грудничка служит надлежащий уход и выполнение гигиенических процедур. При легкой и средней тяжести течения родители могут самостоятельно предотвратить дерматоз.
Рекомендовано ношение одноразовых подгузников, которые сменяются после каждого акта дефекации и мочеиспускания, у грудных детей возрасте от 1 до 4 месяцев кратность замены составляет от 8 и более раз. После аногенитальную зону промывают под струей теплой проточной воды с применением гипоаллергенного жидкого мыла или без него. Выглаженной пеленкой или полотенцем промакивают остатки влаги.
Для устранения воспаления мягкими ватными салфетками аккуратно протирают пораженные участки промежности отваром лекарственных трав. Избавляться от налета и корок трением нельзя. Допускается купание в отваре ромашки, череды и календулы. Обязательны воздушные ванны от 10-30 минут в день.
Обработка кожных покровов перед надеванием подгузника. При мокнутии – подсушивают, при корочках и сухости – увлажняют. Лекарственные препараты:
- Промывание антисептическими растворами: раствор Фурациллина; отвары лекарственных растений: ромашка, череда, кора дуба, календула, овес.
- Комбинированные присыпки с содержанием микроэлементов, минералов, талька и оксида цинка.
- Ранозаживляющие средства: мазь Декспантенол, крем Бепантен, мазь Д-пантенол; крем и паста Оксида цинка, крем Деситин, Судокрем; крем Драполен.
В отдельных случаях врач может на короткий период назначить более активные противовоспалительные средства – гормональные кремы, антибактериальные или противогрибковые препараты.
Иногда назначаются антигистаминные препараты детям с отягощенным аллергологическим анамнезом (атопический дерматит, крапивница и прочее) с целью снятия выраженного отека и воспаления. Лечение с подбором персональной дозировки выполняет лечащий специалист.
Лечение у новорожденных пеленочного дерматита тяжелой степени осуществляется в условиях стационара.
Народное лечение пеленочного дерматита
Альтернативные средства при пеленочном дерматите у детей проводятся с учетом сопутствующих симптомов и клинической картины, так лечение мокнущих изъязвлений желательно устранять отваром ромашки, череды, коры дуба, зверобоя и календулы ввиду подсушивающего и успокаивающего эффекта, а при сухих корочках, шелушении применяют овес.
Рецепты растительных отваров:
- Взять в одинаковой пропорции сухой сбор ромашки, череды и календулы (по 10 грамм), внести 250 мл крутого кипятка, дать настояться 30-35 минут, пропустить массу через сито. Отваром протирают поврежденную кожу и добавляют в воду при купании.
- 2 ст. л. коры дуба заваривают 180 мл кипятка, настаивают 25-35 минут, процеживают. Полученный раствор наносят ватным диском на кожу или добавляют в ванночку при купании.
Самостоятельное лечение пеленочного дерматита может стать неэффективным при неправильном подборе лекарственного растения или несоблюдении требуемой концентрации и соотношения ингредиентов.
Лостерин при пеленочном дерматите
В комплексной терапии пеленочного дерматита у детей применяется цинко-нафталановая паста»Лостерин». Паста хорошо подходит для ран и изъязвлений с признаками мокнутия, содержит 2 основных компонента:
- нафталан обессмоленный: смолистые соединения выполняют антифлогистическое, успокаивающее, противозудное и подсушивающее воздействие; обладают иммунокоррегирующим действием, в результате чего также оказывают противовоспалительное и десенсибилизирующее действие;
- цинк оксид: обладает адсорбирующими, вяжущими, успокаивающими и подсушивающими свойствами; снимает признаки воспаления и угнетает размножение патогенных микроорганизмов; улучшает нормальную пролиферацию клеток и способствует заживлению микротрещин.
Цинко-нафталановая паста Лостерин может назначаться в составе комплексного лечения дерматита, применяться в качестве монотерапии в период реабилитации, а также использоваться в целях профилактики и поддержания результата.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Профилактика пеленочного дерматита
Профилактические меры направлены на предупреждение развития опрелости, специалистами рекомендовано:
- смена подгузника после каждого акта дефекации и мочеиспускания;
- подбор подгузника с гелевым наполнителем, гель лучше впитывает излишнюю влагу;
- учитывать размер и пол ребенка при покупке подгузника;
- не применять одновременно крем и присыпку, полученные комочки собираются в естественных складках и раздражают эпидермис;
- не применять марлевые пеленки;
- соблюдать режим сна и бодрствования с проведением воздушных ванн;
- тщательно устранять капельки воды путем промакивания;
- ношение одежды, выполненной из натуральных тканей;
- одевать малыша по сезону, чтобы избежать перегревания и чрезмерной потливости;
- в осенне-весенний период давать ребенку витамин Д для профилактики рахита.
Читайте также
Гигиена при дерматитеПри возникновении дерматита очень важен вопрос гигиены.
Соблюдение простых правил по уходу за кожей поможет вам облегчить симптомы дерматита или предотвратить его появление.
Узнать большеЛечение дерматита на рукахДерматит на руках – это воспаление кожи, для которого характерны высыпания на кистях, запястьях и предплечьях (реже – плечах). Подобные высыпания чаще встречаются при контактном, аллергическом и атопическом дерматите. Узнать большеЭмоленты при атопическом дерматитеАтопический дерматит – хроническое неинфекционное кожное заболевание, обусловленное генетической предрасположенностью и провоцируемое различными аллергическими факторами. Основными симптомами являются зуд, покраснение, сухость и шелушение кожи.
Причиной атопического дерматита часто становится наследственность. В большинстве случаев дерматит проявляет себя еще в раннем детстве с сохранением тех или иных своих признаков в течение всей жизни.
Узнать большеКаких животных можно держать в доме при дерматите?Животные в доме — это причина хорошего настроения и теплых отношений в семье. В большинстве случаев появление питомца развивает чувство ответственности, заботы о ближнем, дружбы и любви.
Но люди, страдающие дерматитом, задаются вопросом: как ужиться с животным в одном доме, чтобы здоровье не пострадало?
Узнать большеwww.losterin.ru
фото и лечение у новорожденных и грудничков
Воспалительное заболевание пелёночный дерматит – аллергическая реакция кожи новорожденного на воздействие внешних раздражителей.
Родителям важно вовремя заметить признаки патологии и предпринять меры по её устранению.
Если процесс запустить, аллергическая реакция может дать серьёзные осложнения.
Характеристика заболевания
Воспаления кожи в области её контакта с пелёнкой или подгузником – один из видов контактной аллергической реакции.
Лёгкий пелёночный дерматит развивается у 50% детей в первый год жизни.
Новорожденные до 3-х месяцев страдают от проблемы реже, поскольку не проявляют повышенную двигательную активность.
По статистике заболеванием чаще страдают малыши в возрасте от 5 до 7 месяцев. Малыши с 4-5 месяцев становятся более подвижными, поэтому трение кожи о подгузник вызывает её раздражение.
Воспалительный процесс у новорожденных локализуется в области паха и крестца, на ягодицах, по мере развития распространяется на нижние конечности. Сыпь может выглядеть как единичные раздражения в виде пятен или сливаться в большую экзему, сухую или мокнущую.
Современное изобретение – «дышащие» подгузники – немного сглаживают проблему, но не устраняют её полностью, если родители не уделяют гигиене достаточно внимания.
Причины возникновения
Пелёночный дерматит развивается у грудничков под воздействием внешних и внутренних факторов. На практике часто сочетаются оба варианта.
Внутренняя причина развития заболевания – наследственная склонность младенца к аллергии. Внешние раздражители кожи объединены в следующие группы:
 Механические, идёт трение о материал подгузника или пелёнки.
Механические, идёт трение о материал подгузника или пелёнки.- Химические, происходит воздействие аммиака, солей, содержащихся в моче, и пищеварительных ферментов в кале.
- Физические, когда повышается влажность кожи под воздействием тепла.
- Микробные, если происходит заражение кожи микроорганизмами.
Развитие заболевания связано с особенностями кожных покровов малыша. В раннем возрасте они незрелые, с легко травмируемым эпидермисом, содержат мало воды.
В сочетании с плохой терморегуляцией организма ребёнка это является фактором повышенной склонности к развитию воспаления.
Главная причина патологии – нарушение гигиены и ухода за требующей особого внимания кожей младенца. Редкая смена подгузника приводит к скоплению на коже выделенного ребёнком пота, мочи, кала.
Усугубляет ситуацию инфицирование воспалённых участков патогенными микроорганизмами, в частности, дрожжеподобными грибками рода Candida.
Пелёночный дерматит не относится к кандидозам кожи, однако вредоносный грибок усугубляет болезнь, становится толчком к развитию воспаления.
ВАЖНО! Некоторые дети наиболее склонны к развитию аллергических реакций. Это малыши, страдающие нарушениями водно-солевого обмена, атопическим дерматитом, сниженным иммунитетом, неустойчивым стулом. Немаловажный фактор – искусственное вскармливание, способствующее медленному формированию иммунитета ребёнка.
Симптомы
Воспалительный процесс при данном заболевании может быть локальным, с небольшой площадью поражения и не выраженными покраснениями и высыпаниями.
Либо обширным, с глубокими поражениями, осложнёнными инфильтрацией.
Основные симптомы дерматита:
- покраснение ягодиц, паха, промежности;
- высыпания в виде мелких пузырьков, наполненных жидкостью;
- образование гнойников в области поражения по мере развития процесса;
- отёк, инфильтрация тканей.
Следствием кожных проявлений является беспокойство малыша: плач, плохой сон и аппетит.
Преобладание механических факторов вызывает покраснение в зоне контакта с раздражающим материалом. Высыпания имеют чёткие границы по краю подгузника. Чаще всего трение связано с неправильным подбором его размера.
У грудничков на искусственном питании высыпания локализуются в области ануса. Кал малышей имеет щелочную среду, поэтому активно раздражает кожу.
ВАЖНО! Признак осложнения пелёночного дерматита кандидозом – белёсый налёт на области покраснений и шелушений.
Степени развития заболевания
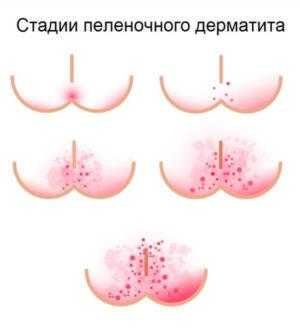
Как всякая кожная проблема, пелёночный дерматит развивается постепенно и проходит три стадии:
- первая: лёгкое нарушение защитной функции кожи, образование небольших покраснений;
 вторая: нарушение барьера, препятствующего проникновению в эпидермис бактерий и микроорганизмов, распространение области покраснений, усиление интенсивности окраски от малинового до бордового;
вторая: нарушение барьера, препятствующего проникновению в эпидермис бактерий и микроорганизмов, распространение области покраснений, усиление интенсивности окраски от малинового до бордового;- третья: проникновение воспалений глубоко в эпидермис, присоединение вторичной инфекции, образование корочек, мокнущих участков, глубоких трещин, кровотечений.
Правильное лечение на первой стадии заболевания позволяет снять воспаления за 2-3 дня.
Кожа быстро восстановит нормальное состояние покровов. По мере развития воспаления требуется серьёзное лечение.
Диагностика
Для безошибочной постановки диагноза достаточно взглянуть на кожу малыша. Характерные симптомы видны даже на фото детей.
Главная задача врача – дифференциация заболевания с аллергическими реакциями иной этиологии. Реакцию вызывают пищевые аллергены, косметика, себорейный, атопический дерматит.
Врач назначает мазок с поражённой области для микроскопического исследования. Этот анализ позволяет выявить бактериальную или грибковую инфекцию, которая требует иного лечения.
По показаниям назначают анализ мочи и кала. На основании результатов обследования врач решает, чем лечить пелёночный дерматит.
Лечение
При лечении применяют комплекс мероприятий, воздействующих на кожу.
Методы лечения делятся на:
- терапевтические;
- медикаментозные;
- народные.
Терапевтическое
Немедикаментозные методы при первых признаках заболевания предполагают выполнение следующих мероприятий:
- Воздушные ванны и сокращение контакта с раздражающими материалами: мокрыми пелёнками, подгузниками.
- Смазывание воспалённой области средствами, позволяющими создать барьер между материалом подгузника и поверхностью тела. Хороший эффект, по отзывам родителей и врачей на форумах, даёт применение наружного препарата “Судокрем”. Средство можно использовать даже аллергикам с первых дней жизни. Крем быстро снимает воспаления, устраняет зуд, жжение, чем облегчает состояние малыша.
- Регулярные водные процедуры: подмывание и протирание увлажняющими салфетками.
- Смена подгузников раз в 1-3 часа днём, 1 раз – ночью. Если ночью малыш проявляет беспокойство, нужно переодевать его чаще.
- Обучение мамы основным правилам ухода за нежной кожей младенца.
ВАЖНО! При уходе за кожей малыша нельзя использовать антибактериальные косметические средства. Такая косметика пересушивает кожу, способствуя её дополнительному раздражению.
Известный педиатр Комаровский считает основным элементом быстрого лечения и профилактики пелёночного дерматита являются воздушные ванны.
На время процедуры с ребёнка снимают всю одежду и держат в помещении с температурой 19-20 градусов. Продолжительность первых ванн – 5-10 минут . Постепенно время увеличивают до 40 минут.
В процессе ребёнка периодически переворачивают, берут на руки, чтобы тело проветривалось равномерно. В период привыкания к воздушным ваннам нельзя пропускать ни одного дня.
Видео о пеленочном дерматите
Доктор Комаровский, рассказывает о пеленочном дерматите. От чего он бывает и как с ним бороться.
Медикаментозное
Применение терапевтического воздействия хорошо работает на начальных стадиях развития заболевания. Но при серьёзных кожных воспалениях без медикаментов не обойтись.
Применение лекарств необходимо при грибковых и бактериальных осложнениях. Врач назначает следующие препараты:
- Мази “Миконазол”, “Клотримазол” при наличии грибка Кандида.
- Тетрациклиновую мазь, “Левомеколь” при бактериальном нагноении.
- “Декспантенол”, цинковую мазь при дерматите на фоне поноса.
- “Мупироцин”, фузимдовую кислоту для устранения стрептококковой или стафилококковой инфекции.
Выявление грибка Кандида требует устранения патогена в полости рта и кишечнике. Врач может назначить приём фолиевой кислоты, витаминов В и С.
При серьёзных поражениях применяют пероральные препараты “Нистатин”, “Леворин”. Обязательный элемент лечения – соблюдение противогрибковой диеты.
Если кожные высыпания сопровождаются зудом, жжением, применяют антигистамины: “Зиртек”, “Цетрин”. Серьёзные воспаления могут потребовать применения гормональной мази “Элоком”.
ВАЖНО! Распространённая ошибка неопытных родителей – одновременное использование крема и присыпки для подсушивания поверхности. В результате на поверхности образуются комочки, дополнительно травмирующие нежную кожу.
Народные методы
Снять воспаления помогают средства, приготовленные по народным рецептам. Травяные отвары и настои помогают при мокнущих экземах, снимают покраснения.
Если кожа шелушится, травяные отвары нанесут вред, поэтому рекомендуется овсяный отвар.
Родители могут воспользоваться одним из следующих средств:
- Отвар овса. Средство снимает зуд, способствует размягчению образовавшихся чешуек. 2 ст.л. неочищенного овса заливают 200 мл кипятка и настаивают 40 минут. Процеженный настой вливают в ванночку. Перед принятием овсяной ванночки малыша моют. Затем укладывают в воду с отваром овса на 15 минут.
- Настой зверобоя. 2 ст.л. заливают полстаканом оливкового масла и томят на водяной бане 30 минут. Средством протирают воспаления.
- Кашица из картофеля. Сырой картофель натирают на мелкой тёрке, полученную кашицу заворачивают в марлю и прикладывают к воспалениям.
- Сельдерей и картофель. Продукты эффективно работают на изъязвлениях. Корнеплоды превращают в кашицу и наносят на кожу. Маску держат 10 минут, затем смывают тёплой водой.
Народные средства можно комбинировать с медикаментами, используя их как вспомогательные.
Осложнения
Вовремя замеченное начало дерматита позволяет быстро снять воспаления и восстановить кожу. Если после принятия первых мер воспаления не проходят, возможно наличие сильной аллергии, иммунных проблем, болезней ЖКТ.
Необходимо срочно обращаться к врачу в следующих обстоятельствах:
- воспаления не проходят через 3-4 дня, несмотря на правильное самостоятельное лечение;
- повышается температура;
- кожа начала нагнаиваться, уплотняться;
- покраснения усиливаются, багровеют или отдают синевой.
СПРАВКА. Прогрессирование болезни наблюдается после 6-ти месяцев, что обусловлено введением прикорма. Раздражение локализуется вокруг ануса, постепенно распространяясь на ягодицы и пах. В этот период гигиену после дефекации рекомендуется проводить особенно тщательно.
Несвоевременное лечение провоцирует образование глубоких поражений и развитие гнойных процессов в эпидермисе.
Ситуацию усугубляет присоединение вторичной инфекции. Возможно развитие серьёзных осложнений:
- инфильтраты;
- абсцессы;
- кандидозный дерматит.
Игнорирование появления сильных воспалений на коже малыша приводит к общему ухудшению состояния ребёнка. Эта ситуация угрожает не только здоровью, но и его жизни.
Профилактика
Профилактические мероприятия, направленные на предотвращение дерматита, состоят из тщательного соблюдения правил выполнения гигиенических мероприятий.
Правильный уход состоит из следующих этапов:
- Смена подгузника после опорожнения мочевого пузыря или кишечника. В среднем это делают 8 раз в сутки.
- Тщательное подмывание под струёй тёплой воды. Если ребёнок только помочился, лишний раз подмывать его не нужно, а иногда даже вредно. Лучше воспользоваться гипоаллергенными влажными салфетками. Мыть после дефекации обязательно!
- Подмывать ребёнка можно исключительно специальным детским мылом или просто водой. Различные пенки, гели специалисты не рекомендуют.
- После гигиенических процедур кожу подсушивают полотенцем, не растирая поверхность.
 На кожу наносят увлажняющий или питательный крем.
На кожу наносят увлажняющий или питательный крем.
Чтобы не спровоцировать развитие дерматита, рекомендуется соблюдать следующие правила:
- пользоваться качественными подгузниками;
- ночью использовать специальные подгузники с повышенным влагопоглощением;
- не кутать малыша, чтобы не было повышенного потоотделения.
ВАЖНО! Врачи настоятельно рекомендуют отказаться от пелёнок и марлевых подгузников, материал которых агрессивен для нежной кожи младенца. При подборе подгузников нужно учитывать пол ребёнка, чтобы обеспечить идеальное впитывание жидкости в нужной области.
С пелёночным дерматитом часто сталкиваются родители новорожденных малышей. Своевременно предпринятые меры позволяют быстро устранить воспаления и предотвратить развитие осложнений.
Вконтакте
Google+
Одноклассники
Мой мир
gribok.guru
Пеленочный дерматит (опрелости) — Доказательная медицина для всех
Что такое пеленочный дерматит (опрелости)
Пеленочный дерматит, или «опрелости» — это распространенная форма воспаления кожи (дерматита) у детей раннего возраста. Он выглядит как яркое покраснение кожи в области промежности.Фото 1. Простой пеленочный дерматит
Опрелости обычно вызваны длительным воздействием влаги, мочи или фекалий на кожу промежности и потому чаще возникают при нерегулярной смене подгузников и диарее, но бывают и у детей с хорошей гигиеной промежности. Опрелости также могут развиваться при использовании неподходящей для конкретного ребенка марки подгузников, после введения нового продукта в прикорм, при приеме кормящей мамой некоторых продуктов, или при приеме антибиотиков.
Пеленочный дерматит может испугать родителей и вызывать беспокойство у ребенка. Однако, в большинстве случаев, для излечения от него достаточно обычного домашнего ухода даже без вмешательства педиатра.
Симптомы пеленочного дерматита
Опрелости проявляется следующими симптомами:
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно — во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
Фото 2. Опрелости. Характерные изменения кожи при пеленочном дерматите
Пеленочный дерматит может появляться в любом возрасте, пока ребенок не приучится к горшку, но наиболее часто он возникает в возрасте до 15 месяцев. Пик заболеваемости — между 9 и 12 месяцами жизни.
Когда обращаться к врачу
Обычно опрелости легко поддается лечению и не заслуживает внимания педиатра. Однако, если поражения не проходят через несколько дней Вашего активного ухода за промежностью (частой смены подгузников, воздушных ванн и защитного крема), ребенка следует показать врачу. Иногда, опрелости приводят к вторичным инфекциям, которые могут потребовать специальных мазей (антибактериальных, противогрибковых или стероидных).Покажите ребенка врачу, если:
- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Причины развития опрелостей
Раздражение кожи от длительного контакта с испражнениями или мочой. Длительное воздействие мочи или кала может раздражать чувствительную кожу ребенка. Ваш ребенок может быть более склонным к опрелостям, если он часто испражняется, потому что фекалии являются более раздражающим агентом, чем моча.
Внедрение новых продуктов в рацион. Введение прикорма в рацион ребенка может провоцировать пеленочный дерматит, поскольку при этом меняются состав и свойства кала. Кроме того, прикорм увеличивает частоту дефекаций. Если ваш ребенок кормится грудным молоком, у него могут развиваться опрелости в ответ на пищу, съеденную матерью, хотя это редкость.Контакт с новым химическим веществом. Одноразовые салфетки, смена марки подгузников, крема под подгузник, стирального порошка, отбеливателя или кондиционера для белья, использующихся при стирке тканевых подгузников — все это может раздражать нежную кожу промежности Вашего ребенка.
Бактериальная или грибковая инфекция (кандидоз). Раздраженная фекалиями кожа — это входные ворота для инфекции. Кроме того, под подгузником всегда тепло и влажно, что очень удобно для размножения бактерий и грибков. Вторичные поражения кожи могут располагаться в складках (бактериальные поражения), или быть раскиданными по всей окружающей коже (кандидозный пеленочный дерматит).Фото 3. Изменения характерные для кандидозного пеленочного дерматита
Чувствительная кожа. Дети с изначально имеющимся хроническим поражением кожи, таким как атопический дерматит или экзема, могут быть более склонны к развитию опрелостей. Стеснение и трение Тесная одежда или подгузники — значительно увеличивают риск развития опрелостей. Использование антибиотиков. Антибиотики убивают бактерии, как хорошие, так и плохие. Хорошие виды бактерий, которые сдерживали развитие грибков, погибают — поэтому активизируется рост дрожжевой инфекции. Это относится и к детям на грудном вскармливании, матери которых принимают антибиотики.
Подготовка к визиту врача
Как правило, опрелости можно успешно вылечить в домашних условиях без контроля врача. Но если симптомы не поддаются лечению более 2-3 дней или сопровождаются лихорадкой и другими опасными симптомами — Вам следует записаться на прием к вашему педиатру.
Будет хорошо, если Вы приготовите заранее список самых важных моментов:
- Запишите ключевую медицинскую информацию о Вашем ребенке, в том числе — другие заболевания, от которых Ваш ребенок получал лечение, а также все лекарственные препараты, которые недавно принимал ребенок. Если Ваш ребенок получает грудное молоко, следует проанализировать и лекарственную терапию мамы.
- Запишите перечень всех подгузников, кремов и моющих средств, которые касаются промежности Вашего ребенка. Ваш врач, возможно, захочет узнать марку подгузника, стирального порошка, мыла, лосьонов, порошков и масел, которые Вы используете для вашего ребенка. В некоторых случаях будет полезным принести врачу этикетку от подозреваемого крема или порошка, или сфотографировать ее на смартфон.
Запишите вопросы, которые следует выяснить у врача:
- Что я могу сделать, чтобы помочь коже моего ребенка выздороветь?
- Какие подгузники, и какие марки кремов Вы бы посоветовали для моего ребенка?
- Когда я должна использовать мазь вместо крема, а когда наоборот?
- Какие продукты или местные средства я должна избегать, при уходе за ребенком и питании моего ребенка?
- Нужна ли мне диета, или отказ от лекарств?
- Как скоро вы прогнозируете улучшение этих симптомов на фоне назначенного вами лечения?
- Как мне не допустить повтора пеленочного дерматита?
Ваш врач, вероятно, задаст Вам ряд вопросов. Будьте готовы ответить на них, в том числе подробно. Список наиболее вероятных вопросов врача:
- Когда Вы впервые заметили симптомы у вашего ребенка?
- Какие триггеры, на Ваш взгляд, спровоцировали эти опрелости?
- Какую марку подгузников Вы обычно используете?
- Как часто вы меняете подгузник своему ребенку?
- Какие марки мыла и влажных салфеток Вы используете для мытья вашего ребенка?
- Вы применяете какие-либо продукты по уходу за кожей для Вашего малыша, например, лосьоны, присыпки, кремы или масла?
- Какой стиральный порошок вы используете для стирки одежды вашего ребенка?
- Ваш ребенок находится на грудном вскармливании?
- Вы уже вводили прикормы, какие?
- Как Вы пытались лечить опрелости, каков был эффект от лечения?
- Болел ли ваш ребенок накануне, не было ли диареи?
- Недавно ребенок получал какие-либо новые лекарства?
Что Вы можете сделать в ожидании визита врача?
Прежде всего, Вам следует часто подмывать ребенка прохладной водой, чаще держать промежность на воздухе, чаще менять подгузники, избегать продуктов питания и местных средств, которые могли стать причиной пеленочного дерматита. Следует часто подмывать ребенка проточной водой как можно раньше после каждого мочеиспускания и дефекации. Следует также избегать контакта промежности с мылом и влажными салфетками, до полного выздоровления от опрелостей.Как можно дольше держите Вашего ребенка без подгузников.Если у ребенка жидкий стул, то не забывайте использовать барьерный крем в перианальной области (вокруг анального отверстия). На остальные участки кожи барьерный крем не наносится!
Лечение пеленочного дерматита
Лучшее лечение опрелостей — это максимальная чистота кожи младенца, отсутствие влаги и раздражающих веществ. Однако, если опрелости у Вашего ребенка не поддаются этому простому лечению, Ваш врач может назначить:
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Фото 4: опрелости с вторичной БГСА-инфекцией
Фото 5: эррозивный пеленочный дерматит вызванный диареей
Фото 6: эррозивный пеленочный дерматит
Не следует использовать стероидные, противогрибковые и антибактериальные кремы, не посоветовавшись с врачом, даже если ранее врач уже назначал их ребенку. Частое и безосновательное применение этих препаратов способно вызывать осложнения и ухудшать состояние ребенка.
Выздоровление от пеленочного дерматита обычно занимает несколько дней. Если сыпь сохраняется, не смотря на назначенное врачом лечение, Вам следует вернуться к врачу, и/или попросить консультацию дерматолога.
Домашние средства для лечения опрелостей
Повторимся, что самый эффективный способ вылечить пеленочный дерматит — это держать опревшую промежность в максимальной чистоте и на открытом воздухе. Для этого следует или держать малыша голеньким, или очень часто менять пеленки
Помимо этого, вы можете применять некоторые местные кремы еще до визита к своему врачу: например, цинковый крем (Деситин или др)
Оксид цинка является активным ингредиентом многих кремов от опрелостей. Крем с оксидом цинка наносится толстым слоем на раздраженную кожу, что приводит к успокоению, заживлению и защите кожи малыша. Оксид цинка также может быть использован для предотвращения опрелостей, на здоровую кожу (как обычный крем под подгузник).
Пока опрелости у ребенка не пройдут, избегайте: подмываний с мылом, использования одноразовых салфеток и любых раздражающих местных средств. Содержащиеся в этих средствах спирт и парфюмерия могут вызывать раздражение кожи Вашего ребенка, ухудшать и затягивать течение пеленочного дерматита.
В недавнем прошлом для профилактики и лечения опрелостей нередко использовались присыпки на основе талька. Считалось, что поглощение избыточной влаги оказывает благоприятный эффект на кожу промежности. Тем не менее, в настоящее время эти рекомендации признаны нецелесообразными: тальк действует как абразив, приводя к травматичному трению при движениях ребенка, а вдыхание талька может раздражать легкие ребенка.Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите — трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) — используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
medspecial.ru
симптомы с фото, лечение, причины, диагностика и мнение Комаровского
Пеленочный дерматит – явление, которое знакомо множеству семей, где есть новорожденные. Во всем мире до 60% малышей сталкиваются с этой неприятностью. Что же это такое и как бороться с этой проблемой? Какие есть методы лечения? И как не допустить, чтобы эта беда произошла? Обо всем этом расскажем далее.

Описание заболевания
Пеленочный дерматит у детей представляет собой кожное заболевание, вызванное различными раздражителями. Таковыми могут быть механические воздействия, химические и физические факторы, раздражение микробного происхождения, наличие опрелостей. Наиболее подвержены опасности пеленочного дерматита девочки и дети, вскармливаемые искусственно. Примерно у 60% новорожденных возникает это заболевание на различных стадиях.
Причины возникновения у детей
Дорогой читатель!
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно!
Наиболее частая причина пеленочного дерматита – недостаточное соблюдение правил гигиены новорожденного. Как следствие, его нежная кожа находится в длительном контакте с мочой, каловыми массами, потом. В сочетании с благоприятной температурой и повышенной влажностью такая среда становится идеальной для размножения болезнетворных микроорганизмов (например, грибков рода Candida).
Исследования показали, что в кале детей, больных кандидозным дерматитом, изначально содержатся споры многих патогенных грибков. Однако условия для их бурного роста возникают при несоблюдении рекомендаций по гигиене новорожденного.
Нередко к пеленочному дерматиту приводит лечение других болезней антибиотиками, которые уничтожают не только патогены, но и естественную кожную микробную среду, сдерживающую размножение грибков. Более редкие причины — аллергические реакции и врожденные заболевания.
Симптомы разных форм и стадий пеленочного дерматита
Заболевание может локализоваться небольшими участками. Классификация по зоне поражения:
- Поражение складок. Как правило, возникает вследствие регулярного срыгивания ребенком желудочного содержимого, что становится причиной воспалительного процесса.
- Перианальный пеленочный дерматит. В воспаление вовлекается эпидермис вокруг анального отверстия. Возникает как следствие особенностей питания и ферментного состава каловых масс.
- Дерматит паховых складок.

Изолированный дерматит половых органов, как реакция на состав мочи. Как выглядит у грудничка пеленочный дерматит на разных стадиях, вы можете видеть на фото.
В понятие «пеленочный дерматит» входит целая группа симптомов, локализованных в подгузниковой зоне. К ним относятся:
- Потертость. Наиболее распространенная форма. При своевременном принятии мер излечивается полностью и без осложнений.
- Себорейная форма. Характеризуется ярко-красной окраской пораженной зоны, с развитием заболевания появляются желтые чешуйки. Вначале локализуется в зоне подгузника, впоследствии поднимаясь выше по телу ребенка.
- Краевая форма. Вызывается натиранием кожи в местах прилегания кромки подгузника.
- Кандидозный дерматит. Является следствием длительной антибиотикотерапии. Проявляется в виде ярко-красной сыпи, локализованной в области паха ребенка. Спустя 72 часа после появления кожных симптомов инфекция проникает глубоко в организм малыша.
- Атопический дерматит. Может возникать на разных участках тела, в том числе в подгузниковой зоне. Проявляется в виде сильного зуда.
- Интертриго. Разновидность, вызываемая трением кожи о кожу в местах попадания на тело мочи. Эпидермис воспаляется, покрывается желтым налетом.
- Импетиго (стафилококковый пеленочный дерматит). Вызывается стафилококковой инфекцией, представлен буллезной (кожа покрыта волдырями) и небуллезной (на коже появляются рубцы с желтоватой коркой) формами. Зона поражения – бедра, ягодицы, низ живота.
На первой стадии на коже малыша появляются потертости и воспаление в районе паха, ягодиц, бедер и низа живота. Возникают опрелости, являющиеся первым тревожным звоночком. Если меры не приняты, болезненный процесс постепенно усугубляется, что приводит к поражению окружающей здоровой поверхности кожи.
Ребенок часто плачет, капризничает, на коже проявляются мелкие ранки, папулы, корки, эрозии, красные и шелушащиеся пятна; в запущенных случаях, осложненных грибковой инфекцией или стафилококком – пузырьки с жидким мутным содержимым.
Диагностика заболевания
Диагностика пеленочного дерматита не представляет затруднений и проводится при плановом осмотре педиатром. При необходимости с пораженного участка эпидермиса берется мазок для выявления болезнетворной микрофлоры. При длительном или осложненном течении болезни могут быть приняты и иные меры, что решает лечащий врач.
Методы лечения
Лечение этого заболевания можно условно разбить на два направления. Первое – строгое соблюдение гигиены малыша и выполнение всех рекомендаций по содержанию кожи в чистоте и уходу за ней. Второе – собственно устранение клинических симптомов методами традиционной медицины (медикаментами) и народными средствами.
Гигиена
При пеленочном дерматите особое внимание важно уделять гигиеническим процедурам. После снятия подгузника нужно промыть пораженные участки кожи, ягодицы, область паха теплой проточной водой. Это позволит удалить капельки мочи, частички кала, которые могут стать причиной усиления раздражения нежной кожи.
Желательно на время лечения прекратить использование синтетических гигиенических средств в зоне пеленочного раздражения. Можно заменить их гипоаллергенным детским мылом или пользоваться только водой.
Также нужно избегать растирания больных участков дермы. Влагу с кожи удалять только промоканием — это предотвратит микротравмы, усугубляющие состояние раздраженной дермы.
При пеленочном дерматите рекомендовано принимать воздушные ванны, предварительно протерев кожу малыша мягким тампоном, смоченным в успокаивающем кожу отваре череды или ромашки. Каким образом лечить пеленочный детский дерматит ванночкой на отваре, читайте ниже.
Аптечные средства
Медикаментозное лечение включает в себя не только нанесение на пораженные участки дермы лекарственного средства, но и ряд других мер:

На участки кожи, пораженные дерматитом, нанести антибактериальное, противовоспалительное средство в виде мази или крема. Подойдут Вазелин, Ланолин, Цинковая мазь, а также присыпки и гигиенические пудры. Можно использовать Д-Пантенол, Драполен или обыкновенный тальк для присыпок. При развитии грибковой инфекции назначаются противогрибковые мази, такие как Миказонал, Клотримазол.
- При бактериальном нагноении на коже используются мази и присыпки с антибиотиками (например, Банеоцин).
- Если заболевание у малыша вызвано аллергической реакцией, врачом назначается индивидуальный курс антигистаминных препаратов – Диазолина, Супрастина, Зодака.
Народные рецепты
Народная медицина советует при пеленочном дерматите использовать простое средство — ванночки с подсушивающими и снимающими воспаление травами (чистотелом, ромашкой, чередой). Для этого 2 столовые ложки лекарственной травы в высушенном виде завариваются в стакане кипятка в течение получаса, после чего настой отфильтровывается и добавляется в воду для купания. Эффективным народным методом считаются воздушные ванны перед сменой подгузника (это позволяет коже малыша дышать), а также более частая смена подгузника, чем при отсутствии проблем с кожей.
Профилактика пеленочного дерматита
Любое заболевание намного проще предупредить, чем лечить и избавляться от его последствий, поэтому напомним простые правила, позволяющие избежать неприятностей с кожей малыша. Для этого нужно:
- Пользоваться подгузниками, свободно пропускающими воздух, подходящими ребенку по возрасту, весу, полу. Внимательно и тщательно надевать подгузник, избегая складок, давящих мест.
Вовремя менять подгузник. Новорожденным — после каждого опорожнения кишечника, детям постарше – 3-4 раза в день. При каждой смене памперса подмывать ребенка, тщательно удаляя следы кала и мочи. Особое внимание уделять паховым складкам, перианальной области, половым органам.
- Устраивать ребенку воздушные и непродолжительные солнечные ванны, когда в памперсе нет необходимости.
- Использовать подсушивающие средства – тальк, цинковую мазь — в зоне подгузника. Также можно применять детские защитные кремы.
- Ограничить использование мыла, пересушивающего кожу ребенка. Желательно мыть малыша с мылом не чаще раза в день.
- Внимательно подбирать детские смеси при искусственном вскармливании – часто именно неправильное питание изменяет ферментный состав выделений малыша, его кислотные характеристики и др.
Осложнения и прогнозы
При отсутствии своевременно принятых мер по лечению при пеленочном дерматите возможны осложнения, обусловленные инфицированием поврежденного слоя дермы. К ним относятся:
- инфильтраты;
- абсцессы;
- кандидозный дерматит.
При возникновении осложнений ребенок становится беспокойным или вялым, часто плачет, у него повышается температура. Прогноз по заболеванию благоприятный.
Быстрое принятие мер избавит малыша от проблемы за 3-4 дня, однако при наличии осложнений необходима консультация специалистов – аллерголога, гастроэнтеролога, дерматолога, иммунолога.
Советы доктора Комаровского
Чтобы избежать пеленочного дерматита, важно тщательно расправлять все складки на подгузнике, внимательно подбирать его размер. Нужно следить, чтобы края и резинки плотно прилегали к коже малыша, а фиксирующие липучки были застегнуты симметрично.
Подгузники могут значительно снизить риск пеленочного дерматита, так как не дают выделениям ребенка долго контактировать с кожей. Очень важно следить, чтобы подгузник не переполнялся, и вовремя его заменять. Не забывайте о регулярных воздушных ваннах — чем дольше кожа ребенка контактирует с воздухом, тем лучше. Беспрепятственное поступление кислорода к коже активирует в ней восстановительные процессы, заложенные природой.
При лечении действует простое правило: мокрое – сушить, сухое – увлажнять, говорит доктор Комаровский.
Если кожа в местах поражения пересушенная, с микротрещинами и шелушением, разумно будет использовать масла и лосьоны; если влажная от выделений кожи – тальк и присыпки.
В последнее время стало популярным использование специальных детских влажных гигиенических салфеток. Однако нередки случаи аллергии на пропитку, используемую в них. При малейших признаках такой реакции от этих средств гигиены необходимо отказаться.
Ни в коем случае нельзя использовать для обработки ранок и трещин, появившихся из-за опрелостей, йод или зеленку. Эти средства не подходят для нежной кожи малыша и могут причинить серьезные ожоги дермы, а также затруднить диагностику врачом.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »Поделитесь с друьями!
www.deti34.ru

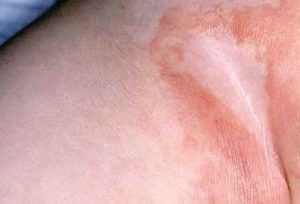 Механические, идёт трение о материал подгузника или пелёнки.
Механические, идёт трение о материал подгузника или пелёнки.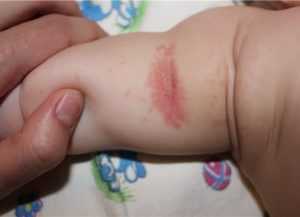 вторая: нарушение барьера, препятствующего проникновению в эпидермис бактерий и микроорганизмов, распространение области покраснений, усиление интенсивности окраски от малинового до бордового;
вторая: нарушение барьера, препятствующего проникновению в эпидермис бактерий и микроорганизмов, распространение области покраснений, усиление интенсивности окраски от малинового до бордового;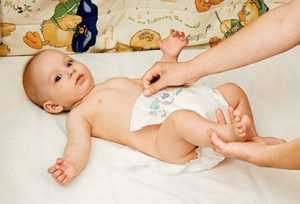 На кожу наносят увлажняющий или питательный крем.
На кожу наносят увлажняющий или питательный крем.