Панариций пальца на руке — причины, симптомы, лечение дома
Сегодня на alter-zdrav.ru мы обсудим панариций, причины его возникновения, разновидности заболевания, симптомы и возможные варианты лечения (медикаментозного, хирургического, народными средствами).
Что такое панариций на руке, фото
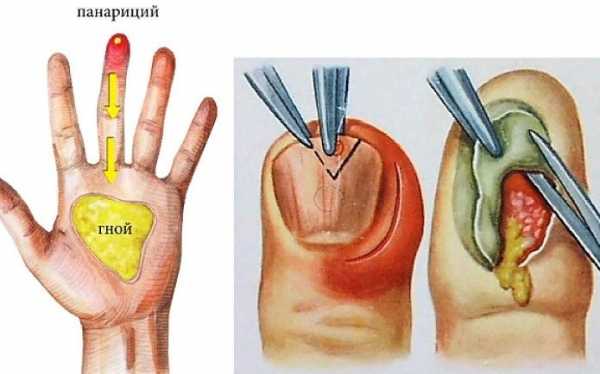
Панариций — это острый воспалительный процесс тканей пальца, сопровождающийся нагноением, болью и повышением температуры тела. При отсутствии соответствующего лечения возможны ампутация фаланги, всего пальца или заражение крови, ведущее к летальному исходу.
При различных микротравмах кожи или обширных ранениях происходит инфицирование тканей золотистым стафилококком. Реже возбудителем является стрептококк, энтерококк, кишечная палочка или несколько бактерий одновременно. Воспаление от «ворот» инфекции распространяется в основном вглубь. Это обусловлено особым анатомическим строением человеческой кисти.
Заболеванию подвержены абсолютно все слои населения. И единственной профилактикой является содержание рук в чистоте, немедленная обработка ранений и поддержание иммунитета.
Причины возникновения панариция
- Последствие контакта кожи рук с химическими веществами.
- Уколы, порезы.
- Заусеницы.
- Занесение бактерий при использовании необработанных маникюрных инструментов.
- Нарушенный обмен веществ.
- Заболевания эндокринной системы.
- Недостаток витаминов.
- Снижение защитных сил организма.
- Регулярное переохлаждение и излишнее увлажнение кожи рук.
- Систематическое воздействие вибрации.
- Мацерация.
- Ожоги.
- Недостаточная гигиена.
- Мозоли.
Панариций на пальцах ноги возможен, но в очень редких случаях.
Виды панариция
Различают два типа панариция — поверхностный и глубокий, каждый из которых подразумевает несколько видов патологии.
Поверхностный тип заболевания
Кожный панариций является последствием незначительной травмы (мозоли, укола, ожога и прочего) и характеризуется появлением гнойника (абсцесса) под верхними слоями кожи. Выглядит такой гнойник, как пузырь, заполненный мутной жидкостью.
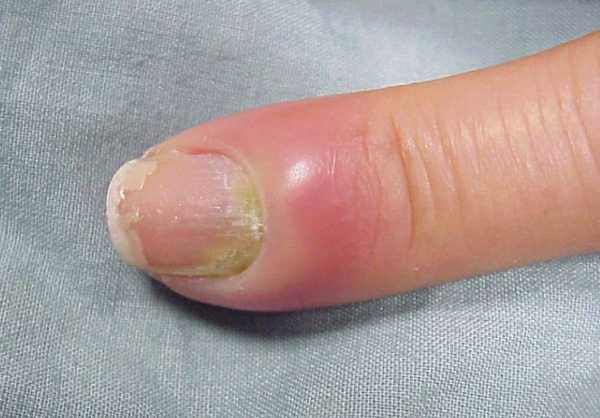
Околоногтевой вод или паронихия. Часто такое воспаление возникает из-за слишком глубокого среза ногтя, наличии заусениц, нечистых инструментов или рук при выполнении маникюра. Воспаляется околоногтевой валик. С течением времени в ране накапливается гной.
Глубокие виды панариция
- Подкожный вид диагностируется достаточно часто и представляет собой загноение подушечки фаланги. При внутреннем прорыве гнойника происходит заражение сухожилий, сустава или костей.
- Подногтевой панариций возникает благодаря уколам под ногтевую пластину (заноза, шип) или ударам с формированием гематомы.
- Поражение сухожилий может произойти из-за разнообразных травм или проникновения инфекции с более поверхностных слоев тканей кисти.
- Воспаление суставов кисти. Причиной данного поражения также является ранение, загрязнение поврежденных тканей или распространение бактерий с других областей воспаленной кисти.
- Костно-суставной панариций является воспалением, произошедшим благодаря нелеченому загноению сустава.
- Костный вид заболевания часто формируется по причине запущенного процесса подкожного воспаления. В некоторых случаях причиной являются травмы и переломы.
- Пандактилит. Это самое тяжелое состояние данной патологии, характеризуемое поражением абсолютно всех тканей кожи, сухожилий, суставов и костей. Причиной пандактилита является запущенность прочих форм панариция.
Симптомы панариция, первые признаки, осложнения
Каждому виду панариция принадлежат свои индивидуальные клинические проявления. Именно по ним можно определить конкретный тип заболевания. Но также имеются общие симптомы, характеризующие патологию.
Вначале воспалительного процесса, как для поверхностных, так и для глубоких типов происходит небольшой отек, припухлость, покраснение в месте ранения. Процесс может сопровождаться болями слабой интенсивности и жжением.
С течением нескольких часов или дней (в зависимости от вида инфекции) внешние проявления становятся ярче, боли приобретают распирающий, дергающий интенсивный характер. Возможно нарастание болевых ощущений до такой тяжести, что больной не может спать.
Затем происходит формирование гнойного очага в месте повреждения. Человек ощущает головные боли, слабость, потерю сил, температура тела нередко повышается выше 38 градусов.
Кожный панариций выражается в покраснении кожи, отеке, жжении и боли. На кисти и области предплечья виден лимфангит. Это полосы красного цвета, идущие по «следу» увеличенных лимфатических узлов.
Если гнойный процесс не распространяется на глубоколежащие ткани, то температура тела обычно не превышает 38 градусов.
Околоногтевой процесс сопровождается гиперемией и отечностью области вокруг ногтя. Боли от умеренных быстро возрастают до критичных, лишающих сна. Даже при самопроизвольном опорожнении гнойника следует показаться врачу. Незначительные остатки гноя могу вызвать инфицирование прочих тканей.
Воспаление под ногтем характеризуется значительным нарушением общего состояния. Наблюдается сильный отек поврежденной области, критичное повышение температуры, утомляемость. Боли очень сильные, под ногтевой пластиной хорошо виден гной.
Подкожный процесс на ранних стадиях выражается только местной гиперемией и болезненностью при затрагивании. В течение короткого времени наблюдается отек, яркое покраснение. Боли становятся стреляющими, пульсирующими. Больной страдает от озноба и лихорадки.
Воспаление или расплавление костной ткани также называется остеомиелитом. Костная основа фаланги может быть разрушен полностью или частично. Состояние человека крайне тяжелое — отсутствие сна, лихорадка, пульсирующая постоянная боль. Палец отечен, напоминает широкую колбу. Кожа имеет красный цвет, блестящая, натянутая. Движения невозможны, палец находится в непроизвольном согнутом положении. Больной не может указать точное место локализации боли.
Поражение сустава вначале характеризуется незначительной отечностью и болью только при движении. Спустя некоторое время имеющиеся симптомы нарастают, отек переходит на тыльную сторону. В активной стадии формируется свищ. Прогноз благоприятный только при воспалении ран, переломов, уколов и подобных причин. Если причиной суставного панариция послужило распространение инфекции с других тканей, то остановить ее можно только ампутацией всего пальца или его части.
Сухожильный панариций также называется гнойным тендовагинитом. При отсутствии необходимого лечения воспаление быстро захватывает области мышц, костей всей ладони и предплечья. Сухожилие полностью разрушается, и палец становится обездвижен. Характерными проявлениями считаются равномерный отек и согнутость пораженного пальца, отсутствие покраснения или незначительная гиперемия. Боли интенсивные, нестерпимые даже при пассивных движениях. Аппетит снижен. Температура зачастую поднимается до 40 градусов и сопровождается нарушениями сознания и бредом.
Диагностика панариция, код по МКБ
Основными диагностическими методами в арсенале хирурга являются сбор анамнеза, осмотр и пальпация болезненного участка. Важное значение имеет рентгеновский снимок в разных проекциях, возможно со сравнением снимка аналогичного пальца здоровой руки.
Код по МКБ 10 панариция — L03.0.

Лечение панариция
Медикаментозное и хирургическое лечение панариция зависит от места проникновения инфекции, общего состояния больного, степени и тяжести протекания болезни. Поверхностный тип подразумевает лечение амбулаторное, а осложненный или глубокий только в стационаре в хирургическом отделении.
Лекарственная терапия
- Антибиотики. Амоксиклав, Джозамицин, Цефтриаксон.
- Противовоспалительные. Нимесил.
- Противогрибковые. Микодерил, Флуконазол.
- Жаропонижающие. Эффералган.
- Наложение повязок с заживляющими, антисептическими, вытягивающими мазями. Например, мазь Вишневского, Левомеколь, Диоксидиновая мазь.
- Ванночки с розовым раствором перманганата калия, гипертоническим раствором соли, противовоспалительными травами.
- Примочки с лекарственными растворами. Димексид.

Хирургическое лечение — вскрытие панариция
Основным показанием для хирургического вмешательства является ночь, проведенная без сна от боли.
Гнойники вскрывают различными способами в зависимости от типа панариция так, чтобы обеспечить максимальное очищение раны от гноя.
Гнойник дренируют, промывают растворами антисептика. Возможна постановка в рану марлевого тампона или специальной резиновой трубки для оттока жидкости.
В более тяжелых случаях происходит удаление сухожилия, сустава, кости или ампутация пальца.
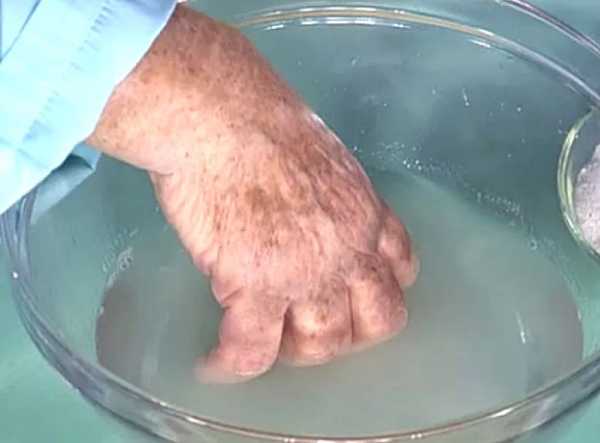
Лечение панариция народными средствами в домашних условиях
Народная медицина, безусловно, оказывает лечебное действие при панариции. Но перед применением каких-либо средств желательно посоветоваться с врачом, чтобы не допустить осложнений. В случае увеличения гнойника, ухудшения состояния или не изменении процесса в течение 1 суток лечение народными методами следует прекратить и срочно посетить медика.
- Прикладывание алоэ. Свежий лист алоэ прибинтовывают к ране на день или на ночь в течение трех суток. После 12 часового ношения повязки рану обрабатывают мазью Вишневского.
- Примочки с теплым касторовым маслом меняют каждые 2-3 часа.
- Свежие мятые листья чистого подорожника прикладывают к воспалению на 24 часа после ванночки с солевым раствором.
alter-zdrav.ru
Флегмоны кисти > Архив — Клинические протоколы МЗ РК
Тактика лечения: при установленном диагнозе флегмоны кисти лечение только оперативное. Обезболивание общее или местное.
Цели лечения: оперативное лечение и санация гнойных очагов, восстановление исходного состояния кожных покровов и функций кисти, предотвращение рецидивов.
Немедикаментозное лечение: в серозно-инфильтративной фазе воспаления применяют спиртовые ванночки, электрофорез трипсина, химотрипсина, антибиотикотерапию, в том числе регионарные внутривенные введения антибиотиков, УВЧ-терапию.
Медикаментозное лечение: в послеоперационном периоде применяется антибиотикотерапия с учетом чувствительности микрофлоры; антисептики, сульфаниламиды, протеолитические ферменты; физио- и рентгенотерапия.
Операции при гнойных заболеваниях кисти
Флегмоны тыла кисти (поверхностные и глубокие) вскрывают продольными линейными разрезами в месте наиболее выраженной флюктуации и гиперемии в стороне от проекции сухожилия разгибателей. Также вскрывают тыльные и ладонные абсцессы кисти.
Поверхностную флегмону срединного ладонного пространства вскрывают продольными разрезами, на ладонной поверхности кисти по ее средней линии с иссечением некротизированного апоневроза.
Глубокие флегмоны срединного ладонного пространства вскрывают подобными разрезами. После рассечения ладонного апоневроза, манипуляции производят тупым путем из-за опасности повреждения ладонных артериальных дуг.
Флегмоны фасциально-клетчаточного пространства гипотенара вскрывают линейными разрезами с последующим дренированием раны. При вскрытии флегмоны тенара необходимо остерегаться повреждения срединного нерва. Разрезы чаще проводят кнаружи от кожной складки, отграничивающей тенар от срединной части ладони.
Комиссуральную флегмону вскрывают линейными разрезами в соответствующем межкостном промежутке. При распространении воспалительного процесса на тыльную поверхность кисти, гнойные затеки дренируют из дополнительного разреза. Применяют также полудугообразные разрезы в дистальном отделе ладони, у основания пальца в соответствующем комиссуральном пространстве.
Дренирование ран осуществляют с помощью полихлорвиниловых окончатых трубок. После операции обязательна иммобилизация кисти и предплечья.
Профилактические мероприятия гнойных заболеваний кисти состоят в своевременном лечении повреждений кисти, борьбе с травматизмом, правильном лечении панарициев.
Дальнейшее ведение: послеоперационная реабилитация в амбулаторных условиях.
Перечень основных и дополнительных медикаментов:
1. *Дифенгидрамин раствор для инъекций 1% 1 мл
2. *Тримепиридина гидрохлорид раствор для инъекций в ампуле 1% по 1 мл
3. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр
4. *Цефтазидим — порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
5. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
6. *Лидокаина гидрохлорид раствор для инъекций 10% 2 мл
7. *Прокаин 0,25 мг табл.
8. *Гентамицин раствор для инъекций 40 мг/мл, 80 мг/2 мл в ампуле
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Флуконазол капсула 50 мг, 150 мг; раствор во флаконе для в/в введения 100 мл
11. *Повидон-йод раствор 1% во флаконе
12. *Глюкоза раствор для инфузий 5%, 10% во флаконе 400 мл, 500 мл; раствор 40% в ампуле 5 мл, 10 мл
13. *Сыворотка противогангренозная, раствор для инъекций, амп.
14. *Противостолбнячная сыворотка, раствор для инъекций 2 мл, 3 мл, 5 мл, амп.
15. *Анатоксин дифтерийно-столбнячный раствор для инъекций, амп. 1 мл
16. *Иммуноглобулин противостафилакокковый раствор водный 3 мл в ампуле
17. *Тиамин раствор для инъекций 5% в ампуле 1 мл
18. *Пиридоксин таблетка 10 мг, 20 мг; раствор для инъекций 1%, 5% в ампуле 1 мл
19. *Цианокобаламин раствор для инъекций в ампуле 1 мл (500 мкг)
20. *Хлоропирамин таблетка 25 мг; раствор для инъекций 20 мг/мл в ампуле
21. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
22. *Магния сульфат раствор для инъекций 25% в ампуле 20 мл
23. *Нитрофурал 20 мг табл.
24. *Диазепам 2 мг, 5 мг табл.
25. *Препараты, получаемые из крови, плазмозамещающие средства и средства для парентерального питания
26. *Натрия хлорид, р-р д/и фл. д/кровезам 200 мл
27. *Перманганат калия водный раствор 1:10 000
Индикаторы эффективности лечения: устранение симптомов проявлений заболевания, восстановление исходного состояния кожных покровов и функций кисти, предотвращение рецидивов.
Паронихия (околоногтевой панариций) — симптомы и лечение воспаления околоногтевого валика
Паронихия (околоногтевой панариций) — это воспаление тканей околоногтевого валика, сопровождающееся отеком ногтевой фаланги и болезненностью, а также нагноением и пульсирующими болями в случае возникновения осложнений.
Причины возникновения
Основными причинами возникновения паронихия являются:
- травмирование околоногтевых валиков;
- воздействие на них вредных химических веществ и/или высоких температур;
- иногда является результатом профессиональной деятельности.
Паронихия инфекционного характера в большинстве случаев является следствием кандидамикоза:
- Паронихия кандидамикотическая (паронихия микотическая) – это воспаление кутикулы ногтя, вызванное паразитическим грибком рода Candida albicans. Воспаление характеризуется слабо выраженным нагноением околоногтевого валика и исчезновением кутикулы.
- Паронихия пиококковая (нагноительная) – это гнойное воспаление ногтевой фаланги пальца, вызванное гноеродными кокками. Заболевание характеризуется резкой болезненностью и сильным воспалением околоногтевого валика с появлением нагноения.
- Паронихия язвенная – течение болезни характеризуется изъязвлением ногтевого валика.
Воспаление околоногтевого валика развивается на фоне различных повреждений кожи, таких как микроскопические порезы, заусеницы и мелкие трещины. Несмотря на то, что отек более выражен на тыльной поверхности пальца, воспалительный процесс в большинстве случаев локализуется на ладонной поверхности.
В силу анатомических и физиологических особенностей, отечная жидкость распространяется по лимфатической системе вглубь тканей, что в конечном счете может привести к полному поражению околоногтевого валика и окружающей клетчатки. В результате этого отек распространяется на значительную площадь пальца.
У детей возбудителем паронихии чаще всего является бактерия стафилококк. Гораздо реже – стрептококк.
Симптомы
Общими симптомами заболевания являются:
- покраснение и отечность;
- боль, от слабой до пульсирующей;
- повышение температуры тела;
- нагноение.
Степень проявления симптомов зависит от тяжести течения заболевания и наличия осложнений.
Диагностика
Обычно диагностика паронихия не вызывает затруднений в силу очевидности симптомов. Течение болезни характеризуется значительным отеком ногтевой фаланг пальца и болезненностью. В случае осложнения гнойным процессом, боль носит пульсирующий характер.
Для определения точки наибольшей болезненности (зоны поражения), часто используется пуговчатый зонд. Это бывает необходимо в случае сильной отечности, которая мешает диагностике. Для этого осторожно дотрагиваются зондом до различных участков пораженной фаланги пальца, тем самым определяя точки наибольшей болезненности.
Уровень гиперемии (переполнения кровью) напрямую зависит от зоны локализации воспаления. Чем более поверхностно расположен воспалительный процесс, тем более выражена гиперемия.
Лечение
Тактика лечение паронихия напрямую зависит от стадии воспалительного процесса. Базовое лечение подразумевает компрессы, УВЧ-терапию и антибиотико-новокаиновую блокаду. В случае осложнений паронихия гнойным процессом применяют оперативное лечение, которое предполагает вскрытие нагноения с последующим дренированием и применением антибиотиков.
При диагнозе паронихия медлить с лечением нельзя. Своевременное обращение к врачу позволит избежать осложнений и обширного поражения тканей.
Профилактика
Профилактика паронихия подразумевает:
- предупреждение возникновения микротравм на коже;
- защита пальцев рук и ног;
- дезинфекция инструментов перед проведением маникюра и педикюра;
- ограничение вредного воздействия химических веществ и/или высоких температур.
Во избежание развития воспалительного процесса, сразу после повреждения пальцев следует смазать рану раствором йода и наложить стерильную марлевую повязку, после чего обратиться к специалисту. Паронихия начинается с незначительных ран и повреждений кожи, поэтому при первых признаках развития воспаления следует обратиться к врачу.
liqmed.ru
Суставной панариций мкб 10 | Косметика Грин Мама
Я искала СУСТАВНОЙ ПАНАРИЦИЙ МКБ 10. НАШЛА! Панариций. Код по МКБ-10. Эпидемиология. Причины. Код по МКБ-10. L03.0 Кожный, подкожный, подногтевой панариций, паронихия. М00.0 Суставной панариций.
МКБ-10. Костно-суставной — Чаще всего развивается вследствие прогрессирования суставного панариция.
Кожный панариций. Код по МКБ 10 — L03.0. Если в срочном порядке не провести лечение панариция, то в патологический процесс будут вовлечены сухожилия, суставные сочленения и костные структуры.
Международная классификация болезней (МКБ-10). Суставной панариций мкб 10- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
ПАНАРИЦИЙ — – острое воспаление тканей пальца. Суставной панариций возникает, если инфекция проникает в полость сустава.
Кодировка панариция по МКБ 10. Панарицием называется патология, обусловленная гнойно-септическим воспалением инфекционного происхождения, поражающая мягкие ткани пальцев верхних и нижних конечностей.
Определение. Код по МКБ-10. Основные черты патологии. Эпидемиология. Лечение различных форм панариция. Лечение флегмон кисти.
Запущенный панариций может вызвать поражение костной ткни, которое зачастую имеет необратимый характер. Кожный панариций имеет такой код по МКБ 10 — L03.0.
Панариций МКБ 10 B00.800.8 МКБ 9. Для суставного панариция характерно веретенообразное расширение, резкое ограничение движений в суставе, болезненность при пальпации и движениях.
МКБ 10 — Международная классификация болезней 10-го пересмотра (версия:
2016). Алфавитный указатель МКБ-10:
П. Панариций (с лимфангитом) L03. Суставной панариций мкб 10— 100 ПРОЦЕНТОВ!
0. Панкардит (острый) (хронический) I51.8.
3. Код(ы) МКБ-10:
L 03.0 Флегмона пальцев и кисти. 4. Сокращения, используемые в протоколе:
АО – акционерное общество. Показания для экстренной госпитализации:
• суставной панариций; • костный панариций; • пандактилит; • флегмона кисти.
Код по международной классификации болезней МКБ-10. Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Панариций».
Паронихия (околоногтевой панариций) — это воспаление тканей околоногтевого валика, сопровождающееся отеком ногтевой фаланги и болезненностью, а также нагноением и пульсирующими болями в случае возникновения осложнений. МКБ-10.
— Панариций (Код диагноза по МКБ :
L03.0). Предрасполагают к возникновению и затяжному течению панариция сахарный диабет, хронические нарушения кровообращения.
Код(ы) МКБ-10:
L 03.0 Флегмона пальцев и кисти. Сокращения, используемые в протоколе:
ЭКГ — электрокардиография. При суставном панариции:
Производят два боковых параллельных разреза в области сустава по тыльной поверхности.
Панариций — острое гнойное воспаление тканей пальцев кистей рук и стоп. КОД ПО МКБ-10. • суставной — очаг локализуется в суставной щели с вовлечением в процесс связочного, хрящевого аппарата пальца
Чаще всего причиной панариция МКБ 10 становятся повреждения кожи пальцев. При костном, суставной и сухожильном панариции проводят рентгенографию кисти.
Диагностический код по МКБ-10 (мкб панариций пальца) – L03.0. Нарушением суставной подвижности; Сильным покраснением и интоксикацией
Инфекционно-воспалительные заболевания мягких тканей пальцев по международной классификации болезней относятся к частной форме целлюлита (код по МКБ-10 — L03.0). Костные, суставные и сухожильные формы панариция
Код по международной классификации болезней МКБ-10. Нажмите сюда чтобы добавить комментарий к:
Панариций (Заболевания, описание, симптомы, народные рецепты и лечение).
Суставной панариций. Заболевание возникает после ранения межфаланговых или пястно-фаланговых областей пальца с их. Как выбрать клинику для ЭКО за границей:
10 важных. Лечение ожирения в Эстонии:
восемь преимуществ бар.
http://www.greenmama.ru/nid/3549531/
http://www.greenmama.ru/nid/3549523/
http://www.greenmama.ru/nid/3663807/
http://www.greenmama.ru/nid/3640730/
www.greenmama.ru
причины, симптомы, диагностика и лечение
Панариций – это острый гнойный воспалительный процесс, локализующийся в тканях пальцев рук (реже – пальцев ног) и возникающий на ладонной поверхности пальцев. Проявляется болью, отеком, покраснением, повышением температуры тела, симптомами общей интоксикации. Диагностируется на основании жалоб и результатов объективного осмотра. При подозрении на костную и суставную формы болезни необходима рентгенография. На начальных стадиях возможно консервативное лечение. При формировании гнойника требуется вскрытие, дренирование, в тяжелых случаях показана ампутация.
Общие сведения
Панариций – острое нагноение пальцев рук (реже – пальцев ног). Является одной из наиболее распространенных патологий в гнойной хирургии. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), проникающих в ткани через мелкие повреждения кожи. При панариции отмечаются отек, покраснение и боли в области пальца. При тяжелых формах наблюдается озноб и повышение температуры. Боли могут быть резкими, пульсирующими, лишающими сна. На ранних стадиях возможно консервативное лечение, на поздних – необходима операция.
Панариций
Причины панариция
Непосредственной причиной возникновения патологии чаще всего становится золотистый стафилококк, проникающий в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, которые порой остаются незамеченными или выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относится систематическое охлаждение, увлажнение, вибрация, мацерация, загрязнение или воздействие раздражающих веществ. Внутренними факторами, увеличивающими вероятность возникновения панариция, являются эндокринные заболевания, гиповитаминозы, нарушения обмена веществ и снижение иммунитета.
Панариций чаще наблюдается у детей, а также лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Патанатомия
На ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
Классификация
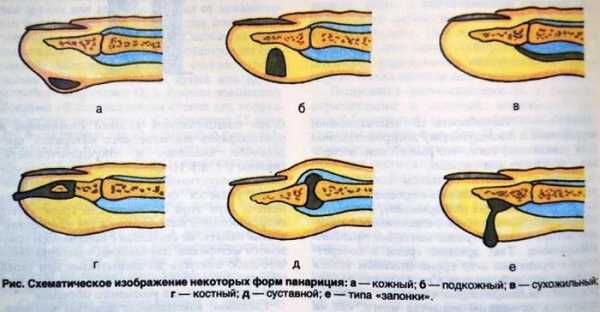
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
- Кожный панариций. Самая легкая форма. Гнойник формируется в толще кожи.
- Околоногтевой панариций (паронихия). Воспаление локализуется в области околоногтевого валика.
- Подногтевой панариций. Развивается под ногтевой пластинкой.
- Подкожный панариций. Возникает в подкожной клетчатке ладонной поверхности пальцев.
- Костный панариций. Отличительной особенностью является вовлечение в гнойный процесс кости.
- Суставной панариций. Развивается в межфаланговых или пястно-фаланговых суставах.
- Костно-суставной панариций. Обычно возникает при прогрессировании суставного панариция, когда воспаление переходит на суставные концы костей фаланг.
- Сухожильный панариций. Локализуется в области сухожилия.
Симптомы панариция
Симптомы могут различаться в зависимости от формы заболевания. Тем не менее, при любых формах наблюдается ряд общих проявлений. На начальных стадиях панариция отмечается покраснение, незначительный отек и слабые или умеренные болевые ощущения, возможно — жжение. Затем отек увеличивается, боли усиливаются, становятся интенсивными, распирающими, дергающими, лишающими сна.
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном). Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций обычно возникает в области ногтевой фаланги. Кожа краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Вначале боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия), как правило, развивается после неудачного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций. Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций. Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций. Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций. Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит), как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца. Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
Лечение осуществляют гнойные хирурги. При поверхностных формах пациент может находиться на амбулаторном режиме, при глубоких необходима госпитализация. На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры. На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
www.krasotaimedicina.ru
|
Международная классификация болезней мкб 10 онлайн мкб 10 электронная версия МКБ-10 применяется для кодирования диагнозов болезней в буквенно-цифровые коды, которые позволяют обеспечить удобство хранения и обработки данных, в том числе и в электронном виде. мкб-10.рф мкб 10 онлайн, мкб 10, справочник мкб 10 Рейтинг Alexa: #835,514 Google PageRank: 0 из 10 Яндекс ТИЦ: 30 |
Рейтинг: 21.5 |
|
|
Главная Описание диагноза МКБ 10. m42.1 Остеохондроз позвоночника у Код диагноза (заболевания) — M42.1 Остеохондроз позвоночника у i-sokolova.ru код, по, мкб, полисигментарный, остеохондроз
|
Рейтинг: 19.3 |
|
|
Абсцесс – Флегмона – Панариций — Гнойно-воспалительные процессы на пальцах и кисти Панариций как никакая другая хирургическая инфекция трудно поддается хирургическому лечению, а результаты его не всегда предсказуемы. panaris.ru абсцесс, флегмона, панариций, гной, паронихий Рейтинг Alexa: #14,821,608 Google PageRank: 0 из 10 Яндекс ТИЦ: 0 |
Рейтинг: 19.2 |
|
|
Целлюлит мкб 10 Целлюлит мкб 10. МКБ 10 — Другие болезни кожи и подкожной клетчатки, не, МКБ 10 — Другие болезни верхних дыхательных путей (J39) hudozhestvennayakovka.ru целлюлит мкб 10 Google PageRank: 0 из 10 Яндекс ТИЦ: 0 |
Рейтинг: 18.3 |
|
|
МКБ ЭЛЕКТРОН | Официальный сайт МКБ ЭЛЕКТРОН mkb-electron.ru Google PageRank: 0 из 10 Яндекс ТИЦ: 0 |
Рейтинг: 13.7 |
|
|
Воспаление Сустава Большого Пальца Лечение например воспаление сустава большого пальца для — Лечение воспаления суставов пальцев rjadom-s-nami.ru воспаление, сустава, большого, пальца, лечение
|
Рейтинг: 13.5 |
|
|
код.рф | О компании Содействие в сфере организации мест и условий для активного отдыха, физической культуры и спорта, отдых, досуг, Защита финансовых интересов пайщиков в сфере финансово — кредитных услуг: получение коллективных потребительских кредитов и займов, совместные вложения… код.рф отдых, досуг, код, код.рф, кодо Google PageRank: 0 из 10 Яндекс ТИЦ: 0 |
Рейтинг: 13.4 |
|
|
Главная — ОАО «МКБ Компания» МКБ mkbkompas.ru компания, радионавигация, авиационный, планшет, глонасс Google PageRank: 3 из 10 |
Рейтинг: 13.3 |
|
rankw.ru
Панариций
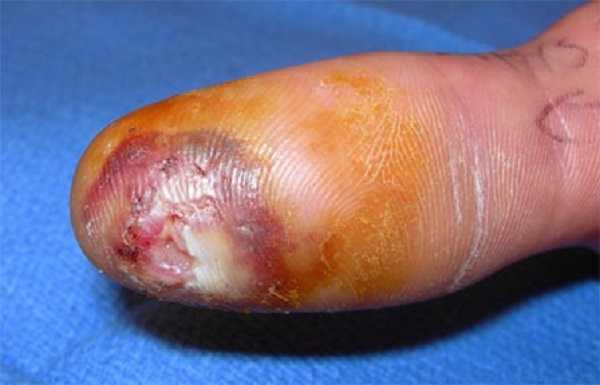
Содержание:
Определение
К панариций относят острые флегмонозные процессы пальцев рук и ног, исключением являются открытые инфицированные ранения.
Причины
Каждый панариций вызывается какой-нибудь видимой или незамеченной микротравмой (укол, царапины, ссадины, ращения при маникюре и др.).
Основным возбудителем является золотистый стафилококк (около 70%), затем гнилостный стрептококк (около 15%) и энтерококк (коло 6%). Редко встречается кишечная палочка и в отдельных случаях протей и синегнойная палочка.
Источник инфекции может быть весьма разнообразным. Особенно опасны панариции при непосредственной передаче инфекции, вызванной сильновирулентными микроорганизмами (инфицирования патологов, хирургов, гинекологов и др.).
При острых гнойных заболеваниях пальцев и кисти руки воспалительный процесс развивается в ограниченных по своей площади анатомических пространствах и при наличии разнородных тканей и различных анатомических элементов, выполняющих сложную двигательную функцию.
Известно, что острые гнойные заболевания пальцев и кисти встречаются часто, совсем не столь банальные заболевания, как считают многие. Нередко они вызывают фатальные последствия для трудоспособности больного.
Симптомы
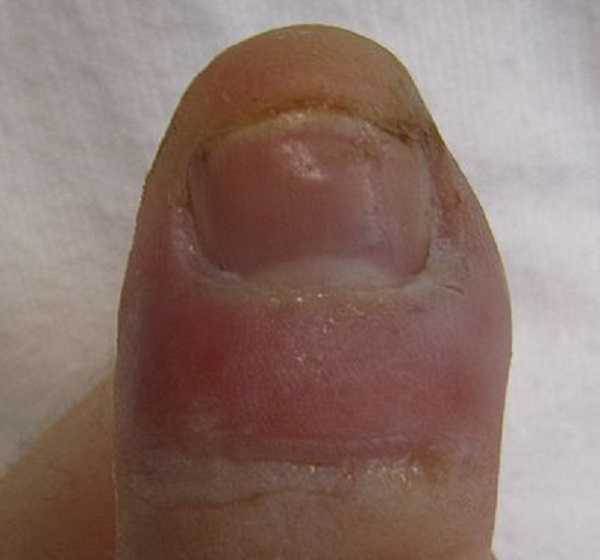 Симптомами панариция являются основные признаки острого воспалительной боль, покраснение, припухание, нарушенная функция. Сочетание симптомов и степень их выражения бывают различными в зависимости от панариция. Сила боли также различная; она слабее при кожном панариции и паронихии; при подкожном сухожильном и костном панариции наблюдается сильная боль. Эта боль пульсирующая и при опускание вниз усиливается. Диагностическое значение имеет определение точки большей болезненности. Она соответствует участку нагноения или некроза.
Симптомами панариция являются основные признаки острого воспалительной боль, покраснение, припухание, нарушенная функция. Сочетание симптомов и степень их выражения бывают различными в зависимости от панариция. Сила боли также различная; она слабее при кожном панариции и паронихии; при подкожном сухожильном и костном панариции наблюдается сильная боль. Эта боль пульсирующая и при опускание вниз усиливается. Диагностическое значение имеет определение точки большей болезненности. Она соответствует участку нагноения или некроза.
Определить ее можно, проводя ощупывание пуговчатым зондом. При сильно септических панарициях боли могут быть на заднем плане, сухожильных панарициях, гнойных тендобурситах и флегмонах ладонной стороны кисти боль распространяется по протяжению соответствующего анатомического образования и оформляет определенную болевую зону соприкосновении с ней.
Припухание вызывается воспалительным и коллатеральным оттеком. Оно не всегда соответствует топографии процесса. Плотная кожа на ладони и пальмарный апоневроз ограничивают распространение отека на ладонной стороне кисти; более дряблая кожа и рыхлая подкожная клетчатка тыльной стороны кисти делают возможным распространение отека. При глубоких ладонных флегмонах наступает значительное припухание тыльной стороны кисти, тогда как волярная проекция почти незаметна.
Покраснение кожи зависит от интенсивности и глубины процесса. При процессах, расположенных в глубине, кожа даже скорее бывает бледной. Это обусловливается напряжением ткани и сдавлением сосудов, более значительных нарушениях кровообращения кожа приобретается синюшный оттенок.
Диагностика
Для диагностики заболевания достаточно проведения осмотра врачом больного и проведения точной дифференциальной диагностики с другими заболеваниями.
Профилактика
Основная тактика заключается в: ранней иммобилизации; лечении антибиотиками по спешности; своевременном вскрытии гнойного очага.
Консервативное лечение показано в начале заболевания, в фазе инфильтрации. Когда уже наступило гнойно-некротическое расплавление (абсцедирование), необходима немедленная операция.
Применение антибиотиков показано при флегмонозных процессах пальцев и кисти, когда после инцизии и эвакуации гноя все еще остаются гнойно-воспаленные ткани. Цель антибиотиков в таком случае ограничить распространение процесса и предохранить от генерализации инфекции. Естественно, в начале и непосредственно после операции невозможно вести селективную терапию антибиотиками. Лечение начинают вслепую. Вот почему, предпочтительнее применять антибиотики широкого спектра действия и, несмотря на обычно ограниченный гнойный процесс, дозы их должны быть очень высокими. Подходящими являются полусинтетические пенициллиназаустойчивые антибиотики, хлорамфеникол, тромицин, цефалоспорины, тотоциллин и др. При осложнении со стороны костей и суставов необходимо включить и линкомицин.
При хирургическом лечении нужно соблюдать все принципы хирургии — строгий анатомический подход с благонадежным раскрытием руки – строгий анатомических пространств. Как принцип, следует оперировать после пневматической остановки кровотока и под наркозом, обеспечивающим полное обезболивание. При осложненных панарициях и при флегмоне кисти руки необходимо применять общий наркоз. Как правило, разрезы следует вести по линиям Лангера. Разрезы должны быть достаточно широкими, раскрывать в глубину анатомическое ложе гнойного процесса и создать условия для полной эвакуации гноя без остатка и для непосредственного дренирования.
Панариций в МКБ классификации:
Юлия:20.01.2014
Добрый день! У меня вопрос: как можно удалить паховую грыжу? И какие для этого необходимы анализы?
Здравствуйте Юлия! Чтобы вылечить грыжу, необходимо путем оперативного вмешательства удалить грыжевые ворота, через которые происходит выпячивание. Процедура может проводиться с использованием различных методик, таких как, например, традиционная хирургическая операция или удаление грыж с применением лазера. Лазерное удаление грыжи (лазерная вапоризация) – достаточно новый метод, который только недавно начал применяться в Украине. Преимущества лазерного удаления грыжи:использование лазера – достойная альтернатива вмешательству хирурга;отсутствие операционного разреза, шрамов и рубцов;небольшая продолжительность процедуры – около 20–30 минут;маленький реабилитационный период;отсутствие потребности в долгой госпитализации;эффективность и безопасность метода. Перечень анализов перед проведением данной операции: Общий анализ крови, общий анализ мочи. Группа крови и резус-фактор,глюкоза на тощак,гепатит В,С,сифилис.Биохимический анализ крови(билирубин общий,билирубин прямой, АЛТ,АСТ,щелочная фосфатаза общая,тимоловая проба.Коагулограмма. Также Вы можете приехать к нам на консультацию- и мы с Вами проговорим все интересующие Вас вопросы!
med36.com
