Панариций — код по МКБ 10
Панарицием называется патология, обусловленная гнойно-септическим воспалением инфекционного происхождения, поражающая мягкие ткани пальцев верхних и нижних конечностей. В хирургии панариций по МКБ 10 имеет код L03.0, который определяет этиологию, патогенез и морфологию заболевания.
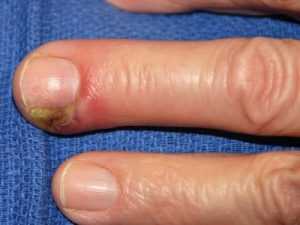 Шифр патологии, по данным нозологии большинства стран и регионов, характеризует ее, как довольно распространенную, занимающую одно из первых мест по частоте регистрации, что составляет около 40 % всех амбулаторных пациентов. Гнойное воспаление кожи и подкожных тканей пальцев встречается у мужчин в несколько раз чаще, чем у женской половины населения, так как представители сильного пола более подвержены травматизму. Болезнь обычно протекает остро, но может встречаться и в хронической форме.
Шифр патологии, по данным нозологии большинства стран и регионов, характеризует ее, как довольно распространенную, занимающую одно из первых мест по частоте регистрации, что составляет около 40 % всех амбулаторных пациентов. Гнойное воспаление кожи и подкожных тканей пальцев встречается у мужчин в несколько раз чаще, чем у женской половины населения, так как представители сильного пола более подвержены травматизму. Болезнь обычно протекает остро, но может встречаться и в хронической форме.
Этиологический фактор
Панариций поражает пальцы конечностей, однако при несвоевременном начале лечения или при неадекватных действиях хирурга,
- стафилококк занимает ведущее место среди всех возбудителей гнойного процесса;
- стрептококк;
- грибковая инфекция;
- кишечная палочка;
- энтерококки.
Попадание патогенной микрофлоры через нарушенную целостность кожных покровов пальцев конечностей в большинстве случаев становится началом развития и прогрессирования гнойно-септического заболевания, которое в медицине называют панарицием. Начинается болезнь практически всегда достаточно ярко, что в большинстве случаев становится поводом для обращения к врачу.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Оцените статью
Загрузка…mkbkody.ru
инфекция пальца: код по МКБ-10, чем отличается от паронихия
Панариций — это инфекция мягких тканей в области кончика пальца, имеющая код L03.0 по МКБ-10. Особенность панариция в том, что он развивается в отдельных клетчаточных пространствах пальца. Они разделяются перегородками из соединительной ткани, внутри которых может возникнуть инфекция.
При мелких травмах пальца инфекция начинает развиваться в отдельных клетчаточных ячейках. Появление отека и гной в замкнутом объеме резко повышают давление. Из-за этого нарушается кровоснабжение инфицированной области, и быстро развиваются локальные очаги омертвения.
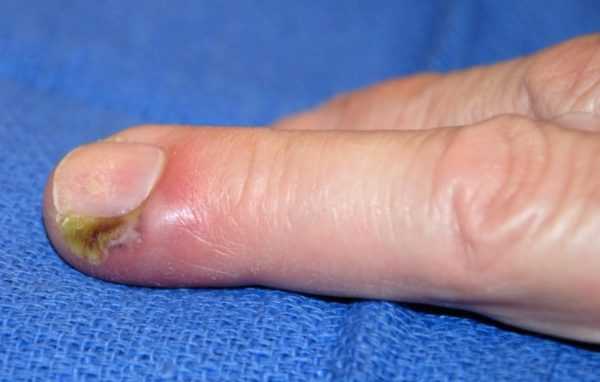
Иногда участок омертвения распространяется на кожу и происходит спонтанная декомпрессия воспалительного очага. Если кожа остается неповрежденной, инфекция будет распространяться на другие части пальца и кисти. Чаще всего панариций развивается в большом и указательном пальцах.
Симптомы панариция
При прогрессировании инфекции появляется острая боль в пальце, которая связана с отеком отдельной ячейки клетчаточного пространства. На этом этапе панариций может разрешиться без лечения.
При прогрессировании панариция появляется пульсирующая боль, которая мешает спать. Первая бессонная ночь является показанием для хирургического лечения панариция.
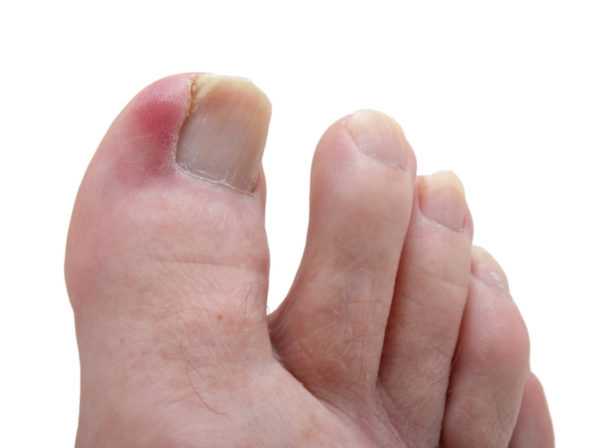
Одним из вариантов панариция может быть паронихий, который поражает околоногтевой валик.
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз;
- побочное действие ретиноидов;
- средства для лечения ВИЧ-инфекции.
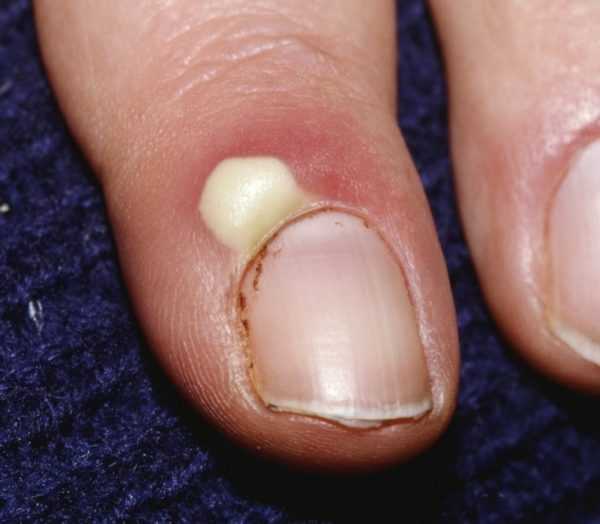
Острый паронихий
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы;
- порезы при стрижке ногтей;
- маникюр;
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца;
- скопление гноя под кожей;
- воспаление кожной складки в основании ногтя.
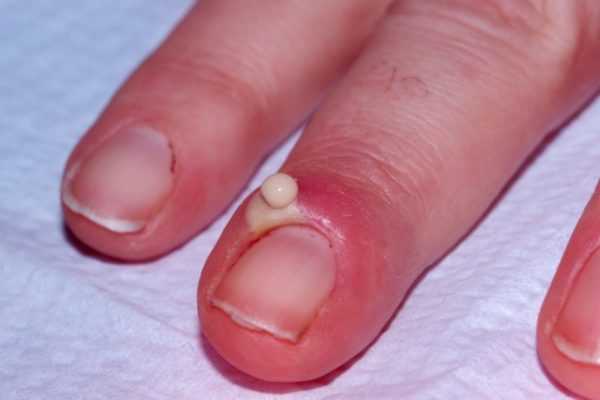
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц;
- посудомоек;
- барменов;
- флористов;
- пекарей;
- профессиональных пловцов.
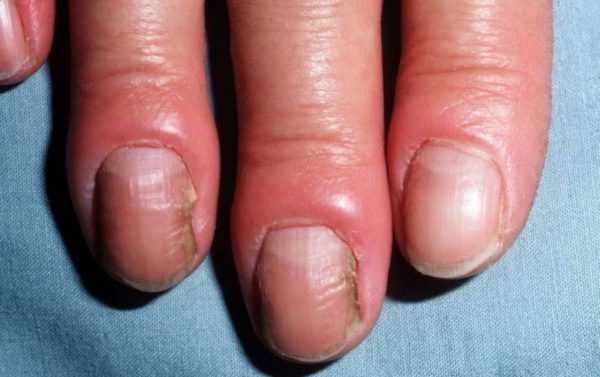
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя;
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд;
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Диагностика
Для диагностики паронихия и панариция используют различные микробиологические методики, которые позволяют выявить бактерии, грибы или признаки герпетической инфекции.
Иногда применяют рентгенологическое исследование для выявления инородного тела внутри пальца.
Лечение паронихия и панариция
При появлении покраснения кожи вокруг ногтя следует 3-4 раза в день по 15 минут делать ванночки, состоящие на 50% из горячей воды и жидкого антибактериального мыла.

Если на фоне покрасневшей кожи появляются видимые скопления гноя, нужно обратиться к врачу. Также консультация хирурга понадобится, если происходит распространение отека и покраснения кожи с области околоногтевых валиков на область подушечки пальца.
При формировании любого абсцесса необходимо его вскрытие и дренирование. Иногда возникает необходимость полного удаления ногтевой пластинки. После дренирования абсцессов больному также следует в течение 48 часов делать горячие ванночки.
Антибиотики
Если покраснение кожи не выходит за границы околоногтевых валиков, то необходимости в антибактериальных препаратах нет. Однако, при появлении сильного отека мягких тканей у пациента, страдающего сахарным диабетом, заболеванием периферических сосудов или иммунодефицитом, понадобится короткий курс антибиотиков.

Антибактериальные средства при паронихии назначают больным с хроническими заболеваниями или в тех случаях, когда отек и покраснение распространяются на подушечку пальца.
Чаще всего причиной становится бактерия стафилококк. Этот микроорганизм не чувствителен к обычному пенициллину. Поэтому для лечения применяют защищенные пенициллины или цефалоспорины первого поколения.
В большинстве случаев паронихий можно лечить в домашних условиях. Госпитализация бывает необходима при распространении инфекции на глубокие клетчаточные пространства руки, сухожилия, кости. Хронический паронихий лечат противогрибковыми препаратами местного действия или для приема внутрь.
Профилактика
Для профилактики панариция следует:
- Отказаться от привычки грызть ногти.
- Носить резиновые перчатки при частом мытье рук или работе во влажной среде.
- Контролировать такие хронические заболевания, как сахарный диабет.
- Чаще мыть руки при работе с почвой, древесиной и в любой ситуации, когда возможно получить порез, укол или ссадину.
причины, признаки, симптомы и лечение
Панариций пальца – острое инфекционное воспаление мягких тканей пальцев конечностей. Патология прогрессирует вследствие попадания в указанные структуры инфекционных агентов (через повреждённый кожный покров). Чаще всего прогрессирование патологии провоцируют стрептококки и стафилококки. В месте проникновения бактерий проявляется сначала гиперемия и отёк, но по мере развития патологии происходит образование гнойника. На начальных стадиях, когда только проявились первые симптомы, панариций можно устранить консервативными методиками. Но если уже сформировался гнойник, то в данном случае лечение только одно – операция.
Онлайн консультация по заболеванию «Панариций».
Задайте бесплатно вопрос специалистам: Хирург.Особенности расположения мягких тканей на руке способствует тому, что гнойный процесс может прогрессировать не только поверхностно, но и распространяться в глубину – к костям, сухожилиям и суставным сочленениям. В таком случае возникают более сложные и тяжёлые в лечении формы панариция. Важно при появлении первых симптомов сразу же обратиться к квалифицированному врачу, чтобы избежать развития опасных осложнений. Чаще всего диагностируют панариций у ребёнка, или же у лиц из возрастной группы от 20 до 50 лет. Самое распространённое место локализации гнойника – 1, 2 и 3 палец правой руки. Примечательно, что развитию данного патологического процесса могут способствовать как экзогенные, так и эндогенные факторы.
Этиология
Панариций у человека возникает вследствие проникновения через повреждённый кожный покров инфекционных агентов. Наиболее часто недуг провоцируют следующие патогенные микроорганизмы:
Проникнуть в тело человека они могут через:
- микротрещины;
- порезы;
- занозы;
- ссадины;
- заусенцы;
- царапины.
Риск возникновения панариция намного выше у лиц:
Разновидности
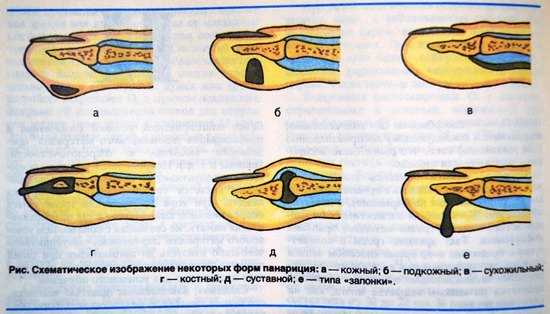
Формы панариция
Кожный панариций. Код по МКБ 10 — L03.0. Этот же код также присущ подкожному и подногтевому панарицию. Гнойник формируется на тыльной стороне пальца на ноге или руке. Из-за патогенной активности микроорганизмов, под эпидермисом в этом месте начинает постепенно скапливаться гнойный экссудат.
Постепенно в месте поражения формируется пузырь, внутри которого находится жидкость жёлто-серого оттенка (это и есть гной). Иногда экссудат может содержать также и примесь крови. Кожный покров, располагающийся в непосредственной близости с патологическим образованием, гиперемирован и отечен. Место поражения очень сильно болит. Если пузырь начинает расти, то это верный признак того, что гнойный процесс распространился на ткани, расположенные глубже.
Подкожный панариций. В этом случае образование локализуется под эпидермисом пальцев рук со стороны ладонной поверхности. В этом месте кожа очень плотная и часто на ней образуются мозоли (из-за физического труда). Именно из-за них скопившийся гнойный экссудат при подкожном панариции не прорывает наружу, а проникает в более глубоко расположенные ткани. Если в срочном порядке не провести лечение панариция, то в патологический процесс будут вовлечены сухожилия, суставные сочленения и костные структуры.
Ногтевой или подногтевой панариций. Зона поражения – мягкие ткани, которые располагаются под ногтем. Чаще всего подногтевой панариций развивается после того, как под пластинку попала заноза и её несвоевременно вытащили. Или, наоборот, вытащили, но не провели полноценную дезинфекцию раны.
Околоногтевой панариций. В медицине такое болезненное состояние также именуют паронихий. Гнойный пузырь формируется в непосредственной близости с ногтевым валиком. Основная причина его прогрессирования – травматичный маникюр.
Суставной панариций. Это состояние в медицине также носит название гнойный артрит суставного сочленения, которое соединяет 2 пальца. Формирование суставного панариция происходит после травматизации руки, в результате которой в суставную полость проникли инфекционные агенты. Также эта форма может стать осложнением подкожной разновидности недуга, когда гной проникает в глубокие ткани. В случае неоказания квалифицированной помощи, подвижность суставного сочленения в дальнейшем может снизиться. Код по МКБ 10 — М00.0.
Костно-суставная форма. Это осложнение суставной формы, если её не диагностировали и не пролечили полностью. Гнойный процесс из суставного сочленения распространяется на костные структуры кисти.
Костный панариций. Данная форма может начать прогрессировать в виде осложнения суставной формы, но также не исключено её первичное развитие. Обычно костный панариций прогрессирует после перенесённого открытого перелома. Код по МКБ 10 — М86.1.
Сухожильный панариций. Это состояние также носит и другое название – тендовагинит. Гнойный процесс, который поразил сухожилия, на данный момент считается самой тяжёлой формой недуга. Излечить сухожильный панариций очень сложно, и даже после полноценного лечения нет уверенности в том, что двигательная функция кистей будет сохранена.
Симптоматика
Все разновидности данного недуга имеют свои клинические признаки. Но существует группа симптомов, которые являются характерными для всех форм панариция:
- болевой синдром в области поражения. Обычно он носит пульсирующий характер;
- гиперемия кожного покрова;
- отёк в месте нагноения;
- нарушение функционирования пальцев. Человек не может их согнуть, так как возникают сильные болевые ощущения;
- гипертермия.
Симптомы кожной формы:
- гиперемия кожного покрова в области поражения;
- формирование патологического пузыря, внутри которого находится экссудат. Он может быть кровянистым или гнойным;
- на ранней стадии прогрессирования патологии болевой синдром выражен не ярко, но постепенно он становится очень сильным и приобретает пульсирующий характер;
- стволовой лимфангит;
- слабость;
- разбитость;
- гипертермия.
Симптомы околоногтевой формы:
- на ранней стадии отёк и гиперемия носят локальный характер. Постепенно процесс распространяется на весь ногтевой валик;
- формирование гнойника, который легко можно увидеть сквозь тонкий эпидермис в данном месте;
- сильный болевой синдром. Особенно сильны болевые ощущения в ночное время суток;
- нарушение сна;
- лимфангит;
- гипертермия.
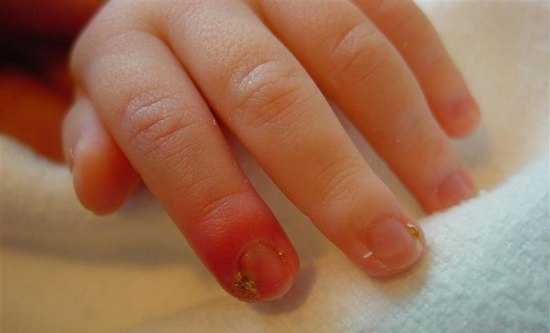
Околоногтевой панариций
Симптомы подногтевой формы:
- формирование гнойника под ногтем;
- интенсивный болевой синдром;
- недомогание;
- слабость;
- разбитость;
- нарушение сна;
- отёк ногтевой фаланги;
- под ногтем можно заметить гнойный экссудат;
- гипертермия.
Симптомы подкожного панариция:
- на ранней стадии в месте проникновения в тело инфекции наблюдается небольшое покраснение и слабая боль;
- по мере прогрессирования подкожного панариция болевой синдром усиливается и приобретает пульсирующий характер;
- поражённый палец отекает;
- озноб;
- гипертермия;
- слабость;
- разбитость.
Симптомы костного панариция:
- на ранней стадии прогрессирования костного панариция наблюдается клиническая картина подкожной формы, но все симптомы недуга выражены более ярко;
- сильный болевой синдром, из-за которого человек не может спать;
- фаланга с гнойником увеличивается в размерах. Характерный признак такой формы недуга – колбообразный вид поражённого пальца;
- кожный покров гиперемирован и имеет лёгкий цианотичный оттенок. При визуальном осмотре отмечается его блеск;
- поражённый палец находится в полусогнутом положении. Разогнуть его полностью у пациента нет возможности, так как при попытках это сделать возникает острая боль;
- озноб;
- лихорадка.
Признаки суставной формы:
- болевой синдром в области поражённого суставного сочленения, а также выраженный отёк;
- уменьшение амплитуды движений;
- при ощупывании места поражения можно отметить напряжение капсулы суставного сочленения;
- образование с тыльной стороны пальца свища.
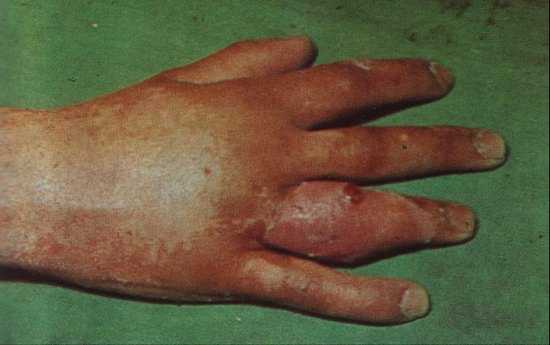
Суставной панариций
Признаки сухожильного панариция:
- равномерный отёк поражённого пальца;
- сильный болевой синдром;
- по ходу сухожилий отмечается резкая боль;
- палец несколько согнут;
- гиперемии обычно не наблюдается;
- слабость;
- снижение аппетита;
- гипертермия;
- нарушение сознания;
- бред.
Лечебные мероприятия
Как лечить панариций может сказать только квалифицированный врач, после проведения тщательного осмотра. Обычно прибегают к двум методикам – консервативной и оперативной. Если недуг прогрессирует не более двух дней, то можно попробовать справиться с гнойным процессом консервативными методами – использованием полуспиртовых повязок, антисептических фармацевтических средств, приёмом антибиотиков и прочее. Если же гнойный процесс находится в запущенной стадии, то в таком случае лечение только одно – проведение операбельного вмешательства.
Лечение панариция в домашних условиях можно проводить при помощи различных средств народной медицины. Но применять любые рецепты можно только после консультации у лечащего врача и получения у него разрешения на это. Самыми эффективными народными средствами при панариции являются:
- лечебная повязка с луком;
- компресс из свеклы;
- касторовое масло;
- лист алоэ;
- спиртовая настойка календулы;
- ванночка из чистотела.
simptomer.ru
Компетентно о здоровье на iLive
Симптомы
Ведущий симптом любого панариция — боль. Интенсивность боли варьирует от ноющей до нестерпимой; она может иметь пульсирующий характер, усиливаться в ночное время и лишать больных сна. Из-за боли пациенты практически всегда держат больную руку в возвышенном положении. Характерно, что при самопроизвольном прорыве гноя наружу болевой синдром значительно стихает, что создаёт у больных ложное впечатление об улучшении состояния пальца. Практически одновременно нарастает отёк мягких тканей, выраженность которого может варьировать от вовлечения только околоногтевого валика при паронихии до резкого утолщения всего пальца при тендовагините или пандактилите.
Гиперемия — довольно частый симптом панариция, однако она может быть выражена незначительно или даже отсутствовать при глубоких формах заболевания. В то же время локальная гипертермия кожи поражённого пальца присутствует практически постоянно. По ходу развития заболевания становится очевидным нарушение функций пальца, особенно ограничение движений в нём. Наиболее ярко это проявляется при глубоких формах панариция с вовлечением в гнойный процесс суставов или сухожилий. Развитие панариция довольно часто сопровождается ухудшением общего состояния пациентов, повышением температуры тела, слабостью, недомоганием. Эти явления особенно выражены при лимфогенных осложнениях местного воспалительного процесса.
Кожный панариций представляет собой скопление гноя между эпидермисом и собственно кожей и проявляется характерным синдромом в виде «пузыря» со скопившимся гнойным экссудатом, часто осложнённым лимфангоитом.
Паронихия — воспаление околоногтевого валика. Часто возникает после маникюра или удаления заусениц. Типичны отёк, гиперемия кожи и болезненность в зоне околоногтевого валика. При кажущейся простоте лечения данной патологии в ряде случаев заболевание может приобретать хроническое течение. Происходит разрастание грануляций в зоне основания или края ногтевой пластинки (так называемое дикое мясо) с длительной серозно-гнойной экссудацией, что в дальнейшем может привести к развитию костной деструкции ногтевой фаланги.
При подногтевом панариции происходит скопление гнойного экссудата под ногтевой пластинкой. Как правило, возникает вследствие прогрессирования гнойного процесса при паронихии либо после укола под свободный край ногтя.
Подкожный панариций — гнойно-деструктивное воспаление в подкожной клетчатке. Развивается после микро- или макротравмы кожных покровов пальца. При этом на ладонной поверхности пальца за счёт строения подкожной клетчатки по типу «сот» быстро нарастает внутритканевое давление и возникает некроз даже без свободного гнойного экссудата.
Синоним сухожильного панариция — гнойный тендовагинит. Характерный симптомокомплекс, обусловленный скоплением гнойного экссудата в узком пространстве сухожильного влагалища, возникает при первичной микротравме влагалища сухожилий сгибателей или как осложнение подкожного панариция. Постановке точного диагноза помогает точечная пальпация тканей пальца пуговчатым зондом, при которой выявляют максимальную болезненность по ходу поражённого сухожилия.
Развитие деструктивных изменений в костной основе пальца лежит в основе костного панариция. Он возникает как осложнение другой формы панариция или после обширной травмы с повреждением кости. Клиническая картина варьирует от колбовидного отёка тканей с флюктуацией, гиперемией и болезненностью при остром воспалении до практически безболезненного поражения фаланги с наличием гнойного свища. Сложность в том, что рентгенологические признаки костной деструкции «опаздывают» от реальных изменений в костной ткани на 7-12 сут, что бывает частой причиной поздней диагностики.
Суставной панариций возникает вследствие прогрессирования подкожного и сухожильного панариция или после травмы с первичным повреждением межфалангового сустава. В клинической картине преобладают признаки острого воспаления с характерным отёком в зоне поражённого сустава, болезненностью и гиперемией. Движения в суставе и осевая нагрузка на него резко болезненны. На рентгенограмме довольно часто выявляют характерное сужение суставной щели.
Костно-суставной панариций, как правило, бывает следствием суставного панариция при неправильном лечении последнего. В диагностике заболевания одним из важных клинических признаков служит появление патологической боковой подвижности и крепитации в суставе. Важно также наличие характерных признаков на рентгенограмме (сужения суставной щели в сочетании с очагами деструкции в сочленяющихся суставных концах).
Пандактилит — наиболее тяжёлая гнойная патология пальца кисти. Характерно поражение всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов). Возникает или вследствие прогрессирования панариция, или после обширной травмы пальца с повреждением всех анатомических структур. Кардинальное отличие от костно-суставного панариция — протяжённые деструктивные изменения хотя бы в одном из сухожилий, требующие частичной или полной резекции последнего. Нередко при пандактилите сохранение пальца невозможно, поэтому производят ампутацию фаланг или пальца в целом.
[10]
ilive.com.ua
Панариций — инфекция пальца: код по МКБ-10, чем отличается от паронихия
Панариций — это инфекция мягких тканей в области кончика пальца, имеющая код L03.0 по МКБ-10. Особенность панариция в том, что он развивается в отдельных клетчаточных пространствах пальца. Они разделяются перегородками из соединительной ткани, внутри которых может возникнуть инфекция.
При мелких травмах пальца инфекция начинает развиваться в отдельных клетчаточных ячейках. Появление отека и гной в замкнутом объеме резко повышают давление. Из-за этого нарушается кровоснабжение инфицированной области, и быстро развиваются локальные очаги омертвения.
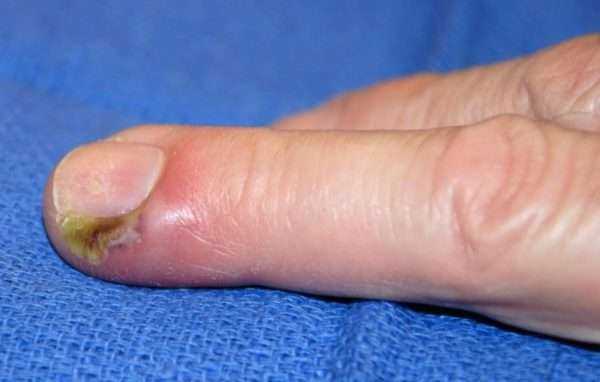
Иногда участок омертвения распространяется на кожу и происходит спонтанная декомпрессия воспалительного очага. Если кожа остается неповрежденной, инфекция будет распространяться на другие части пальца и кисти. Чаще всего панариций развивается в большом и указательном пальцах.
Симптомы панариция
При прогрессировании инфекции появляется острая боль в пальце, которая связана с отеком отдельной ячейки клетчаточного пространства. На этом этапе панариций может разрешиться без лечения.
При прогрессировании панариция появляется пульсирующая боль, которая мешает спать. Первая бессонная ночь является показанием для хирургического лечения панариция.
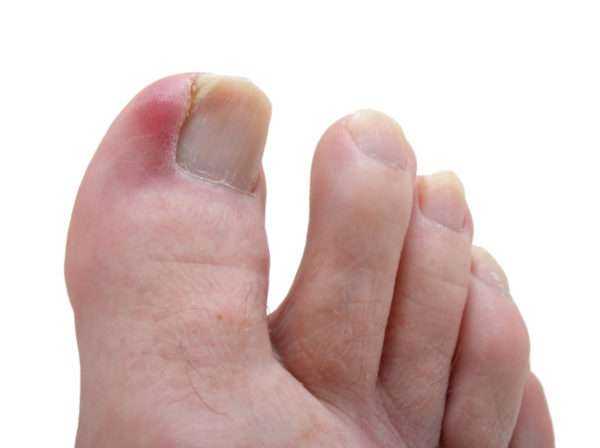
Одним из вариантов панариция может быть паронихий, который поражает околоногтевой валик.
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз,
- побочное действие ретиноидов,
- средства для лечения ВИЧ-инфекции.
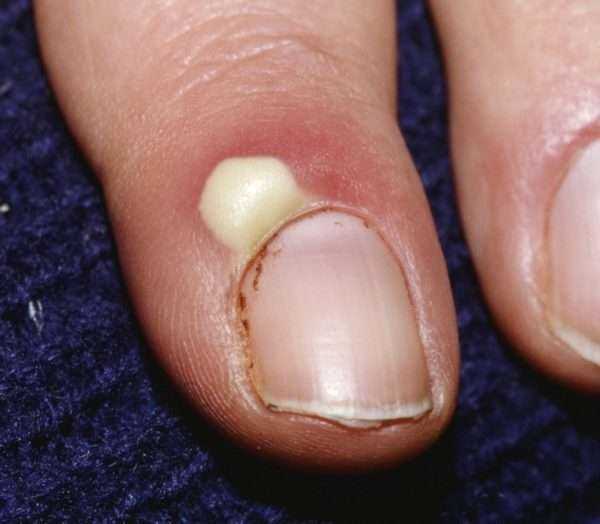
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы,
- порезы при стрижке ногтей,
- маникюр,
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца,
- скопление гноя под кожей,
- воспаление кожной складки в основании ногтя.
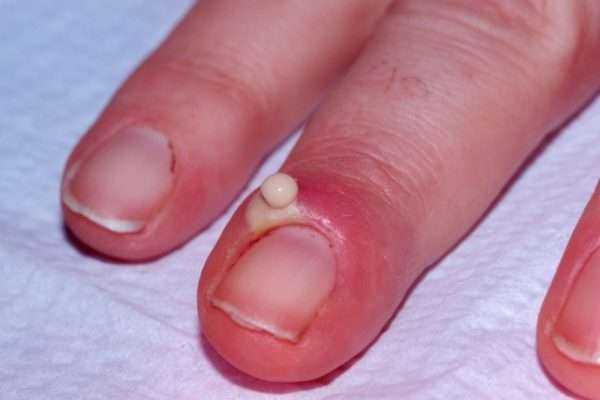
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц,
- посудомоек,
- барменов,
- флористов,
- пекарей,
- профессиональных пловцов.
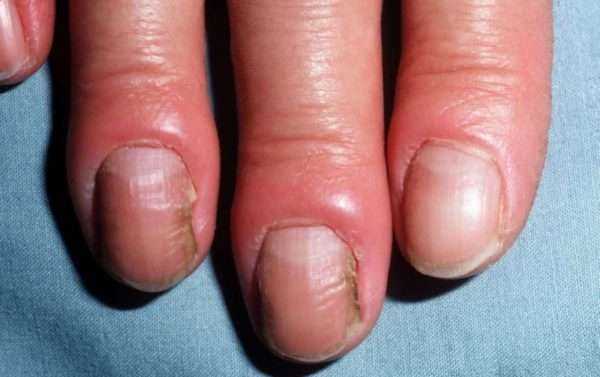
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя,
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд,
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Диагностика
Для диагностики паронихия и панариция используют различные микробиологические методики, которые позволяют выявить бактерии, грибы или признаки герпетической инфекции.
Иногда применяют рентгенологическое исследование для выявления инородного тела внутри пальца.
Лечение паронихия и панариция
При появлении покраснения кожи вокруг ногтя следует 3-4 раза в день по 15 минут делать ванночки, состоящие на 50% из горячей воды и жидкого антибактериального мыла.

Если на фоне покрасневшей кожи появляются видимые скопления гноя, нужно обратиться к врачу. Также консультация хирурга понадобится, если происходит распространение отека и покраснения кожи с области околоногтевых валиков на область подушечки пальца.
При формировании любого абсцесса необходимо его вскрытие и дренирование. Иногда возникает необходимость полного удаления ногтевой пластинки. После дренирования абсцессов больному также следует в течение 48 часов делать горячие ванночки.
Антибиотики
Если покраснение кожи не выходит за границы околоногтевых валиков, то необходимости в антибактериальных препаратах нет. Однако, при появлении сильного отека мягких тканей у пациента, страдающего сахарным диабетом, заболеванием периферических сосудов или иммунодефицитом, понадобится короткий курс антибиотиков.
mfarma.ru
Панариций
панариций фото, панариций лечениеПанариций (от лат. panaricium) (народное: волос, волосень кости (пальца)) — острое гнойное воспаление тканей пальцев рук и реже пальцев ног.
| Панариций | ||
|---|---|---|
| МКБ-10 | L03.003.0 | |
| МКБ-9 | 681.01681.01 | |
Нагноения, возникающие в мягких тканях тыльной поверхности пальцев (кроме области ногтя) к панарициям обычно не относят.
Содержание
- 1 Возникновение заболевания
- 2 Виды заболевания
- 3 Симптомы заболевания
- 4 Осложнения
- 5 Профилактика заболевания
- 6 Лечение заболевания
- 7 Источники
Возникновение заболевания
Чаще всего панариций возникает от проникновения в мягкие ткани ладонной поверхности пальца гноеродных микробов (как правило, стафилококков, реже стрептококков, иногда отмечается смешанная патогенная микрофлора).
Проникновение осуществляется через мелкие ранки, уколы, ссадины, царапины, заусенцы, занозы, которые часто остаются даже незамеченными, и которым не придаётся должного значения. Очень часто панариций возникает у детей, этому способствует часто пренебрежительное отношение ребёнка к правилам элементарной гигиены, активность, в ходе которой дети постоянно трогают руками различные предметы, повреждая руки и инфицируя их, а также, нежная кожа ребёнка, не имеющая таких барьерных свойств, как кожа взрослого человека.
На ладонной поверхности пальца кожа соединена с ладонным апоневрозом плотными сухожильными тяжами. От глубоких слоёв кожи пальцев, в глубину идут прочные эластичные волокна, которые с продольными пучками соединительной ткани образуют ячейки наподобие пчелиных сот. Эти ячейки наполнены жировыми комочками. Вследствие этого, воспалительный процесс на пальце не может распространяться по плоскости, а быстро направляется по ходу соединительнотканных тяжей вглубь, поражая глубокие ткани и переходя на сухожилия, кости и суставы. Из-за этих же условий воспалительный выпот находится под значительным давлением, что вызывает сильную боль. Кроме того, скопление экссудата в замкнутых полостях между соединительнотканными перемычками приводит к нарушению кровообращения за счёт сдавливания питающих сосудов и развитию некрозов тканей.
Если не принять срочных мер, то нагноение распространится в глубь тканей — к сухожилиям, кости, суставу, что может привести к значительной и даже полной потере функции пальца. В запущенных случаях воспалительный процесс захватывает все ткани пальца, возникает пандактилит (от др.-греч. pan — весь, др.-греч. daktylos — палец). Это самое тяжёлое гнойное поражение пальца кисти. Включает поражение кожи, подкожной клетчатки, сухожильных структур, кости и (или) сустава. В ряде случаев это заболевание может закончиться ампутацией.
Виды заболевания
- Кожный — Возникает на тыле пальца. Гной скапливается под эпидермисом, в результате чего образуется пузырь, наполненный мутной, иногда кровянистой жидкостью. Кожа вокруг пузыря приобретает красный оттенок, иногда становится ярко-красной. Боли умеренные, часто совсем не сильные, иногда возникает ощущение жжения. Со временем пузырь увеличивается, это сигнал к тому, что воспаление переходит на более глубокие ткани и болезнь прогрессирует.
- Околоногтевой — Второе название — паронихий, (от греческого: para — возле и onyx — ноготь). Воспаление околоногтевого валика. Паронихий часто возникает после некачественно сделанного маникюра. Воспаление начинается у края ногтевой пластинки, в коже ногтевого валика, вследствие различных повреждений кожи (мелкие трещинки, заусенцы, микроскопические порезы). При околоногтевом панариции возможно полное поражение валика и подлежащей клетчатки.
- Подногтевой — Воспаление тканей под ногтем. Может возникать в случае проникновения гноя под ногтевую пластинку. Часто такой панариций развивается после укола или попадания занозы под ноготь.
- Подкожный — Возникает на ладонной поверхности пальца, под кожей. Вследствие того, что кожа на этой стороне пальца достаточно плотная, образующийся под ней гной долго не может вырваться наружу и процесс распространяется вглубь. Часто подкожный панариций ведёт к дальнейшему поражению сухожилий, суставов и кости. Иногда, поражает их одновременно.
- Костный — Поражение кости пальца. Развивается либо при непосредственном попадании инфекции в костную ткань (например, при инфицированных открытых переломах), либо при распространении гнойного процесса на кость с прилежащих мягких тканей.
- Суставной — Гнойный артрит межфалангового сустава. Развивается как при непосредственном попадании инфекции в полос
www.turkaramamotoru.com
Панариций 1 пальца кисти мкб 10
Содержание статьи
Возможные причины боли в суставах пальцев рук
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наши руки значительно отличаются от конечностей всех других живых организмов. Благодаря сложному строению, большому количеству гибких суставов, мы можем выполнять любые движения на ювелирном уровне. К сожалению, многие не замечают, как важна функция кистей и пальцев рук, пока эти движения становятся невозможными из-за боли или деформации.
Существует много причин, почему болят суставы пальцев рук. Среди них есть несерьезные, а существуют и очень опасные. Рассмотрим основные причины, по которым может возникнуть боль в пальцах верхней конечности.
Синдром запястного канала
Это неврологическое заболевание, в основе которого лежит сдавление срединного нерва в запястном канале (пространство между костями и сухожилиями запястья). Срединный нерв обеспечивает иннервацию кожи ладонной поверхности большого, указательного и среднего пальца руки, также участвует в сгибании кисти и ее отведении в сторону лучевой кости.
При развитии синдрома запястного канала пациенты жалуются на:
- боль в большом пальце руки по внутренней поверхности;
- болезненные ощущения указательных пальцев рук;
- онемение кожи в области иннервации срединного нерва;
- снижение точности мелких движений кисти;
- похудение мышц в области возвышения первого пальца.
При длительной компрессии, если лечение не назначено вовремя, функция нерва может теряться навсегда, а это грозит невозможностью выполнять мелкие движения пальцами рук, что может стать даже причиной инвалидности.
Причиной развития этого туннельного синдрома является длительная перегрузка суставов и связок кисти. Чаще всего патология развивается у людей, которые по долгу службы выполняют монотонные сгибательно-разгибательные движения кистью. Например, сурдопереводчики, пианисты, художники, люди, которые работают с компьютером и пр.
Болезнь и синдром Рейно
Это патологическое состояние, которое связано с нарушением тонуса мелких артерий и капилляров пальцев рук. В ответ на любые раздражители или беспричинно сосуды на определенное время спазмируются, нарушается кровоток в тканях пальцев, что и проявляется соответствующими симптомами:
- Сначала сосуды резко сужается, что вызывает бледность кожи пальцев. Может поражаться один палец на руке или сразу несколько. В этой стадии развивается характерное онемение, которое пациентами часто воспринимается как боль. Страдают чаще всего только ногтевые фаланги, но может втягиваться и весь палец.
- На следующей стадии происходит паралитическое расширение сосудов, кожа краснеет, становится темного оттенка, иногда синюшного. На этом этапе боль становится жгущей. Пальцы отекают.
Различают болезнь Рейно, когда причину таких симптомов узнать не удается, и синдром, когда у пациента присутствует основное заболевание. Например, синдром Рейно является частым спутником системных заболевание соединительной ткани (ревматоидный артрит, системная красная волчанка, склеродермия, дерматомиозит).
Опасность синдрома или болезни Рейно заключается в высоком риске развития гангрены кисти. Если спазм вовремя не пройдет, то мягкие ткани могут погибнуть. Также у таких пациентов повышен риск развития панарициев (гнойного воспаления пальца), трофических язв, грибковых поражений кожи и ногтей рук.
Полиостеоартроз
Одна из основных причин, почему болят суставы пальцев рук, – это деформирующий полиостеоартроз (примерно 40% всех случаев). Заболевают в основном женщины после 45-50 лет.
Для этого заболевания, кроме хронической боли в пораженных мелких суставах, характерно развитие узелковых образований в области сочленений кисти (узлы Бушара и Гебердена). Первые локализируются в области проксимальных межфаланговых суставов, вторые – дистальных. Они развиваются симметрично на обеих руках, сопровождаются болью и деформацией кистей рук, что часто приводит к ее неполноценной функции.
Время от времени эти узелка, как и сами пораженные суставы, могут воспаляться, отекать и краснеть. В этот период боль усиливается, необходимо противовоспалительное лечение. Вне обострения болезненные ощущения появляются, как правило, после перенапряжения суставов пальцев рук.
Ризартроз
Если болят суставы больших пальцев рук, то нужно в первую очередь исключить такое заболевание, как ризартроз. По сути, это остеоартроз первого пальца. Патология поражает сустав, который находится в основании первого пальца, и соединяет лучезапястный сустав с первой пястной костью. На ризартроз приходится до 5% случаев всех болей в кистях.
Чаще всего эта патология наблюдается вместе с полиостеоартрозом, но в 20-30% случаев имеет самостоятельное течение, что значительно усложняет диагностику. Основные симптомы ризартроза: боль у основания первого пальца левой или правой руки, которая усиливается во время движений, характерный хруст в сочленении, деформация косточки большого пальца, ограничение амплитуды движений в больном суставе.
Если ризартроз наблюдается как самостоятельная патология, то необходимо проводить дифференциальную диагностику с болезнью, которая проявляется аналогичными симптомами, с теносиновитом де Кервена. В отличие от последнего, на рентгенограмме при остеоартрозе можно обнаружить патологические изменения костей, чего нет при теносиновите.
Ревматоидный артрит
На боль, которая связана с ревматоидным артритом, отводится 5-7% всех случаев. Заболевают люди любого возраста и даже дети. Женщины болеют в 5 раз чаще мужчин. Как правило, патология развивается после 30 лет.
Ревматоидный артрит – это хроническое аутоиммунное воспалительное системное заболевание, которое в основном поражает мелкие суставы организма, но не исключено вовлечение в патологический процесс крупных сочленений и внутренних органов.
Болезнь, как правило, начинается остро после перенесенной ОРВИ, стрессовой ситуации, переохлаждения. Воспаляются пястно-фаланговые суставы указательного и среднего пальцев. Сочленения отекают, краснеют, кожа над ними становится горячей на ощупь. Суставы сильно болят, человек не может даже сжать руку в кулак. Поражение зачастую симметрическое на обеих руках. Характерной особенностью является и то, что воспаленные сочленения болят утром или во второй половине ночи, это сопровождается скованностью движений в кистях. К вечеру болевые ощущения проходят.
Одновременно могут воспаляться и другие суставы, например, лучезапястные, коленные, голеностопные, локтевые. Часто обострение болезни сопровождается повышенной температурой, общим недомоганием.
Со временем, если пациент не получал адекватного лечения, кисть деформируется, ее функция полностью утрачивается. Причем искривления руки настолько характерны и типичны, что их называют “визитной карточной” ревматоидного артрита.
Подагрический артрит
Подагра – это обменное заболевание, которое сопровождается избыточным образованием в организме мочевой кислоты и ее отложением в виде солей в периферических тканях. Чаще всего при подагре страдает сустав первого пальца стопы, но иногда (особенно у женщин) псориатический артрит поражает верхние конечности с развитием артрита, который очень похож по внешним признакам на ревматоидный.
Признаки псориатического артрита пальцев рук:
- Воспаления проявляется в виде неожиданных приступов.
- Боль очень острая, к пальцу невозможно притронуться.
- Сустав краснеет, отекает, кожа над ним блестит, имеет синюшный оттенок.
- При длительном течении заболевания появляются специфические для подагры тофус-узелки под кожей, которые представляют собой скопление солей-уратов.
- Приступ длится 3-10 дней и проходит самостоятельно либо под действием лечения (уколы, таблетки, мази).
Если не прибегать к терапии и вторичной профилактике (диета, медикаменты), то со временем пораженные суставы разрушаются, кисть деформируется и теряет свою функцию.
Псориатическая артропатия
В 7% случаев кожная болезнь псориаз осложняется развитием хронического воспаления суставов (псориатическая артропатия). Причины этого, как и самого псориаза, неизвестны.
Для этого артрита характерно так называемое осевое поражение, когда одновременно воспаляются все сочленения одного или нескольких пальцев. Из-за этого он становится похож на сосиску (сосискообразные пальцы).
Боль очень сильная, наблюдается как в покое, так и при движениях. Палец увеличен в размерах, красный, кожа над ним горячая. Поражение имеет несимметрический характер. В диагностике помогают указания пациента на кожную псориатическую сыпь в прошлом или ее присутствие в данный момент.
Вибрационная болезнь
Возникает у лиц, которые работают с ручными механизированными инструментами, производящим вибрацию. При ее длительном воздействии может развиваться локальная вибрационная болезнь, которая имеет несколько стадий.
В начале пациенты жалуются на переходящие боли, онемение, ощущение беганья мурашек в пальцах рук. Далее боль становится более выраженной, постепенно утрачивается чувствительность кожи пальцев, а также выпадают другие ее виды, например, температурная и вибрационная. Нарушается тонус сосудов и может возникнуть дополнительно синдром Рейно. На последней стадии развиваются трофические осложнения (язвы, гангрена), что грозит потерей отдельных пальцев или целой кисти.
Панариций
Это гнойное воспаление всех тканей пальца. Обычно поражается ногтевая фаланга. Причина панариция – проникновение инфекции в мягкие ткани, например, порез, прокол пальца, выдергивание заусенцев, неудачный маникюр и пр.
Первый признак панариция – боль, которая имеет дергающий или пульсирующий характер, усиливается ночью. Потом присоединяется покраснение и отек, кожа становится горячей на ощупь, можно обнаружить рану с выделением гноя. Страдает и общее состояние человека: температура повышается к высоким значениям, развивается общее недомогание.
Панариций – это опасное заболевание не только для одного пальца, но и для жизни человека, ведь инфекция может попасть в кровь с развитием сепсиса и летального исхода. Поэтому гнойное воспаление – это неотложное состояние, которое требует срочной хирургической помощи и адекватной антибиотикотерапии.
Это только основные причины того, почему болят суставы пальцев рук. На самом деле, их очень много. Если боль не покидает вас на протяжении длительного времени, не связана с ушибом, сопровождается другими патологическими признаками, то следует в обязательном порядке обследоваться у врача. Ведь такой, на первый взгляд, пустячный симптом может стоить не только руки, но и жизни.
Комментарии
Света — 03.12.2016 — 02:07
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
artrit.systavy.ru
