ПСОРИАЗ: ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, ЛЕЧЕНИЕ | sibac.info
Псориаз – болезнь хоть и не смертельная, но оказывающая на качество жизни колоссальное влияние, особенно при его неправильном и несвоевременном лечении. Псориаз относят к системным заболеваниям, так как он поражает не только кожу, но также внутренние органы, кости и суставы. В патологический процесс вовлекаются практически все органы и системы: опорно-двигательная, сердечно-сосудистая, пищеварительная, нервная, мочевыделительная. [1] У таких больных нарушается трудоспособность, их социальная активность снижается, т.е. псориаз имеет не только медицинскую значимость, но и социальную. В связи с этим в 2004 году 29 октября провозгласили Всемирным днем борьбы с псориазом, целью которого является повышение осведомленности людей об этой проблеме.
Псориаз – хронический дерматоз мультифакторной природы, при этом доминирующим значением среди всех факторов его развития обладают генетические. Псориаз характеризуются тремя основными процессами: 1) гиперпролиферацией кератиноцитов; 2) нарушением кератинизации; 3) воспалительной реакцией в дерме. [1]
Прежде чем говорить о факторах, которые могут спровоцировать манифестацию заболевания, необходимо несколько подробнее разобраться в генетических особенностях псориаза. На долю влияния наследственности на развитие болезни отводится около 60-70%, тогда как на долю средовых факторов приходится соответственно 30-40%. [3]
В пользу доминирования генетической составляющей псориаза свидетельствуют статистические данные. Частота выявления заболевания выше у родственников больного, причем риск заболеть псориазом тем выше, чем ближе родство с уже заболевшим. Конкордантность монозиготных близнецов значительно выше (достигает 72%), чем дизиготных близнецов (12-30%). В целом наследуемость псориаза колеблется в пределах 60-90%, что является одним из самых высоких показателей среди заболеваний с мультифакторной природой. [5]
Кроме того, генетическая составляющая влияет на тяжесть и дебют заболевания. Так, выделяют два типа псориаза. 1 тип характеризуется выраженной наследственной предрасположенностью, связанной с системой HLA-АГ, ранним началом болезни (до 25 лет) и тяжелым течением. 2 тип отличается поздним дебютом (после 40 лет), более легким течением и, как правило, отсутствием болезни в семейном анамнезе. [3,5,6]
До сих пор ведется поиск специфического гена, который отвечал бы за развитие псориаза. Уже сейчас выделено несколько локусов предрасположенности, которые картированы на 8 хромосомах (PSORS1 – PSORS8). Главным из всех локусов считается PSORS1 с аллелью HLA-Cw6 на коротком плече 6 хромосомы (6p21.3), которому отводится до 50% всего генетического компонента болезни. Это локус содержит сцепленные гены, которые активно экспрессируются на поверхности клеток кожи. [2] Существует около сорока дополнительных локусов, гены которых играют значительную роль в патогенезе псориаза. Так, сюда относятся гены рецепторов ИЛ-23 и гены нетранслируемой области ИЛ-12В, что подтверждает факт участия Т-клеток и Th27 в развитии заболевания. [6]
Мутации в соответствующих генах не могут проявиться без воздействия неблагоприятных факторов окружающей среды. Это может быть влияние протоонкогенов и бактериальных антигенов, в т.ч. стрептококковой природы. Существует связь между возникновением заболевания и алкогольной и никотиновой сенсибилизацией, причем риск псориаза повышается с увеличением стажа курения и числом выкуренных сигарет в день. Имеется ассоциация дебюта болезни с приемом медикаментов, особенно β-адреноблокаторов и оральных контрацептивов. К другим провоцирующим факторам относятся УФ-облучение, травмы, ВИЧ-инфекция. [1]
При воздействии провоцирующих факторов внутриэпидермальные макрофаги – клетки Лангерганса – начинают активно вырабатывать интерлейкины 12 и 23, основными клетками-мишенями которых являются Т-лимфоциты. Эти интерлейкины стимулируют наивные Т-лимфоциты, которые дифференцируются до Th2 u Th27 и начинают активно пролиферировать и вырабатывать различные цитокины, которые и играют ведущую роль в появлении характерных изменений при псориазе.
Функция Th2 — усиление активности макрофагов, направленной на уничтожение захваченного антигена, или приведение его в иммуногенную форму. После стимуляции Тh2 вырабатывают интерферон-γ, ИЛ-2, фактор некроза опухоли-α, стимулируют пролиферацию цитотоксических Т-лимфоцитов и активируют макрофаги.
Функцией Th27 является защита от внеклеточных патогенов, которые не могут эффективно элиминироваться Т-хелперами 1 и 2-го типов. Кроме того, Тh27 часто ассоциированы с различными аутоиммунными процессами, в том числе и с аллергическими реакциями. После стимуляции начинают вырабатывать фактор некроза опухоли-α, ИЛ-17а, ИЛ-22.
Цитокины влияют на активность ферментов Янус-киназ, которые ассоциированы с рецепторами цитокинов. Янус-киназы находятся в клетке в неактивном состоянии. После активации Янус-киназ фосфорилируется множество тирозинов, к которым позже присоединяются белки из группы STAT, и происходит активация транскрипции тех генов в ядре клетки, которые должны индуцироваться данным цитокином. [2]
Дальнейшее развитие воспалительных иммунопатологических процессов в коже определяется постоянным возбуждением Т-лимфоцитов как в результате представления антигена/суперантигена антигенпредставляющими клетками, так и в результате аутореактивности.
Все вышеперечисленное обусловливает характерные для псориаза процессы: акантоз, папиломатоз, паракератоз, истончение или отсутствие зернистого слоя, микроабсцессы Мунро-Сабуро-Копытовского, вазодилятация, воспалительная инфильтрация. Нарушается клеточная пролиферация и процесс кератинизации. Пролиферативная активность кератиноцитов в псориатической бляшке выше, чем в нормальной коже. Перемещение кератиноцитов происходит быстрее, продолжительность их жизненного цикла сокращается.
Целью лечения является устранения воспаления с подавлением гиперпролиферации и нормализацией процесса кератинизации, а также повышение качества жизни пациента. Всего можно выделить следующие направления лечения: биологическое, в т.ч. ингибирование киназ, иммуносупрессивное, цитостатическое, ретиноидное лечение, фототерапия, терапия аналогами витамина D и наружное лечение. [1, 2]
Показаниями к назначению биологической терапии являются тяжелые и среднетяжелые формы псориаза, псориатический артрит. При этом необходимо проводить скрининговые исследования на туберкулез (флюорография, реакция Манту, квантифероновый и диаскиновый тесты), убедиться в отсутствии беременности, исключить онкопатологию, активные инфекции и недостаточность кровообращения II-III степени.
Биологическая терапия подразумевает использование препаратов, ингибирующих провоспалительные цитокины или иммунокомпетентные клетки. ФНО-α играет одну из ведущих ролей в патогенезе псориаза, так как поддерживает воспаление различными путями, в т.ч. способствует выработке вторичных медиаторов воспаления и молекул адгезии, поэтому ингибирование этого вещества не может не дать положительный эффект. К препаратам-ингибиторам ФНО-α относятся инфликсимаб, адалимумаб, этанерцепт, голимумаб. Кроме ФНО, центральными цитокинами в патогенезе болезни являются ИЛ-12 и ИЛ-23, против которых также разработаны препараты-ингибиторы: устекинумаб и секукинумаб. В связи с обнаруженным влиянием Янус-киназ на развитие псориаза целесообразен поиск препаратов, ингибирующих эти ферменты. К последним относится тофацитиниб – первый обратимый ингибитор Янус-киназ, который разрешен FDA для лечения ревматоидного артрита. [2]
В качестве иммуносупрессора препаратом выбора является циклоспорин А, который подавляет клеточный и гуморальный иммунные ответы, ингибируя транскрипцию иРНК, кодирующую провоспалительные цитокины и синтез ИЛ-2 Т-хелперами. Как цитостатик применяю метотрексат, который через каскад реакций подавляет синтез ДНК и, соответственно, клеточный митоз и пролиферацию. В процессе лечения последними двумя препаратами еженедельно необходимо контролировать показатели крови (лейкоциты и тромбоциты в ОАК) и функцию печени, т.к. они угнетают цитохром Р450.
Ароматические ретиноиды (ацитретин) также показали высокую эффективность при лечении псориаза, однако большое количество побочных действий (тератогенность, гепатотоксичность, сухость слизистых, кровоточивость, риск развития конъюнктивитов и изменений хрусталика) не позволяет широко использовать данную группу препаратов. Механизм их действия заключается в угнетении пролиферации эпителиальных клеток, нормализации кератинизации и стабилизации мембран клеток. [1,2]
Фототерапия как метод лечения псориаза включает в себя фотохимиотерапию – ФХТ (ПУВА-терапию), бальнеоФХТ (ПУВА-ванны), ре-ПУВА-терапию, узкополосную средневолновую УФ терапию, использование эксимерного лазера. [1,2]
При применении ПУВА-терапий используются комбинация воздействия УФ лучей с длиной волны 360-365 нм и фотосенсибилизаторов, например, оксорален, аммифурин. Фотосенсибилизатор активируется под действием ультрафиолетовых лучей, взаимодействует с ДНК клеток и тормозит синтез нуклеиновых кислот и белка, таким образом угнетая пролиферацию клеток. Особенностью ре-ПУВА-терапии является начало приема неотигазона (ароматического ретиноида) за 7-10 дней с последующим присоединением к лечению ФХТ, что повышает эффективность последней и используется для лечения тяжелых и торпидных форм псориаза. [1]
В комплексном лечении псориаза используется дезинтоксикационная и десенсибилизирующая терапия. Выбор средства для наружного лечения производят с учетом фазы заболевания: в фазу прогрессирования предпочтение отдают индифферентным жирным мазям и топическим глюкокортикостероидам, в фазу стабилизации применяют мазь салициловой кислоты с ГКС (дипросалик).
Список литературы:
- Бакулев А.Л., Шагова Ю.В., Козлова И.В. Псориаз как системная патология // Саратовский научно-медицинский журнал. – 2008. – Т.4, №1. – С. 13-20.
- Бакулев А.Л. Псориаз // Лекционный материал кафедры кожных и венерических болезней Саратовского ГМУ им. В.И. Разумовского. – 2016.
- Кунгуров Н.В., Филимонкова Н.Н., Голубцов В.И., Корхмазова С.А. Генетические факторы этиологии и патогенеза псориаза // Вестник дерматологии и венерологии. – 2011. — №1. – С. 23-27.
- Левитан А.И., Решетько О.В. Инновационные лекарственные средства для лечения псориатического артрита (обзор). // Саратовский научно-медицинский журнал. – 2015. – Т.11, №3. – С. 423-425.
- Минеева А.А., Кожушная О.С., Волнухин В.А., Фриго Н.В., Знаменская Л.Ф., Кубанов А.А., Мелехина Л.Е. Изучение генетических факторов предрасположенности к развитию псориаза // Вестник дерматологии и венерологии. – 2012. — №3. – С. 22-29.
- Boehncke Wolf-Henning, Schön Michael P. Psoriasis // The Lancet. – 2015. – Vol.386, №9997. – P. 983-994.
sibac.info
кратко о теории и особенности развития болезни
О патогенезе болезни
Псориаз – одна из самых изучаемых дерматологических болезней. Почти двести лет назад ее причисляли к инфекционным и больные изолировались. Сейчас полная не заразность псориаза доказана, однако однозначного ответа об этиологии и механизмах развития патологии нет.
Однако установлено, что образования псориатических элементов – бляшек и папул, покрытых сверху чешуйками, происходит по причине ускоренного деления клеток и их усиленного размножения, это в итоге приводит:
- К увеличению количества клеток эпидермиса – кератиноцитов. По сравнению с нормальными клетками измененные раньше выталкиваются на поверхность кожи, что проявляется покраснением отдельных участков тела, их утолщением. Поверхность образовавшихся бляшек сверху покрывается чешуйками.
- В толщу патологически измененных клеток попадают клетки иммунной системы – лимфоциты, которые выделяют вещества, привлекающие в очаг нейтрофилы и макрофаги. Развивается аутоиммунная воспалительная реакция, структуры иммунитета уничтожают не бактерии и вирусы, а ткани собственного организма.
Одни ученые считают, что толчок к развитию хронического воспаления дает усиленный рост кератиноцитов. Другие полагают, что первичным звеном в манифестации кожных проявлений становятся аутоиммунные процессы, приводящие к усилению митотической активности (простого деления) нормальных клеток.
Изменения в иммунной системе, сопровождающие псориатический процесс, могут быть обусловлены генетической предрасположенностью или возникают под воздействием внешних и внутренних негативных факторов.
При наследственной предрасположенности псориаз не всегда начинает развиваться. Развитие патологии происходит как следствие нарушений в регуляторных механизмах нижеперечисленных систем:
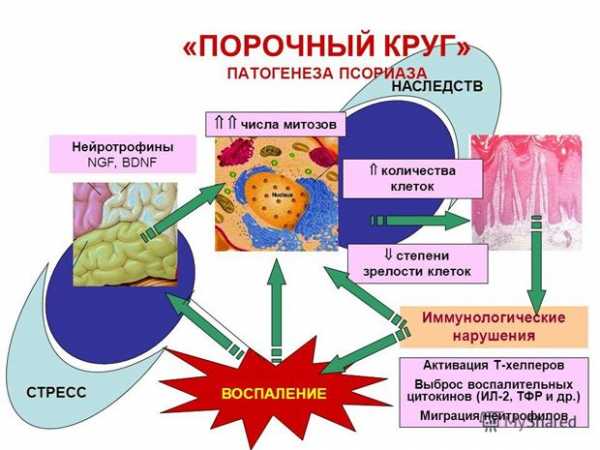
- Функция высшей нервной деятельности, нейротрофическая функция. При нарушениях в работе вегетативной нервной системы психоэмоциональная нестабильность ведет к изменению сосудистого тонуса кожи. В механизме появления псориаза стресс, хроническая тревога и психотравма играют первостепенные роли в возникновении патологии, продолжительности, тяжести и кратности рецидивов. С другой стороны, дерматоз, особенно при тяжелом течении и образовании бляшек на открытых частях тела, сам вызывает психические нарушения. Часть больных испытывает социофобию, страдает от собственных комплексов, не может найти дело по специальности и по душе, что только усугубляет течение патологии, формируя замкнутый порочный круг.
- Эндокринной. Псориаз рассматривается как патология, протекающая с нарушением работы адаптационных механизмов – надпочечников, гипофиза, гипоталамуса. Регуляция функций перечисленных желез происходит через кровь и при участии органов нервной системы. При психоэмоциональных стрессах, в экстремальных ситуациях, при изменениях условий окружающей среды адаптация организма происходит посредством увеличения или снижения количества выделяемых гормонов. Это, в свою очередь меняет процессы метаболизма в клетках и приводит к нарушению функционирования клеток кожи.
- Иммунной. Врожденная предрасположенность к псориатическому процессу реализуется иммунной системой через гены, относящиеся к системе HLA (главной системе гистосовместимости). Основная функция системы – контроль клеточного иммунного ответа и взаимодействие всех клеток тела между собой. Генетические нарушения становится причиной скорого роста и разрастания эпидермальных клеток, что влечет за собой развитие воспалительного процесса.
Наследственная предрасположенность становится причиной появления псориатических элементов больше чем у 60 % людей. Выявлены семейные случаи болезни, когда диагноз выставлен нескольким поколениям кровных родственников.
Риск передачи болезни детям доходит до 25 % в том случае, если болезнь переносит один из родителей. При протекании псориаза у отца и матери дети наследуют предрасположенность в 65–70 %.
Теории развития псориаза
Проводимые научными работниками исследования псориатической болезни до конца не исключают возникновение патологии под влиянием:
- Обменных нарушений. У большей части пациентов выявляется температура тела ниже нормы, что указывает на замедления биохимических реакций. Часто обнаруживается рост холестерина в анализах крови, снижение витаминов группы В и витамина А, уменьшение показателей главных микроэлементов. Гиповитаминоз часто связан с плохой усвояемостью и расщеплением пищевых продуктов, что происходит по причине обменных нарушений. У каждого четвертого больного псориазом выявляется сахарный диабет. Метаболическую природу происхождения заболевания подтверждают обнаруживаемые нарушения в функционировании половых желез, щитовидной и поджелудочной железах.
- Под влиянием аллергических реакций. Часть ученых считает, что первые проявления псориаза и последующие обострения могут быть связаны с аллергией. Аллергены, попавшие в организм, вызывают запуск воспалительной реакции, приводят к образованию токсинов. Проявляется воздействие аллергенов образованием сыпи и зуда, устраняющихся антигистаминными средствами.
- Гормональных факторов развития. Псориаз у женщин часто манифестирует или обостряется в период полового созревания, во время беременности, при климаксе. Однако достоверных сведений, подтверждающих только изолированное влияние гормональной сферы на развитие патологии, не получено.
- Инфекций. Псориаз часто фиксируется после перенесенных инфекционных болезней. Стрептококки, эпидермофитоны, спирохеты способны влиять на течение болезни – их антигены и токсины изменяют иммунный фон пациента, но определяющую роль в происходящих изменениях они не играют. Есть теория, согласно которой остро протекающие инфекции приводят к ослаблению иммунной защиты, что и вызывает псориаз.
- Вирусов. Ученые рассматривают гипотезу в тесной связи с генетической теорией. Основана она на семейных случаях патологии, хотя найденных вирусов псориаза, способных привести к появлению симптоматики, при диагностике не обнаруживается.
Общие патогенетические процессы, приводящие к псориазу, это разноплановое воздействие на организм, состоящее из генетической предрасположенности, сниженной работе иммунитета и психоэмоциональной травматизации на фоне неблагоприятной экологической обстановки и привычной интоксикации.
Провоцирующие патологию факторы

Этиология (причины) псориаза изучается наравне с патогенезом (этапами развития) болезни. Толчок к развитию дают:
- Стрессовые ситуации. Продолжительное переутомление, долгое нервное напряжение, психологические травмы считаются сильным пусковым механизмом проявлений болезни. Стресс приводит к запуску биохимических процессов и иммунологических реакций, являющихся катализаторами воспалительного процесса. Есть сведения о том, что у некоторых больных болезнь самостоятельно проходила после неожиданных отрицательных эмоций по типу «клин вышибают клином».
- Хронические очаги инфекции в организме – гайморит, тонзиллит, венерические заболевания, отит. Обострение псориаза у 21 % больных случалось под воздействием этого фактора, а у 15 % пациентов первые симптомы болезни возникали на фоне перечисленных инфекций.
- Гормональные нарушения. У 6 % женщин впервые псориаз диагностируется при менопаузе, при вынашивании ребенка.
- Травматизация кожного покрова. Укусы, механическое растирание, порезы, ожоги становятся пусковым механизмом псориаза в 14 % случаев (феномен Кебнера).
- Продолжительное и сильное переохлаждение. Под влиянием низких температур болезнь возникает у 5 % пациентов. В холодное время года обострения случаются чаще, чем в теплые месяцы.
- Прием ряда лекарственных препаратов. Псориаз способен возникнуть на фоне продолжительной терапии антибиотиками, НПВС (часто заболевание отмечается у людей, принимающих Ибупрофен, Индометацин, Бутадион), приеме бета-блокаторов, цитостатиков.
- Витаминотерапия. Перенасыщение организма, так же, как и авитаминоз, крайне опасно, так как гипервитаминоз вызывает не только дерматозы, но и системные нарушения. В развитии псориаза значение имеет избыток в организме аскорбиновой кислоты и витаминов из группы В.
- Вакцинация.
- Пищевая интоксикация и злоупотребление рядом продуктов – цитрусовыми фруктами, шоколадом.
- Чрезмерное увлечение алкогольсодержащими напитками. Три процента пациентов указывают, что прием алкоголя повлиял на распространение псориатических элементов на все тело. Этанол утяжеляет воспалительный процесс, сокращает периоды ремиссии и сопутствует развитию вторичных патологий, особенно вредным считается дешевое порошковое пиво.
- Смена климатического пояса, резкие температурные колебания вызывают обострение болезни у 2 % опрошенных.
Раннее начало болезни сопровождается обычно тяжелым течением и повышает риск развития псориатического артрита. При появлении псориаза после 30 лет возрастает вероятность развития сахарного диабета, гастритов, ожирения, неврозов, заболеваний печени.
Особенности развития и течения заболевания

Многолетнее изучение больных позволило ученым сделать следующие выводы о течение болезни и особенностях ее развития.
- Патология возникает в любом возрасте, но в позднем подростковом периоде – чаще всего.
- Распространенные места расположения бляшек – область колена и локтя с разгибательной стороны, волосистая часть головы.
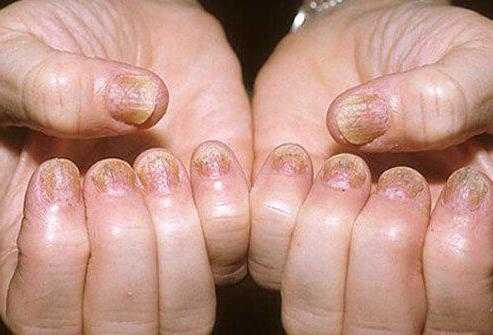
- Псориаз ногтевых пластин обнаруживается у 50 % заболевших, из них у 40 % изменения на коже небольшие, у 1 % их вовсе нет.
- Поражение ногтей при псориазе указывает на высокую вероятность вовлечения в процесс суставов в будущем. Псориатический артрит начинается примерно через 7 лет после появления первых признаков изменений на ногтях. Объясняется это тем, что между ногтевой матрицей и сухожильным аппаратом мелких суставов пальцев имеется анатомическая связь.
- Среди населения планеты 2 % людей имеют в анамнезе псориаз. Заболевание чаще выявляется у людей со светлым оттенком кожи, заболевших лиц монголоидной расы – 0,1 %, людей негроидной расы в этом списке почти нет.
- Тяжелые формы болезни сокращают продолжительность жизни на несколько лет.
- Усиленная выработка лептина в дерме становится главной причиной ожирения у больных псориазом.
- Курение увеличивает риск развития тяжело протекающих форм патологии, удлиняет периоды рецидива, укорачивает промежутки между ними. У женщин негативное влияние никотина на организм сильнее.
- В ходе исследований выявлено более 3000 генов, под влиянием которых возможно возникновение псориаза. У больных структура этих генов нарушена.
- Бляшечная форма псориаза у взрослых повышает риск развития ожирения и диабета.
Таким образом, псориаз является опасной патологией, которая сама по себе не является непосредственной угрозой жизни, но может подтолкнуть к развитию других патологических процессов, приводящих к формированию повышенного сердечно-сосудистого риска и развитию метаболических нарушений.
Врачи выявляют, имелись ли случаи семейных случаев болезни. При диагностике исключают дерматозы, которые проявляются сходной симптоматикой.

Диагноз псориатический артрит выставляется, если у пациента, кроме воспаления суставов, наблюдается несколько из перечисленных ниже изменений:
- псориатические элементы на коже;
- псориаз у кровных родственников;
- дактилит (воспаление суставов и сухожилий пальцев – синюшность и «сосискообразные» пальцы;
- рентгенологически подтвержденный околосуставной гиперостоз;
- отрицательные анализы на ревматизм;
- типичные для псориаза изменения ногтевых пластин.
Псориаз продолжают изучать до сих пор. Внимание к патологии объясняется не только интересом к патогенезу и этиологии, но и необходимостью поиска новых лекарственных средств, под влиянием которых симптомы болезни будут проходить быстрее, а ремиссия продолжится несколько лет, а в идеале – до конца жизни.
Уже получены сведения, указывающие на тесную связь псориаза с риском возникновения сердечно-сосудистых заболеваний, метаболических нарушений, а также на снижение продолжительности жизни у этих больных. Вот почему при псориазе важно не реже одного раза в год, а при необходимости и чаще, проходить обследование у кардиолога, отказаться от курения и систематического приема алкоголя, следить за массой тела и поддерживать физическую активность.
netpsoriaza.ru
передается или нет, этиология, патогенез :: SYL.ru
Дерматологические патологии приводят не только к нарушению физического здоровья, но и к психологическим проблемам. Ведь скрыть заболевание кожи от окружающих практически невозможно. Особенно если дефекты имеются на открытых участках.
Одной из острых проблем дерматологии является псориаз. Данное заболевание относится к хроническим и прогрессирующим патологиям. Существует множество причин, являющихся возможными пусковыми механизмами недуга. Однако этиология этого патологического процесса до сих пор изучается. Естественно, что людей, столкнувшихся с подобным недугом, интересует вопрос о том, передается псориаз или нет. Существует множество теорий, раскрывающих механизмы развития этой болезни. Большинство ученых и врачей сходятся во мнении, что заразиться псориазом нельзя. Однако не исключен наследственный фактор в развитии патологии.

Псориаз: передается или нет
Псориаз – это неприятное кожное заболевание, характеризующееся образованием красных пятен на теле. В большинстве случаев высыпания покрываются чешуйками. Псориаз имеет хронический характер, то есть имеет периоды разгара и ремиссии. К сожалению, исчезновение пятен на коже после лечения не означает, что заболевание прошло навсегда. Псориаз на теле может неоднократно возникать снова. До сих пор врачи пытаются выяснить причины и механизм развития этой дерматологической патологии. Считается, что заболевание имеет аутоиммунную природу. Тем не менее, этиологической терапии до сих пор не разработано. Вопрос о том, передается псориаз или нет, остается открытым. Исследование этой проблемы доказывают, что патология не заразна. Однако случаи появления псориаза у родственников довольно часты.
Известно, что многие кожные патологии имеют схожие клинические проявления. Поэтому нельзя самостоятельно делать выводы о диагнозе. Чтобы отличить псориаз от других дерматологических недугов, требуется диагностика. В некоторых случаях это заболевание можно спутать с грибковыми, бактериальными и паразитарными кожными инфекциями. Стоит отметить, что подобные патологии заразны и быстро распространяются.
Пути передачи заболевания
Чтобы понять: передается псориаз или нет, необходимо знать пути заражения этим недугом. Мнение о том, что патологию можно подхватить при контакте с больным, ошибочно. Псориаз не передается при рукопожатиях, использовании общего полотенца, мыла, расчески и других предметов. Также болезнь не относится к кожно-венерическим инфекциям. Поэтому заразиться при половом контакте и поцелуях, переливаниях крови невозможно.
Стоит отметить, что, несмотря на выраженный кожный синдром, псориаз не является разновидностью инфекций. Он не относится к бактериальным или вирусным патологиям. Поэтому можно смело есть с больным из одной посуды и не бояться заразиться. Таким образом, ответить на вопрос о том, передается ли псориаз от человека к человеку, довольно просто. Недуг незаразен, и поэтому безвреден для людей, окружающих пациента.

Передача заболевания по наследству
Получив ответ на вопрос о том, передается ли псориаз при контакте, больные часто интересуются тем, как он влияет на будущее потомство. К сожалению, с этим дело обстоит сложнее. Большинство врачей и ученых сходятся во мнении, что данный недуг относится к наследственным патологиям. Это не означает, что дети, родившиеся от матери, страдающей псориазом, обязательно заболеют. Однако такая вероятность довольно высока. Сказать с точностью: передается ли псориаз по наследству от отца, нельзя. Это зависит от генетического кода ребенка. Как известно, малыш наследует хромосомы отца и матери, а также бабушек и дедушек. Поэтому вполне возможно, что ребенку достанется ген, содержащий склонность к псориазу. Тем не менее, даже при этом заболевание развивается не всегда. Аналогичным образом можно ответить на вопрос о том, передается ли псориаз от матери к ребенку.
Стоит отметить, что если речь идет не о генетической предрасположенности, то, как говорилось ранее, псориаз не заразен. Поэтому он не передается через кровь матери во время ношения ребенка и родов. Также нельзя заразиться данным недугом через грудное молоко.
Псориаз: причины возникновения болезни

Псориаз – это хроническое заболевание, не относящееся к инфекционным и аллергическим патологиям. Так почему же оно появляется? Естественно, что наследственный фактор играет большую роль в развитии недуга. Считается, что вероятность заболеть псориазом при наличии патологии у близких родственников составляет около 50%. Однако дело не только в генетике. Часто заболевание возникает у людей, не имеющих в наследственном анамнезе данной патологии. Выделяют следующие причины возникновения псориаза:
- Особенности кожи.
- Раздражающие физические и химические факторы.
- Злоупотребление вредными привычками.
- Чрезмерная гигиена кожного покрова.
- Хронические инфекционные заболевания (стафило- и стрептококковые поражения).
- Стрессовые воздействия.
- Прием лекарственных препаратов. Среди них – противосудорожные средства, антидепрессанты и В-блокаторы.
Все эти воздействия относят к провоцирующим агентам. Основным фактором все же остается наследственная предрасположенность. Можно подвести итог. Передается ли псориаз от человека к человеку? Единственным известным способом заболеть является генетическая предрасположенность. Если сложить ее с провоцирующими воздействиями, риск возникновения псориаза заметно повышается.
Механизм развития патологии
Несмотря на то что ученые выявили множество факторов, приводящих к развитию болезни, этиология и патогенез псориаза изучаются до сих пор. Удалось выяснить, что данная патология поражает не только кожный покров, но и другие органы и системы. В частности – сосуды, почки, суставы и печень. Из этого следует, что псориаз – это не только дерматологическое заболевание, а системная патология, влияющая на весь организм. Вероятность развития недуга повышается при наличии эндокринологических и неврологических нарушений. Поэтому патогенез системного воспаления связывают с гормональными изменениями и стрессами. Риск возникновения первых симптомов выше у людей, подвергающихся травматизации кожи, у беременных и у лиц, страдающих алкоголизмом.

В основе патогенеза псориаза лежит усиленная пролиферация клеток эпидермиса. Разрастание верхнего слоя кожи связывают с повышенной митотической активностью. Вследствие усиленного роста эпидермис не успевает полностью созревать, так как его выталкивают нижележащие клетки. В результате этого процесса происходит шелушение кожи – гиперкератоз.
Клинические проявления псориаза
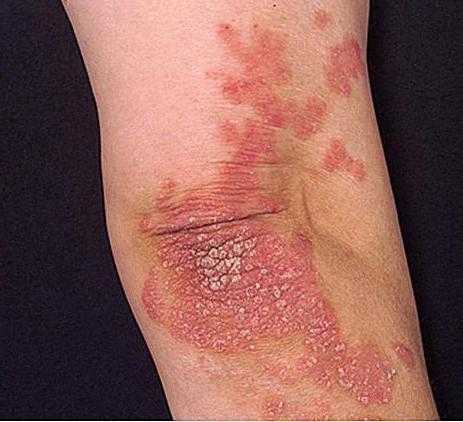
Основным проявлением болезни является возникновение на коже полиморфной сыпи красновато-розового цвета. На поверхности этих элементов имеются беловатые участки отслоившегося эпидермиса, напоминающие чешуйки. Высыпания имеют склонность к слиянию и образованию псориатических бляшек. В большинстве случаев они образуются на коже локтевых, коленных суставов. Иногда кожные элементы возникают на волосистой части головы, спине и других участках тела. В некоторых случаях отмечается поражение ногтей.
Диагностические критерии заболевания
Основным диагностическим критериям относится то, что псориаз на теле появляется медленно, в течение нескольких лет. Чаще всего новые высыпания провоцируются нервными переживаниями, беременностью или бактериальными кожными инфекциями. Для заболевания характерна следующая триада проявлений:
- Симптом стеаринового пятна.
- Точечное кровотечение при удалении бляшки.
- Симптом терминальной пленки.
К методам диагностики относят лабораторные обследования (ОАК, ОАМ, биохимический анализ) и соскоб кожи. При отшелушивании поверхностного слоя эпидермиса образуются новые чешуйки.
Методы лечения патологии
Лечение псориаза заключается в местной и системной терапии. Очаги воспаления обрабатывают такими препаратами: «Салициловая мазь», «Флуцинар», «Адвантан», крем «Унны». Также в качестве местного лечения применяется физиотерапия. Для уменьшения псориатических бляшек выполняют парафиновые аппликации и ультрафиолетовое облучение. В состав системной терапии входят глюкокортикоиды и препараты кальция. Комбинированным средством является медикамент «Дайвобет». В период разгара болезни назначают антигистаминные препараты. При необходимости проводится плазмоферез.

Профилактические мероприятия по предупреждению псориаза
При соблюдении правильного образа жизни можно добиться ремиссии болезни. В рационе питания должны преобладать гипоаллергенные продукты. Людям, у которых имеется предрасположенность к псориазу, стоит избегать стрессов, травм кожного покрова, отказаться от вредных привычек и поддерживать иммунитет.
Те, у кого уже развилась патология, должны наблюдаться у врача-дерматолога. Чтобы добиться длительной ремиссии, назначается не только медикаментозная терапия, но и санаторно-курортное лечение. Положительное влияние на кожу оказывают радоновые источники. При медленном прогрессировании заболевания и соблюдении всех методов профилактики, прогноз при данной патологии благоприятный.
www.syl.ru
2. Статья-мċ
1.
СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ПСОРИАЗЕ И МЕТОДЫ ЕГО ЛЕЧЕНИ, Владимиров В.В., Меньшикова Л.В.
Описаны современные представления об одном из самых распространенных хронических заболеваний кожи — псориазе. Подробно представлены методы лечения и препараты, применяемые в терапии заболевания. Дано сравнение эффективности климатотерапии на Черноморском побережье и берегу Мертвого моря в Израиле. The paper outlines the current views of psoriasis, a most common chronic skin disease. It details the treatments and the agents used in the therapy of the disease and compares the efficiency of climatotherapy on the Black Sea shore, as well as on the Dead Sea shore in Israel.
Псориаз (чешуйчатый лишай) — одно из самых распространенных заболеваний кожи, относится к хроническим заболеваниям, которое протекает годами, сопровождается чередованием рецидивов и ремиссий.
Эпидемиология
По статистическим данным, приводимым различными авторами, этим заболеванием страдает около 2% населения земного шара (например, в Дании — 2,9, в Северной Европе (включая Англию) — 2, США — 1,4, Китае — 0,37%).
Клиника
Псориаз
характеризуется наличием мономорфной
сыпи в виде узелков (папул) диаметром
от 1-3 мм до 2-3 см и более, розово-красного
цвета, покрытых рыхло сидящими
серебристо-белыми чешуйками. При
поскабливании папул обнаруживают
характерные для псориаза симптомы:
«стеаринового пятна», «терминальной
пленки», «кровяной росы». Начинается
заболевание у разных больных не одинаково.
Чаще в начале заболевания высыпаний
немного, они длительное время могут
сохраняться на одних и тех же местах,
особенно на волосистой части головы и
в области крупных суставов, постепенно
прогрессируя, обычно под влиянием
каких-либо провоцирующих факторов
(травматизация, нарушение диеты,
беременность или роды и др.). После
инфекционных заболеваний (грипп, ангина
и др.), тяжелых нервных потрясений,
лекарственной непереносимости может
сразу развиться обильная сыпь с множеством
элементов, как правило, мелких, отечных,
располагающихся на всем кожном
покрове.
В процессе
развития заболевания, увеличения числа
элементов, их периферического роста
папулы сливаются и образуют бляшки
разнообразных размеров и очертаний.
Характерным для псориаза является
феномен Кебнера (симптом изоморфной
реакции), когда на месте травмы или
царапины появляются характерные для
заболевания псориатические
папулы.
Излюбленной
локализацией псориаза являются
разгибательные поверхности конечностей,
особенно в области локтевых и коленных
суставов. Высыпания могут поражать кожу
туловища. Часто поражается волосистая
часть головы.
В течение
псориаза различают прогрессирующую,
стационарную и регрессирующую
стадии.
Для прогрессирующей
стадии характерно появление на новых
участках кожи большого числа мелких,
размером с булавочную головку, узелковых
высыпаний, отмечается тенденция к
периферическому росту элементов и
развитие псориатических папул. 
Рис. Вульгарный псориаз
В стационарной стадии новые элементы не появляются. Имеющиеся на коже папулы перестают увеличиваться. Регрессирующая стадия течения псориаза характеризуется уплощением псориатических бляшек, уменьшением шелушения и рассасыванием элементов, которое чаще всего начинается с центральной части. На месте регрессировавших высыпаний, как правило, остаются депигментированные пятна.
Классификация псориаза
Различают
следующие клинические разновидности
псориаза: обычный, экссудативный,
артропатический, псориатическая
эритродермия и пустулезный
псориаз.
Экссудативный
псориаз (psoriasis
exsudativa) отличается от клинической картины
обычного псориаза значительной
экссудацией, в результате которой на
поверхности папул образуются пластинчатые
чешуе-корки желтоватого цвета. При
удалении с поверхности папул чешуек-корок
обнажается мокнущая, кровоточащая
поверхность.
Пустулезный
псориаз (psoriasis
pustulosa) может проявляться в виде
генерализованной или ладонно-подошвенной
формы. Генерализованный пустулезный
псориаз протекает тяжело, с лихорадкой,
недомоганием, лейкоцитозом, повышением
СОЭ.
Приступообразно на
фоне яркой эритемы появляются мелкие
поверхностные пустулы, сопровождающиеся
жжением и болезненностью, расположенные
как в зоне бляшек, так и на ранее не
измененной коже. Пустулезный псориаз
ладоней и подошв встречается чаще, чем
генерализованная форма. Высыпания, как
правило, бывают симметричными и
представляют собой внутриэпидермальные
пустулы на фоне резкой гиперемии,
инфильтрации и лихенизации. 
Рис. Экссудативный псориаз
Артропатический псориаз (psoriasis arthropathica) характеризуется наличием типичных высыпаний на коже, сопровождающихся поражением суставов, преимущественно мелких (кистей и стоп), реже крупных. Диапазон клинических проявлений может варьировать от незначительных артралгий, особенно в начале, до инвалидизирующего состояния. Наиболее часто поражаются дистальные суставы. В начале заболевания наблюдаются моно- или олигоартриты, обычно асимметричные, при прогрессирующем течении может развиться генерализованное поражение суставов. Отмечаются припухание, болезненность, ограничение подвижности суставов в результате инфильтрации и уплотнения параартикулярных тканей. В дальнейшем течении процесса могут образовываться вывихи, подвывихи, анкилозы, приводящие к деформации суставов, и нередко наступает инвалидность больного. Псориатическая эритродермия (erythrodermia psoriatica) — остро развивающийся, генерализованный процесс, характеризующийся на пике своего развития следующими признаками: резкой гиперемией, отечностью, инфильтрацией и лихенизацией, с большим количеством чешуек на поверхности. У больного повышается температура, возникают боли в суставах, ухудшается общее самочувствие. Эритродермия может развиться за счет постепенного прогрессирования псориатического процесса, слияния бляшек, а также под влиянием провоцирующих факторов, среди которых наиболее неблагоприятны избыточная инсоляция, передозировка ультрафиолетовых лучей или применение их (а также раздражающих наружных средств) в прогрессирующей стадии. При псориазе могут наблюдаться поражения ногтей, проявляющиеся точечными вдавлениями на поверхности ногтевых пластинок (симптом «наперстка»), помутнением или появлением продольных и поперечных бороздок. Иногда ногтевые пластинки утолщены, деформированы, поверхность их неровная. В других случаях ногти крошатся, ломаются и отторгаются.
Гистопатология
Патогномоничным признаком псориаза является значительный акантоз с наличием удлиненных эпидермальных выростов, несколько утолщенных в их нижней части. Над вершинами сосочков дермы эпидермис иногда истончен, характерен паракератоз, а в старых очагах — гиперкератоз. Зернистый слой выражен неравномерно, под участками паракератоза — отсутствует. В прогрессирующей стадии в шиповатом слое отмечается меж- и внутриклеточный отек, экзоцитоз с образованием очаговых скоплений нейтрофильных гранулоцитов, которые, мигрируя в роговой слой или паракератотические участки, образуют микроабсцессы Мунро. В базальном и нижнем рядах шиповатого слоя часто обнаруживают митозы. Соответственно удлинению эпидермальных выростов сосочки дермы удлиненны и расширены, иногда колбообразно, отечны, сосуды в них извилистые, переполненные кровью. В подсосочковом слое отмечается периваскулярный инфильтрат из лимфоцитов и нейтрофильных гранулоцитов.
Этиология и патогенез
Псориаз
— мультифакторное заболевание. Различают
два типа псориаза. Псориаз I типа связан
с системой HLA антигенов (HLA Cw6, HLA B13, HLA B
17). Этим типом псориаза страдает 65%
больных, дебют заболевания приходится
на молодой возраст (18-25 лет). Псориаз II
типа не связан с системой HLA антигенов
и возникает в более старшем
возрасте.
Несомненно
большую роль в патогенезе псориаза
играют изменения иммунной системы,
обусловленные либо генетически, либо
приобретенные под влиянием внешних и
внутренних факторов. Провоцирующими
моментами могут являться травмы кожи,
стресс, применение некоторых медикаментов,
злоупотребление алкоголем, инфекционные
заболевания (особенно вызванные
стрептококком, вирусными болезнями) и
др.
Нарушения иммунной
системы выявляются как на клеточном,
так и гуморальном уровне и заключаются
в изменениях содержания иммуноглобулинов
основных классов, циркулирующих иммунных
комплексов, пула лимфоцитов в периферической
крови, В- и Т- популяций и субпопуляций
лимфоцитов, клеток-киллеров, фагоцитарной
активности сегментоядерных
лейкоцитов.
Считается,
что первичные изменения при псориазе
происходят как на уровне клеток
дермального слоя, так и эпидермиса.
Нарушения регуляции в клетках дермы
вызывают избыточную пролиферацию в
основном нормального
эпидермиса.
Гиперпролиферация
кератиноцитов приводит к секреции
цитокинов и эйкозаноидов, которые
обостряют кожное воспаление. В очагах
поражения эпидермиса клетки,презентирующие
антиген, продуцируют интерлейкин-1.
Вероятно, интерлейкин-1 идентичен фактору
активации Т-лимфоцитов эпидермиса
(ETAF), который продуцируется кератиноцитами
и активирует лимфоциты тимуса.
Интерлейкин-1 обусловливает хемотаксис
Т- лимфоцитов и за счет стимулирования
их миграции в эпидермис может отвечать
за инфильтрацию эпидермиса этими
клетками. 
Рис. Псориаз ладоней
Интерлейкины и интерфероны, продуцируемые Т- лимфоцитами, сами могут быть медиаторами в процессах гиперпролиферации кератиноцитов, а также медиаторами воспаления и таким образом способствуют поддержанию порочного круга, который определяет хронический характер псориаза.
Лечение
В соответствии с патогенетическими процессами терапия псориаза должна быть направлена на устранение воспаления, подавление пролиферации эпителиоцитов, нормализацию их дифференцировки. К настоящему времени разработано много различных препаратов и методов лечения псориаза. Учитывая ограниченный объем настоящей публикации, в ней приводятся наиболее эффективные из них. При назначении лечения больным псориазом необходимо учитывать распространенность кожных поражений, стадию заболевания, возраст, пол, наличие сопутствующих заболеваний и противопоказаний к тому или иному методу лечения или лекарственному препарату. Терапия псориаза должна быть комплексной и сочетать применение как препаратов для местной (наружной), так и системной терапии. Наружная терапия. Применение местных препаратов уменьшает воспалительные явления, шелушение и инфильтрацию кожи. К таким препаратам относятся мази и кремы, содержащие салициловую кислоту (2%), серу (2-10%), мочевину (10%), дитранол (0,25-3%), а также глюкокортикоидные кремы, мази и лосьоны (растворы). Лосьоны обычно применяют при лечении поражений волосистой части головы. В прогрессирующую стадию заболевания обычно назначают салициловую мазь или противовоспалительные гормональные мази. Начинают с наиболее легких — гидрокортизоновой, преднизолоновой. При повторных обострениях, выраженном воспалении необходимо применять более сильные — фторированные препараты (целестодерм, синалар, випсогал, белосалик и другие). Так, например, при применении мази «Белосалик», содержащей дипропионат b-метазона и салициловую кислоту, у 60-70% больных отмечается полный регресс высыпаний в течение 14 дней. При назначении лосьона в течение 21-28 дней наблюдается выраженный клинический эффект у более чем 80% больных. В последние годы стали применяться негалогенизированные глюкокортикоидные мази (адвантан, элоком). Из состава негалогенизированных мазей изъяты компоненты, содержащие фтор и хлор, что значительно уменьшило риск возникновения местных и системных побочных проявлений. Их можно применять в пожилом и в раннем детском возрасте. Выраженный противопсориатический эффект оказывают кремы и мази, содержащие дитранол (псоракс, цигнолин, цигнодерм). Дитранол обладает противопролиферативным и противовоспалительным действием. Препарат назначают в возрастающих концентрациях по двум методикам: кратковременной (нанесение на высыпания на 20-30 мин) или длительной (нанесение 1 раз в день). Продолжительность распространенных форм заболевания составляет от 2 до 8 нед. Значительное улучшение и клиническое выздоровление в результате терапии дитранолом отмечено в 70% случаев. К возможным побочным действиям препарата следует отнести развитие местного отека, зуда, эритемы. В последнее время появилось средство, действие которого основано на непосредственном влиянии на патогенетические звенья псориаза. Это — мазь псоркутан. В основе его химической структуры лежит кальципотриол — синтетический аналог наиболее активного метаболита витамина Д3. Взаимодействуя с рецепторами кератиноцитов, он подавляет их чрезмерное деление, нормализует процессы морфологической дифференциации, обладает противовоспалительными и иммунокорригирующими свойствами. Эти свойства псоркутана определяют хорошие результаты лечения. К настоящему моменту уже накоплен большой клинический опыт по применению псоркутана. По данным Центра борьбы с псориазом, в котором проведено лечение псоркутаном более 200 пациентов, эффект, как правило, отмечается уже на 7-10-й день от начала терапии: исчезает шелушение, высыпания бледнеют, сглаживаются и уплощаются. К концу 8-й недели наблюдается полное исчезновение высыпаний или значительное улучшение состояния кожи у подавляющего большинства больных. Важно, что псоркутан не вызывает в отличие от глюкокортикоидных препаратов атрофии кожи и дает стойкий эффект после применения. Ремиссия заболевания составляет иногда более года. Хорошо сочетать лечение псоркутаном с ультрафиолетовым облучением (ПУВА или СФТ). Выраженный клинический эффект в виде регресса высыпаний при монотерапии псоркутаном составляет 43%, при комбинации с селективной фототерапией — 86% и ПУВА — 91%. При длительном течении заболевания, при часто и постоянно возникающих обострениях псориаза имеет смысл периодически менять мази или чередовать их, так как кожа привыкает к медикаментам и долго применявшаяся мазь оказывает меньший эффект.
Системная терапия
Ароматические ретиноиды. Ароматические ретиноиды, применяющиеся уже около 20 лет в дерматологической практике для лечения ряда кожных болезней, заняли ведущее место в терапии больных псориазом. Механизм действия ароматических ретиноидов при псориазе заключается в торможении пролиферации клеток эпителия, нормализации процессов ороговения и стабилизации мембранных структур клеток, включая липосомы. Разработки последних лет привели к внедрению нового ароматического синтетического аналога ретиноевой кислоты — ацетритина. В отличие от своего предшественника — этретината он имеет ряд существенных преимуществ: не кумулируется в организме и период его полувыведения равен 50 ч (против 100 дней). Это позволяет избежать или быстро ликвидировать ряд побочных явлений, возникающих при лечении ароматическими ретиноидами. Ацетритин является действующим веществом препарата, который носит название неотигазон. Неотигазон применяют в дозировке 20-25 мг в день. В случае необходимости дозировка препарата может быть увеличена до 50-75 мг в день. Курс лечения длится 6-8 нед. Лечение неотигазоном оказывает выраженный терапевтический эффект при лечении псориаза волосистой части головы, псориатического артрита и при псориатическом поражении ногтевых пластинок. Многолетний опыт использования ароматических ретиноидов в Центре борьбы с псориазом более чем у 3000 больных показал, что наиболее эффективным является комбинированное применение ретиноидов с ультрафиолетовым облучением (ПУВА или СФТ) и местными противопсориатическими препаратами, воздействующими на пролиферативные процессы в коже. Для сравнения можно привести следующие цифры. Монотерапия ароматическими ретиноидами приводит к клиническому излечению у 12% больных, к значительному улучшению — у 41% и улучшению — у 47% больных. Комбинированная терапия в 84% случаев дает клиническое излечение, в 12% — значительное улучшение и в 4% — улучшение. В тех случаях, когда имеются противопоказания для применения ультрафиолетового облучения, выраженный клинический эффект (67%) дает сочетание ретиноидов с псоркутаном. Циклоспорин А представляет собой циклический полипептид, обладающий иммуносупрессивным эффектом. Действие циклоспорина обусловлено подавлением секреции интерлейкинов и других лимфокинов активированными Т-лимфоцитами, что приводит к снижению активности Т-лимфоцитов как в дермальном слое, так и в эпидермисе больных псориазом и косвенно воздействует на состояние сосудов, гиперпролиферацию эпидермиса, а также на активность клеток воспаления. Наряду с этим циклоспорин подавляет рост кератиноцитов. Этот эффект может быть обусловлен подавлением фактора роста кератиноцитов из моноядерных лейкоцитов в сочетании с прямым действием на рост кератиноцитов. Циклоспорин показан больным с тяжелыми формами псориаза, когда обычная терапия неэффективна или имеются противопоказания к другим методам лечения. Препарат назначают из расчета 1,25 — 2,5 мг на 1 кг массы тела в день. В случае необходимости доза может быть увеличена до 5 мг на 1 кг массы тела в день. Длительность лечения составляет 4-8 нед. Метотрексат. Является антагонистом фолиевой кислоты, цитостатиком. В связи с антифолиевым эффектом препарат подавляет синтез ДНК и размножение клеток и в меньшей степени синтез РНК и белка. Наиболее чувствительны к препарату клетки с активной пролиферацией, в частности клетки эпителия кожи. Назначают метотрексат в особо тяжелых случаях рефрактерного псориаза (артропатическом, пустулезном псориазе, эритродермии). Методики лечения метотрексатом различны. С учетом данных о фармакокинетике препарата, клеточной пролиферации при псориазе наиболее целесообразно его назначение в три приема внутрь по 2,5-5 мг с 12-часовым интервалом каждую неделю или однократно в дозах 7,5-25 мг внутрь или 7,5-30 мг внутримышечно или внутривенно 1 раз в неделю. Лечение рекомендуется начинать с небольшой дозы (5-10 мг 1 раз в неделю), постепенно повышая ее до эффективной терапевтической при хорошей переносимости и нормальных показателях лабораторных исследований. Курс продолжают около 4 нед. Нестероидные противовоспалительные препараты. При артропатическом псориазе, а также с целью уменьшения выраженности воспаления при экссудативном псориазе и эритродермии назначают нестероидные противовоспалительные препараты: индометацин, диклофенак (по 0,025-0,05 г 3 раза в день), напроксен (0,25-0,75 г 2 раза в сутки). Суточные дозы и продолжительность лечения зависят от выраженности воспалительных изменений, интенсивности болей в суставах, переносимости препаратов. Длительность лечения составляет обычно 4-6 нед. Фотохимиотерапия (ПУВА). Сочетанное применение длинноволновых ультрафиолетовых лучей (УФ-А) с длиной волны 360-365 нм и фотосенсибилизатора (8-метоксипсорален). При фотохимиотерапии основное значение придается взаимодействию активированного длинноволновыми ультрафиолетовыми лучами фотосенсибилизатора с ДНК, с образованием моно- или бифункциональных связей, приводящих к торможению клеточной пролиферации за счет подавления синтеза нуклеиновых кислот и белка. Действие фотохимиотерапии также может быть связано с иммуномодулирующим эффектом с нормализацией клеточного звена иммунитета, непосредственным воздействием на иммунокомпетентные клетки в коже, влиянием на биосинтез и метаболизм простогландинов. Фотохимиотерапию проводят с начальной дозы УФ-А, равной 0,25-0,5 Дж/см2 по методике 4-разового облучения в неделю с постепенным увеличением дозы УФ-А на 0,25-0,5 Дж/см2. Курс лечения обычно состоит из 20-30 процедур. Селективная фототерапия (СФТ). При селективной фототерапии применяются средневолновые ультрафиолетовые лучи (УФ-Б) на длине волны 315-320 нм. Лечение начинается с дозировки УФ-Б лучей, равной 0,05-0,1 Дж/см2 по методике 4-6 разовых облучений в неделю с постепенным наращиванием дозы УФ-Б на 0,1 Дж/см2 на каждую последующую процедуру. Курс лечения включает обычно 25-30 процедур. Климатотерапия. Хорошие результаты дает климатотерапия (санаторно-курортное лечение) на Черноморском побережье или на Мертвом море в Израиле. Лечебные факторы Мертвого моря включают УФ-излучение, температуру воздуха, влажность, атмосферное давление и состав солей в воде Мертвого моря. Мертвое море расположено на 395 м ниже уровня Мирового океана, и эти дополнительные слои атмосферы, а также испарения с поверхности воды фильтруют и задерживают вредные лучи солнца, создают идеальное соотношение длинноволновых (УФА 315 — 390 нм) и средневолновых (УФБ 300 — 315 нм) УФ-лучей. Средняя относительная влажность воздуха низкая, а температура воздуха высокая, количество солнечных дней в году достигает 330. В районе Мертвого моря отмечается самое высокое (800 мм рт. ст.) на Земле барометрическое давление. Содержание кислорода в воздухе на 6-8% молекул на 1 м выше, чем на уровне Средиземного моря. Вода Мертвого моря содержит большое количество минералов и солей. Концентрация солей составляет приблизительно 300 г соли на 1 л воды, тогда как в Средиземном море — приблизительно 35 г соли на 1 л воды. Лечение на побережье Мертвого моря включает солнечные ванны, начиная с 5 — 15 мин 2 раза в день с постоянным повышением солнечной экспозиции на 10 мин максимально до 6-8 ч ежедневно, в комбинации с морскими ваннами продолжительностью от 10 до 60 мин 2 — 3 раза в день. В зависимости от состояния кожного покрова производят коррекцию времени пребывания на солнце и в морской воде. В качестве наружной терапии применяют натуральные масла (авокадо, оливковое), индифферентные кремы и увлажнители, шампуни, содержащие минералы Мертвого моря, и деготь. Иногда, в первые дни лечения, используют мази, содержащие серу, салициловую кислоту и деготь. Рекомендуемая длительность пребывания на Мертвом море — 28 дней. Как показали наши наблюдения, при завершении курса лечения полное очищение кожных покровов отмечалось у 68% больных, значительное улучшение — у 22%, улучшение — у 10% больных. Ни у кого из пациентов не наступало ухудшения. Аэрогелиоталассотерапия на Черноморском побережье, по данным Л.Т. Шецирули и соавт. (1983), показала следующие результаты: после 21-30-дневного курса у 23,3% больных отмечена ремиссия заболевания, у 40,2% — значительное улучшение и у 36,3% — улучшение. Приведенные результаты и сравнительные данные свидетельствуют о высокой эффективности климатотерапии на Мертвом море.
Литература:
1.В.В. Владимиров. Диагностика и лечение кожных болезней. Москва. 1995. 2. С.И. Довжанский, С.Р. Утц. Псориаз. Саратов. 1992. 3. Кожные и венерические болезни. Под ред. Ю.К. Скрипкина. Москва. Медицина. том 2, 1995. 4. Л.В. Меньшикова. Эффективность лечения больных псориазом на Мертвом море (Израиль). В сб. Новое в диагностике и лечении заболеваний, передающихся половым путем и болезней кожи. Москва, 1997;73-4. 5. Roenigk H., Maibach Н. Psoriasis. 2nd ed. 1990. 6. Weinstein G., Gottliеb A. Therapy of Moderate-to-Severe Psoriasis. 1993.
ЖурналĊƕЗдоровье и успех №ĢƥĊĜĚěĜгодĘĊ
ПСОРИАЗ
М.ВКачук
Псориаз или чешуйчатый лишай это хроническое рецидивирующее заболеваниеĖĊкотороеĊ
поражает кожуĖĊслизистые оболочкиĊĖĊпридатки кожиĊĒногтиēĊи суставыĘĊПсориазĊƀĊодно изĊ
самых распространенных заболеваний кожиĥĊ регистрируется во всех широтах земногоĊ
шараĖĊ среди разных национальностей и расĘĊ Его распространенность достигаетĊĝďĘĊ
Удельный вес в общей патологии кожи равенĊĢďĘĊВпервые заболевание может возникнутьĊ
в любом возрастеĖĊ встречаются случаи у детей грудного возраста и даже в периодĊ
новорожденностиĖĊ но наиболее часто возникает псориаз в период полового созреванияĘĊ
УстановленоĖĊ что провоцирующее влияние на развитие данного заболевания оказываютĊ
нервно-психические факторыĘĊ Психическая травмаĖĊ умственное переутомление могутĊ
вызвать либо возникновение псориазаĖĊ либо его обострениеĘĊ Возникает заболевание уĊ
детей после смерти родителейĖĊ у родителейĊĖĊ перенесших гибель ребенкаĖĊ у студентовĊ
после сдачи экзаменовĖĊу лицĖĊпереживших катастрофу или тяжелую авариюĘĊО влиянииĊ
нервной системы на патогенез псориаза свидетельствует тот фактĖĊ что его высыпанияĊ
располагаются по ходу нервных стволовĖĊ локализуются симметричноĘĊ При данномĊ
заболевании симптомы невротического состояния выявляются уĊğěďĊ мужчин и уĊġĚďĊ
женщинĘĊУ последних фактор страха выражен сильнееĘĊВ основе наследственной теорииĊ
псориаза лежит его семейный характерĖĊ поскольку регистрируются случаи заболеванияĊ
среди членов одной семьиĊĒболееĊĞĚďēĘОтносительно часто псориазом болеют близкиеĊ
родственники со стороны отцаĖĊ режеĊƀĊ со стороны материĘĊВозможность заболевания уĊ
детей при наличии псориаза у одного из родителей составляет не болееĊ ĜğďĖ Ċа у обоихĊ
родителейĊƀĊġğďĘОднако пока нет единого мнения относительно типа наследованияĊ
псориазаĘĊ Одни считаютĖĊ что он передается мкльтифакториальным путемĖĊ другиеĊƀĊ
аутосомно-доминантным с неполной пенетрантностьюĘĊ Согласно мультифакториальнойĊ
теории наследованияĖĊ в возникновении заболевания имеют значение и генетическиеĖĊ иĊ
средовые факторыĖĊ т.еĘĊ по наследству передается не болезньĖĊ а предрасположенность кĊ
нейĖĊ которая может проявиться в виде манифестного псориаза под воздействиемĊ
экзогенных или эндогенных факторовĘĊ Причем на долю наследственнойĊ
предрасположенности отводитсяĊġğďĖĊ а средового фактораĊĜğďĘĊ В ряде случаевĊ
наследственная предрасположенность не реализуетсяĖĊ но передается следующемуĊ
поколениюĘĊ
В динамике развития псориатического процесса выделяют три периодаĤĊ латентныйĥĊ
период проявления клинических признаковĥĊремиссии и рецидиваĘĊВ течении заболеванияĊ
выделяют прогрессирующую стадиюĊĒкогда появляются все новыеĊĊи новые высыпанияēĖĊ
стационарную стадиюĊĒĊ прекращение высыпанийēĊ и стадию разрешенияĊĒĊ наступаетĊ
обратное развитие высыпаний иĊĊ возможно их полное исчезновениеēĘĊ Для псориазаĊ
характерна сезонностьĤĊв холодное время года процесс рецидивируетĊĒĊна зимнюю формуĊ
приходится доĊ ĝĚėĞĚďēĖ Ċлетом же под действием солнечных лучей и особенно морскихĊ
купаний процесс регрессируетĘĊ Возможна летняя форма заболеванияĖĊ когда солнечныеĊ
лучи провоцируют обострениеĖĊ эта форма более тяжело протекаетĊĊ по сравнению сĊ
предыдущейĖĊ но она значительно реже регистрируетсяĒĊ доĊĢėģďēĘĊ Смешанная формаĊƀĊ
когда сезонность не играет ролиĘĊВозможноĊĖĊчто заболевание начинается с зимней формыĖĊ
а с течением времени процесс утяжеляется и уже летние месяцы не приводят к ремиссииĘĊ
Течение псориаза многолико и разнообразноĊƀĊ кто-то всю жизнь живет с однойĊ
«дежурнойƥ Ċбляшкой в области коленного или локтевого суставаĊĘĊа у кого-тоĊ Ċ тяжелоеĊ
течение с поражением всего кожного покрова и суставовĘĊĊ Возможно возникновениеĊ
распространенной формы псориаза после перенесенной ангины и санирование очагаĊ
инфекции приводит к излечению заболеванияĘĊĊ Есть легкие формыĊĒĊ ограниченныеēĖĊ
studfiles.net
Этиология псориаза и патогенез болезни
Как и почему возникает псориаз? Этот вопрос интересует и самих пациентов, и их окружение. Псориаз – это инфекция, грибок, герпес или лишай? Много мнений существует на этот счет, еще больше – неоправданных слухов и домыслов. Единого мнения нет даже среди медицинских специалистов. Медицинское сообщество выдвигает несколько рабочих гипотез на тему происхождения этого недуга.
Теории возникновения болезни
 Этиология и патогенез псориаза являются предметом изучения дерматологии уже более 200 лет. Установление точных причин заболевания позволит в будущем найти способ лечения, позволяющий избавиться от псориаза навсегда.
Этиология и патогенез псориаза являются предметом изучения дерматологии уже более 200 лет. Установление точных причин заболевания позволит в будущем найти способ лечения, позволяющий избавиться от псориаза навсегда.
Наследственность
Широкая распространенность патологии в кругу семьи натолкнула ученых на мысль о наследственном факторе, После всех клинических тестов, генетическая природа заболевания была признана доказанным фактом. Более 60% пациентов с псориазом имеют хотя бы одного родственника с этой же патологией. В основе изменений, характерных для заболевания, лежат 9 локусов наследственной информации в ДНК. При этом отклонения в процессах жизнедеятельности наблюдаются даже у здоровых родственников пациентов, имеющих псориаз. Развернутая клиника появляется только под воздействием триггеров.
Интересно! По данным статистического исследования 12% населения Земли имеют генетически обусловленную предрасположенность к псориазу, однако само заболевание развивается лишь у 8%.
Бактерии, вирусы, грибы
Многие научные и клинические исследования ставили своей целью выделение возбудителя псориаза. Более 75% пациентов поступают на первичное обследование после лечения бактериального заражения кожи, простудных заболеваний органов дыхательной системы и других инфекций. Однако доказать существование инфекционного агента, вызывающего псориаз, до сих пор не удалось.
Согласно данным ВОЗ микроорганизмы бактериальной и грибковой природы, вирусы действительно влияют на развитие псориаза, но самостоятельно вызвать патологию не могут. Если инфекции не принимают участия в этиологии, может быть, они способствуют патогенезу? Данные говорят о следующих фактах:
- Инфекционные заболевания сказываются на деятельности сердечнососудистой системы. Около 10% псориатиков с инфицированием кожи погибают от сердечной недостаточности в возрасте до 70 лет.
- В случаях, когда воспалительный процесс поражает непосредственно кожный покров, ухудшается местное кровообращение. Такое осложнение получает 80% пациентов в первые 10 лет болезни.
При инфицировании питательные вещества поступают в эпидермис недостаточном количестве, а токсины накапливаются. В результате кожа уплотняется, верхние слои кожи ороговевают, появляется шелушение, псориаз протекает гораздо тяжелее.
Нейрогенное происхождение болезни
 Морфофункциональные изменения центральной нервной системы связывают с манифестом псориаза. В анамнезе пациентов отмечают ушибы и сотрясения головного мозга, контузии, ожоги. Подтверждает теорию также эффективность применения медикаментозных средств по курации пациентов с проблемами ЦНС в рамках терапии псориаза.
Морфофункциональные изменения центральной нервной системы связывают с манифестом псориаза. В анамнезе пациентов отмечают ушибы и сотрясения головного мозга, контузии, ожоги. Подтверждает теорию также эффективность применения медикаментозных средств по курации пациентов с проблемами ЦНС в рамках терапии псориаза.
Исследования подтверждают, что травма в ряде случаев является провокатором заболевания, но самостоятельно быть причиной патологии не может. Эффективность нейролептиков и ноотропов объясняться вторичным поражением ЦНС, ведь псориаз сам по себе запускает изменения в нервной регуляции.
Гуморальная теория
Возникновение этой теории связано с развитием заболевания у женщин, а именно с манифестом или рецидивом патологии в период менструаций. Беременность и период лактации также часто являются отправным моментом в развитии патологии. У мужчин дифункция желез эндокринной системы ассоциируется с возникновением первых симптомов псориаза, однако эта взаимосвязь не так очевидна.
Патологические процессы в организме псориатика действительно приводят к нарушениям деятельности эндокринной системы. Лечение этих изменений приносит облегчение пациентам, но это не доказывает гуморальную природу заболевания.
Теория обмена веществ
 Клинические исследования подтверждают, что определенные гены сказываются на уровне обменных процессов. Даже у здоровых людей из группы риска наблюдается смещение белково-энергетического равновесия: увеличивается концентрация жиров, повышается уровень холестерина. Содержание витаминов в организме пациентов с псориазом также далеко от нормы. Ухудшение состояния на фоне различных причин выводят обменные нарушения на первый план, приводя к формированию болезни.
Клинические исследования подтверждают, что определенные гены сказываются на уровне обменных процессов. Даже у здоровых людей из группы риска наблюдается смещение белково-энергетического равновесия: увеличивается концентрация жиров, повышается уровень холестерина. Содержание витаминов в организме пациентов с псориазом также далеко от нормы. Ухудшение состояния на фоне различных причин выводят обменные нарушения на первый план, приводя к формированию болезни.
Воздействие среды
Хотя до сих пор не ясны этиология и патогенез, псориаз провоцируют ряд факторов. Эти факторы не являются причиной самого заболевания, их роль заключается только в запуске уже запрограммированных генетических отклонений.
Психоэмоциональный стресс
Главный триггер для псориаза – это хроническое перенапряжение нервной системы и психики. Образ жизни современного общества всегда ассоциируется со стрессом. Постоянная занятость на работе, отсутствие отдыха, напряженная социально-политическая обстановка оказывают негативное воздействие на нервную систему человека, от чего страдают процессы нейроклеточной регуляции. В конечном счете, нервное истощение приводит к нарушению обменных процессов, на коже это проявляется формированием псориатических элементов.
Интересно! Снижение уровня стрессов и релаксация организма входят в базовую программу лечения пациентов с псориазом!
Травмы кожи
Даже незначительные порезы и укусы насекомых могут спровоцировать болезнь у лица с наследственной предрасположенностью. Механические травмы, ожоги и другие повреждения приводят к нарушению дифференцировки тканей. Людям со склонностью к псориазу не стоит делать тату и пирсинг – это лишний риск для здоровья.
Фокальные инфекции
Хроническое инфекционное воспаление является причиной накопления в крови токсинов. Наиболее часто псориатики имеют хронические очаги воспаления в ЛОР-органах (отиты, синуситы, тонзиллиты), зубах (кариес, пульпит), а также органах респираторной системы (хронический бронхит, фарингит). При отсутствии выраженной клиники в 90% случаев эти заболевания остаются без должного лечения, как следствие возникает снижение иммунных реакций. В сочетании с агентами инфекционной природы это приводит к воспалительным болезням кожи.
Алкогольная интоксикация
Спиртсодержащие напитки негативно воздействуют на весь организм. Изменения происходят в кровеносных сосудах, печени, почках – накопление токсинов в крови неизбежно. Снижение секреции гормонов, деструктивные изменения органов центральной нервной системы сказываются на уровне обменных процессов. Алкогольная зависимость приводит к резкому ухудшению состояния, а лечение псориаза на фоне алкогольной зависимости не приносит желаемого результата.
Обратите внимание! Псориаз вызывает психо-эмоциональный дискомфорт у всех пациентов. На фоне депрессии многие люди обращаются к спиртному, развивается алкоголизм.
Алкоголизация вносит специфические черты в патогенез псориаза, смерть обычно наступает от печеночной недостаточности. Лечение псориатиков-алкоголиков проводят дерматолог, нарколог и психотерапевт.
Курение
Табачные изделия оказывают на организм тот же эффект, что и алкоголь. Системные изменения нарушают процессы катаболизма и анаболизма. Деструктиция эпителия, сужение мелких кровеносных сосудов приводят к нарушению микроциркулляции, ткани страдают от гипоксии.
Важно! Пациентам с псориазом следует отказаться от табакокурения! Никотиновая зависимость значительно снижает эффективность лечения.
Время года
Как ни странно, этот фактор также оказывает влияние на течение заболевания. Пациенты с летней формой псориаза имеют чувствительную к воздействию ультрафиолету кожу, поэтому солнечное лето всегда связано с рецидивами. Зимний тип псориаза, напротив, обостряется при воздействии холода и переохлаждении. Лечение пациентов с такими особенностями кожи обязательно включает рекомендации по климатотерапии.
Аллергическое происхождение
 Пациенты с псориазом всегда избегают воздействия аллергических факторов – косметические средства с отдушками, продукты питания, предметы быта способны вызвать очередной рецидив патологии, причем нередко без проявления аллергии. Повышенное содержание иммуноглобулина Е также говорит в пользу теории.
Пациенты с псориазом всегда избегают воздействия аллергических факторов – косметические средства с отдушками, продукты питания, предметы быта способны вызвать очередной рецидив патологии, причем нередко без проявления аллергии. Повышенное содержание иммуноглобулина Е также говорит в пользу теории.
Псориаз – это многофакториальное заболевание с неясной этиологией. Многие научные исследования не позволили точно установить причину манифеста болезни, ясно одно – наследственная предрасположенность является главным условием развития патологии. Исключение факторов среды является главным компонентом лечения.
psoriaze.ru
Псориаз: этиология и патогенез

Для успешного лечения многих заболеваний и изобретения новых способов терапии медикам и ученым необходимо собрать как можно больше информации о том или ином недуге. Псориаз, этиология и патогенез которого помогают сформировать четкую картину о заболевании, представляет собой весьма распространенное кожное заболевание хронического характера. На сегодняшний день полного представления о недуге нет. Причины болезни также до конца не определены, существуют лишь предположения, которые подтверждены в той или иной мере на практике.
Проявляется чаще всего псориаз на теле в области кожных складок, на коленях, локтях, стопах, ладонях, в паху, на волосистой части головы. Далее в статье выясним патогенез псориаза и его этиологию.
Основные признаки болезни
Существует множество видов псориаза. Все они различаются по своим проявлениям, течению, формам. Однако в медицинской практике все же выделяют симптомы, характерные для всех форм заболевания. Благодаря наличию тех или иных признаков можно определить заболевание с большой точностью. Диагностировать у человека псориаз можно по наличию так называемой псориатической триады. Под данным понятием подразумеваются следующие симптомы:
Стеариновые пятна
В преимущественных количествах случаев бляшки, появляющиеся на теле пациента во время течения заболевания, укрыты чешуйками. Шелушение кожи начинается из-за отслоения клеток дермы в результате патологически быстрого деления. Между слоями кожи скапливаются воздушные пузырьки, утрачиваются межклеточные связи, результатом является сильное шелушение и зуд. Внешне картина очень напоминает стеарин. Чешуйки легко отслаиваются, при их соскабливании образовываются новые.

Терминальная пленка
При случайном или искусственном удалении чешуек под ними можно наблюдать гладкую блестящую поверхность ярко-алого цвета. Пленка очень тонкая, легко повреждается. Даже обычная царапина может повредить нежную поверхность и спровоцировать кровотечение.

Кровавая роса
При устранении или повреждении пленки на коже можно наблюдать кровотечение незначительного характера. Чаще всего это несколько капель, выступающих в области пятна и на его границах со здоровой кожей.
Этиология и патогенез псориаза отличается в зависимости от вида недуга. Далее рассмотрим формы заболевания более подробно.
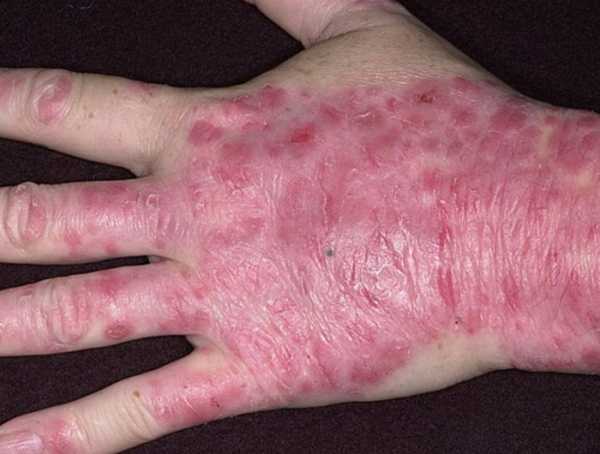
Течение вульгарного псориаза
Вульгарный, или как называют его в медицинской практике простой, относится к наиболее частым видам недуга. Диагностируется он в 80-90% случаев всех больных. К симптомам вульгарного псориаза можно отнести следующие проявления:
- Предвестником возникновения болезни может стать сухость и легкое покраснение кожных покровов человека. Отмечается некое чувство раздражительности и дискомфорта.
- Далее в определенных местах появляются розовые или красные пятна круглой или овальной формы.
- Спустя некоторое время высыпания укрываются характерными для псориаза чешуйками. Шелушение может носить умеренный или интенсивный характер. Чешуйки имеют серый, желтоватый или белый оттенок.
Высыпания при простом псориазе характеризуются симметричным появлением на теле. В ходе течения заболевания бляшки увеличиваются в количестве, разрастаются и сливаются между собой, образовывая обширные участки поражения.
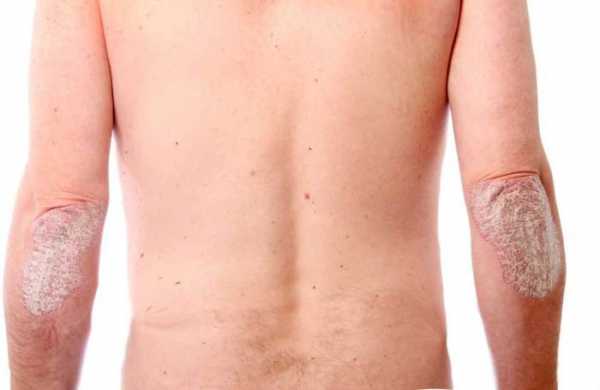
По данным статистики чаще всего первые появления бляшек и обострение недуга отмечается у пациентов с наступлением холодов, то есть осенью и зимой. Также стоит отметить волнообразный рецидивирующий характер патологии. Возникая однажды, псориаз преследует пациента на протяжении всей жизни, периодически обостряясь.
Для вульгарного псориаза характерно несколько стадий течения. К ним относят прогрессирующую, стационарную и стадию регресса. На первой стадии происходит рост новых бляшек, симптомы ярко-выражены, наблюдаются такие признаки как сильный зуд, шелушение, покраснение кожи и воспалительный процесс. Вторая стадия подразумевает замедление и остановку роста высыпаний. Симптомы притупляются, снижается зуд и воспаление. Регрессирующая стадия характеризуется очищением дермы, полным исчезновением симптомов и проявлений болезни.
Особенности псориаза волосистой части головы
Данный вид патологии возникает как самостоятельное заболевание, так и на фоне других видов недуга. Начинается псориаз волосистой части головы с появлением сильного зуда в области затылка, висков или лба. Бляшки появляются как единичного характера, так и в множественном числе. Нередко кожа в местах поражений мокнущая, сильно трескается, укрыта белыми чешуйками. Осложняется течение болезни постоянными повреждениями пятен в результате расчесывания, а также невозможностью обработать бляшки из-за наличия волос. К тому же нередко отмечается присоединение бактериальной и грибковой инфекции. Кроме медицинской проблемы заболевание очень неприятно внешне.

Псориаз сгибательных поверхностей
Нередко псориатические высыпания наблюдаются у пациентов в области коленных и локтевых составов. Также патология может возникать под мышками, в паховой области и складках кожи. Бляшки довольно болезненны. Течение болезни усугубляется частыми трениями пораженных участков и потливостью пациента. Обострение и первые появления данной формы отмечается у больных в весенне-летний период.

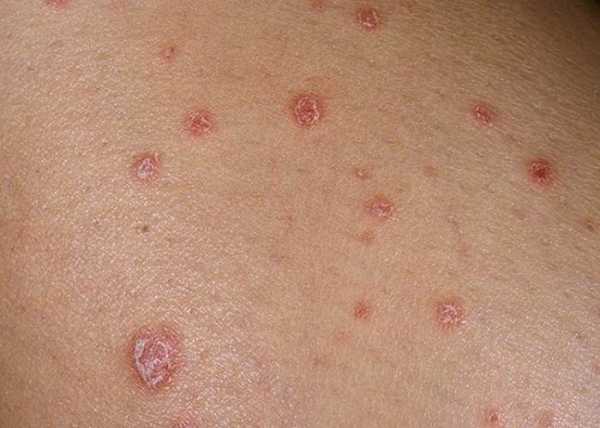
Каплевидный псориаз
Высыпания имеют форму капель. Преимущественно бляшки небольшого диаметра. Особенностью данного вида является отсутствие характерных для псориаза чешуек. При неправильном или недостаточном лечении болезнь прогрессирует и поражает довольно обширные участки кожи. Локализация бляшек отмечается на спине, ногах, области живота, груди и других участков тела.
Экссудативная форма заболевания
Одна из тяжелейших форм болезни. Диагностируется не часто, однако протекает с ярко-выраженными симптомами и общим ухудшением состояния больного. В ходе течения недуга на теле пациента появляются так называемые пустулы. Отсюда и другое название вида – пустулезный псориаз. Симптомы недуга следующие:
Статьи по теме:- образование на теле пузырьков, заполненных прозрачным содержимым;
- кожа в местах поражений горячая, болезненная:
- развивается ссыльный воспалительный процесс;
- иногда отмечается повышение температуры тела;
- больной чувствует слабость, недомогание.

Течение псориатического артрита
Псориаз способен поражать не только кожные покровы, но и суставы, связки, ногти. Псориатический артрит является видом заболевания, распространяющимся на мелкие и крупные суставы, реже на область позвоночного столба. Нередко артериит провоцирует частичную потерю двигательной функции, также известны случаи полной инвалидности и даже смерти. Симптомами являются такие признаки:
- болезненность суставов;
- отек тканей;
- присоединение воспалительного процесса;
- утрата подвижности.
Артрит в большинстве случаев развивается как осложнение одной из форм болезней на коже, хотя известны случаи и самостоятельного течения.

Особенности псориаза ногтей
Псориаз ногтей является распространенной формой, однако диагностировать болезнь довольно тяжело из-за сильной его схожести с симптомами, характерными для грибковой инфекции. К основным проявлениям данного вида относят следующие признаки:
- Появление мелких бороздок и канальцев на поверхности ногтевой пластины. Из-за внешнего сходства с наперсток, данный вид получил название в медицинской практике «синдром наперстка».
- Возникновение геморрагий. Под данным понятием подразумевается появление под ногтями синюшных или красных пятен. Также могут наблюдаться кровоизлияния.
- Трахионихия – изменение формы и структуры пластины. Ноготь тускнеет, начинает изгибаться, сильно деформируется.

Факторы, провоцирующие заболевание
Этиология псориаза до конца не выяснена. На сегодняшний день существует несколько теорий развития недуга, рассматриваемых на практике как возможные причины болезни. Ни одна из точек зрения не подтверждена научно, и официально не утверждена. Однако на практике утверждения ученых часто подтверждаются, что дает все основания предполагать их достоверность. Итак, рассмотрим каждую из теорий более подробно:
Иммунная
Представители данной теории утверждают, что главной причиной болезни является некий сбой в природной защите человека. Иммунитет под воздействием различных факторов начинает воспринимать клетки дермы в качестве агрессора. В следствие этого происходит нарушение в нормальном процессе их деления и созревания. Преимущественно такие изменения наблюдаются при получении травм кожи, например, царапины, частые трения, ссадины и другие микротравмы.

Теория наследственности
Данная теория объясняет возникновение псориаза как следствие генетической предрасположенности. По статистике более 60% всех больных, страдающих псориазом, имеют в своем роду родственников с данной патологией. Также доказано, что, если псориазом болеет один из родителей, риск возникновения у ребенка составляет около 25%, если же недуг наблюдается у обоих родителей риск повышается более чем на 70%.
Эндокринная
Подразумевает первичные возникновения недуга, а также его обострения на фоне нарушения в организме уровня гормонов. Послужить этому могут следующие состояния:
- заболевания органов эндокринной системы;
- период беременности;
- определенные фазы менструального цикла;
- прием некоторых гормональных препаратов.
По данным медицинской статистики обострения болезни наблюдаются именно при совокупности одного или нескольких из вышеперечисленных факторов.
Нейрогенное происхождение псориаза
Теория возникла недавно. Ее сторонники считают, что на развитие кожного дерматита оказывают влияние такие факторы как чрезмерное психическое напряжение, стрессы, сильные нервные потрясения, посттравматический синдром.
Подтверждают теорию лишь опросы больных, свидетельствующие о таких предшественниках болезни как стресс и чрезмерные эмоциональные переживания.
Обменная теория
В ходе выяснения этиологии и патогенеза псориаза медиками были проведены тщательные исследования состояния организма больных. В ходе проведения таких исследований были выявлены следующие факторы, характерные для большего количества всех больных:
- Незначительное понижение температуры тела, характеризующееся для замедленного обмена веществ.
- Повышение в организме уровня холестерина.
- Нарушение витаминного баланса. Недостаток витаминов группы В и А, на фоне переизбытка аскорбиновой кислоты.
Нарушение обменных процессов организма в той или иной мере влияет на нарушение всех жизненно важных процессов. Страдают такие органы как почки, печень, сосуда, а также пищеварительная система человека.

Какие факторы могут спровоцировать псориаз?
Поиск возможных провоцирующих факторов заболевания помог выделить несколько причин, непосредственно влияющих на развитие болезни. К ним относят:
- Нарушение психосоматического состояния. Сюда относят стрессы, волнения, переживания. Для исключения риска обострений медики рекомендуют избегать чрезмерных психических волнений.
- Очаги хронических заболеваний инфекционного характера в организме. Также причиной могут стать перенесение заболеваний, прием некоторых медикаментозных средств.
- Лекарства, способные нарушить работу иммунитета человека. Антибиотики, витамины, иммуномодуляторы.
- Травмы и повреждения дермы, регулярное попадание на кожу различных химических средств.
- Гормональные нарушения. Возникают под влиянием болезней органов эндокринной системы, а также под воздействием некоторых других причин.
- Вредные привычки. Медики тесно связывают осложнение заболевания на фоне употребления сигарет и алкоголя. Также негативно влияют на организм различные наркотические средства.
- Неправильное питание. Употребление в пищу вредных высококалорийных продуктов.

Если пациент уже страдает псориазом, исключать вышеописанные факторы крайне важно. Здоровый образ жизни, отказ от вредных привычек, соблюдение правильного питания и своевременное обращение за квалифицированной медицинской помощью – все это неизменные составляющие положительного результата лечения и стойкого затишья заболевания.
1psoriaz.net
Этиология и патогенез псориаза
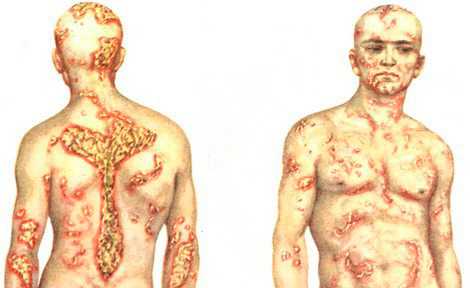
Этиология псориаза неизвестна, несмотря на множество проведенных в разных странах исследований по этому вопросу. Существующие теории можно до некоторой степени искусственно объединить в следующие: инфекционную, нервно-эндокринно-обменную и наследственную.
Старейшей теорией происхождения чешуйчатого лишая является инфекционная. Отдельные исследователи полагали, что найденные ими у пациентов с псориазом микроорганизмы являются возбудителями этого дерматоза. Lang считал псориаз за микоз, вызванный «эпидермофитоном». А. И. Поспелов опроверг находки Lang. Lennhof считал возбудителем псориаза особую спирохету. Scarpa этого не смог подтвердить. Greco и Gunsche рассматривали псориаз как генерализованный криптококкоз, Wachowiak обвинял монилии, Andrezej — актино-мицеты, Kapuscinsky, Peddersen — стрептококки, Benedek bacillus endoparasiticus и т. п. Ни один из этих «возбудителей» не выдержал контролей. Они все оказались лишь невинными «спутниками» в отдельных случаях чешуйчатого лишая.
Большее внимание в последние десятилетия уделялось вирусной гипотезе. Начало ей было положено работами Lipschutz, Kyrle, Finnerud, обнаруживавших в свежих псориатических высыпаниях ацидофильные тельца — включения, подобные тельцам Гварниери. Из отечественных дерматологов этой гипотезе отдали дань А. Ф. Ухин с сотрудниками и А. М. Кричевский с сотрудниками. А. Ф. Ухин считает, что ему удалось получить «чистую культуру псориаза» на хорионаллан-тоисе куриного зародыша. Автор сообщил, что «вирусом псориаза» он вызвал инфекцию у кроликов и морских свинок, у которых при этом развивалась грануляционная ткань с переходом в фиброзную, а паренхиматозные клетки яичек, почек, печени и других органов претерпевали дегенерацию и атрофию. В мозговой ткани развивались гранулематозные и гранулематозно-деструктивные васкулиты и тромбоваскулиты. Автор считает чешуйчатый лишай «псориатическим заболеванием». А. В. Богатырева, обнаружившая у ряда больных псориазом изменения периферических лимфатических узлов, считает, что это говорит в пользу инфекционного происхождения дерматоза. А. М. Кричевский с сотрудниками сообщили о том, что кровью больных псориазом им удалось заразить кроликов, подтверждение чего авторы видели в нахождении при этом в органах животных элементарных телец, а также в частом обнаружении антигена в крови и органах животных и антител в крови животных. Они считали, что у кроликов при этом развивается немая инфекция.Различные варианты псориатического процесса и осложнения (пустулезный псориаз, псориатическая эритродермия, артропатический псориаз и др.) объясняются токсико-аллергическим действием вируса.
Однако следует отметить, что многие авторы не смогли подтвердить вирусного происхождения псориаза. Wolfram справедливо указывает, что ни разу не было отмечено переноса псориаза, несмотря на сотни переливаний крови от больных псориазом. Можно предполагать, что так называемые элементарные тельца, которые некоторые авторы принимают за доказательство вирусной природы псориаза, представляют собой лишь своеобразные продукты клеточного распада. Результаты же экспериментов на животных, полученные этими авторами, естественно, нельзя прямо переносить на человека. Инфекция, в том числе и фокальная, по-видимому, действительно не является причиной псориаза, но нам представляется несомненной ее патогенетическая роль в некоторых случаях заболевания. Она может быть «толчком» для клинического проявления дерматоза. Это наиболее отчетливо видно в тех наблюдениях, когда возникновению псориаза или обострению уже существовавшего дерматоза предшествовал тонзиллит, ревматоидный артрит, гриппозная инфекция, скарлатина. По данным Pedersen, у 44% больных псориазом заболевание было спровоцировано инфекцией, причем в трех четвертях случаев это были стрептококки. Особенно часто они при этом гнездились в носоглотке. Известны случаи, когда псориатические высыпания разрешались после ликвидации фокальной инфекции. Вряд ли правильно рассматривать чешуйчатый лишай как вторичную кожную реакцию на токсины инфекционного агента, в частности стрептококков.Также высказываются в пользу общности возбудителя псориаза и ревматизма. А. П. Иордан, В. И. Жмурова-Обакевич и В. И. Шамшина предполагали, что псориатическая артропатия ближе всего стоит к болезни Still—Schoffar. Н. Г. Троянова считает, что псориатический артрит является одной из многочисленных форм полиэтиологического системного страдания — ревматоидного артрита. В то же время он высказывается против трактовки обменных расстройств, сопровождающих псориатический артрит, как симптомокомплекса «псориатической болезни». Seba на основании результатов тестов с различными инфекционными аллергенами не считает доказанной стрептококковую этиологию псориаза. Патогенез страдания автор видит в иммунотоксической реакции. Tirlea, Anghelescu и Bitiu описывают «псориазоподобные микробиды», протекающие в виде капельного псориаза. Baird считает псориатическую сыпь инфекционным аллергическим процессом. Lydon видит причину псориаза в местной инфекции, которая быстро уничтожается благодаря защитным механизмам организма. Доказательством этого автор считает возможность вызвать феномен Kobner. Bonnet, Calas, Florens, Zafiropulo и Coulier, обнаружив у всех 12 тестированных больных псориазом наличие сенсибилизации к плесени, защищают аллергическую природу заболевания. При этом авторы оговариваются, что в этиологии аллергических заболеваний главенствующую роль может играть не аллерген, а «почва». Нервно-эндокринно-обменная теория происхождения псориаза имеет много сторонников. Вряд ли целесообразно в настоящее время рассматривать отдельно нервную, эндокринную и обменную теории происхождения псориаза, так как все они имеют много общего и при современных знаниях о регулирующей функции центральной нервной системы разделение этих трех систем организма в данном случае нельзя считать целесообразным.
Еще А. Г. Полотебнов считал, что чешуйчатый лишай представляет собой симптом вазомоторного невроза. П. В. Никольский видел в чешуйчатом лишае секреторно-вазомоторный невроз. А. Г. Полотебнов, Leloir, Audry, Lutz, Degos, Rajka, Szodoray и ряд других авторов указывали и указывают на важную этиологическую и патогенетическую роль при псориазе нервно-психической травмы. В этом отношении обращают особое внимание исследования Szodoray, показавшие увеличение при псориазе количества ацетилхолина в концевых аппаратах кожи и исполнительных органах, что дает возможность автору видеть реальную основу псориаза в патологических нервных функциях. Чешуйчатый лишай, по Szodoray, возникает у предрасположенных к псориазу лиц в результате действия различных эндогенных и экзогенных факторов. Иными словами, автор видит в псориазе кожную реакцию Brocq, в основе которой лежат неврогенные механизмы.
Sharpy, Reiss и другие авторы рассматривают псориаз как «болезнь адаптации» в смысле Selye — как патологическую реакцию организма на перенапряжение (stress) в широком смысле этого слова, т. е. в развитии и обострениях дерматоза могут играть роль различные инфекции, травмы, эмоциональные факторы и др. Все эти моменты приводят к перенапряжению недостаточно адаптированного организма или к чрезмерной адаптации. Убедительных доказательств этой гипотезы авторы не представляют. Согласно этой гипотезе, механизм возникновения чешуйчатого лишая первично нервный, обменные же и эндокринные изменения развиваются вторично.
Работами ряда исследователей было установлено нарушение различных видов обмена веществ у больных псориазом. Так, Grtitz и Burger,а затем и ряд других авторов нашли у больных псориазом повышенное количество жиров в сыворотке крови, повышение количества холестерина и фосфатидов. Qrtitz считает псориаз липоидозом. Но с этим не все согласны. В частности, Gans отмечает, что отклонения при этом в содержании жиров не столь большие, чтобы делать заключение об аномалии жирового обмена. Ribuffo, а также Walker, Cornish и Block отвергают связь между псориазом и повышением количества жиров в сыворотке крови. Melczer и Bodzay видят в псориазе явления «болезни накопления». Они гистохимически обнаружили липиды в эндотелиальных клетках капилляров на участках псориатических папул при симптоме Kobner; в псориатических чешуйках количество липидов оказывалось почти в 2 раза большим, чем в псориатических папулах и нормальном эпидермисе. Enticknap, Ryan и Lansley нашли уровень липидов в крови больных псориазом нормальным. Tickner и Mier обнаружили повышенный уровень холестерина в крови у 20% больных псориазом. Tickner (1961) у больных с гиперхолестеринемией часто обнаруживал увеличение содержания липидов на участках псориаза. По наблюдениям, проведенным нами с Л. В. Михайловой, у большинства пациентов,страдающих псориазом, отмечается нарушение холестеринового обмена.Здесь же следует указать, что у больных чешуйчатым лишаем значительно нарушено жироотделение и потоотделение. В.С.Гарби показал, что на псориатических бляшках совершенно отсутствует жир, причем его нет и на расстоянии 1—1,5 см вокруг бляшек на клинически здоровой коже. По мере выздоровления жироотделение кожи восстанавливается. На псориатических высыпаниях и в их окружности на таком же расстоянии отсутствует потоотделение, восстанавливающееся по мере выздоровления. Работами К. Г. Патканьяна показано значительное нарушение у больных чешуйчатым лишаем в прогрессивной стадии азотистого обмена, причем автор справедливо считает,что это нарушение не первичное, а следствие распространенного кожного процесса.
Д. Т. Полотебнов и А. И. Грамматчиков установили, что. у больных псориазом отмечается пониженная общая температура, иначе говоря, замедленный обмен веществ. Bazin, а также А. И. Поспелов видели причину псориаза в накоплении в организме токсических продуктов и этим, в частности, объясняли нередко возникающие артритические явления («артритизм» французских авторов). Исследования М. Г. Мгеброва и ряда его сотрудников еще раз подтвердили наличие у ряда больных псориазом различных обменных расстройств. В прогрессирующей стадии болезни основной обмен чаще повышен, чем понижен. У больных, у которых он понижен, обычно обнаруживаются симптомы гипофункции щитовидной, половых или других эндокринных желез внутренней секреции. У 60% больных псориазом имеются нарушения общего углеводного обмена. Ряд биохимических сдвигов определяется только в случаях острого распространенного чешуйчатого лишая.
Согласно исследованиям Kuta и Neumann, изучавших гистохимические изменения при симптоме Кебнер, первичным и определяющим процессом в патогенезе псориаза является повышенная регенеративная активность клеток эпидермиса.Kamei также путем гистохимических исследований показал значительные нарушения окислительно-восстановительной активности в коже больных псориазом. Laszlo связывает развитие при чешуйчатом лишае паракератоза с изменением в коже окислительно-восстановительных процессов. Гистохимические исследования указывают на повышение активности этих процессов в псориатически измененной коже. При псориатической эритродермии в чешуйках отмечается значительное увеличение активности фосфатазы. При улучшении процесса ее активность уменьшается. Lipnik и Levy видят в псориазе результат нарушения обмена серы в коже. Gentele, Lagerholm и Lodin отметили в роговом слое эпидермиса на псориатических участках скопление сульфгидрильных групп. У здоровых, а также на клинически здоровых участках кожи у больных псориазом сульфгидрильных групп оказывалось в роговом слое меньше; они обнаруживались в мальпигиевом слое. Zahnd и Citron нашли в псориатических чешуйках сульфгидрильные соединения. Tickner (1961) также обращает внимание на преобладание в псориатических чешуйках белковых веществ, содержащих сульфгидрильную группу.
В ядрах клеток псориатического эпидермиса содержится меньшее количество дезоксирибонуклеиновой кислоты, чем в ядрах нормального эпидермиса. Steigleder и Raab обнаружили, что при паракератозе, в частности в высыпаниях при псориазе,, в цитоплазме и ядрах эпидермальных клеток содержится большое количество рибонуклеиновой кислоты. При этом, в то время как в нижних частях рогового слоя обнаруживается высокая активность рибонуклеазы и меньшая активность дезоксирибонуклеазы, под участками паракератоза активность последней уменьшена.Ученые нашли увеличенное содержание фосфолипидов в псориатическом кератине, причем во время ремиссии Jarrett и Witthar обнаруживали уменьшение их количества в кератине, что указывает на возможное использование фосфолипидов в процессе кератинизации. Следует также указать на гистохимические исследования Jarrett (1959), обнаружившие нарушение обмена магния в псориатическом эпидермисе, Магний является катализатором процесса окисления цистеина в цистин. Таким образом, при паракератотической кератинизации бывает нарушено образование цистина.Данные электрофоретических исследований не дают каких-либо указаний на специфические изменения белков при псориазе.
Lobitz и Brunsting обнаружили увеличение количества мочевой кислоты в крови многих тяжело больных псориазом. При легком же течении болезни это определялось лишь у 15% больных. В противоположность этому Tickner и Mier не смогли найти какую-либо связь между количеством у больных псориазом мочевой кислоты в крови и распространенностью и течением дерматоза. Walton, Block и Heyde не отметили увеличения количества мочевой кислоты в крови больных псориазом.
Ряд работ указывает на нарушение у больных псориазом углеводного обмена. Так, Ribuffo, Murtula, Monacelli и другие авторы находили выраженную гипергликодермию при псориазе, причем Monacelli и Ribuffo считают, что местное увеличение количества сахара в коже не происходит параллельно увеличению количества сахара в крови.
По Montilli и Pisani, инкубационный период феномена Кебнер тем короче, чем более выражена у больного гликодермия. В то же время Beck не смог обнаружить у больных псориазом гипергликемию.
Связь возникновения чешуйчатого лишая с эндокринными расстройствами имеет мало доказательств. Обычно сторонники связи псориаза с нарушениями со стороны желез внутренней секреции в качестве доказательства приводят благоприятные результаты лечения! отдельных больных эндокринными препаратами (тиреоидином, препаратами зобной железы, половых желез и др.) или облучениями диатермией области зобной железы. Но это еще не говорит о причинной связи псориаза даже в случаях с эндокринопатиями. Хорошо известны и другие факты, говорящие в пользу патогенетической связи некоторых случаев псориаза с функцией желез внутренней секреции. Нередко во время беременности полностью или почти полностью исчезают псориатические высыпания.Nardelli отметил исчезновение высыпаний чешуйчатого лишая во время беременности у 45% женщин» страдавших псориазом, а у 17% во время беременности наступила ухудшение кожного процесса, рецидив его или генерализация вплоть до развития эритродермии. У 7 женщин, из которых каждая имела 6 беременностей, во время каждой из них, начиная с IV месяца, наступало улучшение или клиническое излечение псориаза. В то же время Nardelli указывает, что благоприятное течение чешуйчатого лишая при беременности наблюдается только при общем хорошем состоянии беременных. Третьей теорией происхождения псориаза является наследственная. Вопросу о роли наследственности в возникновении чешуйчатого лишая посвящено много исследований, основывающихся главным образом на часто встречающейся семейности данного дерматоза. По мнению Pfaendler, проводившего исследования у близнецов, генетические влияния преобладают в возникновении псориаза. Резюмируя современное состояние вопроса об этиологии и патогенезе псориаза, нужно отметить, что приведенные выше результаты исследований обменных процессов у больных этим заболеванием, естественно, еще не говорят об их причинном значении. По всей вероятности, расстройства обменно-эндокринных процессов представляют собой вторичное изменение, обусловленное длительным страданием кожного покрова. Об этом, в частности, свидетельствуют приводившиеся выше результаты Lobitz и Brunsting в отношении содержания в крови больных разными по тяжести формами псориаза мочевой кислоты. Wolfram полагает, что первичную роль при псориазе играют нарушения в системе промежуточный мозг — передняя доля гипофиза — кора надпочечников, но вместе с тем указывает, что все же одного этого недостаточно для возникновения псориаза, нужно еще наличие особого свойства кожи. Доминанту заболевания он видит в наследственной аномалии кожи и этой системы, почему, между прочим, высказывается о том, что проблема псориаза выходит далеко за пределы компенсации дерматолога, представляя крайне важный объект изучения для эндокринологов и неврологов. Поэтому лечение псориаза должно быть всесторонним ( с участием смежных специалистов) и комплексным.
Вовлечение в ряде случаев псориаза в болезненный процесс суставов заставляет предполагать возможность развития чешуйчатого лишая как системного заболевания. Сторонники вирусного происхождения псориаза (А. Ф. Ухин, А. М. Кричевский, А. В. Богатырева и А. А. Головина и др.) рассматривают чешуйчатый лишай как полисистемное заболевание, «псориатическую болезнь». Действительно, в части случаев псориаз является системным заболеванием, и отношения здесь, видимо такие же, как и при некоторых других системных страданиях — красной волчанке, склеродермии, когда наряду с «чисто» кожными формами встречаются (гораздо реже) формы системные (острая красная волчанка, диффузная склеродермия). А. В. Богатырева и А. А. Головина описали случай экссудативно-артропатического псориаза в сочетании с висцеральными, эндокринными и нервными нарушениями, причем первично в этом случае возникла артропатия, а кожные явления присоединились лишь через 2 месяца. Вместе с тем имеется и существенное различие между системным псориазом и системной красной волчанкой и диффузной склеродермией, состоящее в том, что системный чешуйчатый лишай часто протекает вполне доброкачественно. Хорошо известны случаи артропатического псориаза, существующего десятилетиями при общем удовлетворительном состоянии и при ничтожных кожных явлениях. Также еще никому не удавалось наблюдать каких-либо специфических изменений внутренних органов у больных псориазом. Экспериментальный «псориаз» у животных ( А. Ф. Ухин с сотрудниками), а также приведенное выше наблюдение А. В. Богатыревой и А. А. Головиной не могут быть безоговорочно приняты как свидетельство возможности специфического псориатического поражения внутренних органов и нервной системы. Лимфатические узлы иногда могут вовлекаться в процесс при обширных псориатических поражениях. Увеличение лимфатических узлов может быть при этом расценено, подобно липомеланотическому ретикулозу Woringer—Pautrier, как вторичное, «симпатическое» их поражение.
Таким образом, псориаз представляет собой хроническое страдание кожи неизвестной пока этиологии. Л, А. Соболев отметил, что в тяжелое время голодания больные чешуйчатым лишаем часто выздоравливают. Другие авторы этого не подтверждают.
М. М. Кузнец, весьма тщательно разработавший материал о псориазе в военное время у военнослужащих, указывал, что «псориаз военного времени» имеет некоторые характерные особенности, зависящие от влияний физического и нервно-психического травматизма и всего комплекса факторов военной обстановки. Первые проявления псориаза, рецидивы и обострения его наблюдались после ранений, контузий, участия в боях, нервно-психических потрясений, простуды и др. Часто процесс локализовался на открытых участках кожи, нижних конечностях, ладонях и подошвах и слизистой оболочке полости рта. Военными условиями автор объяснял также частое сочетание псориаза с пиодермией. Нужно отметить, что мы нередко слышали от лиц, страдавших псориазом, что уже вскоре после начала войны имевшиеся у них псориатические высыпания исчезли. Надо думать, это не всегда состояло в прямой связи с ухудшением питания. Ведущую роль скорее всего играла перестройка нервной системы, которая в одних случаях вела к исчезновению псориаза, а в других действовала совершенно противоположно. Ведь то же самое мы неоднократна могли наблюдать во время войны и в отношении некоторых других частых дерматозов, например экземы и нейродермита.
www.dvenerolog.ru
