Какие существуют виды наркозов при операции и способы их введения
Каждый человек, который собирается ложиться на операционный стол, неоднократно задумывался о том, какие виды анестезии существуют и какой лучше выбрать для себя. В современной анестезиологии существует очень много способов обезболивания. Каждый из них имеет свои отрицательные и положительные стороны, показания и противопоказания. Любая операция, которая проводится под анестезией, является риском для пациента и врача. Именно поэтому к выбору наркоза стоит подойти со всей ответственностью.
Наркозом называют введение организма человека в такое состояние, когда отключается сознание, расслабляются все группы мышц, снижаются рефлексы, и отключается чувствительность к боли.
Виды наркоза
В современной медицине анестезия разделяется на виды. Классификация зависит от того, каким методом вводится наркотическое анальгезирующее вещество. Существуют следующие виды:
- Комбинированный наркоз.
- Неингаляционное общее обезболивающее.
- Ингаляционная общая анестезия.
- Местное обезболивание.
Разновидности местной анестезии
Выделяет такие виды местной анестезии, как:
- Внутривенная под жгутом.
- Внутрикостная.
- Каудальная.
- Спинальная.
- Эпидуральная.
- Плексусная.
- Проводниковая.
- Инфильтрационная.
- Терминальная.
Способы введения обезболивания
Местным обезболиванием является обратимая временная ликвидация чувствительности нервных окончаний в нужной части тела человека к болевым раздражителям. У этого наркоза существует множество плюсов:
- Меньше противопоказаний, чем у иных методов обезболивания.
- Возможность амбулаторно проводить операцию.
- По окончании действия препарата почти нет негативных последствий.
- В наблюдении за пациентом нет необходимости.
- Отсутствует подготовка к обезболиванию.
Регионарная анестезия
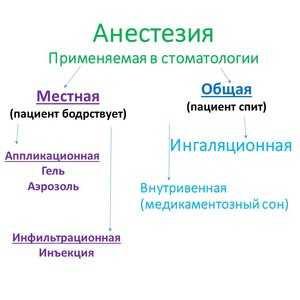 Даный вид проводится, когда нужно с какой-то определённой типографической зоны снять чувствительность, а общий наркоз противопоказан или нецелесообразен. Больному при этой анестезии сохраняется дыхание и сознание, в конкретном сплетении нервов или в одном нерве выключается проводимость болевых ощущений, достигается эффект обезболивания.
Даный вид проводится, когда нужно с какой-то определённой типографической зоны снять чувствительность, а общий наркоз противопоказан или нецелесообразен. Больному при этой анестезии сохраняется дыхание и сознание, в конкретном сплетении нервов или в одном нерве выключается проводимость болевых ощущений, достигается эффект обезболивания.
Эта анестезия может быть
К этой группе относятся:
- Спинномозговая анестезия. Вещество вводят в субарахноидальное пространство спинного мозга, под твёрдую оболочку. При введении препарата происходит полное мышечное расслабление и потеря болевой чувствительности нижней части тела. Нижними конечностями человек пошевелить не может. При неправильно проведеной процедуре возможны негативные последствия.
- Эпидуральный наркоз. Препарат вводится над твёрдой оболочкой спинного мозга под надкостницу. Обезболивание происходит благодаря блокаде спинномозговых корешков. При неправильно проведённой технике обезболивания негативных последствий не наблюдается.
Ингаляционное обезболивание
К этому типу относят эндотрахеальный и масочный вид наркозов. Потеря сознания при анестезии достигается при введении в дыхательные пути наркотических летучих веществ — закись азота, фторотан, эфир.
При введении ингаляционного наркоза выделяют 4 стадии:
- Общее обезболивание. Больной ещё при сознании, а болевая чувствительность отсутствует. Все рефлексы затормаживаются, и пациент с трудом отвечает на вопросы. Стадия длится от 3 до 5 минут. Возможно проводить быстрые вмешательства (вскрытие абсцессов и флегмона), а также проводят диагностические процедуры.
- Возбуждение. Подкорковые процессы возбуждаются, а коры головного мозга затормаживаются. Несмотря на то что сознание отсутствует, больной может пытаться встать и находиться в возбуждённом состоянии. Проводить вмешательства на этой стадии запрещено, стоит вводить препараты дальше, чтобы усилить глубину сна.
- Хирургическая стадия. Сердечные сокращения и дыхание находятся в норме, больной без сознания и спокоен. Именно на этой фазе производят все необходимые хирургические операции. Опасна эта стадия тем, что может остановиться сердцебиение и дыхание, а в коре головного мозга развиваются необратимые последствия, если человек в этом состоянии пребывает долго. За жизненными показателями человека необходимо вести постоянный контроль.
- Пробуждение. Когда медикамент прекращают вводить, то его концентрация в крови становится меньше. После этого человек просыпается, и все стадии проходят в обратном порядке.
Масочный общий наркоз
Применяется этот тип общей анестезии при введении больного в более глубокий сон и коротких оперативных вмешательствах. Больному запрокидывают голову и надевают маску так, чтобы она прикрывала носовую и ротовую полость. После этого пациента просят сделать несколько глубоких вдохов. Человек быстро засыпает под влиянием наркотических веществ. Чтобы прекратить наркоз, следует прекратить подачу медикамента. Отрицательные последствия, которые проявляются плохим самочувствием, проходят в скором времени.
Эндотрахеарный и фторотановый
При эндотрахеарном способе наркотическое средство в организм поступает с помощью специальной трубки, которая вводится в трахею. Применяется этот способ чаще остальных, так как проходимость дыхательных путей остаётся свободной. При этом открывается доступ к голове, лицу и шее. Использование этого метода в хирургии даёт возможность долгого проведения операции без отрицательных последствий.
Фторотан — наркотическое вещество сильного действия, которое позволяет быстро ввести человека в необходимую глубину наркоза
Но несмотря на множество положительных качеств, в современной практике эта анестезия практически не используется. А всё из-за отрицательного влияния на гемодинамику фторотана. Он расширяет сосуды и понижает сократительную способность сердечной мышцы. Из-за этого возможно резкое падение артериального давления. Фторотан отрицательно влияет и на печень.
Рауш-наркоз и внутривенный (неингаляционный)
Это разновидность наркоза ингаляционного. В современной практике анестезиологами не применяется. В этом методе применялась маска с парами хлорэтилена. Возможно было применение марли с жидкостью эфира, которая подносилась к носу. Продолжительность наркоза не должна была превышать 5 минут. Пациент быстро просыпался и испытывал сильное недомогание после пробуждения. Именно поэтому прекратили применять такой наркоз.
Общий внутренний наркоз перед ингаляционными методами имеет ряд преимуществ. Отключение при этом виде анестезии быстро наступает, а стадия возбуждения отсутствует. Но при использовании этого способа в отдельности эффект анестезии кратковременный. Именно по этой причине внутренний наркоз чаще всего делается с ингаляционным. Интубируют пациента только после начала воздействия неингаляционного способа. Препаратами для внутреннего наркоза являются медикаменты группы барбитуратов — тиопентал-натрий и гексенал.
Бывают ли осложнения
Во время наркоза осложнения могут быть связаны с техникой проведения наркоза или влиянием наркотических средств на жизненно важные органы.
Одним из возможных осложнений является рвота. На её фоне опасна аспирация — попадание содержимого желудка в бронхи и трахеи. В результате может нарушаться дыхание с последующей гипоксией — синдром Мендельсона.
Осложнения со стороны дыхательных путей может связываться с их проходимостью.
Осложнения при интрубации трахеи группируются таким образом:
- Перегиб или выхождение интрубационной трубки из трахеи.
- Введение в правый бронх интрубационной трубки.
- Введение в пищевод интрубационной трубки.
- Повреждение голосовых связок.
- Повреждение клинком ларингоскопа зубов.
Осложнения со стороны органов кровообращения:
- Остановка сердца — во время наркоза является наиболее серьёзным осложнением.
- Нарушение сердечного ритма — фибрилляция желудочков, экстрасистолия, желудочковая тахикардия.
- Гипотензия — понижение артериального давления больного как при введении наркотического обезболивающего вещества, так и в период их действия на организм. Может происходить при воздействии препаратов на сосудисто-двигательный центр или сердечную работу.
- Повреждение периферических нервов.
- Отёк головного мозга.
Осложнения лечатся мгновенным проведением сердечно-лёгочной реанимации. Тяжесть осложнений, частота возникновения и исход зависят от качества оказания анестезиологической помощи.
Анестезиологическая помощь
Эта процедура включает в себя следующие стадии:
- Перед проведением операции специалист должен оценить состояние пациента, а также определить операционный и анестезиологический риск.
- Определить целесообразность и при необходимости проведение интенсивной терапии для того, чтобы больного подготовить к операции.
 Назначение медикаментозной подготовки к анестезии (премедикации).
Назначение медикаментозной подготовки к анестезии (премедикации).- Выбор необходимых средств и способа введения наркоза.
- Анестезиологическое обеспечение экстренных и плановых операций, сложных диагностических исследований и перевязок.
- Контроль состояния пациента в период пребывания под наркозом и проведение корригирующей терапии для устранения и профилактики метаболических и функциональных расстройств, которые для жизни человека являются опасными.
- Пробуждение пациента после общего обезболивания, если не требуется продление медикаментозного сна.
- Устранение болевых ощущений, которые могут быть вызваны различными причинами при помощи специальных методов.
Как подготовить пациента
Стоит отметить, что на сегодня нет никаких ограничений по возрасту или по соматической патологии у больного для проведения наркоза. Но противопоказания и показания для проведения какого-либо способа наркоза существуют. Выбор метода является правом врача и определяется уровнем его личной компетенции и профессиональной подготовки.
Для того чтобы больного подготовить к проведению операции и введению наркотического обезболивающего вещества, необходимо провести целый ряд манипуляций.
- Перед оперативным вмешательством специалист обязан осмотреть пациента. При этом внимание обращается не только на то заболевание, которое нуждается в непосредственном лечении, но и выясняется наличие сопутствующих недугов.
- Если операция проводится в плановом порядке, то при необходимости проводится лечение сопутствующих недугов и санация ротовой полости.
- Специалист должен выяснить, нет ли у больного аллергии на тот или иной препарат, который нужно будет ввести.
- Уточняется, бывали ли у пациента уже операции и наркозы.
- Внимание уделяется выраженности кожной жировой клетчатки, строению шеи, форме грудной клетки и лица.
Всё это нужно знать для того, чтобы наркотический препарат и способ обезболивания выбрать правильно.
Очень важно перед введением наркотического вещества очистить желудочно-кишечный тракт. Делается это при помощи очистительных клизм и промывания желудка.
Больному перед операцией проводят специальную медикаментозную подготовку:
- Дают на ночь снотворное, пациентам с лабильной нервной системой назначают транквилизаторы (реланиум, седуксен) за сутки до проведения операции.
- Внутримышечно за 40 минут до операции вводят 0,5 миллилитра 0,1% раствора атропина и наркотические анальгетики.
- Перед операцией осматривают ротовую полость и убирают протезы и съёмные зубы.
Только квалифицированный специалист может правильно подготовить пациента к операции без каких-либо негативных последствий.
facelift.guru
виды, способы и особенности анестезии, побочные эффекты
Наркоз — это своеобразная помощь пациенту для более легкого перенесения хирургического вмешательства. Большинство операций проводится с использованием местной или общей анестезии. Какой наркоз лучше, определяет врач, ориентируясь на болезнь, ее форму и степень развития. Кроме того, учитываются индивидуальные особенности организма пациента, непереносимость им тех или иных компонентов.
На самом деле квалификация анестезиолога очень важна. От нее зависит, насколько легко пройдет операция, действительно ли пациент не почувствует боли и как легко человек потом отойдет от наркоза.
Для чего используется наркоз?
Все компоненты анестезии направлены на снятие болевого синдрома. Кроме того, любой вид обезболивания направляется на расслабление мышц, особенно это касается общего наркоза. Такое состояние помогает решить для врача и пациента следующие моменты:
- создаются оптимальные условия для хирурга, чтобы он мог качественно провести операцию, ведь под воздействием боли пациент не смог бы находиться в спокойном состоянии;
- анестезия при операции позволяет провести ее безопасно, так как по природе человек может выдержать боль до определенного уровня, а далее случается остановка сердца;
- операция — агрессивное хирургическое вмешательство, которое купируется обезболивающими препаратами наркоза.
Во время наркоза, пока проходит хирургическое вмешательство, на организм пациента действует состав, ингредиенты которого оказывают токсическое воздействие, которое помогает отключить сознание, снизить болевую чувствительность, расслабить мышечные ткани. Таким образом, человек искусственно вводится в «кому», но при этом у хирурга есть возможность ее контролировать.
Все о наркозе: виды, способы и особенности анестезии
В организм анестезирующий раствор может вводиться по-разному. Это обусловливает свою классификацию каждой анестезии.
Местная анестезия.
Данный вид обезболивания предназначен для отключения чувствительности определенных участков организма. Такой наркоз бывает проводниковым, плексусным, эпидуральным, спинальным (спинномозговая, субдуральная анестезии), каудальным, внутрикостным, терминальным, инфильтрационным или внутривенным под жгутом. Первые 6 видов анестезии и тип наркоза, который вводится вену, объединяют в категорию регионального наркоза.
Такая группа имеет воздействие на конкретные участки нервов, благодаря чему определенная чувствительность отключается, но у оперируемого сохраняются сознание и дыхательная активность. Такие методы предназначены для случаев, когда имеет место тяжелая форма соматической патологии, или если человек уже в преклонном возрасте. Кроме того, данный метод хорош при родах, когда женщине спать не желательно.
Ингаляционная анестезия.
В этом случае наркоз при операции подается пациенту при помощи специальной маски. Тут используются специальные «летучие» жидкости. В их состав входят ингаляционные анестетики и газообразные наркотические вещества — метоксифлуран, фторотан, пентран или закись азота, циклопропан и т. д.
Данный метод в чистом виде используется только для детей, а вот для взрослых служит одним из составляющих комплексного наркоза. Ингаляционный наркоз не имеет как таковых побочных действий, организм легко справляется с ним, а остатки перерабатываются печенью. Поэтому именно в педиатрии такой способ самый популярный.
А одним из самых важных моментов является то, что в процессе операции хирург свободно контролирует действие анестезии. А это очень важно в тех случаях, когда пациент имеет проблемы с сердечно-сосудистой и дыхательной системами. Ведь может произойти остановка дыхания или даже сердца.
Неингаляционная анестезия.
Данный метод подразумевает под собой ввод в организм анестетиков внутривенно, внутримышечно или другим аналогичным путем. Как действует наркоз данного вида? После того как пациенту введут препарат, что проводится достаточно быстро, у него не происходит возбуждения, мышцы легко расслабляются, а сам больной быстро засыпает. Но неприятная особенность данного метода — в том, что используемые наркотические вещества дают только кратковременный эффект. Соответственно длительные операции в таком случае проводить не представляется возможным.
Комбинированный наркоз.
В этом случае будет использоваться анестезия одного вида, но вводиться она может по-разному. Такой процесс может быть одновременным или последовательным. В современной хирургической сфере хорошо себя зарекомендовала нейролептаналгезия. Она представляет собой одновременное использование закиси азота с кислородом, фентанила, мышечных релаксантов и дроперидола. Такую анестезию применяют внутривенно, а чтобы она имела длительный эффект, пациенту параллельно делают ингаляционную маску. Такой метод отличается безопасностью, поэтому умереть от него нельзя. По крайней мере, статистика имеет очень низкие показатели по этому вопросу.
Сочетаемый наркоз.
В отличие от комбинированного метода, тут будут использоваться разные виды анестезии — и общая, и местная. Также встречается в современной хирургии часто. Его могут использовать в тех случаях, когда предстоит сложная операция или есть вероятность, что местный наркоз не подействует.
Эндотрахеальная анестезия.
Такой метод осуществляется посредством введения в трахею оперируемого специальной трубки, по которой и будет поступать наркотическое вещество. Даже притом, что пациент будет находиться без сознания, его дыхательные пути будут открытыми, что значительно снижает опасность вмешательства, кроме того, есть возможность удалять рвотные массы и кровь (если таковые возникнут).
Такой наркоз чаще всего используется в тех случаях, когда необходимо проводить операцию на лице, шее или голове. То есть в тех случаях, когда использование ингаляционной маски невозможно.
Выбор метода полностью лежит на анестезиологе.
Во-первых, он определит, какой именно вид подходит пациенту в зависимости от его болезни. Во-вторых, он может спрогнозировать побочные эффекты, которые иногда возникают после наркоза. В-третьих, он сможет оценить картину, когда наркоз не подействовал, и принять меры.
Поэтому, выбирая клинику, где будет проводиться хирургическое вмешательство, необходимо тщательно наводить справки и местных врачах-анестезиологах. А также о самих хирургах.
Основные этапы наркоза
Действие наркотических веществ затрагивает абсолютно весь организм и все системы. На каждой стадии наркоза идут свои изменения в сознании, дыхании и кровообращении. Их всего 4:
- аналгезия — ввод в организм анестезирующих веществ;
- возбуждение — все системы ненадолго активизируются, после чего расслабляются;
- хирургическое вмешательство — непосредственно сама операция;
- пробуждение — возврат сознания (если применялся общий наркоз) и чувствительности.
Последняя стадия (да и не только последняя) у каждого человека проходит по-разному: кто-то быстрее восстанавливается после операции, а кому-то для этого требуется более длительный период. Тут все индивидуально. Но в любом случае пациента в таком состоянии держат под контролем врачи.
Осложнения наркоза — в чем риск процедуры?
Есть две основных причины, по которым могут возникнуть осложнения: неправильно подобранная или проведенная техника наркоза (что дает повод усомниться в квалификации анестезиолога) и индивидуальная реакция организма на наркотические вещества.
На самом деле осложнений может быть несколько:
- Рвота.
В этом случае велик риск аспирации (когда желудочное содержимое попадает в трахею или бронхи). Как следствие — проблемы с дыханием с последующее развитие гипоксии.
- Также могут проявляться проблемы с дыханием. Но это происходит на фоне непроходимости дыхательных путей.
- Если используется эндотрахеальный метод, то тут осложнений может быть несколько:
- в результате неаккуратного ввода ларингоскопа повреждаются зубы пациента;
- неаккуратное введение может повредить голосовые связки;
- интубационная трубка вместо трахеи может попасть в пищевод;
- в процессе операции такая трубка может покинуть трахею или перегнуться.
- При наркозе могут отмечаться сбои в органах кровообращения:
- гипотензия (снижение артериального давления) может возникнуть как в момент введения анестетических средств, так и уже в процессе операции, следствие контакта наркотических средств и сердца, при котором затрагивается сосудисто-двигательный центр;
- желудочковая тахикардия, экстрасистолия или фибрилляция желудочков — все это введет к сбою сердечного ритма;
- остановка сердца.
- Если наркоз и анестезия начнут действовать неправильно, то есть риск получить отек мозга.
- Вводимые наркотические вещества могут повредить периферические нервы.
Все эти моменты должны четко контролироваться бригадой врачей, которые задействованы в операции. Если неприятная ситуация все же случилась, то пациенту проводится сердечно-легочная реанимация. Насколько тяжелы будут последствия и возникнут ли они, зависит от оказания анестезиологической помощи.
Определение «анестезиологическая помощь» подразумевает под собой следующие моменты:
- анализ состояния пациента до операции с точки зрения анестезиологического и операционного риска;
- выяснение, есть ли необходимость проводить интенсивную терапию, дабы подготовить человека к хирургическому вмешательству;
- медикаментозная подготовка;
- непосредственный выбор метода наркоза;
- подготовка плановых и экстренных вмешательств, перевязок и дополнительных обследований;
- в процессе операции — контроль над состоянием пациента, а по необходимости — проведение коррекционных мероприятий, дабы минимизировать опасность для жизни и здоровья пациента;
- помощь в послеоперационный период — пробуждение, поддержка сил или же искусственное продление сна при помощи медикаментов;
- помощь в снятии болевых синдромов с использованием специальных методов.
Все эти моменты помогают больному перенести хирургическое вмешательство без осложнений и с максимальным комфортом для себя.
Несколько слов в заключение
Напоследок хотелось бы сказать пару слов об ограничениях. Благодаря современному развитию медицинских технологий, нынешняя анестезия применяется к любым пациентам — с любой патологией и в любом возрасте, будь то ребенок или же человек преклонного возраста. Осторожно стоит выбирать именно сам метод и вид наркоза. И вот тут важно, чтобы анестезиолог-реаниматолог был компетентным специалистом, иначе пациент может получить серьезную травму.
Поэтому, чтобы быть уверенным в успешном перенесении и исходе операции, не стоит гнаться за клиниками, где дешевые цены, ведь это может быть прямым сигналом к низкой квалификации врачей.
prooperacii.ru
Как они работают и стоит ли их бояться — Wonderzine
Правда ли, что можно проснуться во время наркоза или не проснуться после?
Проснуться во время операции теоретически можно, если неправильно рассчитана дозировка, неверно подобран анестетик или сам организм чрезмерно быстро перерабатывает введённые препараты. Но на практике такое встречается крайне редко. Обычно врач хорошо отслеживает ситуацию и знает, когда необходима «добавка» препарата, чтобы сон пациента оставался спокойным.
Риск не проснуться после проведённой под наркозом операции тоже существует, но эксперты обращают внимание, что вероятность летального исхода высока только в экстренной и нейрохирургии. Правда, и в этих ситуациях смерть чаще наступает не из-за наркоза, а по причине тяжёлого состояния — острой травмы или опасной для жизни болезни. В случае плановых операций вероятность не выжить по вине анестезии близка к нулю. В целом, если соблюдается техника и обеспечен необходимый контроль, наркоз не представляет угрозы для здоровья и тем более жизни.
Что такое седация
и зачем она нужна
Седация — это внутривенное введение ненаркотических снотворных препаратов, вызывающих поверхностный сон. Её применяют при разных видах эндоскопии, при колоноскопии, но чаще всего в кабинете стоматолога. Когда человек дремлет, с ним возможен лёгкий контакт: жизненно важные рефлексы и функции организма сохраняются и пациент реагирует на просьбы врача, например повернуть голову или «прикусить бумажку». Седация сопровождается местной анестезией, чтобы обезболить саму зону работы.
По словам анестезиолога Юрия Тимонина, пропофол не вызывает побочных эффектов, а само вещество обладает кратковременным действием и быстро выводится из организма. Большой плюс седации в том, что она позволяет увеличить время лечения до 3,5–4 часов, причём без стресса для пациента, с лёгким пробуждением и отсутствием неприятных последствий после него. Врачи советуют этот метод при артериальной гипертензии и стенокардии, а также тем, кто боится стоматологов до потери сознания.
Безопасна ли стоматологическая анестезия во время беременности?
Имплантолог Михаил Попов подчёркивает, что местное обезболивание не только не угрожает здоровью плода, но и рекомендуется при лечении зубов, особенно во втором и начале третьего триместра беременности. Анестетик всасывается в кровь в ничтожных количествах и не проникает через плаценту, поэтому на ход беременности и состояние плода не повлияет. Юрий Тимонин добавляет, что местная анестезия позволяет на 1–1,5 часа «отключить» достаточно большой участок челюсти, связанный с блокированным нервом. Причём вреда от неё всегда меньше, чем от источника инфекции во рту.
Женщинам стоит предупреждать зубного о беременности перед началом лечения: эта информация позволит сделать выбор в пользу препаратов без адреналина, которые лучше всего подходят для будущих мам. Отложить решение несрочных стоматологических проблем стоит на 35–40 неделях беременности — но в случае необходимости срочного лечения, например при воспалительных процессах и гнойниках, местную анестезию делают в течение всего срока беременности. Что касается седации, этот способ противопоказан беременным женщинам: воздействие препаратов для неё на плод до конца не изучено.
www.wonderzine.com
Наркоз — Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (27)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (8)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (30)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (5)
- Болезни глаза (19)
- Болезни уха (4)
- Болезни системы кровообращения (10)
- Болезни сердца (11)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (8)
- Болезни вен, сосудов и лимф. узлов (7)
- Болезни органов дыхания (33)
- Болезни полости рта и челюстей (15)
- Болезни органов пищеварения (29)
- Болезни печени (2)
- Болезни желчного пузыря (7)
- Болезни кожи (32)
- Болезни костно-мышечной системы (49)
- Болезни мочеполовой системы (13)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (103)
- Пластическая хирургия (8)
- Процедуры и операци
medside.ru
Анестезия общая: виды и противопоказания
Обезболивание (анестезия) при том или ином вмешательстве хирургов, может быть двух видов:
- местной — пациент находится в сознании, обезболивается лишь тот участок тела, на котором будет происходить операция;
- общей — пациент погружается в глубокий медикаментозный сон.
Общая и местная анестезия одинаково находят место в современной медицине. В местной анестезии выделяют спинальную и эпидуральную анестезию. В этих случаях пациент находится в сознании, но не владеет своей нижней частью тела, она полностью немеет и теряет чувствительность. Анестезия общая часто называется наркозом.
Понятие наркоза
Наркоз — общая анестезия; в переводе с греческого значит «онемение», «оцепенение». Его смысл заключается в том, чтобы с помощью медицинских препаратов оказать действие на ЦНС и полностью заблокировать нервные импульсы, которые она передает. В результате все реакции человека тормозятся, и он погружается в так называемый медикаментозный сон.
Такой сон нельзя сравнивать с обычным ежедневным сном, когда человек может пробудиться от малейшего шороха. При медицинском сне у человека, по сути, отключаются на некоторое время практически все жизненно важные системы, кроме сердечно-сосудистой.
Премедикация
Перед проведением общей анестезии пациенту необходимо пройти специальную подготовку — премедикацию. Практически всем людям свойственно испытывать волнение или страх перед операцией. Стресс, вызванный волнением, способен крайне негативно сказаться на ходе оперативного вмешательства. У пациента в этот момент происходит огромный выброс адреналина. Это приводит к сбоям в работе жизненно важных органов — сердца, почек, легких, печени, что чревато осложнениям во время проведения операции и после ее окончания.

По этой причине анестезиологи считают необходимым успокоить человека перед оперативным вмешательством. С этой целью ему назначаются препараты седативного характера – это и называется премедикацией. При операциях, спланированных заранее, премедикацию проводят накануне. Что касается экстренных случаев — то прямо на операционном столе.
Основные этапы, виды и стадии общей анестезии
Анестезия общая проводится в три этапа:
- Вводный наркоз, или индукция — осуществляется, как только пациент оказался на операционном столе. Ему вводятся медицинские препараты, обеспечивающие глубокий сон, полное расслабление и обезболивание.
- Поддерживающая анестезия — анестезиолог должен точно рассчитать количество необходимых медикаментов. Во время операции постоянно держатся под контролем все функции организма пациента: измеряется артериальное давление, ведется наблюдение за частотой пульса и дыханием. Важным показателем в данной ситуации есть работа сердца и количество кислорода и углекислого газа в крови. Анестезиологу должны быть известны все этапы операции и ее длительность, для того чтобы он смог при необходимости добавить либо уменьшить дозу препаратов.
- Пробуждение – выход из наркоза. Анестезиолог ведет точный расчет количества препаратов еще и с той целью, чтобы вовремя вывести пациента из глубокого медикаментозного сна. На этом этапе медикаменты должны закончить свое действие, и человек плавно начинает пробуждаться. У него включаются все органы и системы. Анестезиолог не оставляет пациента до тех пор, пока тот придет полностью в сознание. Дыхание пациента должно стать самостоятельным, артериальное давление и пульс стабилизироваться, рефлексы и мышечный тонус полностью прийти к норме.
Анестезия общая имеет такие стадии:
- Поверхностный наркоз – исчезает тактильная чувствительность, не ощущается болевой порог, но остаются рефлексы скелетной мускулатуры и внутренних органов.
- Легкий наркоз – скелетная мускулатура расслабляется, исчезает большинство рефлексов. У хирургов появляется возможность проведения легких поверхностных операций.
- Полный наркоз – расслабление мышц скелетной мускулатуры, блокируются практически все рефлексы и системы, кроме сердечно-сосудистой. Появляется возможность проведения операций любых сложностей.
- Сверхглубокий наркоз – можно сказать, что это состояние между жизнью и смертью. Блокируются практически все рефлексы, полностью расслаблены мышцы как скелетной, так и гладкой мускулатуры.
Виды общей анестезии:
- масочная;
- внутривенная;
- общая.
Период адаптации после общей анестезии
После выхода пациента из общего наркоза за его состоянием наблюдают врачи. Осложнения общей анестезии случаются крайне редко. После каждой операции есть свои показания. Например, если хирургическое вмешательство проводилось на брюшной полости, то некоторое время нельзя пить воду. В некоторых случаях она разрешена. Неоднозначным на сегодняшний день является вопрос передвижения пациента после операции. Раньше считалось, что человеку в послеоперационный период желательно как можно дольше находиться в постели. Сегодня же рекомендуется вставать, самостоятельно передвигаться через довольно небольшой отрезок времени после проведенной операции. Считается, что это способствует быстрому выздоровлению.
В любом случае пациент должен слушать рекомендации своего лечащего врача, в противном случае выздоровление может затянуться.
Выбор метода обезболивания
За процесс обезболивания отвечает врач-анестезиолог. Он, вместе с хирургом и пациентом, решает, какому виду обезболивания отдать предпочтение в том или ином случае. На выбор метода обезболивания влияет много факторов:
- Объём планируемого хирургического вмешательства. Например, удаление родинки не требует общего наркоза, а вот хирургическое вмешательство на внутренних органах пациента – это уже дело серьезное и требует глубокого и длительного медикаментозного сна.
- Состояние больного. Если пациент находится в тяжёлом состоянии или предвидятся какие-либо осложнения операции, то речи о местном наркозе быть не может.
- Опыт и квалификация хирурга. Анестезиолог примерно знает ход операции, особенно в тех случаях, если работает с хирургом не первый раз.
- Но и, конечно же, анестезиолог при возможности выбора и при отсутствии противопоказаний всегда выберет тот метод обезболивания, который ближе ему самому, и в этом вопросе лучше на него положиться. Будь то анестезия общая или местная — главное, чтобы операция прошла успешно.
Памятка для пациента перед операцией
Перед операцией всегда проходит общение между пациентом и анестезиологом. Врач должен расспросить о перенесённых ранее операциях, какой был наркоз и как пациент его перенес. Со стороны пациента очень важно рассказать врачу все, не упустив ни малейшей детали, так как это потом может сыграть свою роль в ходе операции.
Перед операцией больному необходимо вспомнить о болезнях, которые пришлось перенести за весь период жизни. Особенно это касается хронических заболеваний. Также больному стоит рассказать врачу о медицинских препаратах, которые он вынужден принимать на данный момент. Не исключено, что врач может задать еще очень много дополнительных вопросов помимо всех вышеперечисленных. Эта информация необходима ему для того, чтобы исключить малейшую ошибку при выборе метода обезболивания. Серьезные осложнения общей анестезии случаются крайне редко, если все действия как со стороны анестезиолога, так и со стороны пациента были выполнены правильно.
Местная анестезия
Местная анестезия в большинстве случаев не требует вмешательства врача-анестезиолога. Хирурги самостоятельно могут провести такого рода обезболивание. Они просто обкалывают место проведения оперативного вмешательства медицинским препаратом.
При местной анестезии всегда остается риск того, что введено недостаточное количество лекарства и болевой порог ощущается. В таком случае не надо паниковать. Необходимо попросить врача добавить препарата.
Спинальная анестезия
При спинальной (спинномозговой) анестезии инъекция делается непосредственно в область спинного мозга. Пациент чувствует только сам укол. После введения анестезии вся нижняя часть тела немеет, теряет всякую чувствительность.
Такого рода анестезия успешно применяется при операциях на ногах, в урологии и гинекологии.
Эпидуральная анестезия
При эпидуральной анестезии в область между позвоночным каналом и спинным мозгом вводится катетер, через который можно вводить обезболивающие препараты.
Эпидуральная анестезия иногда применяется для обезболивания родов и часто — при длительных операциях в области гинекологии и урологии.
Что лучше, эпидуральная анестезия или общий наркоз? Это очень спорный вопрос на сегодняшний день. У каждого есть свои аргументы по этому поводу.
Масочный наркоз
Масочный наркоз, или ингаляционная общая анестезия, вводится в организм через дыхательные пути пациента. При таком виде наркоза сон поддерживается благодаря специальному газу, который анестезиологи подают через маску, приложенную к лицу пациента. Применяется при легких кратковременных операциях.
Если применяется масочный наркоз, для пациента главное – слушать врача: дышать так, как он просит, делать то, что он говорит, отвечать на вопросы, задаваемые им. При масочном наркозе пациента легко ввести в сон, и так же легко его разбудить.
Внутривенный наркоз
При внутривенном наркозе препараты, вызывающие медикаментозный сон и расслабление, вводят непосредственно в вену. Это позволяет добиться быстрого эффекта и качественного результата.
Внутривенный наркоз может применяться при самых различных операциях. Он самый распространенный в классической хирургии.
Общая анестезия многокомпонентная с миорелаксацией
Многокомпонентной данный вид анестезии называется потому, что она совмещает в себе масочный и внутривенный наркоз. То есть компоненты общей анестезии вводятся в виде лекарств внутривенно, и в виде газов через органы дыхания. Это вид анестезии позволяет добиться максимального результата.
Миорелаксация – расслабление всех скелетных мышц. Это очень важный момент при проведении оперативного вмешательства.
Многокомпонентный наркоз рекомендован при серьезных и длительных операциях. Сегодня под таким наркозом оперируют органы брюшной полости, грудной клетки.
Общая анестезия. Противопоказания
К использованию общей анестезии есть некоторые противопоказания:
- сердечно-сосудистая недостаточность;
- выраженная анемия;
- инфаркт миокарда;
- пневмония;
- острые заболевания почек и печени;
- бронхиальная астма;
- приступы эпилепсии;
- лечение антикоагулянтами;
- эндокринные заболевания, такие как тиреотоксикоз, декомпенсированный диабет, заболевания надпочечников;
- полный желудок;
- тяжелое алкогольное опьянение;
- отсутствие анестезиолога, необходимых препаратов и оборудования.
Общая и местная анестезия — очень важные элементы в современной хирургии. Ни одна операция не проходит без обезболивания. В этом вопросе медицине нужно отдать должное, ведь не каждый человек может перенести болевой шок.
fb.ru
Виды анестезии – существующие методы обезболивания при операциях
 Анестезия – это уменьшение чувствительности части или всего тела, а также полное прекращение восприятия информации о собственном состоянии и окружающей среде. Анестезиологическое обеспечение операции необходимо для защиты пациента от операционного стресса и безопасности его жизни.
Анестезия – это уменьшение чувствительности части или всего тела, а также полное прекращение восприятия информации о собственном состоянии и окружающей среде. Анестезиологическое обеспечение операции необходимо для защиты пациента от операционного стресса и безопасности его жизни.
Существует большое количество классификаций анестезии, одна из них, более простая, выделяет местную, общую, комбинированную и сочетанную анестезии.
Содержание статьи:Местная анестезия и ее разновидности
Местное обезболивание – это уменьшение или полное прекращение чувствительности определенной части тела.
Выделяют следующие разновидности местной анестезии:
- Аппликационная.
- Инфильтрационная.
- Проводниковая.
- Спинальная.
- Эпидуральная.
Аппликационная (поверхностная) анестезия выполняется нанесением анестезирующего препарата на участок слизистой оболочки или кожных покровов.
При этом анестетик проникает в более глубокие слои ткани, вызывает дисфункцию нервных рецепторов и потерю чувствительности.
Аппликационная анестезия применяется при болезненных процедурах в стоматологии, косметологии, оториноларингологии, гинекологии, урологии и др.
Препараты, которые используются для местного обезболивания (лидокаин, тетракаин, камистад, инокаин, ЭМЛА, проксиметакаин, ксилокаин и др.), могут быть в различных формах: аэрозоли, мази, гели, спреи, растворы.
Противопоказание для применения аппликационной анестезии – индивидуальная непереносимость какого-либо препарата. Осложнение поверхностной анестезии – аллергическая реакция, чаще всего покраснение, небольшой отек.
 При инфильтрационной анестезии анестетик вводится инъекционным способом. На месте введения препарата происходит блокада проведения нервных импульсов.
При инфильтрационной анестезии анестетик вводится инъекционным способом. На месте введения препарата происходит блокада проведения нервных импульсов.
Техника проведения инфильтрационной анестезии:
- Сначала анестетик вводится внутрикожно.
- Каждую новую порцию препарата вводят в край желвака, который образован предыдущей инъекцией. Так создается инфильтрат из анестезирующего препарата над областью будущего разреза.
- Затем инфильтруется подкожная клетчатка.
- Только после этого проводится разрез скальпелем кожи и подкожной клетчатки.
- Затем выполняется послойная инфильтрация анестезирующим средством мышечной ткани.
Препараты, которые применяются для инфильтрационной анестезии: новокаин, лидокаин, ультракаин.
Противопоказания и осложнения. Противопоказанием для этого вида анестезии является повышенная чувствительность к анестезирующим препаратам. Осложнения при инфильтрационной анестезии встречаются редко, чаще всего это — аллергические реакции.
Проводниковая анестезия
Анестезирующий препарат вводится в параневральное пространство, что вызывает блокаду передачи импульса по крупному нервному стволу.
Метод применяется при проведении операций на верхних и нижних конечностях, щитовидной железе, половых органах, при стоматологических операциях.
Осложнения проводниковой анестезии. Наиболее тяжелое осложнение – нейропатия, также могут отмечаться аллергические реакции.
Спинномозговая анестезия
При данном виде местной анестезии препарат вводится в спинномозговую жидкость, а блокада передачи импульса происходит на уровне корешков спинномозговых нервов.
Спинальная анестезия используется при выполнении операций на нижних конечностях, в поясничном отделе позвоночника, некоторых операциях на половых органах и др.
Для проведения анестезии применяют прокаин, тетракаин. лидокаин, бупивакаин.
Осложнения спинальной анестезии: поперечный миелит, менингит, синдром передних рогов спинного мозга и др.
Эпидуральная анестезия
При этом методе анестезии анестезирующие средства вводятся в эпидуральное пространство позвоночника через катетер, при этом происходит блокировка передачи импульсов по нервным окончаниям спинного мозга.
Метод может применяться, как дополнение к общей анестезии при некоторых операциях, при операции кесарево сечение, для послеоперационного обезболивания, часто используется при родах, кесаревом сечении.
Чаще всего для проведения эпидуральной блокады используются лидокаин, ропивакаин, бупивакаин.
Осложнения: эпидуральная гематома, высокая блокада, спазмы, паралич.
Общая анестезия
Общая анестезия или общий наркоз – это обратимое угнетение ЦНС, сопровождающееся потерей болевой чувствительности, сознания, памяти, расслаблением скелетных мышц.
Такое состояние достигается при введении одного или нескольких анестезирующих препаратов, доза которых подбирается индивидуально врачом-анестезиологом в зависимости от вида и продолжительности хирургического вмешательства и индивидуальных особенностей пациента.
По количеству используемых лекарственных препаратов выделяют:
- Мононаркоз (для анестезии вводится одно средство).
- Смешанный наркоз (одновременно вводятся два и более препарата).
- Комбинированный наркоз (использование анестетиков с анальгетиками, миорелаксантами, гангиоблокаторами и др.).
Выделяют ингаляционный и неингаляционный наркоз.
При ингаляционной анестезии анестезирующие препараты вводят через дыхательные пути.
Ингаляционный наркоз бывает (в зависимости от способа введения анестетиков):
- Масочный.
- Эндотрахеальный
- Эндобронхиальный.
Неингаляционная анестезия достигается введением анестезирующих средств внутривенно, внутримышечно, ректально и др.
Для наркоза используются следующие препараты: закись азота, хлороформ, фторотан, ксенон, кетамин, фторотан, пропофол и многие другие.
Как правило, внутриполостные оперативные вмешательства проводятся с использованием комбинированной эндотрахеальной анестезии с искусственной вентиляцией легких.Внеполостные операции могут быть выполнены при самостоятельном дыхании пациента с использованием мононаркоза.
Осложнения общей анестезии. Тяжелые осложнения наркоза в настоящее время регистрируются редко, это неадекватное восстановление самостоятельного дыхания, остановка дыхания, аритмия, брадикардия, судороги, остановка сердца.
Комбинированная и сочетанная анестезия
Чаще все в настоящее время используются методы комбинированной и сочетанной анестезии.
Комбинированная анестезия – одновременное или последовательное применение различных методов одного вида анестезии (например, ингаляционная и неингаляционная).
Одновременное использование при хирургической операции местной и общей анестезии называется сочетанной анестезией.
www.operabelno.ru
Что это такое — общая анестезия, последствия общего наркоза для организма
Говорить «общий наркоз» не очень корректно, более правильно – «общая анестезия». Однако среди простых людей, не связанных с медициной, чаще всего используют первый вариант. А часто ли вы задумывались, что это такое? Всё об общем наркозе в подробностях в этой статье.Понятие и история развития общей анестезии
Термин «наркоз»
Наркоз – общее обезболивание организма. Главное назначение общей анестезии – погружение в состояние торможения центральной нервной системы. В этом состоянии человек погружается в сон, мышцы расслабляются, чувствительность пропадает.
История
Самые первые обезболивающие средства являлись отварами или настоями различных растений, например, опия, конопли, цикуты, мака. Существовало также усыпление парами сжигаемых растений.
В XIII веке был открыт эфир, но лишь в 1540 году были описаны его обезболивающие свойства. Однако использование его в медицине началось лишь во второй половине XIX века.
В России эфирную анестезию начали использовать в 1847 году. Н.И. Пирогов впервые делал обезболивание во время проведения операции.
Во второй половине XIX века для общей анестезии начали использовать хлороформ, а в конце XX века был открыт ксенон.
Виды
Существует несколько различных классификаций анестезии. По факторам, влияющим на нервную систему, выделяют:- фармакодинамический наркоз;
- электронаркоз;
- гипнонаркоз.
Основной в медицине является анестезия, которую вызывают с помощью медицинских препаратов. В зависимости от количества используемых веществ наркоз подразделяется на:
- мононаркоз;
- смешанный наркоз – использование двух и более веществ;
- комбинированный наркоз – использование различных препаратов или сочетание их с веществами, которые воздействуют на отдельные функции организма. При этом достигается настолько глубокое погружение человека в сон, что он не в состоянии самостоятельно даже дышать. Поэтому такой вид обезболивания всегда сопровождается искусственной вентиляцией легких.
В зависимости от того, как в организм человека вводятся анестетики, общий наркоз подразделяется на следующие категории:
- ингаляционный – погружение в медикаментозный сон происходит с помощью вдыхания паров и газов медицинских препаратов;
- парентеральный – введение анестетиков в организм непосредственно в кровь человека или внутримышечно. Данный вид подразделяется в зависимости от глубины достигаемого сна на подвиды:
- классическое внутривенное введение таких препаратов, как тиопеталом, кетамин, рекофолом. Характеризуется глубоким сном с умеренным мышечным расслаблением и сохранением дыхания;
- нейролептаналгезия – характеризуется сонливостью и заторможенностью, без погружения в привычный сон;
- атаралгезия – поверхностная анестезия с помощью диазепама и фентанила;
- комбинированный наркоз.
Анестезия может понадобиться на различных этапах проведения операции. В зависимости от этого выделяют:
- вводный наркоз применяется для быстрого усыпления больного, отличается краткой продолжительностью;
- основная анестезия используется на протяжении всей операции;
- базисная анестезия, как правило, используется для снижения дозы основного наркотического препарата.
Течение
Выделяют следующие стадии общей анестезии:
- I — стадия анальгезии: выражается оглушенным состоянием. Нарушения дыхания, сердцебиения отсутствуют. Рефлексы сохраняются, а болевые ощущения притупляются или исчезают.
- II — стадия возбуждения: проявляется попытками некоординированных движений. Дыхание и пульс сбивчивые, давление повышено. Возможны мочеиспускание, рвота, остановка дыханий и даже летальный исход.
- III — стадия хирургического наркоза:
- 1-й уровень (III) — поверхностный: полностью исчезает чувствительность, дыхание, сердцебиение и давление стабилизируются.
- 2-й уровень (III) — лёгкий: происходит расслабление скелетных мышц.
- 3-й уровень (III) — глубокий: происходит понижение давления и дальнейшее расслабление мышц.
- 4-й уровень (III) — сверхглубокий: пограничное состояние. Дыхание поверхностное прерывистое, пульс слабый, давление низкое.
- IV — агональная стадия.
Во время операции с применением наркоза за состоянием пациента следят с помощью наблюдения за пульсом, давлением, регистрацией ЭКГ, температурой. Кроме того, врачи проверяют реакцию зрачков на свет и анализы крови.
Выход из наркоза также очень ответственный период. На этом этапе восстанавливаются рефлексы, но некоторое время пациенты могут быть неадекватны. Так как возможны осложнения, анестезиологи должны наблюдать за больными и после окончания операции.
Вред, последствия и побочные эффекты
Последствия общего наркоза для разных людей могут отличаться. Это зависит от множества факторов: общего состояния человека, соблюдения процедуры погружения в медикаментозный сон, виды используемых анестетиков. Существует такое правило: чем тяжелее состояние пациента и сложнее операция, тем больше степень риска.
Побочные эффекты
Часто последствия общей анестезии преходящи и проявляются во время выхода из наркоза и некоторое время после него. Наиболее часто проявляются:
- тошнота, рвота;
- головокружения;
- состояние заторможенности;
- зуд;
- нарушение речи и слуха;
- мышечные боли;
- проявление аллергических реакций.
Последствия у детей
Проведено большое количество исследований, показывающих опасность общего наркоза для детей различных возрастных групп. Это своего рода отдельная область медицины.
Наиболее тяжелые последствия для мозга и нервной системы имеет использование анестезии на маленьких детях (до 5 лет). Если есть возможность отложить операцию, то, несомненно, это надо сделать. Существует закономерность: чем старше ребенок, тем меньше последствий будет иметь общий наркоз.
Осложнения общей анестезии
Потеря контроля над наркозом, влекущая угрозу жизни и здоровью, называется осложнением наркоза. Чаще всего они возникают на этапе вводного наркоза.
Можно выделить такие виды осложнений:
- нарушение дыхательных функций;
- нарушения работы сердечно-сосудистой системы;
- другие осложнения: острая надпочечная недостаточность, нарушение терморегуляции тела; интранаркозное пробуждение.
Абсолютные противопоказания
Так как если пациенту жизненно необходимо хирургическое вмешательство, то его надо выполнять под общим наркозом, абсолютных противопоказаний не существует. Опасность летального исхода всегда перевешивает возможные риски использования анестетиков.
Только при проведении плановых оперативных вмешательств возможна отмена операции при наличии следующих моментов:
- выявление гормонозависимых заболеваний;
- нарушения работы сердечно-сосудистой системы или дыхания;
- острое алкогольное или наркотическое опьянение;
- постинфарктное состояние.
Использование
Несмотря на опасные последствия использования общего наркоза, во время операции нельзя избежать его использования. Поэтому во время хирургических вмешательств необходим строгий контроль за его применением, а также дифференцированный подход к выбору метода достижения медикаментозного сна.Прежде всего определяются противопоказания к тем или иным анестетикам. Кроме того, противопоказания могут быть связаны с состоянием пациента или наличием каких-либо заболеваний.
plastika.guru

 Назначение медикаментозной подготовки к анестезии (премедикации).
Назначение медикаментозной подготовки к анестезии (премедикации).