Лечение пациентов с акне | Портал 1nep.ru
Эпидемиология акне
Акне — хроническое генетически обусловленное заболевание сальных желез, связанное с их повышенной активностью в ответ на стимуляцию андрогенами, фолликулярным гиперкератозом, жизнедеятельностью микроорганизмов, воспалительной реакцией тканей и проявляющееся в возникновении невоспалительных и воспалительных элементов на участках кожи, богатых сальными железами.
Акне одно из наиболее частых заболеваний кожи, поражающее до 85% людей в возрасте от 12 до 25 лет. Пик клинических проявлений заболевания приходится на 14-17 лет. Это обуславливает особое внимание к лечению этого дерматоза именно у подростков, тем более что только 10% подростков удается избежать развития угрей. Было установлено, что средней тяжести и тяжелой формами акне страдают около 20% юношей, из них у 25% заболевание регрессирует с формированием косметических дефектов, представленных рубцовыми изменениями. Однако в последнее время все чаще встречаются случаи дебюта акне в возрасте старше 25 лет, которые наблюдаются преимущественно у женщин, страдающих гормональными заболеваниями половой сферы с выраженными проявлениями гиперандрогении. Наличие акне, даже и в легкой форме, на протяжении нескольких лет нередко приводит к образованию вторичных изменений кожи (дисхромий, рубцов, кист), вызывая психологические проблемы у больных. Локализация высыпаний на лице практически у всех пациентов вызывает психоэмоциональные нарушения, преимущественно дисморфофобии и дисморфомании. Многие авторы отмечают, что возникновение вторичных изменений кожи (постакне) обусловлено не тяжестью течения угрей, а длительностью заболевания, что диктует раннее начало проведения рациональной терапии с дифференциальным подходом.
Этиология акне
Основное значение в развитии акне придают фактору наследственной предрасположенности. Вероятность развития акне у подростков в случае болезни обоих родителей составляет 50%. Установлено, что чем тяжелее степень акне, тем чаще прослеживается генетическая взаимосвязь заболевания с ближайшими родственниками. Генетическая детерминированность заболевания определяет изменения в гормональном фоне, которые проявляются гиперандрогенией различного генеза. Важную роль в развитии акне играет состояние гипоталамо-гипофизарно-адреналовой системы, претерпевающей перестройку в пубертатном периоде. Акне является одним из признаков гиперандрогении, однако тяжесть дерматоза не зависит от выраженности гормональных отклонений. Реализации генетической предрасположенности способствуют экзогенные и эндогенные триггеры.

Патогенез
Одним из патогенетических механизмов при себорее и акне считают активацию гидролиза триглицеридов кожного сала бактериальными липазами, что ведет к повышенному образованию свободных жирных кислот и развитию воспалительного процесса в стенке фолликула волоса.
Было установлено, что при акне меняется не только количественный, но и качественный состав кожного сала, и эти изменения прежде всего касаются концентрации линоленовой кислоты. В увеличенном объеме кожного сала снижается концентрация незаменимой ненасыщенной линоленовой кислоты. Ее недостаток может быть обусловлен как нехваткой в пище, так и недостаточностью ферментативных систем, обеспечивающих ее поступление и распределение в организме. Линоленовая кислота является основным регулятором дифференцировки кератиноцитов, подавляя экспрессию фермента трансглутаминазы (ТГ). Этот фермент участвует в синтезе кератина 1-й и 10-й фракций, белков- инволюкрина, лорикрина и филаггрина — основных компоненте; цементирующей межклеточной субстанции корнео цитов. Повышенная активность ТГ вызывает ретенционный гиперкератоз в infrainfundibulum сальноволосяного фолликула (СВФ). Преобладание процессов пролиферации и дискератоза над десквамацией эпителия в конечном счете приводит к закрытию протока СВФ и образованию комедона. Снижение концентрации линоленовой кислоты приводит и к увеличению рН кожного сала и изменению проницаемости эпителия фолликулов. Нарушается барьерная функция и создаются условия для роста микроорганизмов; на поверхности кожи и внутри фолликулов.
При акне также нарушаются процессы ороговения в устье волосяных фолликулов. Процесс слущивания чешуек эпителия с канала волосяного фолликула регулируется белком — профилаггрином, входящим в состав шиповатого слоя эпителия. В клетках зернистого слоя этот белок преобразуется в филаггрин и находится в кератогиалиновых гранулах. Исходом этой агрегации является превращение клетки в роговую чешуйку. При акне происходит повышенное накопление и профилаггрина, и филаггрина в эпителии и, как следствие этого, возникает фолликулярный гиперкератоз, который ведет к расширению волосяного канала. Впоследствии расширенный канал наполняется салом и клеточным детритом, что приводит к его закупорке и образованию комедона.
Обтурация комедоном протока СВФ создает благоприятные анаэробные условия для размножения факультативных анаэробов Propionibacterium acnes и Propionibacterium granulosum.
Многолетние исследования показали, что воспалительный процесс в сальных железах вызывается следующими видами микроорганизмов: Propionibacterium acnes, стафилококками, преимущественно II типа, и дрожжеподобными грибами рода Malassezia. Антигены микроорганизмов привлекают к СВФ из периферической крови мононуклеарные фагоциты и нейрофилы, которые продуцируют интерлейкины 1α, 1β и 8; фактор некроза опухоли α, стимулируют систему комплемента. Эти провоспалительные цитокины активируют фермент циклооксигеназу, в результате чего из арахидоновой кислоты образуется главный медиатор воспаления — лейкотриен В4 (ЛТВ4). ЛТВ4 активирует нейтрофилы, Т-лимфоциты, моноциты и эозинофилы с последующим высвобождением ими гидролитических ферментов и монооксида азота (N0). Разрушение стенки сальной железы с выходом ее содержимого в дерму обуславливает формирование воспалительной реакции, что проявляется папулами, пустулами, узлами и кистами.
Последние данные исследований пересматривают этиологическую роль Propionibacterium acnes. Так, инициирующим фактором воспаления считаются провоспалительные цитокины. Во всех комедонах у больных акне определяется высокий уровень интерлейкина-1. Гистологическое исследование свежих высыпаний показало, что перифолликулярный инфильтрат представлен мононуклеарами и Т-клетками, а нейтрофилы появляются позже. Таким образом, на сегодняшний день выделяются четыре основных звена патогенеза: гиперпродукция сальных желез, фолликулярный гиперкератоз, микробная колонизация и воспаление.
Клинические проявления и течение акне: классификация
Клиническая картина акне характеризуется полиморфизмом и представлена открытыми и закрытыми комедонами, фолликулярными папулами и пустулами, узлами, иногда с фистулами, кистами и образованием рубцов.
Существует несколько классификаций акне. Наиболее полной является классификация, предложенная G.Plewig и А.М. Кligman (1993).
- Юношеские угри (асnе juveniles):
- комедональные угри (асnе comedonica);
- папуло-пустулезныеугри (асnе papulopustulosa);
- узловато-кистозные угри (acne nobulocytica);
- молниеносные угри (acne fulminaris)
- поздние угри (acne tarda);
- инверсные угри (acne inversa);
- шаровидные или нагроможденные угри (acne conglobate).
- угри новорожденных (acne neonatorum);
- угри детей (acne infantum).
Для оценки степени тяжести акне в практических условиях наиболее удобна классификация, предложенная Американской академией дерматологии (приводится в российской модификации):
- I степень характеризуется наличием комедонов (открытых и закрытых) и до 10 папул;
- II степень — комедоны, папулы, до 5 пустул;
- III степень — комедоны, папуло-пустулезная сыпь, до 5 узлов;
- IV степень характеризуется выраженной воспалительной реакцией в глубоких слоях дермы с формированием множественных болезненных узлов и кист; тяжесть кожного поражения находится в рамках II и III степеней.
Помимо морфологической характеристики акне в определении тяжести болезни имеют значение количественная оценка акне-элементов, динамика поражений, осложнения, ответ на акне-терапию (рефрактерные акне) и психосоциальное состояние пациента. На консенсус-конференции, организованной в 1990 году Американской академией дерматологии, обсуждались трудности создания стандартизированной и воспроизводимой системы классификации акне, в числе которых были особо отмечены высокий полиморфизм поражений, разнообразие комбинаций акне-элементов, вариабельность течения болезни, тяжести и плотности воспалительных поражений в разных локализациях у одного и того же больного.
Лечение акне
Несмотря на значительные успехи в терапии акне, проблема совершенствования лечения, а также дальнейшее изучение причин развития заболевания остаются весьма актуальными.
Многообразные факторы возникновения, сложные патогенетические механизмы акне и различные клинические формы заболевания являются причиной большого количества используемых методов лечения. Умелое сочетание различных препаратов для внутреннего и наружного применения позволяет получить хорошие результаты у 95% лиц, страдающих акне.
Терапия акне должна основываться на анамнестических данных с учетом наследственной предрасположенности, длительности течения, предшествующего лечения, его эффективности, возраста больного, особенностей развития и течения рецидивов, их длительности, влияния климатогеографических факторов, наличия сопутствующих заболеваний внутренних органов и очагов хронической инфекции. У женщин необходимо собрать подробный гинекологический анамнез: менструальный цикл, беременности, роды, оральная контрацепция. Кроме того, выбор методов лечения больных акне должен основываться на адекватной клинической оценке болезни: степени тяжести, типа высыпаний, их локализации и распространенности, типа поражений (воспалительный или невоспалительный) и тяжести осложнений (рубцы, очаги гиперпигментации и экскориации). Для лечения используют как местные, так и общие средства. Терапия должна быть длительной — не менее 4-6 месяцев, на что сразу же следует настроить больного.
Местная терапия
Ароматические ретиноиды в форме наружных препаратов (адапален и 13-цис-ретиноевая кислота) являются эффективными комедонолитическими срествами. Они устраняют фолликулярный гиперкеркератоз и закупорку фолликулов и, следовательно, уменшают рост Propionbacterium acnes за счет устранения анаэробных условий в протоках. Подавляют синтез тонофиламентов, стимулируют отделение десмосом и уменьшают когезию корнеоцитов, обладают противовоспалительным действием. Местное применение ароматических ретиноидов является методом выбора при невоспалительных и воспалительных проявлениях заболевания.
При применении топических ретиноидов возможно развитие так называемого ретиноевого дерматита в первые 3-4 недели от начала лечения, который проявляется воспалением и обильным шелушением, не требующим проведения специальных мероприятий по его устранению. Особенно ярко выражен ретиноевый дерматит у больных акне с отсутствием ярких проявлений себореи. Однако в исследованиях было отмечено, что чем сильнее дерматит, возникающий от применения наружных ретиноидов в начале лечения, тем лучше терапевтический и косметический эффект к концу основного курса терапии.
Азелаиновая кислота обладает депигментирующими свойствами, устраняет гиперкератоз устья фолликула сальных желез, видимо уменьшает толщину эпидермиса, при длительном использовании приводит к нормализации процесса дифференцировки клеток эпидермиса. Азелаиновая кислота оказывает умеренное противомикробное, а также противовоспалительное действие, уменьшая метаболизм нейтрофильных гранулоцитов и выработку ими свободнорадикальных форм кислорода. Не так давно стало известно, что азелаиновая кислота оказывает местное антиандрогенное действие: она ингибирует активность 5-альфа-редуктазы I типа, что приводит к снижению содержания дигидротестостерона в себоцитах, тем самым нормализуя процессы кератинизации и салоотделения. При лечении азелаиновой кислотой могут наблюдаться явления раздражения кожи в виде покраснения, жжения, зуда и шелушения, которые проходят самостоятельно в ходе дальнейшего использования препарата через 3-4 недели.
Бензоилпероксид обладает кератолитическим и бактериостатическим действием. Использование препаратов, содержащих бензоилпероксид, приводит к образованию различных форм активного кислорода, который подавляет размножение анаэробных Propionobacterium acnes. Бензоилпероксид не вызывает появления резистентных штаммов микроорганизмов, что успешно используется дерматологами при лечении акне с преобладанием грам-негативной флоры. Препарат также влияет на комедогенез вследствие кератолитического эффекта. Бензоилпероксид обладает непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папуло-пустулезных элементов. Когда гель Базирон с бензоилпероксидом наносят на кожу, избыток кожного сала абсорбируется гранулами акрилового кополимера благодаря высокой аффинности к ним. При этом глицерин вытесняется из гранул и всасывается в кожу, увлажняя и смягчая ее. Таким образом происходят контролируемая абсорбция кожного сала и активное увлажнение кожи. Препараты на основе бензоилпероксида дают положительный эффект при лечении больных с легкими формами акне, но в ряде случаев могут вызвать контактный дерматит.
Антибактериальные препараты наружного применения (эритромицин, тетрациклин, гарамицин, клиндамицин и др.) не оказывают комедонолитического действия, поэтому их назначают при преобладании у пациента папуло-пустулезных элементов. Однако наружное применение антибиотиков при лечении акне, создающее высокие концентрации препарата в месте аппликации, может приводить к развитию резистентности микрофлоры кожи и, в частности, Propionobacterium acnes. Это обуславливает не только неудачи в терапии, но также и перенос факторов резистентности другим микроорганизмам, что вызывает появление мультирезистентных штаммов биоты кожи. Кроме того, у местных антибактериальных средств отмечены такие побочные действия, как аллергические реакции, сухость кожи, шелушение, эритема, чувство жжения и др. Антибактериальные средства в большинстве случаев являются препаратами второго ряда и назначаются наружно в случае непереносимости или неэффективности бензоилпероксида, ретиноидов и азелаиновой кислоты. Вследствие этого чаще используется комбинированная наружная терапия, включающая один из препаратов выбора и антибиотик.
В последние годы на российском рынке появились комбинированные препараты для наружного применения, содержащие ретиноид и антибиотик (изотретиноин + эритромицин и адапален + клиндамицин). Ретиноевый компонент комбинированных гелей способствует снижению продукции кожного сала, комедоногенеза, подавляя воспалительную реакцию в сальных железах, а антибиотик оказывает прямое антибактериальное действие на бактериальную флору сальной железы. Есть свидетельства, что сочетание ретиноида и антибиотика приводит к взаимному потенцированию действия обоих (синергизм), а также снижает вероятность развития резистентности биоты к антибиотику даже при долговременном использовании комбинированных средств.

Системная терапия
Системная терапия часто сочетается с местной и показана для лечения среднетяжелых и тяжелых форм акне, а также в случае непереносимости местной терапии.
Антибиотикотерапия, применяемая на протяжении 40 лет, не потеряла своей актуальности и сейчас, поскольку одним из этиологических факторов в равитии воспалительных акне является активизация Propionobacterium acnes и Stapylococcus spp. Препаратами первого выбора в лечении папуло-пустулезных форм акне согласно рекомендациям Международного союза дерматологов (Париж, 2002) являются антибиотики. К числу наиболее часто применяемых антибиотиков относят доксициклин, эритромицин [29]. Предпочтительный прием доксициклина или миноциклина обусловлен их высокой биодоступностью и интенсивной кумуляцией в сальных железах. Их антимикробная активность выше, чем у других препаратов данной группы. Гораздо реже для системной терапии акне используются эритромицин, клиндамицин и сульфаниламидные препараты.
Несмотря на имеющееся обилие антибактериальных препаратов, все они обладают разнообразными побочными эффектами. Пероральный прием антибиотиков должен быть клинически обоснован из-за возникновения дисбиозов различной локализации. Кроме того, развитие резистентных штаммов приводит к снижению эффективности антибактериального лечения, что диктует необходимость проводить мониторинг микробного пейзажа биоты кожи с определением чувствительности. Разработка новых технологий в лечении акне направлена на минимизацию применения антибиотиков, предотвращение развития резистентности микроорганизмов.
Одним из базисных препаратов в лечении тяжелой степени акне с 1982 года является пероральный изотретиноин. Ароматический ретиноид (изотретиноин), являясь производным витамина А, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе и сальных желез, оказывая выраженный себостатический эффект. При этом снижается количество выработки кожного сала за счет уменьшения эпидермальной дифференцировки уровня себоцитов, а также изменяется состав липидов кожи. Кроме того, изотретиноин оказывает противовоспалительный и иммуномодулирующии эффект в гнойном очаге за счет ингибирования медиаторов воспаления — лейкотриенов. Развитие рецидивов после применения изотретиноина зависит не только от тяжести и распространенности процесса, разовой и курсовой дозы препарата, но и от возраста пациента: чем моложе пациент (16-17 лет), тем больше вероятность рецидива акне. В большинстве случаев требуется курс лечения не менее 4 месяцев, в 10% случаев — 6 месяцев и в 3% случаев — более 10 месяцев.
За последние годы показания к системному приему изотретиноина при акне расширились. Большинство побочных эффектов при его использовании дозозависимы. Поэтому весьма актуальной при лечении нетяжелых форм акне является терапия изотретиноином со снижением суточной и курсовой доз препарата.
Хотя патофизиология акне считается однотипной и четко охарактеризованной, эпидемиологические и триггерные факторы многообразны, а последствия после ликвидации угрей зачастую стойкие. На сегодняшний день у женщин единственным средством, влияющим на основной этиологический фактор развития себореи и акне, остается гормональная антиандрогенная терапия.
Существует несколько вариантов гормонального лечения акне:
- применение эстрогенов;
- применение антиандрогенов;
- комбинация антиандрогенов с эстрогенами;
- комбинация эстрогенов с кортикостероидами;
- применение глюкокортикоидов.
Из группы эстрогенов широко применяют этинилэстрадиол по 50 мг в сутки или местранол, достигая уменьшения продукции кожного сала на 25-30%. Противопоказаниями для монотерапии эстрогенами являются эндометриоз, рак молочной железы, в том числе в семейном анамнезе, заболевания сердечно-сосудистой системы, выраженные нарушения функции почек. Длительное применение эстрадиола без добавления гестагенных препаратов может привести к гиперплазии эндометрия, возможному обострению мигрени, заболеваниям печени, опухолевым процессам, сахарному диабету, бронхиальной астме, маточному кровотечению.
При акне у женщин ципротерона ацетат с успехом назначается курсами с 5-го по 25-й день менструального цикла, в среднем в течение 6 циклов.
Под воздействием ципротерона ацетата происходит конкурентное связывание дигидротестостерона с цитозольными андрогеновыми рецепторами в органах-мишенях, уменьшается свободная фракция тестостерона в плазме, уменьшается синтез андрогенов в яичниках, снижается секреция гонадотропных гормонов гипофизом. Во время приема ципротерона ацетата снижается усиленная функции сальных желез, играющая важную роль в возникновении акне и себореи. Как правило, после 3-4 месяцев терапии это приводит к уменьшению имеющихся акне-элементов. Также ослабляется и часто сопроЕ ждающее себорею выпадение волос.
Среди комбинированных оральных контрацептивов (КОК) предпочтение в последнее время отдается монофазным препаратам с содержанием этинилэстрадиола (ЭЭ) от 0,03 до 0, 05 мг и гестагена с антиандрогенной активностью. При назначении подобных КОК невоспалительные элементы регрессируют активнее, чем воспалительные, что обуславливает целесообразность его назначена при комедональной форме акне. В то же время назначение ципротерона ацетата приводит к более активному разрешению воспалительных акне, что говорит о преимущественном его применении у женщин с папуло-пустулезной формой акне.
Гестагенадроспиренон (ДРСП) — комбинированный оральный контрацептив последнего поколения. Противоугревая активность ДРСП обусловлена его прямым (блокада дроспиреноном андроген-рецепторов; и непрямым (антигонадотропная активность, стимуляция этинилэстрадиолом и дроспиреноном синтеза ПССГ печенью, отсутствие вытеснения тестостерона из связи ПССГ) антиандрогенным действием, а также подавляющим действием на ренин-ангиотензин-альдостероновую систему (блокада дроспиреноном альдостероновых рецепторов). Последнее свойство ДРСП особенно важно для женщин, отмечающих обострение акне во второй половине цикла (обострение акне за счет перифолликулярного отека) и увеличение массы тела за счет задержки жидкости.
Исследования показали, что антиандрогенное действие ДРСП способствует уменьшению дерматологических симптомов, что сопровождается снижением выработки кожного сала, средних концентраций тестостерона, свободного тестостерона и андростендиона. Однако эти эффекты не были столь выраженными, как при приеме препарата ципротерона ацетата.
Установлена антиандрогенная активность у негормонального препарата спиронолактона, непосредственно блокирующего рецепторы андрогенов, который назначается при акне по 1-2 мг/кг веса в сутки; (приблизительно 150-200 мг в сутки) на протяжении 3-6 месяцев. Однако при назначении спиронолактона у женщин возможны нарушения менструального цикла, развитие гиперкалиемии, особенно у больных с нарушениями функций печени и почек, по мнению некоторых исследователей, увеличивается риск развития опухолей молочных желез.
Глюкокортикостероиды (от 30 до 60 мг преднизолона в сутки или метипред по 4 мг в сутки) используются в виде коротких курсов в дополнение к изотретиноину для уменьшения воспаления при очень тяжелых формах акне, а также в комплексе с антиандрогенными препаратами при выявлении надпочечниковой или смешанной форм гиперандрогении у женщин.
Для лечения больных акне применяются также различные физиотерапевтические методы (электрофорез, дарсонвализация, УФО, криотерапия, лазеротерапия и др.), которые являются вспомогательными. В настоящее время некоторые из них дискутабельны.
Так, УФО усиливает комедоногенез из-за активации валена, входящего в состав кожного сала, а в эритемных дозах вызывает резкое снижение местной иммунной защиты и ухудшение течения акне.
Рекомендации по лечению
Проблема лечения акне далека от разрешения. Сложные патогенетические механизмы развития заболевания, а также существование различных клинических форм обуславливают многообразие используемых методов лечения. Индивидуальный подход к подбору как системных (при более тяжелых или осложненных формах акне), так и топических препаратов способствует достижению хороших терапевтических результатов у пациентов с акне, применение комплексной терапии позволяет достичь за более короткий срок лучших результатов и добиться более длительной ремиссии. Назначение специальных вспомогательных средств для ухода за кожей дает возможность во время наружного или системного лечения уменьшить дозы и кратность применения лекарственных средств, обеспечить более комфортное состояние кожи пациента. Терапия акне обязательно должна проводиться с учетом особенностей развития и течения болезни, следовательно, успех лечения больных акне возможен только при тесном взаимодействии дерматолога, пациента и врачей других специальностей (эндокринолога, гинеколога, гастроэнтеролога и психиатра), а также при назначении препаратов, которые воздействовали бы на все основные звенья патогенеза заболевания и были направлены на устранение этиологических и триггерных факторов.
Отзыв на статью Ю.Н. Перламутрова и К.Б. Ольховской «Современные аспекты патогенетических механизмов тактики лечения пациентов с акне»
«Авторы ставят под сомнение терапевтическую эффективность физиотерапевтических факторов при лечении акне, но в настоящее время проведено достаточно большое количество научных исследований по данной проблеме, доказывающих выраженное противовоспалительное, иммунокоррегирующее, вазопротекторное действия магнитотерапии, ультразвуковой терапии, разных видов фототерапии и т.д. Упоминаемые в статье методики местного и общего ультрафиолетового облучения в течение длительного времени применяются при акне с учетом индивидуальной биодозы (биодоза — время, необходимое образования минимальной эритемы с четко выраженными краями, определяемое индивидуально коже живота с помощью биодозиметра). Используются различные схемы назначения УФО в зависимости от регионарной чувствительности к УФ излучению различных участков кожи, возраста пациентов, стадии заболевания. Так, при наличии угревой сыпи, осложненной стафилококковой инфекцией, на ограниченном участке кожи наиболее эффективно применение местного УФ облучения на очаг поражения -в эритемной дозе, составляющей 2-3 биодозы, курс проводится 4-5 процедур с интервалом 2-3 дня и постепенным увеличением дозы облучения.
Указанная методика оказывает выраженное рассасывающее, бактериостатическое, кератолитическое действия. При длительном осложненном течении акне применение обычной методики УФ-излучения может быть неэффективным. В подобных случаях целесообразно использовать фотосенсибилизирующие лекарственные препараты и селективное длинноволновое УФ излучение.
При легкой и средне-тяжелой степени угревой болезни нашли широкое применение методы дарсонвализации, лекарственного электрофореза, вакуумной терапии, лазеротерапии, криотерапии. В стадии разрешения при наличии рубцовых изменений наиболее показаны методы ультразвуковой терапии, ультрафонофореза, микроволновой терапии.
Представляют большой интерес данные, получденные Е.С. Васильевой о высокой эффективности (72% — при узловатой и 95% — при папуло-пустулезной форме) сочетанного применения магнитотерапии и инфракрасного излучения в комплексной терапии больных угревой болезнью. В данном исследовании физиотерапевтическое лечение проводилось на фоне традиционного медикаментозного лечения, но в контрольной группе, получавшей только фармакологические препараты, клинический эффект наступал в более поздние сроки и был менее выражен. В цитируемой работе убедительно доказано, что в основе высокой терапевтической эффективности лежит выраженная компенсация исходных микроциркуляторных нарушений и иммунокоррегирующий эффект как в клеточном, так и в гуморальном звеньях иммунитета, что проявлялось в нормализации соотношения иммунорегуляторных субпопуляций Т-лимфоцитов, повышении их функциональной активности, восстановлении до нормы содержания сывороточных иммуноглобулинов А и G. В последние годы также были разработаны высокоэффективные методики ультрафонофореза комплексного препарата лонгидазы при акне.
Таким образом, накопленные к настоящему времени многочисленные клинические данные дают нам право сделать вывод не столько о «вспомогательном», сколько о патогенетическом характере физиотерапевтических методов лечения. Это делает их использование в комплексной терапии акне обоснованным и целесообразным и позволяет повысить результативность лечения. Дальнейшая разработка немедикаментозных технологий в терапии угревой болезни представляется актуальной и перспективной задачей восстановительной медицины.»
Т.В. Кончугова, доктор медицинских наук, руководитель отдела физиотерапии и физиопрофилактики Российского научного центра восстановительной медицины и курортологии Минздравсоцразвития России
www.1nep.ru
Лечение акне. Как избавиться от акне, и какое средство лучше против акне?
При возникновении акне необходимо посетить эндокринолога и получить назначение на обследование гормонального фона.
Где сдать анализы на гормоны?
Демодекоз – заболевание, вызываемое микроскопическим клещом демодексом, бывает причиной прогрессирующей угревой сыпи и акне.
Исследование на демодекоз…
Многие не понаслышке знают, как трудно найти эффективное средство против акне. Часто угревая сыпь появляется в подростковом возрасте, но ее нельзя «перерасти» — это заболевание может напоминать о себе всю жизнь. Поэтому лечить акне необходимо. Но какие средства от акне действительно работают?
Гладкая, чистая, сияющая здоровьем кожа — один из главных критериев красоты. Некоторым хорошая кожа дана от природы, но большинство из нас хотя бы раз в жизни сталкивались с тем, что в рекламе деликатно называют «несовершенствами». Каждый знает, как может повлиять на самооценку и уверенность в себе всего лишь один маленький прыщик. А если воспаления высыпают десятками и никак не желают исчезать?
Угревая сыпь, или акне, — это воспаление сальных желез. Сальные железы необходимы, благодаря их деятельности кожа всегда остается увлажненной, секрет сальных желез предохраняет ее от воздействия внешней среды. Но иногда в этой системе происходит сбой. Протоки сальных желез закупориваются отмершими клетками, железа воспаляется и появляется комедон или болезненный прыщ.
Акне — распространенная проблема. В той или иной форме угревая сыпь встречаются у 60-80% молодых людей и девушек в возрасте от 12 до 24 лет. Однако угри могут появляться и у взрослых людей.
Как избавиться от акне
Нередко причиной возникновения акне становится изменение гормонального фона. Поэтому акне — обычный спутник полового созревания. Но за появление угревой сыпи ответственны не только гормоны. Спровоцировать возникновение сыпи могут стрессы, несбалансированная диета, прием некоторых лекарств. Сами по себе эти факторы не могут вызвать появление угрей, но если у вас есть к ним предрасположенность, они станут тем самым «спусковым крючком».
Вылечить акне не так уж сложно, хотя это и требует времени. Сегодня косметологи располагают необходимыми для этого средствами. Тем не менее, многие предпочитают заниматься самолечением, зачастую лишь усугубляя ситуацию.
Следует разобраться с некоторыми мифами, окружающими это заболевание.
Миф № 1. Против акне помогают солнечные ванны.
Под воздействием ультрафиолета кожа действительно становится чуть более сухой. Но загар увеличивает количество мертвых клеток на поверхности кожи, они закупоривают протоки сальных желез и прыщей становится еще больше. Загар — действенный способ избавиться от пары-тройки мелких прыщиков и через неделю получить несколько десятков крупных.
Миф № 2. Вылечить акне можно частым умыванием.
Частое умывание и пилинги травмируют кожу и уничтожают ее здоровую микрофлору. На пересушенной коже появляются микротрещины, в которые попадают бактерии. Ослабленная кожа не может противостоять им, и ее состояние ухудшается. Умываться при акне следует не чаще 2 раз в сутки.
Миф № 3. Угри нужно удалять вручную, пока они не стали крупными.
При выдавливании прыщика на поверхность выходит только его часть, а остальное остается в коже и провоцирует появление глубокого воспаления. Кроме того, такой метод травмирует кожу и, что особенно важно, канал сальной железы. Это мешает секрету выходить наружу, поэтому акне на месте уничтоженного прыща будет возникать снова и снова. Результат — не только прыщи, но и шрамы, удалять которые дорого и неприятно.
Лечение акне
Чаще всего акне появляется на лице, груди и спине — там, где много сальных желез и поры наиболее широкие. Угревая сыпь — это болезнь, и лечить ее должен специалист. Лечение акне зависит от тяжести болезни. Так, косметологи выделяют три формы акне:
- Легкая: не более 10 закрытых или открытых угрей без признаков воспаления;
- Средняя: от 10 до 40 угревых элементов с незначительными признаками воспаления;
- Тяжелая: более 40 воспаленных угревых элементов.
Легкая форма акне хорошо поддается лечению наружными средствами — гелями и мазями. При средней и тяжелой форме препараты для местной терапии сочетают с медикаментами, которые нужно принимать внутрь. Иногда назначают антибиотики, которые уничтожат бактерии и снимут воспаление и, если проблема состоит в гормональном дисбалансе, гормоны. Такие средства должен прописывать врач, поскольку и антибиотики, и гормональные препараты оказывают серьезное влияние на организм в целом.
После того, как угревая сыпь исчезнет, потребуется курс косметических процедур для возвращения коже чистоты и гладкости. Акне оставляет рубцы и пятнышки гиперпигментации. Лазерная терапия и другие достижения современной косметологии неплохо справляются с ними.
Средства против акне
Легкие формы акне можно победить, не прибегая к медикаментам. В аптеках и магазинах продается множество видов кремов и мазей, разработанных для решения этой проблемы. Как правило, такие средства содержат бензоил пероксид, азелаиновую кислоту, резорцин, салициловую кислоту или серу. Резорцин, салициловая кислота и сера сегодня считаются не самыми действенными ингредиентами, хотя когда-то они были основным компонентом противоугревых мазей. С тех пор наука шагнула далеко вперед, однако некоторые производители продолжают использовать эти вещества. Сегодня для борьбы с прыщами применяют бензоил пероксид, который убивает бактерии, и азелаиновую кислоту, оказывающую антибактериальное действие и снимающую воспаления.
Наносить средства от угрей нужно ежедневно на пораженные области после очищения кожи. Если кожа начинает сохнуть, частоту применения рекомендуется сократить до одного раза в два-три дня.
www.kp.ru
Современные подходы к лечению угрей.
Популярные статьи
Тамара Корчевая, к.м.н., врач-дерматокосметолог, директор Клиники угрей и реабилитации кожи, Центра лечебной косметологии Даная
 Поиск лекарства от угревой сыпи был и остается важнейшей проблемой дерматокосметологии. Несмотря на постоянное пополнение ассортимента лечебных и косметических препаратов для проблемной кожи, заболеваемость угревой сыпью не снижается. Угревая сыпь в настоящее время не является привилегией юного возраста: во всем мире эта проблема беспокоит людей все более старшего возраста.
Поиск лекарства от угревой сыпи был и остается важнейшей проблемой дерматокосметологии. Несмотря на постоянное пополнение ассортимента лечебных и косметических препаратов для проблемной кожи, заболеваемость угревой сыпью не снижается. Угревая сыпь в настоящее время не является привилегией юного возраста: во всем мире эта проблема беспокоит людей все более старшего возраста.
Иммунитет, гормоны и угри
Изменения гормонального фона в подростковом возрасте оказывает влияние на состояние иммунитета. Известно, что оптимальное содержание половых гормонов оказывает положительное действие на иммунитет, усиливая его. Дисбаланс половых гормонов, как снижение, так и их избыток, отрицательно влияет на иммунный статус. Вот почему в .подростковом возрасте часто заявляют о себе с новой силой старые детские проблемы. К счастью, иногда бывает наоборот: хороший гормональный фон у подростка активно защищает его, он болеет реже, старые хронические диагнозы снимаются.
Гиперфункция сальных желез
Всем известно, что угри связаны с дисфункцией сальных желез. В подростковом возрасте, когда меняется гормональный статус, усиливается влияние половых гормонов на сальные железы. Это приводит к усилению секреции кожного сала сальными железами или себорее. Содержимое сальных желез является прекрасным питательным субстратом для угревых бактерий Propionebacteria acnes. Эти бактерии являются анаэробами и развиваются при ограничении доступа кислорода, т.е. им прекрасно живется в верхнем отделе закупоренного выводного протока сального волосяного фолликула. Если на этой стадии развития угревой сыпи человеку не оказана помощь, то при осложненном течении заболевания воспаление усиливается, присоединяется стафилококк и образуются гнойнички, пустулы, абсцессы. Ослабление иммунитета в подростковом возрасте приводит к активизации патогенной микрофлоры и, как следствие, к развитию угревой болезни.
Сопутствующие патологии — важный механизм развития акне
С точки зрения гомотоксикологии (современная ветвь гомеопатии) усиление салоотделения, воспалительные угри — это различные фазы выведения токсинов из организма. С учетом этой теории усиление секрета сальной железы можно рассматривать не только как активизацию сальной железы под действием андрогенов (мужских половых гормонов), но и как один из способов выведения токсинов. Воспаление в области сальной железы — это вторая фаза гомотоксикоза, когда организм не справился с выведением накопленных токсинов. При этом по мере созревания угревого элемента скапливается гнойный экссудат.
Даже в подростковом возрасте акне болеют не все, и не у всех заболевших угревая сыпь принимает тяжелую форму. Поэтому особенно важно обратить внимание на дополнительные отягощающие факторы. Важным предрасполагающим фактором следует назвать состояние кишечника. Хотя согласно европейской статистике дисбактериоз кишечника диагностируется у 92-95% населения, нельзя к этому относиться как к нормальному состоянию. В ряде случаев под действием неправильного питания, приема антибиотиков угнетается жизнедеятельность кишечной флоры. Начинают активно размножаться вредные для организма бактерии и грибки, вследствие чего развивается декомпенсированный дисбактериоз. Начинают преобладать процессы гниения, что приводит к усиленному образованию токсинов и снижению иммунитета. Еще один путь кишечной интоксикации — паразитарные инфекции (гельминтозы, лямблиоз и др.). Мы установили, что все эти проблемы чаще всего встречаются у больных с угревой сыпью. Грамотный гастроэнтеролог-паразитолог – равноправный помощник дерматолога-косметолога в борьбе с угревой сыпью.
Другим очагом хронической инфекции являются воспалительные заболевания мочеполового тракта скрытой формы, которые клинически, как правило, себя никак не проявляют. Сегодня дерматологи научились их распознавать по особенностям угревых высыпаний на коже с последующей специальной диагностикой. Диагностика и санация хронических очагов инфекций в носоглотке также позволяет резко повысить качество лечения угревой сыпи.
Таким образом, кожа выступает как «орган-мишень», который сигнализирует о скрытых расстройствах внутренних систем, без коррекции которых мы не сможем добиться стойкого результата в лечении угревой сыпи.
Наружное лечение
Можно выделить два подхода в лечении акне.
1. Воспалительные акне.
На острой стадии заболевания рекомендуется использование противовоспалительных и антибактериальных препаратов, к которым относятся «Зине-рит», «Базирон», «Далацин-Т». Основными действующими веществами являются антибиотики: эритромицин, клиндамицин, а также антибактериальный препарат бензоил пероксид. Эти антибиотики оказывают выраженное антибактериальное действие на угревые бактерии (Р. а.) и стафилококк.
Одновременно с этим важно начать противодемодекозное лечение. Демодекс присутствует на коже каждого второго из нас, однако активизируется лишь на фоне сниженного общего и местного иммунитета, в том числе и при угревой болезни. Щелочная жирная кожа, с одной стороны, предрасполагает к размножению демодекса. С другой стороны, его выделения дополнительно усиливают воспаление: образуется порочный круг. Когда к бактериальному обсеменению присоединяется демодекс, это может стать последней каплей, провоцирующей массированные угревые высыпания. Согласно М.А. Розентулу, клещ демодекс усугубляет угревую сыпь у подавляющего большинства пациентов. Для борьбы с демодексом используется гель «Делекс-акне», который содержит активную форму серы. Дополнительно препарат обладает противовоспалительным и рассасывающим действиями.
2. Невоспалительные угри, или постакне.
После уменьшения воспалительных явлений назначаются специальные лечебные кремы и гели — «Дифферин» и «Скинорен». Препараты способствуют окончательной реабилитаци кожи, очищая ее от комедонов, рассасывая застойные явления, выравнивая и разглаживая поверхность кожи.
«Дифферин» — это местный ретиноид. Он проникает через сальные протоки и устраняет закупорку железы. Неглубокая закупорка устраняется под его действием сама собой или, в более сложных случаях, комедон становится более поверхностным и легко удаляется косметологом во время чистки. Воздействуя на излишнюю активность сальных желез, «Дифферин» тем самым снижает вероятность нового воспаления.
«Скинорен-крем с азелаиновой кислотой» — мягкое деликатное средство от угрей. Он назначается для завершения лечения и окончательной реабилитаци кожи. Он способствует отторжению мертвых клеток, истончению рогового слоя, очищению от поверхностных сальных пробок и удалению пятен после воспалительных угрей. Благодаря действию этого препарата дерматолог-косметолог может получить эффект красивой, гладкой, ухоженной кожи у пациента. Такой результат раньше достигался только длительными косметическими процедурами.
Специальные косметические процедуры
Эстетическую реабилитацию постугревой кожи надо начинать как можно раньше. Комплекс лечения включает в себя кислородоозонотерапию, мезоте-рапию, врачебные гликолевые пилинги, лечебный массаж и применение комбинированных масок с рассасывающим действием.
Если наружные программы не дают стойкого эффекта, угри вновь «подсыпают» — необходимо уточнить диагноз, стадию развития угрей и решить вопрос о поиске внутренних очагов хронической интоксикации. В особых случаях назначается ретиноид системного действия — «Роаккутан», который признан препаратом №1 для лечения тяжелых кистозных форм угрей.
Комплексный подход к лечению обязательно принесет результат. Важно настроить клиента на достижение цели, помочь ему поверить в свои силы. Суммируя опыт лечения угревой болезни в нашем центре, хороший результат лечения отмечается у подавляющего большинства больных.
Домашняя работа
Огромное значение имеет правильно подобранный и систематический домашний уход за проблемной кожей. Разработан целый ряд лечебных линий по уходу за жирной кожей, включающий лосьоны и тоники, увлажняющие и лечебные кремы, гоммажи и гели для умывания, а также матирующие средства (лосьоны, эмульсии, кремы). Все они прошли апробацию в специализированных дерматологических клиниках. Хорошо зарекомендовали себя линии «Биодерма» (Себиум), «Ля Рош Пузе» (Эфаклар), «Авен». Эти препараты назначаются косметологом на вылеченную от воспалительных угрей кожу для профилактики рецидивов и дальнейшего выравнивания текстуры кожи.
ugri.ru
АКНЕ: патогенез и современные методы лечения | #06/05
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет. В этом возрасте возможны два варианта течения заболевания — «физиологические» акне и «клинические» акне, наблюдаемые у 15% пациентов, которые требуют назначения лечения. У 7% пациентов возможно развитие поздних акне, возникающих после 40 лет [1, 3, 5].
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
- Адаскевич В. П. Акнэ вульгарные и розовые. — М.: Медицинская книга; Н. Новгород: Издательство НГМА, 2003. — 160 с.
- Иванов О. Л., Самгин М. А., Монахов С. А., Львов А. Н. Характеристика и коррекция психоэмоциональных расстройств (ПЭР) у больных акнэ // Тезисы научных работ IX Всероссийского съезда дерматовенерологов. — М., 2005. — Т. 1. — С. 90.
- Кривошеев Б. Н., Ермаков М. Н., Криницына Ю. М. Современные методы лечения угревой болезни: Метод. рекомендации. — Новосибирск, 1997. — 16 с.
- Кунгуров Н. В., Кохан М. М. Опыт применения азелаиновой кислоты 20% (Скинорена) в терапии акнэ // Клиническая дерматология и венерология. — 2002. — № 2. — С. 31-35.
- Масюкова С. А., Ахтямов С. Н. Акнэ: проблема и решение // Consilium medicum. — 2002. — Т. 4. — № 5. — С. 217-223.
- Масюкова С. А., Гладько В. В., Бекмагомаева З. А. Опыт применения нового топического ретиноида — адапалена в лечении акнэ // Клиническая дерматология и венерология. — 2002. — № 2. — С. 36-39.
- Сергеева И. Г., Криницына Ю. М. Опыт применения препаратов фузидиевой кислоты в дерматологии // I Российский конгресс дерматологов. — 2003. — Т. 1. — С. 112.
- Thiboutot D. Pathogenesis and treatment of acne // 10th Congress EADV. Munich, 2001; 91.
- Wolf J. E. Increasing role of retinoids in acne treatment // 10th Congress EADV. — Munich, 2001; 91.
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук
Новосибирский государственный университет, Новосибирск
www.lvrach.ru
СОВРЕМЕННЫЙ ВЗГЛЯД НА ЛЕЧЕНИЕ АКНЕ: состояние проблемы и новые возможности | #04/03
Врачу любого профиля приходится время от времени диагностировать и лечить угревую сыпь. Угри, или акне (acne), — хроническое воспалительное заболевание сальных желез, возникающее в результате их закупорки и повышенной продукции кожного сала (себореи). Известно, что себорея и угри довольно широко распространены: 60–80% лиц в возрасте от 12 до 24 лет страдают этим заболеванием в той или иной форме [2].
Современные подходы к лечению акне включают назначение различных системных и наружных препаратов, влияющих на хорошо изученные к настоящему времени звенья патогенеза: гиперплазию и гиперсекрецию кожного сала, фолликулярный гиперкератоз, размножение Propionibacterium acnes и других микроорганизмов, воспаление в дерме [1, 2, 4, 5, 6]. Выбор методов лечения угревой болезни должен основываться на адекватной клинической оценке степени тяжести угревой болезни, а также типе высыпаний на коже. Следует всегда учитывать состояние эндокринного фона, сопутствующие заболевания и состояния. Вот почему для ведения пациентов с угревой болезнью дерматологи нередко прибегают к помощи других специалистов — гинекологов, эндокринологов, урологов, терапевтов и др. В последнее время при выборе методов лечения больного с угрями все большая роль отводится его психосоциальному статусу. Известно, что угри могут оказывать на пациента значительное психологическое воздействие, вызывая тревогу, депрессию, социальную дезадаптацию, межличностные и производственные трудности [2, 3, 6]. Проблема внешней непривлекательности порождает дисморфофобию — расстройство невротического уровня, проявляющееся боязнью мнимого внешнего уродства. Это расстройство очень характерно для пубертатного возраста и сопровождается большим количеством жалоб, стремлением изменить свою внешность, скорректировать мнимый физический недостаток [4]. При этом характер жалоб и их эмоциональная окраска не всегда зависят от выраженности клинических проявлений. Например, многие находившиеся под нашим наблюдением пациенты с легким течением заболевания были значительно сильнее обеспокоены своим недугом, чем больные с более тяжелыми формами. И наоборот, пациенты с тяжелым течением акне были более сдержаны в описании своих жалоб [3]. В ряде случаев у больных диагностируют и дисморфоманию — убежденность в наличии физического недостатка или уродства. Это бредовое расстройство, для которого характерны идеи отношения и сниженный фон настроения, а также активное, назойливое обращение к специалистам для коррекции физического недостатка [2, 4]. В таких ситуациях существенную помощь в лечении могут оказать психоневрологи. Вместе с тем, проиллюстрированные особенности эмоционального и психического статуса пациентов с акне диктуют назревшую необходимость активного применения современных и эффективных препаратов. Специалисты хорошо знают, что в случае удачного лечения данного дерматоза существенно меняется эмоциональный фон и поведение пациентов [3, 6].
Что касается определения степени тяжести акне, то здесь единой классификации не существует. Однако большинство исследователей выделяют три степени тяжести заболевания — легкую, среднюю и тяжелую. Легкая степень угревой болезни диагностируется при наличии главным образом закрытых и открытых комедонов, практически без признаков воспаления. При акне легкой степени возможно наличие менее 10 папулопустулезных элементов на коже лица. При средней степени тяжести на лице отмечается более 10, но менее 40 папулопустулезных элементов. Тяжелая форма характеризуется наличием более 40 папулопустулезных элементов, а также абсцедирующими, флегмонозными (узловато-кистозными) или конглобатными угрями. Легкая степень требует назначения только наружной терапии. Пациенты, страдающие среднетяжелой или тяжелой формой акне, должны получать как наружное, так и общее лечение [1, 2, 5, 6].
При акне легкой степени назначают одно из современных наружных средств. Средства, широко использующиеся в настоящее время, относятся к уже хорошо известным врачам группам препаратов: топические ретиноиды, бензоил пероксид, азелаиновая кислота и наружные антибактериальные средства. При среднетяжелых и тяжелых формах помимо перечисленных препаратов используют системные антибиотики (тетрациклины, эритромицин), у лиц женского пола — антиандрогены (ципротерона ацетат, диеногест), а также системные ретиноиды (изотретиноин) [1, 2, 5, 6]. Таким образом, современные средства для наружной терапии показаны при любой степени тяжести акне. Однако до недавнего времени они широко не применялись из-за большого числа побочных действий и/или низкой эффективности при тяжелых и среднетяжелых формах заболевания. Кроме того, монотерапия топическими антибактериальными средствами (эритромицин, клиндамицин и др.) чрезмерно длительными курсами породила еще одну серьезную проблему — нечувствительность возбудителя (Р.аcnes) к проводимой терапии [2, 6].
Совсем недавно в распоряжении специалистов появились два новых наружных препарата, которые по достоинству заняли лидирующие позиции в лечении акне во многих дерматологических школах Западной Европы и Америки. Это ретиноид нового поколения — адапален (дифферин) и бензоил пероксид (базирон АС). Дифферин выпускается в форме геля и крема 0,1%, базирон АС — в форме геля 2,5%, 5% и 10%.
Внедрение в практику топических и системных ретиноидов при лечении акне уже много лет назад совершило переворот в представлениях об эффекте терапии при этом заболевании. Ранее для наружной терапии использовали синтетический аналог витамина А — третиноин, который обладал высоким комедолитическим действием и нормализовал кератинизацию эпителия волосяного фолликула, делая тем самым менее вероятным развитие в нем воспаления, а также вызывал некоторое уменьшение продукции кожного сала. Современный ретиноид адапален (дифферин) имеет ряд новых свойств и преимуществ перед ретиноидами старого поколения. Во-первых, адапален — это вещество, которое представляет собой не только новый биохимический класс ретиноидов, но и препарат, обладающий доказанными более выраженными противовоспалительными свойствами. Во-вторых, благодаря селективному связыванию с особыми ядерными RAR-g-рецепторами клеток поверхностных слоев эпителия, адапален способен наиболее эффективно регулировать процессы терминальной дифференцировки кератиноцитов, нормализовать процессы отшелушивания роговых чешуек и, следовательно, воздействовать на гиперкератоз в области устья волосяного фолликула. Следствием этого являются удаление участков фолликулярного гиперкератоза (кератолитический эффект) и предотвращение образования новых микрокомедонов (комедолитический эффект) [7]. В-третьих, хорошая переносимость, низкое раздражающее действие и эффективная доставка в кожу дифферина обеспечиваются благодаря оригинальной основе препарата в форме гидрогеля и уникальной равномерной дисперсии микрокристаллов адапалена в этом гидрогеле. Многолетний опыт использования дифферина у нас на кафедре показал, что он может назначаться как наиболее эффективный препарат при лечении акне любой степени тяжести для проведения основного курса и поддерживающего лечения. Дифферин рекомендуют и в качестве монотерапии (при легких формах), и в комбинации с топическими или системными антибиотиками, антиандрогенами. Препарат также незаменим на этапе перевода пациента с системной терапии (системные антибиотики, системные ретиноиды, антиандрогены) на наружную терапию.
Бензоил пероксид — это средство также знакомо специалистам. Оно используется в дерматологии более 20 лет. Благодаря мощному кератолитическому эффекту, этот препарат широко применялся при наружной терапии ихтиозов, отбеливающие свойства бензоил пероксида позволяли также назначать его при различных изменениях пигментации кожи. В дальнейшем была показана высокая эффективность данного средства при акне. Бензоил пероксид оказывает выраженное антибактериальное действие на P.acnes и Staph. Epidermidis (даже на резистентные к антибиотикам) за счет выраженного окислительного эффекта. Бензоил пероксид не вызывает появления резистентных штаммов микроорганизмов. Препарат влияет на комедогенез вследствие кератолитического эффекта. Бензоил пероксид обладает также непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папулопустулезных элементов. Новый препарат бензоил пероксида — базирон АС — обладает лучшей, по сравнению с ранее существовавшими средствами, переносимостью за счет комплекса акрилового кополимера и глицерина, гидрогелевой основы и особой равномерной дисперсии микрокристаллов бензоил пероксида в этой основе. Акриловый кополимер включает увлажняющее средство глицерин. Когда гель Базирон АС наносят на кожу, избыток кожного сала абсорбируется гранулами акрилового кополимера благодаря высокой аффинности (сродства) к ним. При этом глицерин вытесняется из гранул и всасывается в кожу, увлажняя и смягчая ее. Таким образом, происходит контролируемая абсорбция кожного сала и активное увлажнение кожи (рисунок).
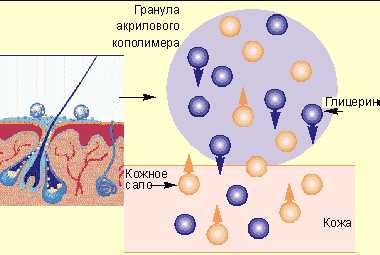 |
| Механизм действия акрилового кополимера в составе препарата базирон АС |
Предварительные результаты использования данного препарата на кафедре дерматовенерологии с клиникой СПбГМУ им. акад. И. П. Павлова указывают на то, что базирон АС показан в качестве монотерапии при легкой степени угревой болезни, сопровождающейся появлением комедонов и воспалительных элементов. Его следует обязательно назначать при неэффективности топических антибиотиков вследствие развития нечувствительных штаммов микроорганизмов. Известно, что сочетанное назначение бензиол пероксида и антибактериальных средств существенно снижает риск появления таких резистентных штаммов [2, 5, 6]. Базирон АС может рекомендоваться также в качестве «вводной» и поддерживающей терапии до и после применения дифферина.
Важно подчеркнуть, что все современные наружные препараты для лечения акне должны назначаться на длительный срок. По нашим наблюдениям, стойкий позитивный эффект при использовании адапалена (дифферина) и бензоил пероксида (базирона АС) возможен лишь при постоянном применении в течение четырех—шести месяцев. Это обусловлено тем, что подобные препараты должны подействовать на кожу в течение нескольких сроков обновления эпителиального пласта. Известно, что средняя продолжительность обновления эпителия кожи составляет 28 дней. Следует также всегда помнить о необходимости эффективной фотопротекции при назначении препаратов с кератолитическим эффектом в летнее время и об использовании современных некомедогенных средств для бережного очищения и увлажнения кожи. Пациентов необходимо предостерегать от втирания препаратов, использования их в чрезмерных количествах, применения спиртовых растворов и других средств с подсушивающим действием. Именно эти меры помогут избежать раздражающего действия и добиться оптимальной продолжительности курса и максимального косметического эффекта.
В заключение хотелось бы предостеречь докторов различных специальностей от широкого использования ранее популярных методик лечения акне, базировавшихся на устаревших представлениях о патогенезе данного заболевания. В настоящее время показана сомнительная эффективность строгой диеты, энтеросорбентов и аутогемотерапии у больных с акне. Не рекомендуется также при среднетяжелых и тяжелых формах назначать активное ультрафиолетовое облучение из-за доказанного комедогенного действия и снижения местной иммунной защиты на фоне острой и хронической экспозиции УФО. Не показаны антибиотики пенициллинового, цефалоспоринового и других рядов, которые неактивны в отношении P.acnes. Широкое хирургическое вскрытие кистозных полостей противопоказано, поскольку оно приводит к формированию стойких рубцов. Наконец, противопоказаны при лечении акне наружные глюкокортикостероиды [2, 6]. В настоящее время наиболее оптимально как можно более раннее назначение современных наружных и/или системных препаратов [1, 2, 5].
Таким образом, детальное изучение патогенеза акне и появление новых современных средств для лечения этого заболевания изменили ранее существовавшие представления о нем. Появление новых активных препаратов позволяет существенно улучшить качество жизни больных с угревой болезнью.
Литература
- Адаскевич В. П. Акне и розацеа. — Изд-во «Ольга», 2000. — 132 с.
- Аравийская Е. Р., Красносельских Т. В., Соколовский Е. В. Акне // Кожный зуд. Акне. Урогенитальная хламидийная инфекция / Под ред. Е. В. Соколовского. — СПб.: «Сотис», 1998. — С. 68-100.
- Аравийская Е. Р., Соколовский Е. В., Михеев Г. Н., Третьякова Н. Н., Соколов Г. Н., Кузнецов А. В. Тактика ведения пациентов с себореей и акне // Сб. ст. научно-практического общества врачей-косметологов Санкт-Петербурга, 2000. — Вып. 1. — С. 26-29.
- Блейхер В. М., Крук И. В. Толковый словарь психиатрических терминов / Под ред. С. Н. Бокова. — Ростов-на-Дону: «Феникс», 1996. — Т. 2 — С. 322.
- Масюкова С. А., Ахтямов С.Н. Акне: Проблема и решение // Сonsilium medicum, 2002. — Т. 4. — №5. — С. 217-223.
- Cunliffe W. J. Acne / London: Martin Dunitz, 1988. — 392 p.
- Michel S., Jomard A., Demarschez. Pharmacology of adapalene //Brit j dermatol, 1998. — Vol.139 (Suppl. 52). — P. 3-7.
Е. Р. Аравийская, доктор медицинских наук, профессор СПбГМУ ГМУ им. акад. И. П. Павлова, Санкт-Петербург
Важная роль отводится средствам дермокосметики, предназначенным для лечения и ухода за кожей с угревой сыпью. Как показывает практика, необходимость назначения данных препаратов чаще возникает у пациентов с легкой и средней степенью тяжести угревой болезни. Одно из лидирующих мест занимает линия препаратов для наружной терапии «Керакнил» («Пьер Фарб дермокосметик»), которая включает: 4-5-процентный очищающий гель без мыла с полигидроксикислотами (гликолиевая кислота и салицилат цинка), крем, нормализующий выработку кожного сала и гиперкератинизацию, и маска-эксфолиант. Все средства этой линии ограничивают рост возбудителя (Р. аcnes), обладают увлажняющим и противовоспалительным действием.
www.lvrach.ru
Сочетание системной терапии акне изотретиноином с применением пилингов-сывороток
С полной версией статьи (включая рисунки) можно ознакомиться в журнале «Пластическая хирургия и косметология», 2011, №2, стр 301-311.В случаях самопроизвольной ремиссии заболевания эффект лечения может быть очень и очень стойким. Однако, несмотря на такую позитивную тенденцию, обращаемость к различным специалистам (дерматологам, гинекологам, косметологам и др.) по поводу акне остается стабильно высокой. Во-первых, это связано с повышением требований к состоянию кожи, в том числе и у пациентов мужского пола, во-вторых – с высокой частотой заболеваний репродуктивной сферы у женщин, что ведет к изменению гормонального фона и, как следствие, появлению акне, в-третьих – несмотря на обилие средств и методов, лечение акне остается непростой задачей, требующей многих месяцев, а иногда и лет для достижения устойчивого результата, в-четвертых – с каждым новым обострением кожа подвергается изменениям, что в той или иной степени ведет к прогрессированию явлений постакне. Важно отметить, что постакне формируется даже при невоспалительных и относительно нетяжелых формах акне.
Ограничения в применении современных методов лечения акне
Традиционная схема наружной терапии воспалительных форм акне с применением топических ретиноидов и бензоилпероксида не всегда приводит к полному регрессу воспалительных элементов, устраняя лишь признаки острого воспаления. При этом остаются определяемые при пальпации дермальные папулы, которые, вполне вероятно, являются инкапсулированными остаточными очагами гранулематозного воспаления и могут в дальнейшем быть причиной рецидива высыпаний.
Применение гормональных препаратов, во-первых, не всегда приводит к полной ремиссии. Во-вторых, после отмены гормональной терапии достаточно часто возникает рецидив заболевания, а в некоторых случаях, по нашим наблюдениям, отмена гормональной контрацепции является провоцирующим фактором дебюта позднего акне.
Применение синтетических пероральных ретиноидов хотя и чрезвычайно эффективно и имеет меньший процент рецидивов, но сопровождается выраженными побочными эффектами и также не является панацеей. Возможны рецидивы, возможна непереносимость препаратов в связи с явными побочными эффектами, возможна реакция обострения с формированием более выраженных рубцов, чем до начала терапии. Относительно медленно поддаются этому методу лечения высыпания на коже туловища, узловато-кистозные и конглобатные элементы, участки со свищевыми ходами.
Кроме того, перечисленные методы недостаточно эффективно корректируют явления постакне. При этом применение высоких доз ретиноидов практически не сочетается с эффективными методами коррекции постакне из-за повышения риска возникновения побочных эффектов.
Лечение акне косметологическими методами
Еще один важный вопрос – стоит ли применять для лечения акне косметологические методы? Классическая дерматология отвергает использование пилингов, чисток при воспалительных формах акне, оставляя только лечебные косметологические средства для домашнего применения.
Тем не менее, косметологические методы продолжают активно развиваться, регулярно появляются сообщения об изучении эффективности того или иного воздействия, тысячи пациентов традиционно обращаются по поводу акне к косметологам, а пилинг и чистка остаются наиболее востребованными процедурами в клиниках и салонах. Все сказанное, безусловно, не является достаточным поводом признать, что косметологические методы полезны пациенту с акне, для этого необходимо широкое обсуждение, дополнительные исследования, ведение статистики. Обзор исследований эффективности химических пилингов при акне, представленный B. Dreno с соавт., показал, что клинических исследований на эту тему мало, они чаще всего относятся к невысокому классу с точки зрения доказательной медицины, не являются контролируемыми, подавляющее большинство из них проведено на небольшом числе пациентов, нет исследований, в которых группой сравнения были бы пациенты, получающие фармакотерапию.
Однако и априори отвергать целесообразность оказания косметологической помощи пациенту с акне тоже не стоит. Хотя бы потому, что ни один из стандартных методов терапии на сегодняшний день не решает проблему постакне. А косметология предлагает множество вариантов. При этом классическая рекомендация применять методы коррекции постакне после полного купирования обострения, а в случае терапии изотретиноином (ИТ) не ранее чем через 6 месяцев после ее окончания, уменьшает эффективность коррекции, так как рубцы легче предотвратить, чем устранить.
Таким образом, вопрос оптимизации терапии акне и по сей день остается достаточно актуальным. А в связи с официальным признанием косметологии частью дерматологии, объединение опыта врачей обеих специальностей для оказания максимально эффективной и качественной помощи пациентам, в том числе страдающим акне, требует совместного обсуждения и координации усилий.
Метод применения ретиноидов в сочетании с косметическими процедурами, разработанный специалистами Корпорации эстетической медицины «Оптимед»
Составляющие метода
- Косметические процедуры с пилингами-сыворотками различного состава.»
- Регулярный уход за кожей в домашних условиях с помощью профессиональной космецевтики.
- При необходимости – пероральный прием ИТ в низких дозах.
История развития и обоснование метода
Идея применять пилинги-сыворотки для лечения воспалительных форм акне возникла в результате многочисленных клинических наблюдений положительного воздействия этого типа препаратов на воспалительные элементы. Эффект купирования воспалительных явлений заметен ex tempore, выражен при акне, фолликулитах, врастании волос, фурункулах, посттравматическом воспалении и настолько очевиден (объективно – непосредственно во время проведения процедуры наблюдается уменьшение отека и гиперемии, дренирование созревших гнойных элементов, субъективно – уменьшение болезненности, чувства распирания, то есть очевидна причинно-следственная связь), что не требует дополнительных доказательств.
При выполнении процедур с пилингами-сыворотками происходит полное рассасывание даже крупных воспалительных элементов с минимальными поствоспалительными изменениями. Для этого требуется от 1 до 5 процедур.
Результаты гистологического исследования кожи с воспалительными элементами на стадии разрешения
Данные, подтверждающие важность полноценного рассасывания воспалительных элементов, получены с помощью гистологического исследования биоптатов участков кожи с воспалительными элементами на стадии разрешения. Клинически эти элементы были уже малозаметными, без выраженных признаков воспаления, не возвышались над поверхностью кожи и определялись только пальпаторно как умеренно плотные безболезненные узелки. Однако на микропрепарате видно, что в поверхностных и глубоких слоях дермы между пучками соединительной ткани словно «замурованы» участки гранулематозного воспаления. Полученные данные не противоречат известным ранее.
Таким образом, после клинически констатируемого регресса воспалительных явлений в дерме продолжается склерозирование, а также сохраняются предпосылки для рецидива воспалительного процесса в виде очагов гранулематозного воспаления, окруженных плотной соединительной тканью, и образования кистозных полостей. Формирование плотной соединительной ткани затрудняет проникновение лекарственных препаратов в очаги поражения, а также приводит к сдавливанию и искривлению протоков сальных желез, находящихся в зоне фиброза. Кроме того, у мужчин при рубцевании в области бороды и усов изменяется направление роста волос – они проникают в окружающие ткани, вызывая дополнительный воспалительный процесс.
Предварительные выводы
Приведенные сведения, а также клинические наблюдения рецидивирования воспалительного процесса в местах с не полностью рассосавшимися элементами, уплотнением дермы, рубцами, косвенно подтверждают целесообразность проведения противовоспалительной и рассасывающей терапии с начала воспалительного процесса до полного рассасывания пальпируемых инфильтратов для профилактики фиброзных изменений дермы и максимального сглаживания и смягчения рубцов.
Механизм действия пилингов-сывороток при акне на примере препаратов семейства ABR
Ингредиенты этих препаратов можно разделить на основные и дополнительные. Основные ингредиенты (смесь натуральных фруктовых кислот, салициловая кислота, L-изомер аскорбиновой кислоты и ретинол) входят в состав всех препаратов семейства, дополнительные (экстракты зеленого чая, инжира, папайи, тыквы, граната, красного винограда, ромашки, гамамелиса, масло акаи, бензойная кислота, резорцин) – содержатся в разных препаратах в разных вариациях.
Салициловая кислота (СК) действует как кератолитик, облегчая пенетрацию других ингредиентов.
Фруктовые кислоты (AHA) ослабляют когезию кератиноцитов и регулируют процессы кератинизации.
Папаин потенцирует действие фруктовых и салициловой кислот, позволяя использовать их в безопасных концентрациях (СК – до 2%, АНА 12 – 30 %).
L-аскорбиновая кислота обладает антиоксидантным и противовоспалительным свойствами, стимулирует репаративные процессы, способствует укреплению стенок сосудов, является естественным фотопротектором и ингибитором тирозиназы, что предупреждает развитие поствоспалительной гиперпигментации.
Ретинол регулирует пролиферацию и дифференцировку кератиноцитов, потенцирует действие остальных ингредиентов.
Растительные экстракты обладают комплексным действием, дополняя эффект основных ингредиентов. Так, экстракт инжира содержит витамины А, В, С, каротин, микроэлементы и повышает способность пилинга ускорять созревание и рассасывание воспалительных элементов, а также стимулирует заживление поврежденной кожи.
Экстракт зеленого чая обладает антиоксидантной и антисептической активностью, уменьшает раздражающее действие пилинга.
Масло акаи богато ненасыщенными жирными кислотами, способствующими восстановлению кожного барьера.
Экстракт красного винограда улучшает микроциркуляцию, содержит антиоксиданты и противовоспалительные ингредиенты.
Эффекты препарата ABR peel
Отличительная черта пилингов-сывороток – низкий повреждающий потенциал, они не вызывают эпидермолиза, роль отшелушивающих компонентов сводится к разрыхлению рогового слоя и ослаблению связей между кератиноцитами, что облегчает пенетрацию активных ингредиентов на уровень дермы. Проникновение ингредиентов препарата ABR peel на уровень дермы вызывает умеренное раздражение кожи, усиление микроциркуляции и активизирует обмен веществ, что вкупе с противовоспалительным действием аскорбиновой кислоты, антоцианидов и других компонентов растительных экстрактов способствует рассасыванию инфильтратов и поствоспалительных пятен, уменьшению отека и болезненности.
Пенетрация препарата лучше на участках усиленного салоотделения и воспаления. Разрыхление рогового слоя и размягчение роговых пробок облегчает эвакуацию содержимого комедонов, пустул без механического воздействия. Улучшение микроциркуляции, освобождение протоков сальных желез, кислая среда на поверхности кожи создают неблагоприятные условия для размножения P. acnes. Кроме того, AHA, аскорбиновая кислота и ретинол стимулируют репаративные процессы, предотвращают образование грубых рубцов и способствуют выравниванию рельефа кожи. Освобождение протоков сальных желез ведет к сокращению пор, что дополняет эффект от процедуры.
Таким образом, пилинги-сыворотки в той или степени действуют на все звенья патогенеза акне: устраняют гиперкератоз, регулируют процессы кератинизации, облегчают секрецию сала, препятствуют чрезмерно активной деятельности микрофлоры, уменьшают воспаление. Слабым звеном их действия является отсутствие подавления продукции сала. Этот эффект присущ синтетическим ретиноидам при пероральном приеме. Однако, так как пилинги-сыворотки обладают низким повреждающим потенциалом, а также способствуют восстановлению поврежденной кожи, их можно применять и в процессе системной терапии ретиноидами при условии соблюдения технологии процедур и адекватного ухода за кожей в домашних условиях. Такое сочетание позволяет быстрее достигать результата и предотвращать появление постакне.
Режим дозирования ретиноидов
Суточная доза ИТ в начале терапии определяется из расчета примерно 0,1–0,3 мг/кг и зависит от степени выраженности акне. Так, при среднетяжелом течении акне пациенту с массой тела 50 кг назначается 10 мг роаккутана через день или (исключительно в целях экономии) 20 мг роаккутана 1 раз в 4 дня. При тяжелом и очень тяжелом течении акне пациенту с весом 50 кг назначается 10 мг роаккутана в сутки или 20 мг через день.
Коррекция дозы производится каждые 4 недели. При значительном и стабильном уменьшении количества свежих высыпаний (допустимо до 3 единичных свежих папул диаметром до 0,5 см, на каждой половине лица) суточная доза ИТ постепенно снижается – каждый раз на 30–50%. Если в ответ на снижение дозы увеличивается количество высыпаний, доза снова повышается до первоначального уровня. В случае развития выраженной реакции обострения ИТ временно отменяется и на 2–4 недели назначается доксициклин в терапевтической дозе.
www.1nep.ru
Лечение акне на лице и теле – средства, препараты, процедуры. Обзор самых эффективных методик
В арсенале современных дератологов и косметологов имеется множество методик лечения акне – от местных и оральных препаратов до воздействия лазером, чисток кожи и различной глубины пилингов – которые подбираются и комбинируются индивидуально для каждого пациента с учетом причины, вызвавшей заболевание, а также его стадии.
Важно понимать, что в любом из вариантов, избавление от угревой болезни – это долгий и тяжелый процесс, который включает в себя:
- Устранение первоначальной причины заболевания
- Уничтожение бактерий, вызывающих угревое воспаление
- Лечение воспалительных последствий на коже
- Нормализация гормонального баланса
- Поддержание нормального состояния кожи для предотвращения рецидивов.
Выбор общей стратегии лечения, комбинации методик и длительности их применения – прерогатива врача-дерматокосметолога, а общий успех мероприятия во многом зависит от того, насколько ответственно пациент подходит к соблюдению всех рекомендаций и предписаний.
Препараты для лечения акне
 |
Один из самых распространенных и действенных методов. Антибиотики местного и внутреннего применения уничтожают микробы в сальной железе, очищают кожу от воспалительных элементов. В сочетании с антибиотиками используют местные противовоспалительные и ранозаживляющие препараты.
Важно помнить, что длительное лечение акне с помощью одного и того же антибиотика или неправильный их подбор может привести к обратному эффекту – формированию устойчивости бактерий к действию лекарств, в связи с чем терапия станет гораздо менее эффективной.
Это группа препаратов наружного или орального применения, представляющая собой производные от ретинола (витамина А или ретиноловой кислоты). Ретиноиды активно воздействуют на рецепторы клеточных ядер, рост клеток кожи, активность сальных желез, оказывают противовоспалительное и иммуномодулирующее воздействие. Если проще – они побуждают клетки кожи вырабатывать меньше кожного сала, быстрее отшелушивать отмерший ороговевший слой, устраняя закупорку пор.
- Обезжиривающие средства
В комплексе лечения акне до недавнего времени обязательно назначали применение спиртосодержащих средств для уменьшения интенсивности работы сальных желез. Однако, у этой методики есть существенный недостаток: избыточное применение спирта разрушает естественный защитный барьер кожи и нарушает отслойку (отшелушивание) эпидермиса. Как следствие – происходит размножение бактерий в сальных железах.
- Косметика с активными действующими веществами против акне
Для борьбы с проблемой угрей как в домашних условиях, так и в рамках комплексного дермато-косметологического лечения рекомендуется использование средств, содержащих активные добавки против акне:
| Добавка |
Характеристики |
| Азелаиновая кислота | В комбинации с ретиноидами и бензоилпероксидом оказывает заметное антимикробноевоздействие и нормализует кератинизацию |
| Бензоилпероксид | Оказывает антибактериальное и кератолитическое воздействие |
|
Гликолевая кислота |
Отшелушивающий агент |
| Глина | Используется как натуральный абсорбент, устраняющий загрязнения с кожи и избыток сала |
| Растительные компоненты | Компоненты с антибактериальным воздействием способствуют регулированию себореи |
| Салициловая кислота | Оказывает отшелушивающее и противовоспалительное воздействие, хорошо проникает в кожу, можно применять для ежедневного ухода |
|
Сера и резорцин |
Традиционные отшелушивающие и антибактериальные агенты, используемые в составе рецептурных аптечных средств для протирания |
| Цинк | Нормализует работу сальных желез и стимулирует антиоксидантную систему кожи |
|
Эфирные масла |
Обладают антисептическим и ранозаживляющим действием, особенно масло чайного дерева, гвоздики, бергамота, лимона и т.д. |
- Гормональная терапия
А именно – прием оральных контрацептивов с комбинированными препаратами прогестерона и эстрогена. Применяется в лечении акне у женщин, но назначать его может только врач-эндокринолог, так как данный вариант подходит не всем и имеет ряд существенных противопоказаний.
Косметологические процедуры для лечения акне
 |
- Механическая чистка кожи
Угри и комедоны можно вскрыть и вычистить в косметологическом салоне или дерматологической клинике, провести механическую дермабразивную шлифовку кожи, уменьшив тем самым визуальные проявления болезни. Но исходные причины акне таким методом устранить нельзя, поэтому такие методики должны применяться только в комплексе с основным лечением.
- Химические пилинги
Отшелушивающие химические пилинги на основе гидроксикислот – одна их наиболее востребованных процедур для проблемной кожи. Чаще всего используют гликолиевую кислоту, которая производит отшелушивание ороговевшего слоя кожи, улучшает отток кожного сала, снижает гиперкератоз (избыточное образование ороговевшего слоя кожи) протоков сальных желез. Попутно такой пилинг способствует лучшему проникновению в кожу лекарственных препаратов (антибиотиков и ретиноидов)
Современные аппаратные методы лечения акне
 |
В последнее время в работе с угревой сыпью все более актуальными становятся аппаратные методики, уже доказавшие свою эффективность в лечении акне и устранении последствий заболевания:
- Лазеротерапия
Диодный атермичный лазер – эффективное средство в лечении акне на любой стадии. Под его воздействием разрушается белковая оболочка бактерий, вызывающих развитие угрей. Кроме того, его использование приводит к частичному склерозированию сосудов, которые питают сальные железы, уменьшая их активность. В итоге уплотнения в порах либо рассасываются, либо быстро созревают и их можно эффективно очистить в стерильных условиях.
Особый плюс лечения лазером – безболезненность и атравматичность процедуры. Назначается курс из 5-8 сеансов с частотой 1-2 раза в неделю или две (исходя из стадии заболевания). Дополнительно, под воздействием лазера восстанавливается нормальная структура кожи, уменьшается размер пор, и рассасываются застойные синюшные пятна.
- Еlos-технологии
Еще одна современная методика, взятая на вооружение косметологами, представляет собой сочетание сразу двух воздействий: радиочастоты и света широкого спектра, которые уничтожают вызывающие образование угрей бактерии, находящиеся на коже и в сальных железах, уменьшают количество расширенных пор, разглаживается поверхность кожи.
Как и в случае с лазеротерапией, курс подбирается индивидуально и обычно состоит из 8-10 процедур с повторением 2 раза в неделю.
- Фракционный лазерный термолиз
Лечение косметических дефектов кожи методом фракционного фототермолиза – это уникальная технология неинвазивного воздействия на кожу, основанная на использовании световой (оптической) энергии в виде когерентного и монохроматического (лазерного) излучения. Позволяет устранить неровности кожи и пигментные пятна на месте бывших элементов сыпи.
- Внутривенное лазерное облучение крови (ВЛОК)
Обладает мощным саногенетическим действием, т.е. позволяет системно повысить иммунитет и реабилитационные возможности организма. Воздействие лазера комфортное и высокоэффективное. Внутривенное лазерное облучение крови, в период обострения акне, влияя на иммунитет положительным образом, снимает воспаление.
- Плазмотерапия (Rich Plasma Therapy)
Революционная методика коррекции патологических и возрастных изменений кожи с помощью инъекций обогащенной плазмы собственной крови ускоряет заживление и корректирует иммунитет кожи.
www.tecrussia.ru
