Пузырчатка > Клинические рекомендации РФ (Россия) > MedElement
Все клинические формы пузырчатки характеризуются длительным хроническим волнообразным течением, приводящим в отсутствии лечения к нарушению общего состояния больных, а в некоторых случаях – к летальному исходу.
Вульгарная пузырчатка – наиболее частая форма заболевания, характеризующаяся наличием пузырей различных размеров с тонкой вялой покрышкой, с серозным содержимым, возникающих на видимо неизмененной коже и/или слизистых оболочках полости рта, носа, глотки, гениталий.
Первые высыпания чаще всего появляются на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ. Больных беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. Характерным признаком является гиперсаливация и специфический запах изо рта.
Через 3–12 месяцев процесс приобретает более распространенный характер с поражением кожного покрова. Пузыри сохраняются непродолжительное время (от нескольких часов до суток). На слизистых оболочках их появление иногда остается незамеченным, поскольку тонкие покрышки пузырей быстро вскрываются, образуя длительно незаживающие болезненные эрозии. Некоторые пузыри на коже могут ссыхаться в корки. Эрозии при вульгарной пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью. Они имеют тенденцию к периферическому росту, возможна генерализация кожного процесса с формированием обширных очагов поражения, ухудшением общего состояния, присоединением вторичной инфекции, развитием интоксикации и летальным исходом при отсутствии терапии. Одним из наиболее характерных признаков акантолитической пузырчатки является симптом Никольского, который является клиническим проявлением акантолиза и представляет собой отслоение эпидермиса при механическом воздействии на кожу в очагах поражения, расположенную рядом с ними и, возможно – на отдаленных участках кожного покрова.
Себорейная или эритематозная пузырчатка (синдром Сенира-Ашера), в отличие от вульгарной пузырчатки, при которой чаще вначале поражаются слизистые оболочки, начинается на себорейных участках кожи (лице, спине, груди, волосистой части головы).
В начале заболевания на коже появляются эритематозные очаги поражения с четкими границами, на поверхности которых имеются корочки различной толщины желтоватого или буровато-коричневого цвета. Пузыри обычно небольших размеров, быстро ссыхаются в корки, при отторжении которых обнажается влажная эрозированная поверхность. Пузыри имеют очень тонкую, дряблую покрышку, сохраняющуюся непродолжительное время, поэтому часто они остаются незамеченными больными и врачами. Симптом Никольского положительный преимущественно в очагах поражения. Заболевание может иметь ограниченный характер в течение многих месяцев и лет. Однако возможно распространение поражения на новые участки кожного покрова и слизистые оболочки (чаще полости рта). При генерализации патологического процесса болезнь приобретает симптоматику вульгарной пузырчатки.
Листовидная пузырчатка характеризуется эритематозно-сквамозными высыпаниями, тонкостенными пузырями, повторно появляющимися на одних и тех же местах, при вскрытии которых обнажаются розово-красные эрозии с последующим образованием пластинчатых корок, иногда довольно массивных за счет постоянного ссыхания отделяющегося экссудата. Поражение слизистых оболочек нехарактерно. Возможно быстрое распространение высыпаний в виде плоских пузырей, эрозий, сливающихся друг с другом, слоистых корок, чешуек с развитием эксфолиативной эритродермии, ухудшением общего состояния, присоединением вторичной инфекции. Симптом Никольского положительный как в очагах поражения, так и на видимо здоровой коже.
Вегетирующая пузырчатка долгие годы может протекать доброкачественно в виде ограниченных очагов поражения при удовлетворительном состоянии больного. Пузыри чаще появляются на слизистых оболочках полости рта, вокруг естественных отверстий (рта, носа, гениталий) и в области кожных складок (подмышечных, паховых, заушных, под молочными железами). На дне эрозий формируются мягкие, сочные, зловонные вегетации, покрытые серозным и/или гнойным налетом с наличием пустул по периферии. Симптом Никольского положительный только вблизи очагов. В терминальной стадии кожный процесс напоминает вульгарную пузырчатку.
Герпетиформная пузырчатка – это редкий атипичный буллезный дерматоз, который в ряде случаев клинически напоминает герпетиформный дерматит Дюринга. Высыпания могут быть представлены в виде бляшек, по периферии которых располагаются папулы и везикулы, или в виде сгруппированных папул, везикул или напряженных пузырей, как при герпетиформном дерматите Дюринга. Для герпетиформной пузырчатки характерен выраженный зуд кожи. При отсутствии адекватной терапии заболевание может прогрессировать и приобретать признаки вульгарной или листовидной пузырчатки.
Паранеопластическая пузырчатка протекает на фоне неоплазии, а также может возникать в течение или вскоре после химиотерапевтического лечения по поводу злокачественных новообразований. В большинстве случаев паранеопластическая пузырчатка сочетается с лимфопролиферативными неоплазиями, тимомой, саркомой, карциномой и солидными раками различных локализаций. Как правило, клиническая картина паранеопластической пузырчатки имеет сходство с клиникой вульгарной пузырчатки с одновременным поражением кожи и слизистых оболочек, но иногда наблюдаются нетипичные для заболевания поражения кожи, сопровождающиеся зудом и напоминающие многоформную экссудативную эритему, буллезный пемфигоид или токсический эпидермальный некролиз.
Лекарственно-индуцированная пузырчатка (медикаментозная) может напоминать клиническую картину вульгарной, себорейной или листовидной пузырчатки. Ее развитие чаще всего связано с приемом медикаментов, содержащих сульфгидрильные радикалы (Д-пеницилламин, пиритол, каптоприл), и антибактериальных препаратов группы β-лактамов (пенициллин, ампициллин и цефалоспорины) и вызвано биохимическими, а не аутоиммунными реакциями. В случаях развития лекарственно-индуцированной пузырчатки после отмены медикамента возможно полное выздоровление.
IgA-зависимая пузырчатка представляет собой редкую группу аутоиммунных внутриэпидермальных буллезных дерматозов, характеризующихся везикуло-пустулезными высыпаниями, нейтрофильной инфильтрацией, акантолизом и наличием как фиксированных, так и циркулирующих IgA-аутоантител, направленных к антигенам межклеточной связывающей субстанции многослойного плоского эпителия.
Клиническая картина IgA-зависимой пузырчатки независимо от типа ее проявления представлена вялыми везикулами или пустулами, располагающимися как на гиперемированной, так и на видимо «здоровой» коже. Пустулы имеют тенденцию к слиянию с формированием очагов в виде кольцевидных форм с корками в центральной части. Высыпания чаще всего локализуются на коже в области подмышечных впадин, мошонки, туловища, верхних и нижних конечностей. Реже в патологический процесс вовлекаются кожа волосистой части головы и заушной области, а также слизистые оболочки. Часто больные предъявляют жалобы на интенсивный зуд. Как правило, IgA-зависимая пузырчатка протекает более доброкачественно по сравнению с IgG-зависимой пузырчаткой.
ПУЗЫРЧАТКА. Кожные и венерические болезни
Пузырчатка (Pemphygus; син. пузырчатка истинная, акантолитическая) – аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей, формирующихся в результате акантолиза.
Характерны генерализация высыпаний и неуклонно прогрессирующее течение, которое заканчивается летально в сроки от 6 мес до 1,5—2 лет (возможны отклонения, порой весьма значительные, как в ту, так и в другую сторону). Нарастающая тяжесть заболевания может прерываться ремиссиями различной степени выраженности и продолжительности. Пузырчатка поражает обычно лиц 40—60 лет, преимущественно женщин, однако не исключено поражение лиц любой возрастной группы.
Различают следующие разновидности пузырчатки: вульгарную, вегетирующую, листовидную, эритематозную. Деление это относительно: возможны трансформация одной формы в другую, особенно на фоне кортикостероидной терапии, и сочетание различных форм.
Этиология и патогенез. Этиология неизвестна. Наиболее перспективна теория, согласно которой пузырчатка вызывается представителем ретровирусов при наличии генетической предрасположенности. В основе патогенеза пузырчатки лежат аутоиммунные процессы, суть которых заключается в формировании аутоантител к цементирующей межклеточной субстанции и мембранам клеток шиповатого слоя под влиянием изменения их анти генной структуры. Они по своей природе принадлежат к IgG и в реакции прямой иммунофлюоресценции обнаруживаются в виде фиксированных комплексов антиген—антитело в межклеточных мостиках (в зоне соединения десмосом и тонофиламентов) эпидермиса, приводя к разрушению связи клеток между собой – акантолизу, чему способствует активизация эстеразных протеолитических систем под действием иммунных комплексов. При постановке реакции непрямой иммунофлюоресценции в пузырной жидкости и сыворотке крови больных пузырчаткой также выявляются «пемфигусоподобные» аутоантитела. Наблюдается активизация В– и угнетение Т-клеточного иммунитета, снижение синтеза интерлейкина-2. Определенное место в патогенезе истинной пузырчатки занимает нарушение водного и особенно солевого обмена, о чем свидетельствует резкое снижение суточного выделения с мочой хлорида натрия. Цитологической особенностью истинной пузырчатки являются акантолитические клетки (клетки Тцанка), образующиеся в результате потери связи кератиноцитов между собой и используемые в качестве диагностического теста. Их выявляют в препаратах-отпечатках: материал со дна свежей эрозии кусочком ученической резинки, стерилизованной кипячением, переносят на предметное стекло, высушивают на воздухе, фиксируют и окрашивают гематоксилином и эозином. Акантолитические клетки пузырчатки, размеры которых обычно меньше размеров нормальных клеток, имеют очень крупное ядро интенсивно-фиолетового или фиолетово-синего цвета, занимающее почти всю клетку. В нем заметны два или более светлых ядрышка. Цитоплазма резко базофильна, вокруг ядра она светло-голубая, а по периферии темно-фиолетовая или синяя. Акантолитические клетки могут быть единичными и множественными, образуя скопления или даже пласты. В начале, заболевания акантолитические клетки обнаруживаются не в каждом препарате; в разгаре болезни их много. Цитологический метод облегчает распознавание пузырчатки, особенно если акантолитических клеток много и они выявляются повторно. Облигатный признак истинной пузырчатки – акантолиз, приводящий к формированию внутриэпидермальных пузырей. Гистологически они выявляются в виде горизонтальных трещин и полостей, содержимое которых включает фибрин, нейтральные лейкоциты, иногда эозинофилы и комплексы акантолитических клеток. При вульгарной и вегетируюшей пузырчатке полости располагаются супрабазально, при листовидной и эритематозной – в зоне зернистого слоя, нередко под роговым.
Клиническая картина.
Пузырчатка вульгарная встречается наиболее часто. Заболевание начинается, как правило, с поражения слизистой оболочки рта, чему нередко способствуют грипп, ангина, удаление и протезирование зубов. Оно может оставаться изолированным от нескольких дней до 3—6 мес и более, затем в процесс вовлекается кожный покров. Возникающие на слизистых оболочках небольшие пузыри, вначале единичные, могут располагаться на любом участке; со временем количество пузырей нарастает. Их тонкая и дряблая покрышка в условиях мацерации и непрерывного давления при жевании и движении языком быстро вскрывается, обнажая болезненные ярко-красные или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия. При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах; сливаясь между собой, образуют обширные очаги поражения с фестончатыми очертаниями. Саливация усилена. Прием пищи затруднен или почти невозможен вследствие болей. При поражении гортани и глотки голос становится хриплым. На красной кайме губ эрозии покрываются серозными, геморрагическими или импегигинизированными корками. Тяжелый гнилостный запах изо рта преследует больного и окружающих. В стадии ремиссии эрозии слизистых оболочек рта заживают без рубцов. Иногда начальные проявления болезни локализуются на слизистых оболочках половых органов. Конъюнктива глаз вовлекается вторично. Поражение кожного покрова начинается исподволь, с появления обычно в области груди и спины единичных пузырей. Со временем количество их увеличивается. Пузыри располагаются на неизмененном, реже эритематозном фоне; имеют небольшие размеры и серозное содержимое; через несколько дней они подсыхают в желтоватые корки, которые, отпадают, оставляя гиперемированные пятна, или при вскрытии пузыря образуются ярко-красные эрозии, выделяющие густой экссудат. Эрозии на этом этапе малоболсзненны и быстро эпителизируются. Общее состояние больных остается удовлетворительным. На смену высыпаниям. подвергшимся регрессу, появляются новые. Эта начальная фаза может продолжаться от 2—3 нед до нескольких месяцев или даже лет. Затем наступает генерализация процесса, отличающаяся быстрым распространением высыпаний по кожному покрову и переходом на слизистые оболочки рта и половых органов, если они не были поражены ранее. Высыпания становятся обильными, диссеминированными, при отсутствии лечения могут привести к тотальному поражению кожного покрова. В результате эксцентрического роста за счет отслаивания верхних слоев эпидермиса пузыри увеличиваются в размерах, достигая 3—4 см и более в диаметре; могут сливаться друг с другом; покрышка их дряблая, а содержимое – мутное. Крупные пузыри под тяжестью экссудата принимают грушевидную форму – «симптом груши». Покрышки пузырей даже при легкой травме разрываются, что приводит к образованию эрозий. Эрозии имеют ярко-красную или синюшно-розовую окраску; покрыты серозным экссудатом, мягкими серовато-белыми или буроватыми налетами или рыхлыми корками, при насильственном отторжении которых возникает небольшая кровоточивость. Характерными особенностями эрозий при пузырчатке являются тенденция к периферическому росту и отсутствие эпителизации. В результате периферического роста и слияния эрозии достигают больших размеров – до ладони взрослого человека и больше. На местах давления и трения (лопатки, ягодицы, крупные складки) они могут возникать без предварительного образования пузырей. Важной особенностью вульгарной пузырчатки, как и других форм истинной пузырчатки. является симптом Никольского, суть которого заключается в механической отслойке (отторжение и сдвигание верхних слоев) эпидермиса. Он вызывается путем трения пальцем (скользящее давление) внешне здоровой кожи как вблизи пузыря, так и в отдалении от него или путем потягивания обрывка покрышки пузыря, что приводит к отслойке верхних слоев эпидермиса в виде постепенно суживающейся ленты на внешне здоровой коже. Его модификацией является феномен Асбо-Хансена: давление пальцем на покрышку невскрывшегося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью.
При генерализации кожных высыпаний отмечается ухудшение самочувствия и общего состояния больных: слабость, недомогание, снижение аппетита, бессонница, лихорадка вплоть до 38—39°С, диарея, отеки, особенно нижних конечностей; присоединяются вторичные инфекции, развивается кахексия, чему способствуют затруднение питания в результате поражения слизистых оболочек рта, значительная потеря белка (плазморея) и интоксикация. Без лечения больные умирают от вторичных инфекций, кахексии.
Пузырчатка вегетирующая отличается преобладанием вегетирующих элементов и более доброкачественным течением. Пузыри при вегетирующей пузырчатке, возникающие вначале, как и при вульгарной, чаще всего на слизистой оболочке рта, располагаются затем преимущественно вокруг естественных отверстий и в кожных складках (подмышечные ямки, паховые области, под молочными железами, межпальцевые складки, пупок, за ушными раковинами). При вскрытии пузырей, размеры которых, как правило, уступают таковым при вульгарной пузырчатке, на поверхности эрозий формируются сочные вегетации розово-красного цвета, мягкой консистенции, высотой от 0.2 до 1 см и более; поверхность их покрыта сероватым налетом, серозным или гнойным отделяемым, корками; ощущается зловонный запах. На коже вне складок и на слизистых оболочках вегетации редкие, эволюция пузырей на этих участках такая же, как при вульгарной пузырчатке, однако на границе слизистых оболочек с кожными покровами (область губ, носа, половые органы, задний проход) вегетации часты. При регрессе вегетации подсыхают, уплощаются, эрозии подвергаются эпителизации, оставляя постэруптивную гиперпигментацию. Течение вегетирующей пузырчатки более длительное, чем вульгарной, могут быть полные и продолжительные (несколько месяцев и даже лет) ремиссии. Симптом Никольского положительный лишь вблизи очагов. На внешне здоровой коже он выявляется, как правило, в терминальной стадии, при которой на фоне нарастающего ухудшения поражение кожи становится чрезвычайно сходным с проявлениями вульгарной пузырчатки.
Пузырчатка листовидная (эксфолиативная) встречается реже вульгарной, но чаще вегетирующей, слизистые оболочки, за редким исключением, не поражаются. Для нее характерны плоские, с тонкой и дряблой покрышкой пузыри небольших размеров. Возникают они обычно на эритематозном фоне. Их покрышка быстро и легко разрывается даже при незначительном травмировании или под действием нарастающего давления пузырной жидкости. Образовавшиеся розово-красные эрозии поверхностные, с обильным серозным отделяемым, подсыхающим в пластинчатые корки. Подобные корки могут образовываться и без разрыва покрышки пузырей за счет подсыхания их содержимого. Тонкие пластинчатые корки напоминают листы бумаги, что объясняет название этой разновидности. Обычно корки не отторгаются, так как под ними продолжает отделяться экссудат, что приводит к образованию нового слоя корок. В результате формируются массивные слоистые корки. Заболевание часто начинается с поражения кожи лица, волосистой части головы, груди и верхней половины спины. Иногда оно ограничивается этими локализациями длительное время – месяцы и даже годы. Чаще отмечается быстрое распространение процесса по кожному покрову. Пораженная кожа диффузно гиперемирована, отечна, покрыта дряблыми пузырями, мокнущими эрозиями, чешуйками, слоистыми корками. Симптом Никольского выражен резко, включая внешне здоровую кожу. Течение листовидной пузырчатки может быть длительным – до 2—5 лет и более. Общее состояние больных в течение многих месяцев, а порой и лет может оставаться удовлетворительным, но постепенно нарастают общая слабость, недомогание, и наступает летальный исход.
Пузырчатка эритематозная (себорейная) начинается, как правило, с поражения лица или волосистой части головы с последующим распространением на грудь, межлопаточную область, крупные складки и другие участки кожного покрова. Слизистые оболочки и конъюнктива глаз вовлекаются редко. Первоначальные высыпания представлены розово-красного цвета бляшками диаметром от 2 до 5 см, с четкими границами, округлыми и не– правильными очертаниями. Их поверхность может быть покрыта белыми, сухими, плотно сидящими чешуйками, что придает этим высыпаниям сходство с очагами красной волчанки. Чаще поверхность бляшек покрыта жирными желтовато-коричневыми чешуйками и корками, делающими их сходными с проявлениями себорейной экземы, особенно в случае присоединения мокнутия и эрозирования. Симптом Никольского положительный или чаще слабоположительный, краевой. Со временем, от 2– 3 нед до 2—3 лет и более, появляются пузыри, аналогичные таковым при вульгарной и листовидной пузырчатке. Они начинают превалировать в клинической картине заболевания, что приводит к трансформации эритематозной пузырчатки в вульгарную или, чаще, в листовидную.
Диагноз истинной пузырчатки основывается на клинической симптоматике, характере симптома Никольского, результатах цитологического (клетки Тцанка), гистологического (интраэпидермальные пузыри) и иммунофлюоресцентных исследований (фиксация IgG в межклеточной субстанции эпидермиса и обнаружение циркулирующих «пемфигусоподобных» аутоантител в крови). Дифференциальный диагноз проводят с буллезным пемфигоидом Левера, герпетиформным дерматитом Дюринга, себорейной экземой, хронической язвенно-вегетирующей пиодермией.
Лечение: основными лекарственными средствами являются кортикостероидные гормоны. Начальная доза преднизолона от 80 до 100 мг/сут обычно достаточна для купирования процесса. Иногда, однако, требуются более высокие дозы (до 200 мг/сут и более). При адекватно подобранной суточной дозе отчетливый терапевтический эффект наступает в течение 10—14 дней. Снижение суточной дозы, особенно высокой вначале, возможно сразу на 1/4—1/3 от первоначальной при купировании процесса, последующие 2 нед дозу, как правило, не меняют; дальнейшее снижение проводится медленно до минимальной поддерживающей. При достижении суточной дозы 20—30 мг дальнейшее ее уменьшение во избежание рецидива заболевания следует проводить с большой осторожностью. При таком подходе поддерживающая доза может составлять 5,0—2,5 мг. Кроме преднизолона, при пузырчатке используют триамцинолон (кенакорт, полькортолон), метилпреднизолон, метипред, урбазон, дексаметазон, бетаметазон в дозах, эквивалентных по действию преднизолону.
Кортикостероидная терапия, продолжающаяся, как правило, долгое время, иногда многие годы, неизбежно сопровождается разнообразными осложнениями, включающими симптомокомплекс Иценко—Кушинга, ожирение, стероидный диабет, эрозивно-язвенную патологию пищеварительного тракта, гипертонию, тромбоз и тромбоэмболию, остеопороз, приводящий к перелому позвоночника, геморрагический панкреатит, бессонницу, эйфорию, депрессию, острый психоз, инфаркт миокарда, инсульт головного мозга, а также присоединение разнообразных инфекций. В целях профилактики осложнений рекомендуются диета, богатая белками и витаминами, с резким ограничением углеводов, жиров и поваренной соли; прием хлорида калия до 3 г в день; протекторов слизистой оболочки желудка, а также анаболических гормонов, витаминов группы В, при присоединении вторичной инфекции – антибиотиков и противокандидозных средств. В качестве средств, дополняющих кортикостероидную терапию, особенно при тяжелых формах пузырчатки, назначают метотрексат, азатиоприн и циклофосфамид, иммуносупрессивное действие которых общеизвестно. Метотрексат вводят внутримышечно по 25 мг с интервалами в 1 нед; на курс 6—8 инъекций. Число курсов и промежутки между ними определяются тяжестью заболевания. Азатиоприн и циклофосфамид назначают внутрь соответственно по 50—250 мг (2,5 мг на 1 кг массы тела) и 100—200 мг в сутки. Продолжительность применения цитостатиков зависит от терапевтического эффекта и их переносимости. К наиболее серьезным осложнениям при лечении цитостатиками относятся изъязвление слизистой оболочки пищеварительного тракта, нарушение функций печени, почек, поджелудочной железы, нарушения кроветворения, осложнения микробной, микотической, вирусной инфекциями, нарушения спермато– и овогенеза, алопеция. С целью удаления циркулирующих аутоантител из организма и повышения чувствительности к кортикостероидным гормонам используют, особенно на начальных этапах заболевания, экстракорпоральные методы лечения: плазмаферез, гемосорбцию и гемодиализ. При выраженном угнетении Т-клеточного иммунитета назначают тактивин по 100 мкг подкожно через день (№ 10), далее по 100 мкг через 15 дней в течение 2—4 мес. Местное лечение при пузырчатке играет вспомогательную роль. Применяют растворы анилиновых красителей, кортикостероидные мази (целестодерм V с гарамицином, гиоксизон и др.), 5% дерматоловую или ксероформную мазь. Прогноз при пузырчатке всегда серьезен, профилактика рецидивов, помимо рационального лечения, включает щадящий общий режим, исключение простудных ситуаций, интенсивной инсоляции. Больные пузырчаткой должны находиться под постоянным диспансерным наблюдением.
Поделитесь на страничкеСледующая глава >
med.wikireading.ru
Классификация пузырных дерматозов
Группа пузырчаток
Вульгарная пузырчатка (вегетирующая пузырчатка – разновидность)
Листовидная пузырчатка (себорейная – локализованная форма, эндемическая – генерализованная)
Паранеопластическая пузырчатка
2. Группа буллезного пемфигоида
3. Герпетиформный дерматоз Дюринга
Субэпидермальные пузыри – буллезный пемфигоид, герпетиформный дерматит Дюринга
Интраэпидермальные – пузырчатки
Группа пузырчаток
Классификация пузырчаток
Вульгарная пузырчатка (вегетирующая пузырчатка – разновидность)
Листовидная пузырчатка (себорейная – локализованная форма, эндемическая – генерализованная)
Паранеопластическая пузырчатка
Эпидемиология пузырчатки
0,76 – 5 новых случаев на 1 000 000 населения
Наибольшая заболеваемость среди евреев ашкинази, в странах – Швеция, Тунис, Бразилия
Патогенез
Десмоглеин 3
Вульгарная пузырчатка
(слизистые)
Десмоглеин 1 и 3
(слизистые и кожа)
Вульгарная пузырчатка
Десмоглеин 1
Листовидная пузырчатка
Клинические формы вульгарной пузырчатки
Изолированное поражение слизистых оболочек
Поражение как кожи, так и слизистых
Клиническая картина
Эрозии ротовой полости (100%)
Вялые пузыри и эрозии кожи (50%)
Сыпь мономорфная
Присоединение инфекции
Без лечения – смерть в 80% случаев
Клинические симптомы пузырчатки
Симптом Никольского 1 – отслойка пузыря при потягивании
Симптом Никольского 2 – отслойка пузыря при трении кожи между 2-мя пузырями
Симптом Никольского 3 – отслойка пузыря при трении кожи вдали от высыпаний
Симптом Асбо – Хансена – отслойка при надавливании на пузырь предметным стеклом
Вегетирующая пузырчатка
Разновидность вульгарной пузырчатки
Папилломатозные разрастания на волосистой части головы и в интертригинозных зонах
Мозговидные трещины на языке
Листовидная пузырчатка
Себорейная локализация очагов
Поверхностные пузыри
Состояние менее тяжелое
Себорейная пузырчатка
Паранеопластическая пузырчатка
С 3 комплемента
Диагностика
Мазки отпечатки
Гистологическое исследование
Прямая иммунофлюоресценция
Непрямая иммунофлюоресценция
Цитологический метод диагностики (мазки-отпечатки
Акантолитические клетки
– изменившиеся клетки шиповатого слоя
круглые (овальные), разобщены
ядра клеток интенсивно окрашены
в увеличеном ядре 2-3 крупных ядрышка
цитоплазма клеток базофильна
вокруг ядра светло-голубая зона
Иммунофлюоресценция
Десмоглеин 3
(слизистые)
Вульгарная пузырчатка
Десмоглеин 1 и 3
(слизистые и кожа)
Вульгарная пузырчатка
Десмоглеин 1
Листовидная пузырчатка
Лечение
Преднизолон 1 мг на 1 кг (начало с 60 мг)
Азатиоприн 2–4 мг/кг/день
Циклоспорин 5 мг/кг/день
Пульс метилпреднизолон 1 г в день через 2-3 часа в течение 3-5 дней
Метотрексат 7.5–20 мг/неделю
Группа буллезного пемфигоида
Эпидемиология
6 – 7 новых случаев на 1 000 000
Болеют лица старше 60 лет
Редко бывает у детей
BP180/BPAG2
BP230/BPAG1
Разновидности буллезного пемфигоида
Буллезный пемфигоид
Пемфигоид беременных
Рубцующийся пемфигоид
Приобретенный буллезный эпидермолиз
Клиническая картина
Полиморфность высыпаний
В продромальной стадии – неспецифические высыпания
Напряженные пузыри
Зуд
2 фазы – небуллезная и буллезная
Буллезная стадия
Пузыри напряженные
1-4 см в диаметре
50 % пациентов – эозинофилия крови
Пузыри расположены на эритематозном фоне, присутствуют уртикарии
Ассоциации
Опухоли
Может быть вызван травмой, радиотерапией, приемом медицинских препаратов
Диагностика
Клиническая картина
Гистологическое исследование
Иммунофлюоресценция
Электронная микроскопия
Гистология
Иммунофлюоресценция (IgG)
Электронная микроскопия
Лечение
Преднизолон (метилпреднизолон) 0.5–1 мг/кг/день 1-2 недели с последующим снижением
Местно клобетазола пропионат
Азатиоприн 100-150 мг в день
Рубцующийся пемфигоид
Поражаются слизистые глаз, ротовой полости
Встречаемость 1 на 1 000 000
После заживления высыпаний образуются рубцы
Терапия
Местные КС
Дапсон (50-150 мг/день)
Азатиоприн 2 мг/кг
Системные КС менее эффективны
Герпетиформный дерматоз Дюринга
Этиология и эпидемиология
Кожное проявление глютеновой энтеропатии
Заболеваемость 1:100 000
Генетическая предрасположенность
Средний возраст начала заболевания – 30-40 лет
Чаще болеют северные национальности (Норвегия, Дания)
Патогенез
Генетические факторы
Глютеновая энтеропатия (90% пациентов). Ведущим звеном является глиадин – белок пшеницы
Аутоантитела к эпидермальной трансаминазе
Отложения IgA
Нейтрофильная инфильтрация
Клиническая картина
Симметричность высыпаний
Локти, разгибатели, бедра, бедра, колени.
Полиморфизм высыпаний – папулы, бляшки, везикулы, волдыри
«Герпетиформный» — сгруппированные папуло-везикулы на эритематозном фоне
Сильный зуд и жжение
Ассоциации
Тиреоидит Хашимото
Т – клеточная лимфома
Инсулин – зависимый сахарный диабет
Болезнь Аддисона
Гнездная алопеция
Витилиго
СКВ
Склеродермия
Диагностика
Клиническая картина, проба Ядассона
Гистология
Иммунофлюоресценция
Гистология
Иммунофлюоресценция
Лечение
Безглютеновая диета
Дапсон 25-50 mgу взрослых и 0.5 мг/кг у детей
Поддерживающая доза 100 мг в день (норма – 1-2 новых высыпания в день)
Осложнения: анемия, лейкопения, гепатит
Безглютеновая диета
Запрещено
Любой хлеб
Макаронные изделия
Полуфабрикаты
Маринованные продукты (соленья)
Напитки из зерновых продуктов (квас и пиво)
Мороженое в вафельных рожках
Разрешено
VII. Примеры задач и тестов для программированного.
Задача №1. На приём к врачу обратилась больная с жалобами на высыпания на слизистой полости рта, сопровождающие резкой болезненностью при приёме пищи. Высыпания появились 7 дней тому назад после простудного заболевания. По поводу простуды никаких медикаментов не принимала. Из анамнеза следует, что больная страдает хроническими желудочно-кишечными заболеваниями (анацидный гастрит, холецистит, панкреатит). Объективно: при осмотре слизистой оболочки полости рта – множественные эрозии с гладкой ярко-красной поверхностью и обрывками слизистой по периферии, единичные пузыри с плотной покрышкой. Высыпания продолжают появляться, усиливается болезненность. Последние дни из-за резкой болезненности больная принимает только жидкую пищу. Клинические анализы крови и мочи в норме.
Какой диагноз можно предположить у данной больной? Какие методы исследований необходимо использовать для подтверждения диагноза? Ваша лечебная тактика?
Задача №2. Больная 50 лет обратилась к врачу по поводу болезненных высыпаний на слизистой полости рта и кожи груди. Объективно: На слизистой оболочке полости рта в области твёрдого и мягкого неба, щек имеются ярко-красного цвета эрозии овальной формы с влажной поверхностью. На коже груди, живота имеются пузыри с серозным содержимым, размером от лесного ореха до сливы на фоне неизменной кожи.
Поставьте развернутый клинический диагноз. Какие специальные дерматологические исследования необходимо провести для подтверждения диагноза? Назначьте лечение.
Задача №3. Больная 55 лет доставлена в стационар санитарной авиацией. При осмотре: общее состояние больной тяжелое, активные движения из-за болей затруднены, температура тела 38,3 С. Из-за болей рот открывает плохо, на красной кайме губ обилие геморрагических корок. Объективно: на коже живота, в складках под молочными железами, в подмышечных впадинах, паховобедренных складках множество обширных эрозий, покрытых грязным налетом и на поверхности видны папилломатозные разрастания. По периферии очагов поражения видны пузырьки на фоне здоровой кожи. Симптом Никольского положительный.
Поставьте развернутый клинический диагноз. Какие специальные дерматологические исследования необходимо провести для подтверждения диагноза? С какими заболеваниями необходимо провести дифференциальный диагноз? Назначьте лечение.
Задача №4. Больной 49 лет обратился к врачу дерматологу по поводу высыпаний на коже лица и волосистой части головы. Заболел 3 месяца назад, не лечился, высыпания постепенно распространяются. Объективно: на коже волосистой части головы, груди, межлопаточной области имеется множество эрозивных элементов, покрытых тонкими чешуйко-корками желтого цвета, единичные дряблые пузыри, величиной до горошины. На лице отмечается поражение кожи в виде «бабочки», в очагах поражения выражена эритема. Симптом Никольского резко положительный.
Поставьте клинический диагноз. Какие лабораторные исследования следует провести для подтверждения диагноза? С какими заболеваниями следует провести дифференцированный диагноз? Наметьте план лечения
Задача №5.Больная 50 лет, бухгалтер, жительница села, заболела впервые вульгарной пузырчаткой. Получила соответствующее лечение в условиях стационара и выписана на поддерживающей дозе преднизолона 15 мг с рекомендацией дальнейшего лечения и наблюдения в участковой больнице по месту жительства.
Какова дальнейшая тактика врача участковой больницы? Какие лабораторные исследования и как часто следует их повторять данной пациентке? Наметьте план диспансерного наблюдения. Укажите прогноз для выздоровления, жизни, трудоспособности.
Задача №6. К Вам обратилась больная 50 лет с жалобами на обильные высыпания в паховых и подмышечных складках. Больна около 4-х месяцев. Не лечилась. Объективно: в вышеописанных местах обширные эрозии ярко-красного цвета, расположенные на эритематозном фоне, с бордюром отслаивающегося эпидермиса по периферии. На дне эрозий имеются пышные, мягкие, красного цвета грануляции высотой до 1 см, некоторые из них покрыты гнойными, толстыми корками. Субъективно: резкая болезненность, лихорадка до 37,5-38 С. Сопутствующих заболеваний нет.
Для какого заболевания описанная клиническая картина является типичной? Какие из лабораторных исследований наиболее информативны для подтверждения диагноза? Какие методы лечения являются наиболее эффективными при этом заболевании? Ваша тактика дальнейшего ведения больной после достижения максимального терапевтического эффекта?
Задача №7. Больная 60 лет страдает вульгарной пузырчаткой в течение 3-х лет, получала поддерживающую дозу полькортолона 12 мг. Но без ведома врача прекратила приём препарата и наступило обострение. Появились в большом количестве пузырные элементы на слизистой оболочке твердого неба, языке, коже груди. Симптом Никольского положительный.
Можно ли лечить больную амбулаторно? Почему? Какие из перечисленных ниже медикаментов назначите больной? Почему? В какой дозе?
а. пенициллин;
б. Преднизолон;
в. противокоревой иммуноглобулин;
г. сульфамонометоксин;
д. Димедрол;
е. панангин;
ж. сернокислая магнезия;
з. ретаболил.
Задача №8. Больной 48 лет, предъявляет жалобы на высыпания в области кожи туловища, предплечий, сильный зуд и жжение в очагах, плохой сон. Объективно: на коже боковых поверхностей туловища, спины, разгибательной поверхности предплечий на эритематозном фоне имеется множество пузырей с напряженной покрышкой, прозрачным содержимым, размером от вишни до грецкого ореха, эрозии, корки, экскориации. Элементы сыпи имеют склонность к группировке.
Поставьте развернутый диагноз. Какие лабораторные исследования следует провести для подтверждения диагноза? С какими заболеваниями необходимо провести дифференциальный диагноз? Назначьте лечение.
Задача №9. Больная 50 лет обратилась к врачу по поводу высыпаний на коже лица, конечностей, сильного зуда кожи в очагах. Объективно: на коже щек, лба, предплечий, паховых и подмышечных складках на резко гиперемированном фоне имеется множество пузырьков величиной от просяного зерна до горошины, папуло-везикулы располагаются сгруппировано.
Поставьте развернутый диагноз. Какие специальные дерматологические исследования необходимо провести для подтверждения диагноза? Какие лабораторные исследования следует провести? С какими заболеваниями следует дифференцировать?. Назначьте лечение.
Задача №10. Больному 60 лет, получил курс лечения в условиях стационара по поводу крупнопузырной формы дерматоза Дюринга с упорным течением, трудно поддающейся терапии. Врач стационара рекомендовал пациенту в амбулаторных условиях продолжить приём поддерживающей дозы ДДС 0,05 в сутки и обследование для исключения патологии внутренних органов.
Какие лабораторные исследования необходимо регулярно проводить при лечении ДДС?. К каким специалистам направите больного для исключения патологии внутренних органов? В чем заключается диспансерное наблюдение за такими пациентами?
studfiles.net
Дифференциальная диагностика дерматозов, проявляющихся пузырями — Клиническая дерматология и венерология — 2016-02
Первым шагом к диагностике любого кожного заболевания является выявление первичного элемента. Пузырь (bulla) — полостной элемент, состоящий из дна, покрышки и полости. Размеры пузырей варьируют от 0,5 см до нескольких сантиметров.
В зависимости от глубины залегания различают интраэпидермальные пузыри (акантолитическая пузырчатка) и субэпидермальные (буллезный эпидермолиз, герпетиформный дерматит Дюринга, поздняя кожная порфирия, буллезный пемфигоид, многоформная экссудативная эритема). Акантолитический внутриэпидермальный пузырь характерен для вульгарной, вегетирующей, семейной доброкачественной, листовидной, эритематозной пузырчатки; вирусный пузырь (ретикулярная баллонирующая дегенерация с акантолизом) — для ветряной оспы, герпеса.
Кроме дерматозов, для которых наличие пузыря является характерным диагностическим признаком, пузырные высыпания могут наблюдаться при красном плоском лишае, склероатрофическом лишае, токсидермии (буллезная разновидность), дерматитах от высоких и низких температур, а также при воздействии солнечных лучей, ионизирующей радиации, химических факторов. Солнечный свет, влажная кожа и ее контакт с некоторыми луговыми растениями (осока, рута, тысячелистник) или содержащими фотосенсибилизатор 5-метоксипсорален (пастернак, петрушка), также провоцируют появление пузырей на коже.
Для пузырных дерматозов не всегда очевидно наличие первичного элемента. Однако анамнез и вторичные признаки позволяют установить истину. Есть ли связь с инсоляцией? С приемом лекарств? С употреблением в пищу определенных продуктов, в том числе морепродуктов, богатых йодом? Пузыри вялые или с плотной покрышкой? Сгруппированные или нет? Не отмечается ли повышенная ранимость кожи?
Для фотодерматозов (порфирии, световая оспа) характерно наличие пузырей только на открытых участках и зависимость их появления от инсоляции; для акантолитической пузырчатки — преимущественные эрозии на коже с немногочисленными вялыми грушевидными пузырями; для герпетиформного дерматита Дюринга типичны сгруппированность пузырей с плотной покрышкой и зуд кожи. Крупные пузыри могут быть проявлениями буллезного пемфигоида Левера, а легкая ранимость кожи с образованием эрозий — буллезного эпидермолиза и порфирии.
Пузырчатка вульгарная — хроническое аутоиммунное заболевание кожи и слизистых оболочек, проявляющееся образованием пузырей в результате акантолиза. Встречается чаще других форм пузырчатки. К истинной пузырчатке (акантолитическая) относят, помимо вульгарной, также вегетирующую, эритематозную (себорейная), бразильскую (разновидность листовидной пузырчатки) и хроническую доброкачественную семейную пузырчатку Гужеро—Хейли—Хейли со своеобразной клинической картиной, но акантолитическим образованием пузырей.
Вульгарная пузырчатка обычно возникает в возрасте от 40 до 60 лет, чаще у женщин. У 50–60% больных заболевание начинается с поражения слизистой оболочки полости рта или влагалища, затем кожных складок и кожи, в том числе волосистой части головы. Внезапно на внешне неизмененной коже появляются внутриэпидермальные пузыри разного диаметра. У мелких пузырей покрышка напряженная, у крупных, грушевидных (до 3 см и более в диаметре) — дряблая. Содержимое пузырей вначале прозрачное, но быстро мутнеет, а покрышка в течение 1—2 дня вскрывается, оставляя мокнущие эрозии с ярко-красным дном. На слизистых оболочках стадия пузыря незаметна, процесс с самого начала представлен эрозиями, окруженными обрывками покрышки пузыря. Болезненные эрозии в полости рта препятствуют приему пищи (рис. 1). Значительные диагностические трудности представляют случаи образования единичного пузыря только на волосистой части головы, на слизистых оболочках у детей и подростков, под молочными железами или только на красной кайме губ. Генерализация процесса может наступить спустя многие месяцы. В этих случаях слившиеся пузыри и эрозии образуют большие площади поражения с фестончатыми границами из обрывков покрышек пузырей.
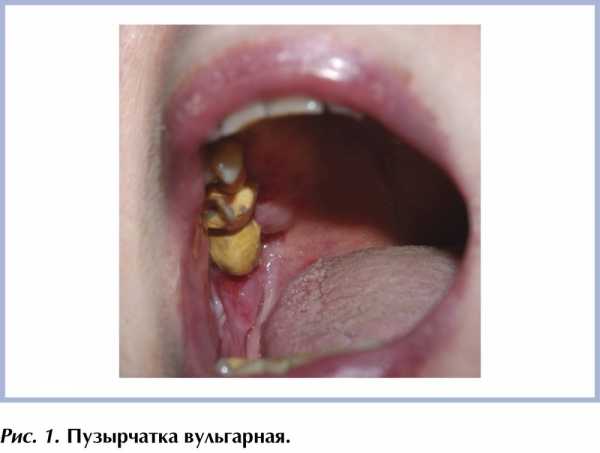 Рис. 1. Пузырчатка вульгарная.
Рис. 1. Пузырчатка вульгарная.
Диагностика базируется на клинической картине, положительных симптомах Никольского и Асбо—Хансена, нахождении клеток Тцанка и данных иммуноморфологии. Метод прямой иммунофлюоресценции позволяет обнаружить в коже антитела типа IgG, локализованные в межклеточных субстанциях эпидермиса. Методом непрямой иммунофлюоресценции с помощью люминесцирующей анти-IgG—сыворотки человека выявляют антитела против компонентов межклеточной цементирующей субстанции эпидермиса.
Дифференциальная диагностика. Для буллезной формы герпетиформного дерматита Дюринга характерны напряженные сгруппированные пузыри на коже, иногда на слизистой (в 10—15%), отрицательный симптом Никольского, отсутствие акантолитических клеток Тцанка. Наличие эозинофилов в пузырной жидкости для подтверждения диагноза дерматита Дюринга не является решающим признаком. Эозинофилы появляются на поздних стадиях развития болезни как при дерматите Дюринга, так и при пемфигоиде Левера. При буллезном пемфигоиде Левера редко встречаются напряженные пузыри на слизистой оболочке полости рта, симптом Никольского отрицательный, IgG выявляют в области базальной мембраны, а не в межклеточных пространствах эпидермиса. Буллезная разновидность многоформной экссудативной эритемы, в отличие от вульгарной пузырчатки, характеризуется острым течением с общими симптомами в виде повышения температуры тела, артралгии. На слизистой оболочке полости рта могут сохраняться напряженные пузыри, а афты отличаются сильной болезненностью. Характерны высыпания на коже в виде пятнисто-папулезных элементов с более темным центром и ободком (симптом бычьего глаза или мишени). Акантолитических клеток нет. При афтозном стоматите немногочисленные эрозии на слизистой оболочке рта покрыты сероватым налетом и окружены воспалительным венчиком, клеток Тцанка нет. При эрозивной форме красного плоского лишая в полости рта наблюдается десквамативный гингивит, эрозии в местах давления, белые папулы, сетка Уикхема. IgA-линейный дерматит — редкое везикулезно-буллезное заболевание кожи и слизистых.
Типичными признаками этого дерматоза служат везикуло-пустулы на коже, зуд, десквамативный гингивит, пузыри и болезненные эрозии в полости рта. Подтверждением диагноза служит обнаружение линейных гомогенных отложений IgA на границе дермы и эпидермиса, выявляемые методом прямой иммунофлюоресценции. Дерматоз близок к субкорнеальному пустулезу Снеддона—Уилкинсона и хорошо поддается терапии дапсоном. Токсический эпидермальный некролиз (синдром Лайелла) отличается от пузырчатки острым, иногда молниеносным развитием патологического процесса на коже и слизистых оболочках, лихорадкой, высокой температурой тела, общим тяжелым состоянием с возможностью летального исхода. Симптом Никольского резко положителен, кожа слезает, как при ожоге кипятком, слизистая оболочка рта практически по всей поверхности покрыта эрозией. Эрозивно-язвенный сифилид слизистых оболочек часто располагается в области мягкого неба и на миндалинах, сопровождается болезненностью и высокой температурой. Локализуется на слизистой оболочке половых органов у женщин и в области заднего прохода. Серологические реакции на сифилис положительные.
Пузырчатка листовидная (эксфолиативная) — аутоиммунное заболевание с внутриэпидермальным расположением пузырей. Наиболее часто поражается лицо и грудь, затем высыпания распространяются на другие участки туловища, процесс становится генерализованным. На неизмененной коже появляются вялые, быстро вскрывающиеся пузыри. Иногда они настолько плоские, что их присутствие в толще эпидермиса определяется только при пальпации. После вскрытия пузырей обширные эрозированные участки кожи покрываются многослойными чешуйко-корками, возникает обильное крупнопластинчатое шелушение, что делает клиническую картину похожей на эритродермию (рис. 2). Из-за генерализации процесса ухудшается общее состояние больного, повышается температура, присоединяется вторичная инфекция. Слизистые оболочки поражаются редко. Симптом Никольского резко положительный, в том числе и на внешне неизмененной коже. Реакция иммунофлюоресценции выявляет отложение IgG в области шиповидных клеток.
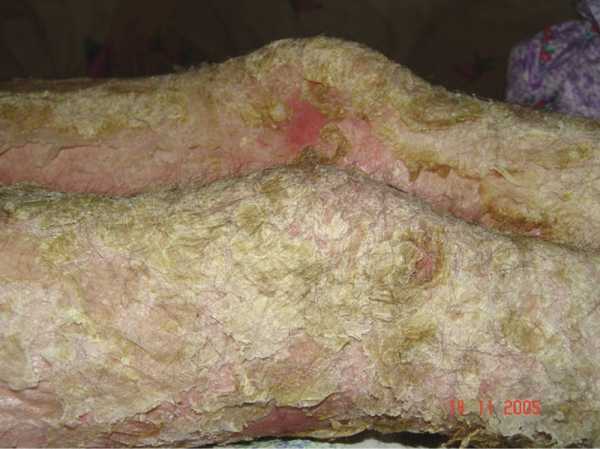 Рис. 2. Пузырчатка листовидная.
Рис. 2. Пузырчатка листовидная.
Дифференциальная диагностика. Для токсического эпидермального некролиза, обычно вызываемого приемом лекарств, характерно очень быстрое начало и тяжелое состояние. При эксфолиативном дерматите Вильсона—Брока кожа имеет интенсивно-красный цвет, напряжена, в процесс вовлекаются волосы и ногти, нет клеток Тцанка, симптом Никольского отрицательный.
Пузырчатка эритематозная (Сенира—Ашера) — один из вариантов истинной пузырчатки, о чем свидетельствуют достоверные случаи перехода этой формы в вульгарную или листовидную пузырчатку. Процесс локализуется на себорейных местах: спинке носа в виде бабочки, носогубных складках, груди, спине или на волосистой части головы. Первичный элемент — мелкий пузырь, который часто остается незамеченным, поскольку очень быстро ссыхается в серовато-желтоватую корочку (рис. 3). Очаги на коже лица имеют вид бляшек, покрытых массивными рыхлыми корками и могут существовать изолированно годами, после чего наступает генерализация процесса. На волосистой части головы процесс напоминает себорейный дерматит. Вблизи эритематозно-сквамозных очагов наблюдаются вялые пузыри или эрозии с обрывками покрышек пузырей по периферии. Слизистые оболочки поражаются примерно у 30% больных. Симптом Никольского положительный, клетки Тцанка выявляются в мазках-отпечатках. Определяются отложения IgG в области базальной мембраны.
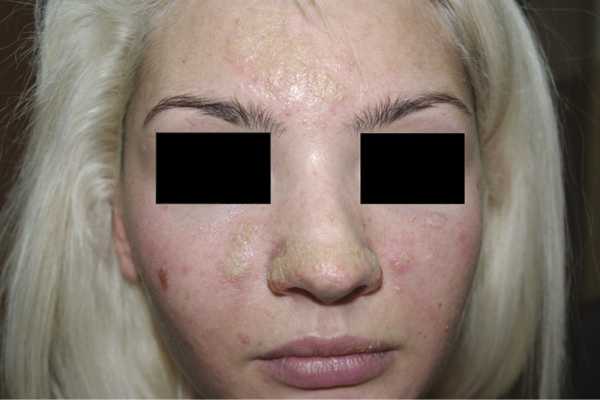 Рис. 3. Пузырчатка эритематозная (Сенира—Ашера).
Рис. 3. Пузырчатка эритематозная (Сенира—Ашера).
Дифференциальную диагностику проводят с красной волчанкой (нет симптома Никольского и клеток Тцанка, могут быть пузыри), с себорейной экземой (при внешнем сходстве нет поражений слизистых, симптома Никольского и клеток Тцанка, отложения IgG вдоль базальной мембраны).
Пузырчатка вегетирующая — вариант хронической пузырчатки. Отличается преобладанием вегетирующих элементов и более доброкачественным течением. Как и при вульгарной пузырчатке, начальные проявления чаще всего возникают на слизистой оболочке полости рта в виде болезненных эрозий. На деснах имеются эритема и эрозии в виде десквамативного гингивита. Пузыри локализуются преимущественно вокруг естественных отверстий и в кожных складках (подмышечные, паховые, заушные, под молочными железами). После вскрытия пузырей на поверхности эрозий формируются вегетации розово-красного цвета, выступающие над уровнем кожи, покрытые серозным или гнойным отделяемым (рис. 4). По наружному краю эрозий можно заметить светлый ободок из слущенного эпителия. Нередко ощущается зловонный запах. Субъективно пациенты отмечают жжение в пораженных участках на коже и болезненность во рту, особенно при приеме пищи. При лабораторном исследовании обнаруживают акантолитические клетки и отложение IgG в области межклеточного вещества и оболочек клеток шиповидного слоя. Симптом Никольского положительный вблизи пузыря.
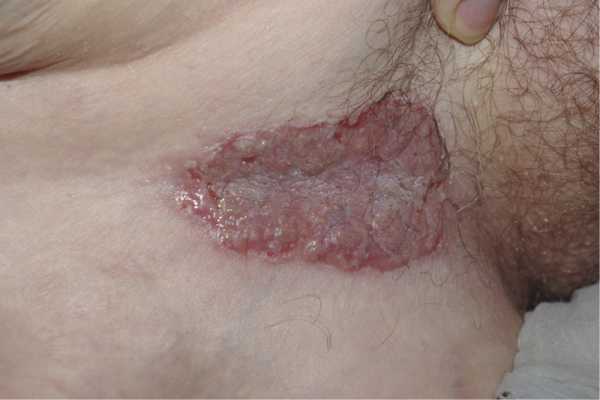 Рис. 4. Пузырчатка вегетирующая (тип Нойманна).
Рис. 4. Пузырчатка вегетирующая (тип Нойманна).
По клиническим проявлениям вегетирующей пузырчатки выделяют вариант Нойманна, проявляющийся пузырями и вегетациями, и вариант Аллопо. Последний — редкая разновидность пузырчатки — отличается мелкими пустулезными элементами и вегетациями вокруг естественных отверстий и в складках тела (рис. 5). Слившиеся элементы образуют широкие бляшки, которые под влиянием лечения или спонтанно могут ссыхаться, уплощаться и даже исчезать, оставляя после себя пигментированную поверхность кожи. Симптом Никольского бывает положительным только вблизи элементов.
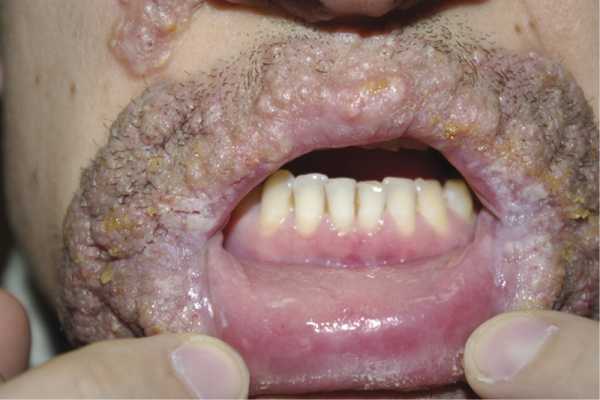 Рис. 5. Пузырчатка вегетирующая (тип Аллопо).
Рис. 5. Пузырчатка вегетирующая (тип Аллопо).
Дифференциальная диагностика. При язвенно-вегетирующей пиодермии поражения представлены язвами (чаще на нижних конечностях) с вегетациями на их дне, серозно-гнойным отделяемым и неприятным запахом. Бляшки могут быть окружены мелкими пустулами. Полость рта при пиодермиях остается интактной, симптом Никольского всегда отрицательный. Хроническая доброкачественная семейная пузырчатка Гужеро—Хейли—Хейли характеризуется сгруппированными плоскими дряблыми пузырями в крупных складках. Однако заболевание обычно проявляется в пубертатном периоде или у взрослых в возрасте до 35 лет. Вегетации на эрозивных поверхностях формируются в виде низких извилистых гребешков (симптом «мозговых извилин»). Вегетирующая форма дискератоза Дарье отличается ранним началом (часто с детства), распространенностью очагов поражения и отрицательным симптомом Никольского.
Семейная хроническая доброкачественная пузырчатка Гужеро—Хейли—Хейли — генодерматоз, наследуемый по аутосомно-доминантному типу (локус гена 3q21—q24) или возникающий как спонтанная мутация. В рамках семейной хронической доброкачественной пузырчатки выделяют тип Гужеро (Gougerot и Allée, 1933) и тип Hailey—Hailey (1939). В первом случае болезнь проявляется с рождения в виде крупных пузырей, рассеянных по всему телу. В течение 5—15 дней они разрешаются, не оставляя после себя рубцов, но вскоре возникают новые пузыри. Дерматоз течет неопределенно долго и также носит семейный характер. Значительно более частый тип Хейли—Хейли возникает позже, в пубертатном возрасте или у взрослых, но никогда с рождения и очень редко до наступления периода полового созревания. Отличается мелким размером пузырей и регионарной локализацией (боковые поверхности шеи, крупные складки тела, вокруг пупка или ануса, под молочными железами). Проявляется в виде рецидивирующих сгруппированных плоских дряблых пузырей или везикул, быстро вскрывающихся с образованием эрозий в области шеи, подмышечных, паховых складок, вокруг пупка, под молочными железами. Образуются эрозированные бляшки округлых или полициклических очертаний размером до 10 см и более (рис. 6). Границы бляшек четкие, возвышающиеся в виде валика над окружающей кожей. Сам валик красного цвета, местами бывает покрыт желтыми корками. Внутренняя часть бляшек розового цвета, с немногочисленными желтыми чешуйками и со следами закрывшихся извилистых трещин, между которыми имеются вегетации в виде низких гребешков (симптом «мозговых извилин»). Пациентов временами беспокоит зуд и жжение в пораженных участках кожи. Общее состояние не нарушается. Симптом Никольского бывает положительным только в пределах очага поражения. Акантолитические клетки в мазках-отпечатках с эрозий отличаются от акантолитических клеток истинной пузырчатки отсутствием дегенеративных изменений.
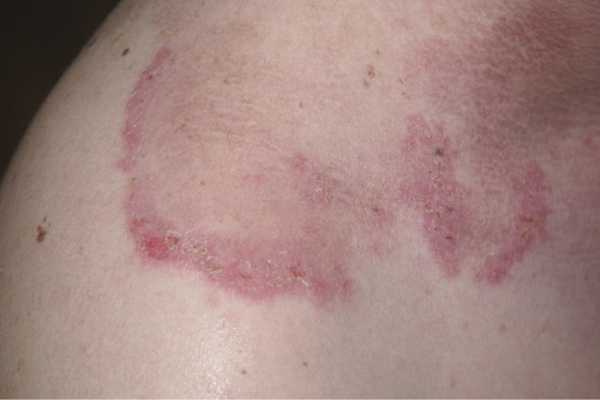 Рис. 6. Пузырчатка семейная хроническая доброкачественная Гужеро—Хейли—Хейли.
Рис. 6. Пузырчатка семейная хроническая доброкачественная Гужеро—Хейли—Хейли.
Дифференциальная диагностика. Семейную хроническую доброкачественную пузырчатку следует отличать от буллезной формы дискератоза Дарье. Заболевание начинается преимущественно в детском возрасте, неуклонно прогрессирует без периодов относительной ремиссии, отсутствует тропизм к крупным складкам. От кандидоза крупных складок отличается отсутствием акантолитических клеток и длительным характером течения заболевания с ремиссиями и рецидивами, а от микробной экземы — отсутствием инфильтрации и отека, а также иной локализацией процесса.
Пемфигоид буллезный Левера (син.: пузырчатка неакантолитическая) — аутоиммунное заболевание с образованием на коже крупных субэпидермальных пузырей с плотной напряженной покрышкой. Этот дерматоз встречается примерно в 2 раза чаще вульгарной пузырчатки, поражает преимущественно людей после 60 лет, может быть проявлением паранеоплазии. Для этого заболевания характерно наличие напряженных изолированных, иногда сгруппированных пузырей диаметром 0,5—1,0 см и более на неизмененной или эритематозно-отечной коже (рис. 7). Пузыри при буллезном пемфигоиде, в отличие от истинной пузырчатки, из-за их субэпидермального расположения существуют значительно дольше. Их излюбленная локализация — голени (часто поражаются первыми), кожа над суставами, внутренняя поверхность бедер, подмышечные впадины. Слизистые оболочки поражаются реже, чем при пузырчатке. Содержимое пузырей прозрачное, иногда серозно-кровянистое. Образовавшиеся эрозии быстро эпителизируются и покрываются геморрагическими корочками. У части больных отмечаются зуд и жжение. Слизистые рта, носа, гортани (реже — прямой кишки и гениталий) вовлекаются в процесс у половины больных. Симптом Никольского и проба с йодистым калием отрицательные, акантолитические клетки не обнаруживаются. Прямая иммунофлюоресценция выявляет отложение IgG и С3 в области базальной мембраны. Наличие или отсутствие эозинофилов в пузырной жидкости не имеет диагностической ценности.
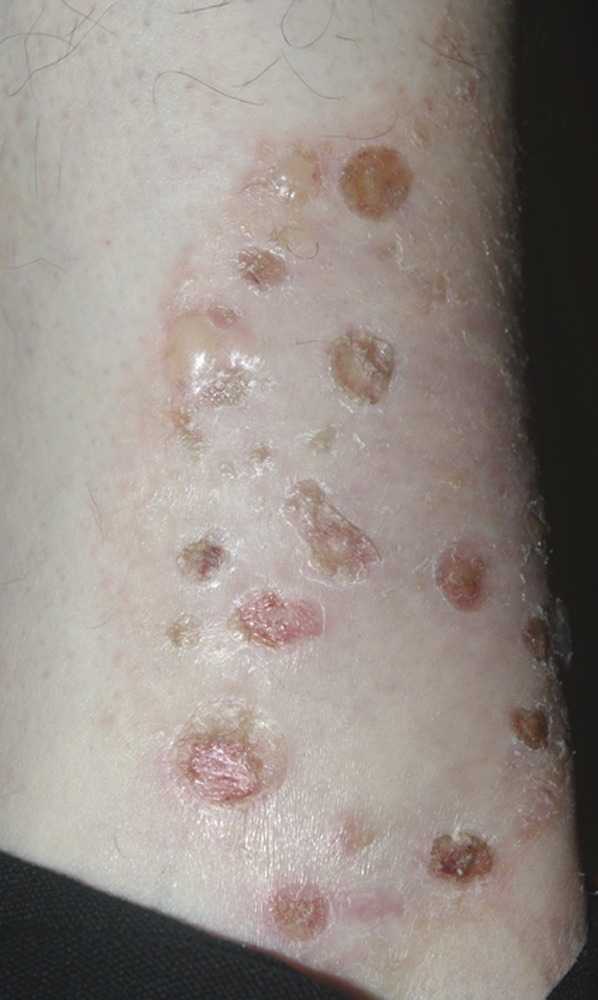 Рис. 7. Пемфигоид буллезный Левера.
Рис. 7. Пемфигоид буллезный Левера.
Дифференциальная диагностика. Для буллезной формы герпетиформного дерматита Дюринга характерны наличие сгруппированных пузырей, жжение и зуд, положительная проба Ядассона с йодистым калием, отложение IgA глыбками в дермоэпидермальном соединении. Прием дапсона быстро купирует зуд. При буллезной форме многоформной экссудативной эритемы отмечается тяжелое общее состояние, связь с приемом лекарств, наличие герпетической инфекции. При линеарном IgA—дерматите выявляется линейное отложение IgA в сосочковой дерме. При вульгарной пузырчатке пузыри вялые, а не напряженные, симптом Никольского положительный, обнаруживаются акантолитические клетки.
Пемфигоид рубцующий (син.: доброкачественный пемфигоид слизистых оболочек; слизисто-синехиальный атрофирующий буллезный дерматит Лорта—Жакоба) — хроническое заболевание слизистых оболочек, иногда кожи. Клинически почти всегда проявляется поражением слизистых оболочек (полость рта, пищевод, глотка, гениталии, область анального отверстия), конъюнктивы (до 80% случаев). Пузыри расположены глубоко, напряжены, долго не вскрываются. После разрыва покрышки остаются эрозии, из-за своего глубокого расположения напоминающие язвы. В 30—50% случаев элементы локализуются на коже (чаще на лице, волосистой части головы, пахово-бедренных складках). Характерно длительное, многолетнее, рецидивирующее течение, причем пузыри склонны возникать на одних и тех же местах. Заболевание глаз проявляется конъюнктивитом, затем под конъюнктивой возникают пузыри, эрозии и сначала нежные, а потом и грубые рубцы (рис. 8). В 20% случаев при заболевании развивается слепота. Акантолитические клетки в мазках-отпечатках отсутствуют, симптом Никольского отрицательный. При прямой иммунофлюоресценции в 50—60% образцов обнаруживаются отложения IgG, Cз и иногда IgA в области базальной мембраны.
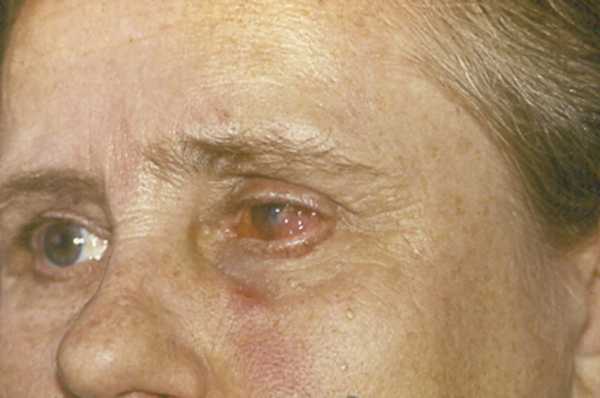 Рис. 8. Пемфигоид рубцующий.
Рис. 8. Пемфигоид рубцующий.
Дифференциальную диагностику проводят с вульгарной пузырчаткой (отсутствие поражений на конъюнктиве, положительный симптом Никольского, акантолитические клетки обнаруживают), с буллезным пемфигоидом (более обильные и распространенные высыпания на коже, реже поражения слизистых, не характерны рубцовые изменения на конъюнктиве), с синдромом Стивенса—Джонсона (бурное начало, тяжелое общее состояние, острый гнойный конъюнктивит без спаечного процесса), с болезнью Бехчета (высыпания на коже представлены не пузырями, а акнеиформными элементами; афтозный конъюнктивит заканчивается не рубцово-спаечными изменениями, а воспалением радужки, геморрагическим ретинитом, атрофией зрительного нерва).
Дерматит герпетиформный Дюринга проявляется полиморфными высыпаниями в виде мелких напряженных везикул диаметром 2—3 мм, крупных пузырей до 2 см в диаметре, уртикароподобных элементов, папул и пустул на неизмененном или эритематозном фоне, склонных к группировке, эрозий с обрывками пузырей по периферии. За счет периферического роста элементов образуются крупные очаги причудливой формы с фестончатыми четкими границами. Расположенные внутри очага на уртикароподобном фоне или на неизмененной коже везикулы группируются, напоминая герпетические высыпания (рис. 9). На поверхности эрозий образуются корки, под которыми быстро наступает эпителизация и гиперпигментация. Примерно у 10% больных, помимо кожи, поражаются слизистые оболочки. У большинства лиц при исследовании выявляют атрофию ворсинок тонкого кишечника. Субъективно пациенты отмечают сильный зуд и жжение. Диагноз основывается на клинической картине, йодной пробе Ядассона (аппликация на участок кожи площадью 1 см² мази с 50% йодида калия под компресс на 24 ч), отложении IgA глыбками в дермо-эпидермальном соединении. Содержание эозинофилов в пузырной жидкости не имеет диагностической ценности, поскольку они могут появляться и на поздних стадиях развития буллезного пемфигоида. Надежным подтверждением диагноза служит только отложение IgA глыбками в дермо-эпидермальном соединении при герпетиформном дерматите Дюринга.
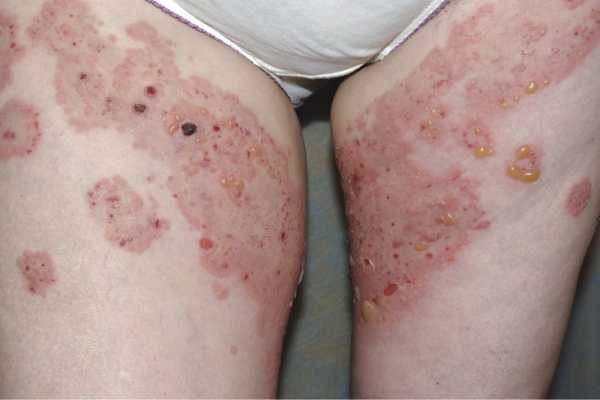 Рис. 9. Герпетиформный дерматит Дюринга.
Рис. 9. Герпетиформный дерматит Дюринга.
Дифференциальную диагностику проводят с буллезным пемфигоидом Левера (напряженные пузыри, иногда до 3 см в диаметре, незначительные субъективные ощущения, отложение IgG вдоль базальной мембраны), с IgA-линейным дерматитом (при сходной клинической картине с герпетиформным дерматитом прямая иммунофлюоресценция выявляет отложение IgA вдоль базальной мембраны), с доброкачественным папулезным акантолитическим дерматозом Гровера (папуловезикулезные зудящие высыпания, возможен дискератоз), с буллезной токсикодермией и буллезной многоформной экссудативной эритемой (отсутствие группировки, жжения и зуда, эозинофилии в пузырях, связи с приемом лекарств, отрицательная проба Ядассона), с субкорнеальным пустулезом Снеддона—Уилкинсона (отсутствие истинного полиморфизма, сгруппированные пустулезные элементы), с герпесом беременных (herpes gestationis). Он проявляется крупными пузырями на коже живота и конечностей. В 20% случаев поражаются слизистые оболочки. Рецидив наблюдается при каждой новой беременности, при этом высыпания появляются раньше и сохраняются дольше. Дерматоз считают вариантом буллезного пемфигоида. Учитывая возможность возникновения герпетиформного дерматита Дюринга на фоне атрофии ворсинок тонкого кишечника или развивающейся опухоли (паранеоплазия), больных следует обследовать на предмет целиакии и онкологического заболевания.
Простой буллезный эпидермолиз встречается с частотой 1:50 000 рождений и наследуется по аутосомно-доминантному типу. Заболевание проявляется в первые дни или месяцы после рождения развитием пузырей на коже из-за незначительных травм. Повышенная внешняя температура способствует появлению пузырей, поэтому обострения болезни происходят летом. Преимущественная локализация кожных элементов — на локтях, коленях, стопах, кистях. Пузыри с прозрачным содержимым возникают на неизмененной коже, достигают размеров 5 см и более в диаметре и вскоре вскрываются, а на их месте образуются корки, после отторжения которых остается гиперпигментация (рис. 10). В редких случаях поражаются слизистые оболочки и ногти. Симптом Никольского отрицательный, акантолитические клетки в содержимом пузыря отсутствуют. К периоду полового созревания клинические проявления дерматоза обычно уменьшаются.
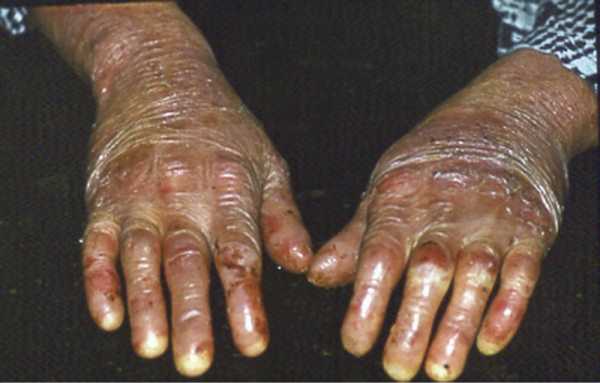 Рис. 10. Эпидермолиз буллезный простой.
Рис. 10. Эпидермолиз буллезный простой.
Эпидермолиз буллезный летний стоп и кистей (Вебера—Коккейна) является локализованной формой простого буллезного эпидермолиза. Характерны рецидивирующие буллезные высыпания на стопах и кистях, преимущественно в летнее время после травмирования кожи (рис. 11). Первые признаки болезни отмечаются в детском возрасте, но могут развиться и у взрослых. Симптом Никольского отрицательный, акантолитические клетки отсутствуют.
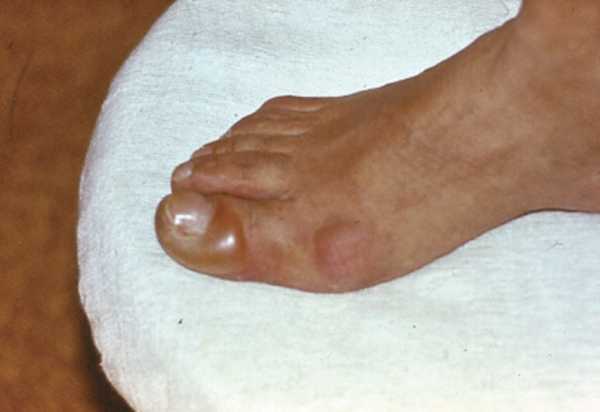 Рис. 11. Эпидермолиз буллезный летний стоп и кистей Вебера—Коккейна.
Рис. 11. Эпидермолиз буллезный летний стоп и кистей Вебера—Коккейна.
Дистрофическая форма буллезного эпидермолиза включает несколько его разновидностей с тяжелым течением и дистрофическими изменениями кожи, а при локализации процесса на слизистых — к развитию рубцово-спаечного процесса, вплоть до стеноза пищевода.
Дифференциальная диагностика. Простая форма буллезного эпидермолиза проявляется, как правило, в первые 2 года жизни, а дистрофическая — еще раньше, в первые дни или месяцы после рождения. Эпидемическая пузырчатка новорожденных — очень контагиозное заболевание, вызываемое золотистым стафилококком. У детей 7—10 дней жизни, обычно еще в родильном доме, внезапно на коже возникают вялые пузыри. Признаки аутосомно-доминантного наследования и связь с механической травмой, в отличие от буллезного эпидермолиза, отсутствуют. Сифилитическая пузырчатка наблюдается уже при рождении ребенка или вскоре после него. Пузыри с серозным содержимым, которое впоследствии становится геморрагическим или гнойным, локализуются преимущественно на ладонях и подошвах, реже — на сгибательных поверхностях предплечий и голеней. Энтеропатический акродерматит, проявляющийся в раннем детском возрасте, характеризуется везикуло-буллезными высыпаниями вокруг естественных отверстий и на дистальных отделах конечностей. Врожденная эритропоэтическая порфирия, для которой также типично раннее начало, имеет четкую связь с инсоляцией. Моча больного ребенка из-за высокого содержания уропорфиринов окрашивает пеленки в розовый или коричневый цвет. Световая оспа возникает позже в 5—7 лет. Пузыри с пупкообразным вдавлением в центре локализуются только на открытых участках кожного покрова.
Многоформная экссудативная эритема (буллезная разновидность) — заболевание невыясненной этиологии. Чаще других провоцирующим фактором является герпетическая инфекция (ВПГ-1 и ВПГ-2), реже — различные инфекционные агенты, лекарственные препараты (сульфаниламиды, пенициллин, цефалоспорины, тетрациклин, нестероидные противовоспалительные средства), а также злокачественные опухоли. Начало заболевания острое, нередко на фоне респираторной инфекции или после нее, с интоксикацией и лихорадкой до 39—40 °С.
Дерматоз проявляется эритематозными, эритематозно-отечными пятнами красного или багрово-синюшного цвета, диаметром от 0,5 до 1,5 см, локализован на разгибательных поверхностях конечностей, на лице, половых органах (рис. 12). В центре пятна развиваются пузыри с серозным или геморрагическим содержимым, при этом центр элемента приобретает цианотичный оттенок, а периферия остается яркой, приподнятой в виде валика, что создает самый характерный признак этого заболевания («мишень», «бычий глаз», «радужная оболочка», «кокарда»). Поражения глаз в виде конъюнктивита, иридоциклита, кератита, помутнения роговицы встречаются у 20—25% больных. При буллезной форме в процесс вовлекается слизистая оболочка полости рта. Течение болезни циклическое, часты рецидивы.
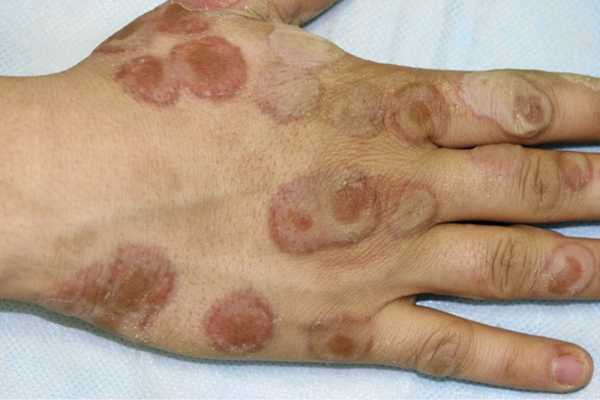 Рис. 12. Эритема многоформная.
Рис. 12. Эритема многоформная.
Дифференциальную диагностику проводят с буллезной токсидермией (большое клиническое сходство, за исключением элементов в виде кокард), с афтозным стоматитом (нет признаков интоксикации, лихорадки, высыпаний на коже), с вульгарной пузырчаткой (отсутствие тяжелого общего состояния с лихорадкой и артралгиями, элементов в виде кокард), с герпетиформным дерматитом Дюринга (сгруппированные высыпания, зуд и жжение). Патоморфологические исследования не имеют диагностической ценности.
Синдром Стивенса—Джонсона — тяжелый вариант многоформной экссудативной эритемы, протекающей со значительным нарушением общего состояния, с внезапным началом и быстрым развитием процесса. На фоне высокой лихорадки, недомогания, артралгии на коже появляются эритематозно-отечные пятна диаметром от 1 до 3 см и более, на которых в течение нескольких часов формируются вялые плоские пузыри, способные при слиянии достигать размеров 10—15 см и более. Симптом Никольского резко положительный. Образующиеся после вскрытия пузырей эрозии сливаются в сплошное или почти сплошное кровоточащее болезненное поражение. Часть эрозий покрывается серовато-белым налетом. На губах, языке, мягком и твердом небе, задней стенке зева, дужках, иногда в гортани также появляются пузыри, очень быстро превращающиеся в эрозии с обрывками эпителия на периферии. Вследствие тяжелого поражения рта и губ больные не могут разговаривать, принимать пищу, даже жидкую (рис. 13). В процесс могут вовлекаться глаза (кератит и конъюнктивит), мочеполовые органы (баланит, уретрит, вульвовагинит), верхние дыхательные пути (трахея, бронхи), а также желудочно-кишечный тракт и почки. Летальность достигает 20%, а по некоторым данным и больше.
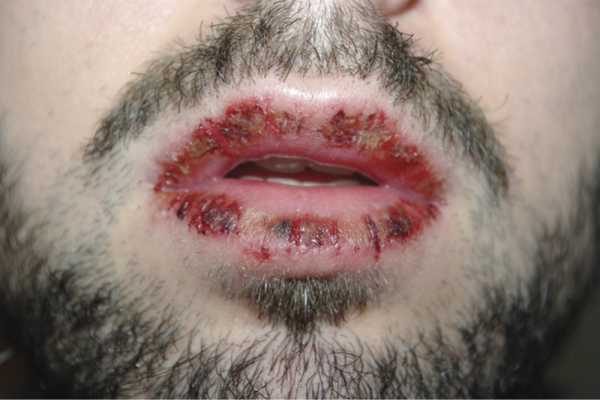 Рис. 13. Синдром Стивенса—Джонсона.
Рис. 13. Синдром Стивенса—Джонсона.
Дифференциальную диагностику проводят с вульгарной пузырчаткой (торпидное течение, отсутствие общих явлений тяжелой интоксикации, симптом Никольского положительный, акантолитические клетки обнаруживаются), с болезнью Бехчета (тяжелая форма афтозного стоматита с высыпаниями на коже акнеиформных, а не пузырных элементов), с синдромом Лайелла (большое клиническое сходство, при котором решающим критерием является положительный симптом Никольского при синдроме Лайелла).
Эпидермолиз токсический острый Лайелла (син.: синдром Лайелла, некролиз токсический эпидермальный) — тяжелый эритематозно-буллезный дерматоз с образованием пузырей и отслойкой поверхностных слоев эпидермиса. Наиболее частая причина заболевания — повышенная чувствительность к лекарственным средствам (сульфаниламиды, барбитураты, фенитоин, бензилпенициллин, тетрациклин, аллопуринол и другие, из наружных средств — раствор фуразолидона и мазь эконазол). Пусковым фактором может стать золотистый стафилококк, эндотоксин которого (эпидермолизин) вызывает акантолиз, положительный симптом Никольского. Наличие ВИЧ-инфекции резко повышает риск эпидермального токсического некролиза. По клиническим и гистологическим признакам синдром Лайелла близок к синдрому Стивенса—Джонсона, но протекает еще тяжелее, а летальность может достигать 30%. Характерно внезапное появление эритематозных пятен с синюшным оттенком, напоминающие элементы многоформной экссудативной эритемы, на которых в течение нескольких часов развиваются огромные пузыри. Симптом Никольского резко положителен, в том числе на видимо здоровой коже, эпидермис отслаивается пластами, как при ожогах II—III степени (рис. 14). Поверхностные влажные эрозии выделяют экссудат, состоящий из плазмы с примесью крови. При этом патологическом процессе поражаются слизистые оболочки рта, носа, гортани, трахеи, бронхов, половых органов. Из-за резкой болезненности затруднен или невозможен прием даже жидкой пищи. Губы отекают и покрываются кровянистыми корками с глубокими трещинами. Температура повышена до 39—40°, общее состояние больных очень тяжелое, они адинамичны. Летальность наступает в 25—30% случаев.
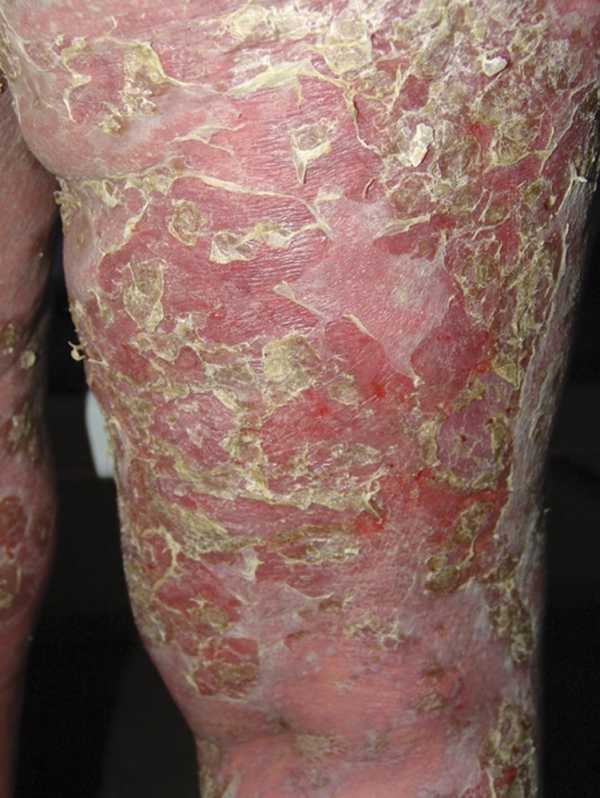 Рис. 14. Синдром Лайелла.
Рис. 14. Синдром Лайелла.
Дифференциальная диагностика. При синдроме Стивенса—Джонсона отмечается более благоприятное течение, отрицательный симптом Никольского; при вульгарной пузырчатке — торпидное течение на фоне удовлетворительного состояния больного.
Порфирия кожная поздняя обычно встречается у взрослых мужчин. Провоцирующим фактором служит злоупотребление алкоголем. На открытых участках кожного покрова (лицо, шея, ушные раковины, тыл кистей) после инсоляции в течение 6—24 ч на фоне гиперемии и отека кожи возникают немногочисленные плотные пузыри диаметром от 0,5 до 2 см, с серозным содержимым. В течение 2—3 дней пузыри вскрываются, на их месте образуются эрозии, после заживления которых остаются оспенновидные рубчики (рис. 15). Характерными признаками дерматоза являются повышенная ранимость кожи, микроцисты, гипертрихоз и гиперпигментация. Склонность к травматизации обычно предшествует другим клиническим симптомам. Микроцисты в виде милиумподобных элементов белесоватого цвета диаметром 2—3 мм локализуются на тыле кистей, пальцев, в области лица, ушных раковин, затылка. Лабораторным подтверждением диагноза поздней кожной порфирии является выявление повышенного (вплоть до 10—20-кратного) содержания копро- и уропорфирина в моче. Патоморфологические признаки не имеют диагностической ценности.
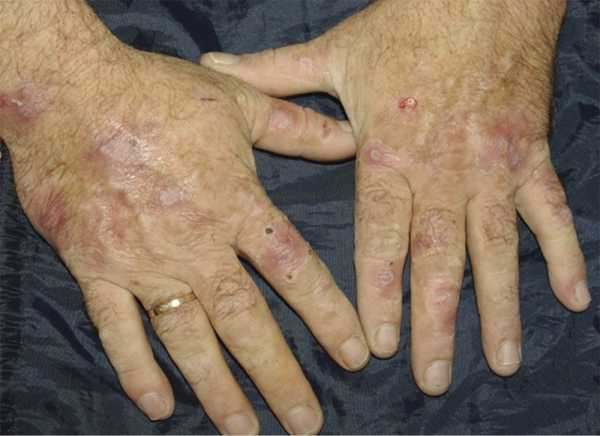 Рис. 15. Порфирия поздняя кожная.
Рис. 15. Порфирия поздняя кожная.
Дифференциальную диагностику проводят с врожденной эритропоэтической порфирией, которая возникает у детей первого года жизни, сопровождается исключительно высокой чувствительностью к солнечным лучам. Световая оспа отличается высыпаниями в виде пузырей с пупкообразным вдавлением в центре, отсутствием порфиринов в биологических жидкостях. Буллезный эпидермолиз начинается рано и не имеет четкой связи с инсоляцией.
Оспа световая — редкий по частоте фотодерматоз (1:300 000) невыясненной этиологии, не связанный с нарушением порфиринового обмена. У детей в возрасте от 3 до 7 лет после солнечного облучения на открытых участках кожного покрова и на красной кайме губ появляются мелкие и средние (до 1 см в диаметре) пузыри с пупкообразным вдавлением в центре. Пузыри вскоре покрываются коричневатой корочкой, под которой образуется оспенновидный рубчик (рис. 16). Больные отмечают сильное жжение и зуд. Могут наблюдаться поражения глаз в виде кератита и помутнения хрусталика, а также частичная деформация хрящей носа и ушных раковин. Помимо развернутой картины световой оспы (Hydroa vacciniforme), выделяют клинический вариант этого заболевания с более легким течением, не оставляющий рубцов (Hydroa aestivale, летняя почесуха). Течение дерматоза характеризуется сезонностью, с обострениями весной и летом и ремиссиями в зимнее время. Спонтанное выздоровление наступает обычно в возрасте 20—30 лет.
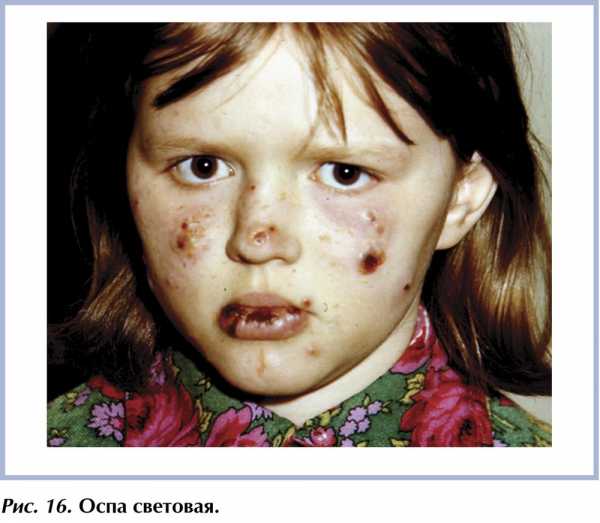 Рис. 16. Оспа световая.
Рис. 16. Оспа световая.
Дифференциальную диагностику проводят с буллезно-геморрагической формой эритропоэтической протопорфирии (нет четких клинических различий, поэтому диагноз устанавливается только после лабораторных исследований содержания порфиринов в плазме и эритроцитах), с поздней кожной порфирией, возникшей в детском возрасте (выраженная ранимость кожи, гиперпигментация, повышенное содержание уропорфиринов в моче).
www.mediasphera.ru
Пузырчатка | Аллергология и Иммунология
ПУЗЫРЧАТКА (син. пузырчатка истинная, акантолитическая) — буллезный дерматоз, неотъемлемым признаком которого является акантолиз, приводящий к образованию интра-эпидермальных пузырей. Характерны генерализация высыпаний и неуклонно прогрессирующее течение, которое заканчивается смертью больного в сроки от 6 мес до 1,5-2 лет (возможны отклонения, порой весьма значитель-ные, как в ту, так и в другую сторону). Нарастающая тяжесть заболевания может преры-ваться ремиссиями различной степени выраженности и разной продолжительности. Пу- зырчатка поражает обычно лиц 40-60 лет, преимущественно женщин, однако не исклю-чено поражение лиц любой возрастной группы. Клинически различают следующие разновидности пузырчатки: вульгарную, вегетирующую, листовидную, эритематозную и особо выделяемую бразильскую. Деление это относительно: возможны трансформация одной формы в другую, особенно на фоне кортикостероидной терапии, и сочетание различных форм. Этиология неизвестна. Гипотезы нарушения электролитного равновесия, интоксикации, бактериальных инфекций имеют в настоящее время лишь исторический интерес. Видимо, наиболее перспективна теория, согласно которой пузырчатка вызывается представителем группы ретровирусов при наличии генетиче-ской предрасположенности. В основе патогенеза пузырчатки лежат аутоиммунные процессы, суть которых заключается в формировании аутоантител к цементирующей межклеточной субстанции и мембранам клеток шиповатого слоя под влиянием изменения их антигенной структуры, предположительно индуцируемого в свою очередь измененной ядерной ДНК. Они получили наименование «пемфигусподобных» антител; по своей природе принадлежат к IgG. «Пемфигусподобные» антитела в реакции прямой иммунофлюоресценции обнаруживаются в виде фиксированных комплексов антиген-антитело в местах образования пузырей; могут быть выявлены в эпидермисе внешне не пораженной кожи. Они ответственны за развитие акантолиза — ведущего звена в морфогенезе пузырчатки; под их влиянием происходят растворение межклеточной субстанции, разрушение десмосом и утрата способности клеток эпидермиса к воспроизводству. Согласно этой концепции, акантолиз при пузырчатке первичен, а повреждения клеток вторичны. При постановке реакции непрямой иммунофлюорес-ценции в пузырной жидкости и сыворотке крови больных пузырчаткой также выявляются «пемфигусподобные» антитела. Тем не менее, эта теория не может быть принята безоговорочно. У 10-25% больных пузырчаткой не удается выявить ни фиксированных, ни циркулирующих «пемфигусподобных» антител. Вместе с тем аналогичные антитела могут быть обнаружены в сыворотке крови при обширных ожогах, синдроме Лайелла, пенициллиновой токсидермии, буллезном пемфигоиде, системной красной волчанке, миастении беременных и других патологических процессах. Все эти обстоятельства ставят под сомнение, что «пемфигусподобные» антитела служат причиной акантолиза, несмотря на их фиксацию в местах развития пузырей у подавляющего большинства больных пузырчаткой. Н. С. Потекаевым и соавт. обоснована новая концепция патогенеза пузырчатки, основу которой составляет синдром регенераторно-пластического дефицита, обусловленного неполноценным синтезом белковых структур пораженных кератиноцитов, что приводит к их функциональным и морфологическим повреждениям. Этот патологический процесс первоначально возникает в ядре клеток еще базального слоя. В шиповатых клетках к нарастающим изменениям ядра присоединяется альтерация цитоплазматических органелл, в первую очередь функционально ведущих — тонофибрилл и связанных с ними десмосом, вплоть до их растворения, что приводит к формированию акантолиза. Перво-причиной этих повреждений служит снижение синтеза ДНК-зависимой РНК в кератиноцитах под влиянием какого-то воздействия (ретро-вируса?) на генетический аппарат клетки. Этот сложный патологический процесс сопровождается изменением антигенного состава клеток эпидермиса, что приводит к выработке «пем-фигусподобных» антител. Таким образом, акантолиз и образование «пемфигусподобных» антител — конечный этап морфогенеза при пузырчатке, а не его начало. Определенное место в патогенезе истинной пузырчатки занимает нарушение водного и особенно солевого обмена, о чем свидетельствует резкое снижение суточного выделения с мочой хлорида натрия. Аутоиммунные нарушения при пузырчатке, не-сомненно, важны в прикладном аспекте: выявление «пемфигусподобных» антител, особенно фиксированных, свидетельствует о наличии этого заболевания, а по титру циркулирующих антител и его динамике можно прогнозировать течение болезни, оценивать результаты лечения и вносить в него коррективы. Цитологической особенностью истинной пузырчатки следует считать акантолитйческие клетки (клетки Тцанка), используемые в качестве диагностического теста. Их выявляют в препаратах-отпечатках: материал со дна свежей эрозии кусочком ученической резинки, стерилизованной кипячением, переносят на предметное стекло, высушивают на воздухе, фиксируют и окрашивают гематоксилином и эозином. Акантолитйческие клетки пузырчатки, размеры которых обычно меньше размеров нормальных клеток, имеют очень крупное ядро интенсивно фиолетового или фиолетово-синего цвета, занимающее почти всю клетку. В нем заметны два или более светлых ядрышка. Цитоплазма резко базофильна, вокруг ядра она светло-голубая, а по периферии темно-фиолетовая или синяя («ободок концентрации»). Нередко клетки содержат несколько ядер. Резко выражен полиморфизм клеток и ядер. Акантолитйческие клетки могут быть единичными и множественными, образуя скопления или даже пласты. Иногда встречаются так называемые чудовищные клетки, отличающиеся гигантскими раз-мерами, обилием ядер и причудливыми формами. В начале заболевания акантолитйческие клетки обнаруживаются не в каждом препарате или вовсе не выявляются; в разгаре болезни их много, появляются «чудовищные» варианты. Акантолитйческие клетки весьма характерны для истинной пузырчатки, однако они не патогномоничны для нее. Подобные клетки могут быть обнаружены при простом и опоясывающем герпесе, ветряной оспе, хронической доброкачественной семейной пузырчатке, буллезной разновидности болезни Дарье, пустулезном псориазе и ряде других дерматозов. Тем не менее цитологический метод облегчает распознавание пузырчатки, особенно если акантолитических клеток много и они выявляются повторно. Облигатный признак истинной пузырчатки — акантолиз, приводящий к формированию внутриэпидермальных пузырей. Гистологически они выявляются в виде горизонтальных трещин и полостей, содержимое которых включает фибрин, нейтральные лейкоциты, иногда эозинофилы и комплексы акантолитических клеток. При вульгарной и вегетирующей пузырчатке полости располагаются супрабазально, при листовидной и эритематозной — в зоне зернистого слоя, нередко под роговым; дермо-эпидермальная граница остается четкой. К этой патогистологической структуре при. вегетирующей пузырчатке присоединяются папилломатоз, акантоз и внутри эпидермальные эозинофильные абсцессы, а в старых очагах — гиперкератоз; при листовидной — сморщенные и гиперхроматйческие клетки типа зерен при болезни Дарье, расположен-ные в зернистом слое; при эритематозной — фолликулярный гиперкератоз. При всех формах пузырчатки акантолитйческие изменения захватывают эпителий волосяных фолликулов и потовых желез.
Пузырчатка вульгарная встречается наиболее часто. Заболевание начинается, как правило, с поражения слизистой оболочки рта, чему нередко способствуют грипп, ангина, удаление и протезирование зубов. Оно может оставаться изолированным от нескольких дней до 3-6 мес. и более, затем в процесс вовлекаются кожные покровы. Возникающие на слизистых оболочках небольшие пузыри, вначале немногочисленные и даже единичные, могут располагаться на любом участке; со временем количество пузырей нарастает. Пузыри эфемерны. Их тонкая и дряблая покрышка в условиях мацерации и непрерывного давления при жевании и дви-жении языком быстро вскрывается, обнажая болезненные ярко-красные или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия. Вместо пузырей иногда образуются белые или «сального» цвета пленки, отторжение которых приводит к формированию эрозивных поверхностей. При осмотре пузыри удается обнаружить редко. Обычно видны лишь эрозивные высыпания. При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах; сливаясь между собой, образуют обширные очаги поражения с фестончатыми очертаниями. Саливация усилена. Прием пищи затруднен или почти невозможен вследствие болей. При поражении гортани и глотки голос становится хриплым. На красной кайме губ эрозии покрываются серозными, геморрагическими или импетигинизированными корками. Возможно изолированное, порой весьма длительное (до 2 лет и более) поражение губ, протекающее по типу эксфолиативного хейлита. Тяжелый гнилостный запах изо рта преследует больного и окружающих. В стадии ремиссии эрозии слизистых оболочек рта заживают без рубцов. Иногда начальные проявления болезни локализуются на слизистых оболочках половых органов. Конъюнктива глаз вовлекается вторично. Поражение кожных покровов начинается исподволь, с появления обычно в области груди и спины единичных пузырей. Со временем количество их увеличивается. Пузыри располагаются на неизмененном, реже эритематозном фоне; имеют небольшие размеры, напряженную покрышку и серозное содержимое. Их существование скоротечно; через несколько дней они подсыхают в желтоватые корки и отпадают, оставляя гиперемированные пятна или при разрыве покрышки пузыря образуются ярко-красные эрозии, выделяющие густой экссудат. Эрозии на этом этапе малоболезненны и быстро эпителизируются. Общее состояние больных остается удовлетворительным. На смену высыпаниям, подвергшимся регрессу, появляются новые. Эта начальная фаза может продолжаться от 2-3 нед до нескольких месяцев или даже лет, клинически напоминая иногда герпетиформный дерматит Дюринга. Затем наступает генерализация процесса, отличающаяся быстрым распространением высыпаний по кожному покрову и переходом на слизистые оболочки рта и даже половых органов, если они не были поражены ранее. Высыпания становятся обильными, диссеминированными, при отсутствии лечения могут привести к то-тальному поражению кожного покрова, включая ногтевые фаланги пальцев рук и ног. В результате эксцентрического роста за счет отслаивания верхних слоев эпидермиса пузыри увеличиваются в размерах, достигая величины куриного яйца и более; могут сливаться друг с другом; покрышка их становится дряблой, а содержимое — мутным или гнойным. Крупные пузыри под тяжестью экссудата принимают грушевидную форму — «симптом груши». Покрышки пузырей даже при легкой травме разрываются, что приводит к образованию эрозий. Эрозии имеют ярко-красную или синюшно-розовую окраску; покрыты серозным экссудатом (рис. 34), мягкими серовато-белыми или буроватыми налетами или рыхлыми корками, при насильственном отторжении которых возникает небольшая кровоточивость; окаймлены обрывками эпидермиса. Характер-ными особенностями эрозий при пузырчатке являются тенденция к периферическому росту и отсутствие эпителизации. Иногда на их фоне, особенно в области естественных отверстий и крупных складок, формируются веррукозные наслоения и вегетации. В результате периферического роста и слияния эрозии достигают больших размеров-до ладони взрослого человека и больше. На местах давления и трения (лопатки, ягодицы, крупные складки) они могут возникать без предварительного образования пузырей. Важной особенностью вульгарной пузырчатки, как и других форм истинной пу-зырчатки, является симптом Никольского, суть которого заключается в механической отслойке (отторжение и сдвигание верхних слоев) эпидермиса. Он вызывается путем трения пальцем (скользящее давление) внешне здоровой кожи как вблизи пузыря, так и в отдалении от него или путем потягивания обрывка покрышки пузыря, что приводит к отслойке верхних слоев эпидермиса в виде постепенно суживающейся ленты на внешне здоровой коже. Его модификацией является феномен Асбо-Хансена: давление пальцем на покрышку невскрывшегося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью. В начальной фазе вульгарной пузырчатки симптом Никольского выявляется далеко не всегда, да и то лишь в виде краевого; при генерализации процесса он положителен у всех больных во всех модификациях. Симптом Никольского нельзя считать патогномо-ничным для истинной пузырчатки. Он вызывается и при других дерматозах, при которых имеется акантолиз, например при хронической доброкачественной семейной пузырчатке. Однако здесь он положителен лишь в пределах очага поражения (краевой симптом). Истинный симптом Никольского следует отличать от ложного, наблюдаемого при буллезных дерматозах с субэпидермально расположенными пузырями (буллезный пемфигоид, герпетиформный дерматит Дюринга и др.). Ложный симптом Никольского сопровождается отслойкой всех слоев эпидермиса и только по периферии очагов поражения. При генерализации кожных высыпаний отмечается ухудшение самочувствия и общего состояния больных: слабость, недомогание, снижение аппетита, бессонница, лихорадка вплоть до 38-39°С, диарея, отеки, особенно нижних конечностей; при-соединяются вторичные инфекции, развивается кахексия, чему способствуют затруднение питания в результате поражения слизистых оболочек рта, значительная потеря белка (плазморея) и интоксикация. Без лечения больные умирают.
Корки могут образовываться и без разрыва покрышки пузырей за счет подсыхания их содержимого. Тонкие пластинчатые корки напоминают листы бумаги, что объясняет название этой разновидности. Обычно корки не отторгаются, так как под ними продолжает отделяться экссудат, что приводит к образованию нового слоя корок. В результате формируются массивные слоистые корки. При большой давности пузырчатки на разных участках кожи, особенно на лице и спине, нередко видны толстые чешуйки с роговыми шипами на прилежащей поверхности, плотно входящими в устья волосяных фолликулов. Наряду с пузырями в качестве первичных элементов могут выступать шелушащиеся папулы и пятна розово-красного цвета. Заболевание часто начинается с поражения кожи лица (иногда в виде эритематозного очага по типу бабочки), воло-систой части головы, груди и верхней половины спины. Иногда оно ограничивается этими локализациями длительное время — месяцы и даже годы. Чаще отмечается быстрое распространение процесса по кожному покрову, заканчиваясь подчас экссудативной эритро-дермией. Пораженная кожа «диффузно гиперемирована, отечна и отчасти инфильтрирована, покрыта дряблыми пузырями, мокнущими эрозиями, гиперкератотическими чешуйками, слоистыми корками. Симптом Никольского выражен резко, включая внешне здоровую кожу. Эрозивные поверхности могут возникать первично, без предварительных пузырей. Нередко волосы выпадают, ногти отторгаются; иногда развивается гиперкератоз ладоней и подошв. Субъективно отмечаются сильный зуд, повышенная зябкость. В крови — эозинофилия, достигающая 40% и более. Течение листовидной пузырчатки может быть длительным-до 2-5 лет и более. В литературе описаны больные, страдавшие этим заболеванием 15, 20 и даже 30 лет. Общее состояние больных в течение многих месяцев, а порой и лет может оставаться удовлетворительным, но постепенно нарастают общая слабость, недомогание, и больные умирают от вторичных инфекций или кахексии. Возможны ремиссии, порой мно-голетние; известны случаи, когда заболевание заканчивалось спонтанным излечением.
Пузырчатка эритематозная (себорейная) (Сенйра-Ашера синдром) начинается, как правило, с поражения лица или волосистой части головы с последующим распространением на грудь, межлопаточную область, крупные складки и другие участки кожного покрова. Слизистые оболочки и конъюнктива глаз вовлекаются редко. Первоначальные высыпания представлены розово-красного цвета бляшками диаметром от 2 до 5 см, с четкими границами, округлыми и неправильными очерта-ниями. Их поверхность может быть покрыта белыми, сухими, плотно сидящими за счет роговых шипиков чешуйками, что придает этим высыпаниям сходство с очагами эритематоза; сходство это усиливается при их локализации на носу и щеках в виде бабочки и на волосистой части головы, если они сопровождаются атрофией и выпадением волос. Чаще поверхность бляшек покрыта жирными желтовато-коричневыми чешуйками и корками, делающими их сходными с проявлениями себорейной экземы, особенно в случае присоединения мокнутия и эрозирования. Иногда на бляшках, помимо сальных корок, развиваются вегетации. Центральная часть папул, особенно бляшек, нередко западает, а периферическая окаймлена бахромкой отслаивающегося эпидермиса. Симптом Никольского положительный или чаще слабоположительный, краевой. Со временем, от 2-3 нед до 2-3 лет и более, появляются пузыри, аналогичные таковым при вульгарной и листовидной пузырчатке. Они начинают превалировать в клинической картине заболевания, что приводит к трансформации эритематозной пузырчатки в вульгарную или, чаще, в листовидную. Это обстоятельство дало основание ряду авторов считать эритематоз-ную пузырчатку своеобразным началом вульгарной или листовидной пузырчатки. Эритематозная пузырчатка протекает длительно, до перехода в вульгарную или листовидную срав-нительно доброкачественно; обострения нередко провоцируются инсоляцией.
Диагноз истинной пузырчатки основывается на клинической симптоматике, характере симптома Никольского, результатах цитологического (клетки Тцанка), гистологического (ин-траэпидермальные пузыри) и иммунофлюорес-центных (надбазальное свечение) исследований. Определенную роль играют лабораторные данные: анемия, лейкоцитоз, ускоренная СОЭ, протеинурия, гипоальбуминемия, снижение выделения с мочой натрия и другие тесты. Дифференциальный диагноз проводят с бул-лезным пемфигоидом Левера, герпетиформ-ным дерматитом Дюринга, хронической семейной пузырчаткой Хейли-Хейли, синдромом Лайелла, красной волчанкой, себорейной экземой, хронической вегетирующей пиодермией, буллезной формой болезни Дарье, суб-корнеальным пустулезом Снеддона-Уилкин-сона и др.
Лечение: основными лекарственными средствами являются кортикостероидные гормоны. Препаратом выбора до сих пор остается преднизолон. Начальная доза от 80 до 100 мг/сут обычно достаточна для купирования процесса. Иногда, однако, требуются более высокие дозы (до 200 мг/сут и более). Больным в крайне тяжелом состоянии показана пульс-терапия-1000 мг преднизолона в сутки в виде однократного внутривенного введения. При адекватно подобранной суточной дозе отчетливый терапевтический эффект наступает в течение 10-14 дней. Снижение суточной дозы, особенно высокой вначале, возможно сразу на l/4.~l/з отпервоначальной, последующие 2 нед дозу, как правило, не меняют; дальнейшее снижение проводится медленно до минимальной поддерживающей. Обычно дозу снижают на 2,5-5,0 мг через каждые 4-5 дней; при высокой суточной дозе, сохранившейся после первого ее уменьшения, на перв ом этапе снижения оправдан ускоренный темп: на 10-15 мг через 5-4 и даже 3 дня. При достижении суточной дозы 20-30 мг дальнейшее ее уменьшение во избежание рецидива заболевания следует проводить с большой осторожностью. При таком подходе поддерживающая доза может составлять 5,0-2,5 мг. Кроме преднизолона, при пузырчатке используют триамцинолон (пристокорт, кенокорт, полькортелон), метилпреднизолон (медрол), метипред, урбазон, дексаме-тазон (декадрон), бетаметазон (целестон) в дозах, эквивалентных по действию преднизолону. При язвенной болезни желудка и двенадцатиперстной кишки внутримышечно вводят пролонгированные формы кортикостероидных гормонов (метипред-депо и дипроспан). Инъекции производят с интервалами 1 нед; по мере улучшения состояния дозу уменьшают, а интервалы увеличивают. При поддерживающей терапии инъекции производятся через 4-5 нед в дозе 40 мг). Кортикостероидная терапия, продолжающаяся, как правило, долгое время, иногда многие годы, неизбежно сопровождается разнообразными осложнениями, включающими симптомокомплекс Иценко-Кушинга, ожирение, стероидный диабет, эрозивно-язвенную патологию пищеварительного тракта, гипертонию, тромбоз и тромбоэмболию, остеопороз, приводящий к перелому позвоночника, геморрагический панкреатит, бессонницу, эйфорию, депрессию, острый психоз, инфаркт миокарда, инсульт головного мозга, а также присоединение разнообразных инфекций. Особое место среди осложнений занимает системная ангиопатия, являющаяся постоянным спут-ником многолетнего приема кортикостероидных препаратов. Ее обязательным следствием служит «кортикостероидная» кожа, отличающаяся субатрофией, сухостью и выраженной склонностью к появлению геморрагических пятен в ответ на легкое механическое воздействие (давление, небольшая травматизация, трение). Частными ее проявлениями можно считать эрозии и язвы желудка и кишечника, инфаркт миокарда, инсульт головного мозга и геморрагический панкреатит. Осложнения не служат противопоказанием к продолжению кортикостероидной терапии: ее прекращение неминуемо приводит к рецидиву заболевания. Необходимо проводить коррекцию возникшего осложнения адекватным терапевтическим воздействием. В целях профилактики осложнений рекомендуются диета, богатая белками и витаминами, с резким ограничением углеводов, жиров и поваренной соли; прием хлорида калия до 3 г в день; протекторов слизистой оболочки желудка, а также анаболических гормонов. В качестве средств, дополняющих кортикостероидную терапию, особенно при тяжелых формах пузырчатки, назначают метотрексат, азатиоприн и циклофосфамид, иммуносупрессивное действие которых общеизвестно. Метотрексат вводят внутримышечно по 25 мг с интервалами в 1 нед; на курс 6-8 инъекций. Число курсов и промежутки между ними определяются тяжестью заболевания. Азатиоприн и циклофосфамид назначают внутрь соответственно по 50-250 мг (2,5 мг на 1 кг массы тела) и 100-200 мг в сутки. Продолжительность применения цитостатиков зависит от терапевтического эффекта и их переносимости. К наиболее серьезным осложнениям при лечении ци-тостатиками относятся изъязвление слизистой оболочки пищеварительного тракта, нарушение функций печени, почек, поджелудочной железы (вплоть до развития токсического гепатита, нефрита, панкреатита, фиброза, цирроза), нарушения кроветворения, осложнения микробной, микотической, вирусной инфекциями, на-рушения спермато- и овогенеза, алопеция. Показаниями к отмене цитостатиков являются лейкопения (ниже 4•109/л), снижение гемато-крита на 10% и более, тромбоцитопения, ACT и АЛТ выше 60 ед/л, снижение клиренса креатинина, диарея, эрозивно- язвенные изменения в пищеварительном тракте. С целью удаления циркулирующих аутоантител из организма и повышения чувствительности к кор- тикостероидным гормонам используют, особенно на начальных этапах заболевания, экстракорпоральные методы лечения: плазмаферез, гемосорбцию и гемо диализ. Местное лечение при пузырчатке играет вспомогательную роль. Применяют растворы анилиновых красителей, кортикостероидные мази (целестодерм V с гарамицином, геоксизон и др.), орошения с анестезирующими средствами (лидокаин, ксило-каин), ванны с перманганатом калия. Прогноз при пузырчатке всегда серьезен, профилактика рецидивов, помимо рационального лечения, включает щадящий общий режим, исключение простудных ситуаций, интенсивной инсоляции. Больные пузырчаткой должны находиться под постоянным диспансерным наблюдением.
alerg.ru
Акантолитическая пузырчатка — Болезни дерматологии и венерологии
Редко встречающийся тяжелый хронический пузырный дерматоз, обязательным, но не патогномоничным признаком которого является акантолиз. Встречается главным образом у лиц среднего возраста.Этиология акантолитической пузырчатки
Аутоиммунное заболевание неизвестной этиологии, при котором лизируются десмосомальные соединения кератиноцитов, что вызывает акантолиз с образованием акантолитических клеток, т.н. клеток Тцанка (Tzanck).Существует множество теорий (аутоиммунная, нейрогенная, вирусная, обменная, эндокринная, полиэтиологическая), из которых ни одна не может полностью объяснить механизм лизиса межклеточных мостиков в stratum spinosum и образование пузырей на слизистой оболочке и коже.
Клиника акантолитической пузырчатки
Различают четыре формы акантолитической пузырчатки: pemphigus vulgaris, p. vegetans, p. foliaceus, p. seborrhoicus.Для pemphigus vulgaris характерно внезапное появление пузырей на слизистой оболочке рта и любой части тела на фоне внешне неизмененной кожи. Более чем в 50% случаев высыпания возникают сначала в полости рта в виде длительно незаживающих язв. Пациенты ощущают боль во время приема пищи. Пузыри, возникшие на коже тела, лопаются, и на их месте образуются эрозии также без тенденции к заживлению. При развитии заболевания пузырей становится все больше, отмечаются положительные симптомы Никольского и Асбо — Хансена. Выделяются три варианта симптома Никольского, позволяющие оценить распространенность акантолиза. В первом случае при потягивании покрышки лопнувшего пузыря эпидермис отслаивается дальше его границ. При втором варианте верхний слой эпидермиса отслаивается и образуется эрозивная поверхность, если потереть здоровую кожу между двумя пузырями. Появление эрозии после потирания здоровой кожи в месте, возле которого буллезные элементы отсутствуют, свидетельствует о наличии третьего варианта симптома Никольского. Симптом Асбо — Хансена считается положительным, если при нажатии на покрышку целого пузыря его площадь увеличивается.
Pemphigus vegetans характеризуется появлением высыпаний на коже и слизистых оболочках естественных отверстий и складок (рот, половые органы, анус, паховые складки, подмышечные впадины). После появления булл развиваются эрозии, поверхность которых при заживлении становится неровной вследствие начинающейся гипертрофии тканей.
Pemphigus foliaceus характеризуется образованием плоских пузырей со складчатой покрышкой, не приподнимающихся над кожей и быстро лопающихся. Содержимое пузыря высыхает, и эрозию покрывают слоистые корочки. Пузыри растут, сливаются, распространяясь по всей поверхности кожи. Отмечаются сильные боли и чувство жжения в коже, температура тела повышается до 39°С.
Для Pemphigus seborrhoicus (p. Erythematosus, syndrome Senear-Usher) характерны симптомы
трех заболеваний — пузырчатки, красной волчанки (lupus erythematodes) и себорейной экземы (eczema seborrhoicum). На коже лица, волосистой части головы, спины, груди появляются ограниченные, эритематозные очаги, пузыри, слоистые корочки, под которыми выявляется мокнущая поверхность. На лице чаще всего отмечается гиперкератоз в виде бабочки, могут возникать также пузыри и эрозии. Процесс может развиваться в любой области кожного покрова.
Диагностика акантолитической пузырчатки
1. Характерная клиническая картина (положительный симптом Никольского, Асбо-Хансена).2. Лабораторные исследования:
— цитологическое;
— биохимическое;
— серологическое.
3. Гистологическое исследование.
4. Исследование биоптата прямыми иммунофлуоресцентными методами.
Дифференциальная диагностика акантолитической пузырчатки
— Dermatitis herpetiformis.— Pemphigoid
— Toxicodermia
— Erythema exsudativum multiforme
— Erosio candidamycetica oris
— Herpes zoster
— Porphyria.
Лечение акантолитической пузырчатки
Местная терапия
1. 1-2% растворы анилиновых красителей для обработки слизистой оболочки рта и кожи.
2. Дезинфицирующие мази для кожи.
3. Мази, способствующие эпителизации.
Общая терапия
1. Начинают с больших доз кортикостероидов, например, 80-150 мг преднизолона или
соответствующей дозы другого кортикостероида. Когда появление новых пузырей прекращается, через 1-2 недели дозу снижают через кащые 5 дней на 5-10 мг до достижения поддерживающей дозы 5-10 мг преднизолона в день.
2. Одновременно применяют препараты калия.
3. Витаминотерапия.
4. Можно применять цитостатические средства, например, метатрексат, азатиоприн (100 мг в день) и др.
vse-zabolevaniya.ru
признаки, симптомы, лечение — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Пузырчатка (пемфигус) истинная (объективная) (L10) — это дерматоз, характеризующийся акантолизом с образованием интраэпидермальных пузырей.
Распространенность: 1,5% среди всех дерматозов. Чаще болеют лица 40–60 лет.
Отмечается распространение высыпаний по всему кожному покрову, прогрессирование процесса, часто приводящее к летальному исходу.
Предрасполагающие факторы:
- Иммунные нарушения.
- Семейная предрасположенность (случаи подобных заболеваний у ближайших родственников).
Симптомы пузырчатки
Сначала появляются пузыри на слизистой оболочке, чаще в полости рта (80%). При этом отмечается гиперсаливация с неприятным специфическим запахом (65%). Затем на коже возникают пузыри, быстро увеличивающиеся в размерах, с прозрачным содержимым, которое затем мутнеет (до 100%). Часть пузырей спадается, ссыхается в корки; остальные разрываются с образованием раневой поверхности. Пораженные участки могут инфицироваться (70%).
При физикальном осмотре кожи выявляют пузыри в области слизистых оболочек ротовой, носовой полостей, области гениталий; хронические болезненные эрозии.
Выделяют некоторые специфические симптомы (90%): «симптом груши» (по форме пузырей), симптом Никольского (при незначительном прикосновении пузыри вскрываются с отслойкой эпидермиса), симптом Асбо-Хансена (при надавливании на пузырь он увеличивается в размере).
Диагностика пузырчатки
Диагноз ставится на основании дерматологической картины. Проводятся:
- Общеклинические анализы крови и мочи (анемия, лейкоцитоз, увеличенная скорость оседания эритроцитов, гипоальбуминемия, протеинурия).
- Определение общего Ig G.
- Цитология на акантолитические клетки в мазках-отпечатках в области дна пузырей и эрозий.
- Гистология биоптата (интраэпидермальное расположение пузырей).
- Иммунофлюоресцентное обследование (надбазальное свечение).
Дифференциальный диагноз:
- Буллезный пемфигоид.
- Болезнь Дюринга.
- Хроническая доброкачественная семейная пузырчатка.
- Синдром Лайелла.
Лечение пузырчатки
- Глюкокортикоидные средства.
- Антисептики.
- Соблюдение диеты.
- Исключение инсоляции, физических перегрузок.
- Диспансеризация.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Преднизолон (системный ГКС). Режим дозирования: рекомендуется начинать лечение большими дозами, однако необходимо учитывать индивидуальные особенности орга-низма, возраст, противопоказания и клиническую картину пузырчатки. Ударные суточные дозы Преднизолона — 60–80 мг, а при поражении слизистых оболочек — до 100 мг. Прекращать прием гормонов или снижать их суточную дозу рекомендуют весьма осторожно и постепенно. Так, при лечении по мере наступления явного улучшения суточную дозу гормона постепенно снижают, примерно 1 раз в 4-5 дней на 2,5-5 мг преднизолона до тех пор, пока не будет достигнута минимальная поддерживающая эффективная доза гормона, введение которой обеспечивает ремиссию заболевания.
- Азатиоприн (иммунодепрессант из группы антиметаболитов). Режим дозирования: устанавливают индивидуально с учетом показаний, тяжести течения заболевания, дозиров-ки одновременно назначаемых препаратов. Обычно назначают внутрь по 1,5-2 мг/кг/сут в 2-4 приема. В случае необходимости суточная доза может быть увеличена до 200-250 мг в 2-4 приема. Длительность курса лечения устанавливается индивидуально.
Рекомендации
Рекомендуется консультация дерматовенеролога, цитологическое исследование на акантолитические клетки в мазках-отпечатках в области дна пузырей и эрозий, гистологическое исследование кожи.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, профессор, член-корреспондент РАМН, директор Центрального кожно-венерологического института Министерства здравоохранения РФ Кубанова А.А. |
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 2 | 56 | 56 | 94 | 71 | 0 | 0 | 4 | 108 | 108 | 201 | 96 |
Симптомы
online-diagnos.ru
