причины и характерные проявления, методы удаления
Эпидермальная киста (код по мкб 10 L72.0) является подкожным или внутрикожным доброкачественным опухолевидным образованием, наполненным массами рогового эпителия и секрета сальной железы и формирующейся из эпидермиса, чаще всего — эпидермиса волосяного фолликула.
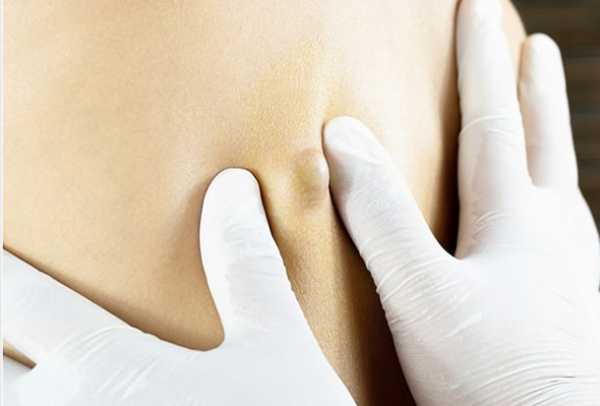
Причины и клинические проявления
Причины возникновения эпидермальной кисты — нарушение оттока секрета сальной железы или/и избыточная его продукция. В свою очередь, в зависимости от причин такого нарушения, их условно различают как:
- Первичные, или истинные, которые представляют собой порок развития. Они развиваются из эпидермиса, как правило, волосяных фолликулов в результате его «отшнуровки» в процессе эмбрионального развития. Наиболее часто они встречаются у детей любого возраста с одинаковой частотой у мальчиков и девочек.
- Вторичные, или ложные, для которых свойственно быстрое развитие. Основной причиной их формирования являются травматические повреждения волосяного фолликула или дерматологические заболевания (себорея, угревые высыпания), реже — обменные нарушения, гормональный дисбаланс, неблагоприятное влияние окружающей среды, нанесение на кожу значительного количества косметических средств, особенно, с низким качеством, а также нарушение элементарных гигиенических правил.
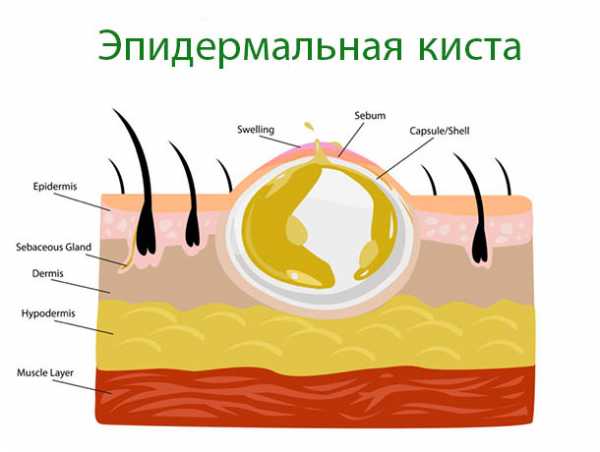
Клинически эпидермальные кисты являются подвижными (поддаются смещению в стороны), безболезненными гладкими уплотнениями овальной или округлой формы диаметром от 3-5 мм до 1 см, реже — до нескольких сантиметров, выступающими над поверхностью кожи, которая над ними не изменена. Их контуры — ровные и четкие, консистенция — плотноэластическая, в центре нередко можно обнаружить черную точку, представляющую собой представляющую собой закупоренное выводное
отверстие расширенного протока сальной железы.
Морфологически они расположены в дерме или подкожной клетчатке, хорошо отграничены многослойным плоским эпителием с четко сформировавшимся слоем зернистых клеток. Их содержимое представлено творожистой массой густой консистенции с неприятным запахом прогорклого сыра (пластинчатый роговой детрит), включающей большое количество кератина и производных липидов, и имеющей серовато-белую или желтовато-белую окраску.

1. Эпидермальная киста в заушной области, развившаяся у ребенка
Наиболее часто эти элементы локализуются в области волосистой части головы, на лице (в надбровной, скуловой и височной зонах, на веках), в околоушной области, по задней или передней поверхности мочки уха. В этой области они часто достигают больших размеров (до 2-5 см), склонны как к асептическому, так и гнойному воспалительному процессу.
На теле эпидермальные кисты, как правило, встречаются в подмышечной области, на спине (между лопаток), достигая иногда 10 см, на передней поверхности верхних отделов грудной клетки, несколько реже — в паху (у мужчин в 2 раза чаще, по сравнению с женщинами) и в области промежности, на мошонке у мужчин и больших половых губах у женщин.
Очень много сальных желез находится на молочной железе, однако эпидермальные образования в этой области развиваются достаточно редко, особенно в области ареолы соска. В этой зоне у женщин и мужчин они формируются, в основном, в случае наличия нарушений гормонального или метаболического характера, а также у женщин в период грудного кормления, гораздо реже — из-за несоблюдения правил индивидуальной гигиены.
Очень редко они формируются в области ладонной поверхности кистей рук и подошвенной поверхности стоп. На этих участках их формирование связано, преимущественно, с травматическими повреждениями кожи.
Эпидермальные кисты могут быть множественными, особенно если они локализуются на голове, и единичными — как правило, на остальных участках тела. Особенность множественных образований состоит в их небольшом размере, который незначительно увеличивается в течение длительного времени. В противоположность им, единичные элементы могут увеличиваться на протяжении длительного времени, достигая при этом весьма значительных размеров.
При раздражении внешними факторами (трение одеждой, механическое давление) возможно развитие асептического воспалительного процесса, сопровождающегося болезненностью, покраснением кожи в этой области, увеличением размеров опухолевидного образования за счет отека. Как правило, такой неинфекционный воспалительный процесс проходит самостоятельно, однако непосредственно образование после этого обычно увеличивается в размерах, становится более плотным за счет утолщения капсулы и уплотнения окружающей соединительной ткани.
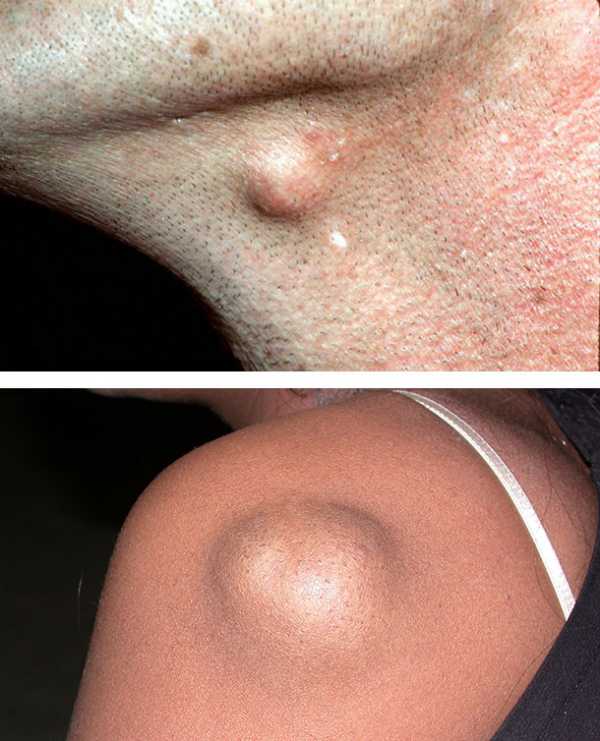
Одиночные образования
В некоторых случаях киста способна вскрываться самостоятельно с выделением творожистой желтовато-белой массы в результате накопления секрета и разрыва капсулы и тонкого слоя кожи над ней. Такой процесс разрешается самостоятельно без осложнений, если отсутствует присоединение бактериальной инфекции.
Разрыв капсулы не наружу, а в направлении дермы и подкожной клетчатки вызывает болезненность и увеличение образования в размерах, а при присоединении инфекционных возбудителей (стафилококков, стрептококков) — к формированию абсцесса или флегмоны. Образование, локализованное в мошоночной области, иногда может обызвестляться.
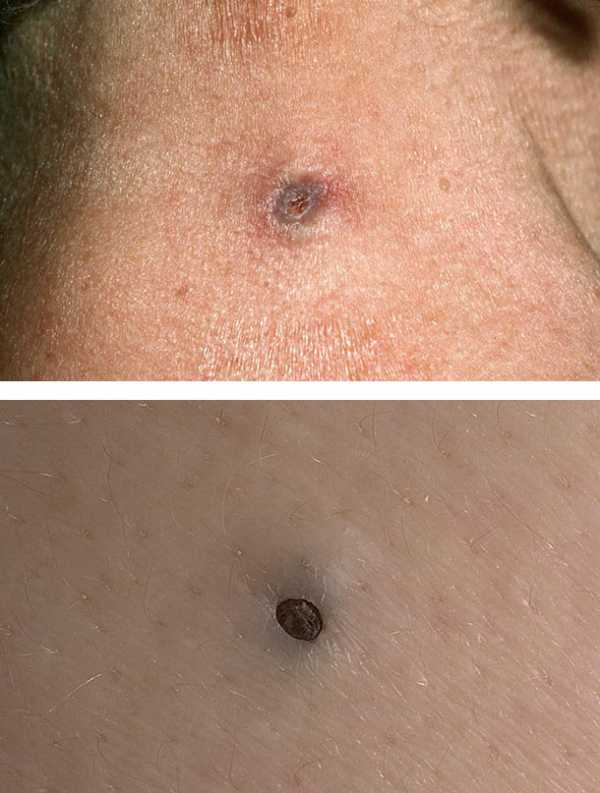
Можно видеть закупоренное выводное
отверстие расширенного протока сальной железы, расположенное в центре
Лечение эпидермальной кисты
Самоизлечение от этого образования невозможно. Механическое выдавливание его, подобно угревым элементам, или частичное его удаление без удаления капсулы заканчивается рецидивом, поскольку удаляется, в основном, только творожистое содержимое образования, а иногда и часть капсулы. Оставшиеся клетки продолжают продуцировать секрет и заполнять им имеющуюся полость.
Для того чтобы предотвратить развитие рецидива кистозного образования, его необходимо удалить хирургическим путем вместе с капсулой, и сделать это желательно еще на стадии небольших размеров и при отсутствии воспалительного процесса.
При развитии негнойного воспалительного процесса тактика лечения на первом этапе заключается в ликвидации воспаления путем проведении консервативной противовоспалительной терапии, а на следующем этапе (после купирования воспаления) — в хирургическом удалении кисты. При развитии же гнойного воспаления в виде абсцесса или флегмоны производится широкое вскрытие гнойного образования с дренированием его полости не только в целях местного лечения, но и предотвращения развития септического состояния. Удаление эпидермальной кисты на таком фоне не производится, поскольку это может привести только к распространению инфекции в организме и развитию сепсиса. Удаление ее возможно только после полного купирования гнойного воспаления.
Хирургическое удаление проводится под местной анестезией и может быть осуществлено:
- традиционным оперативным хирургическим методом;
- с использованием лазера;
- радиоволновым методом — обычно применяется при небольших размерах эпидермальной кисты и наличии соответствующего оборудования.
Оперативный метод может быть проведен различными способами. Первый из них состоит в рассечении кожи над кистой. Затем «тупым» способом (зажимом, плотным марлевым тампоном) окружающие ткани осторожно, чтобы не повредить капсулу, отслаиваются от последней. Капсула легко извлекается из раны вместе с содержимым, после чего накладываются швы.
Если киста больших размеров или ее капсула случайно повреждается во время кожного разреза или отслойки, то производится удаление содержимого путем выдавливания его на марлевую салфетку или извлечением его специальным инструментом, после чего капсула, удерживаемая зажимами, свободно извлекается (вытягивается) с их помощью или предварительно отслаивается «тупо» от окружающих тканей и затем извлекается.
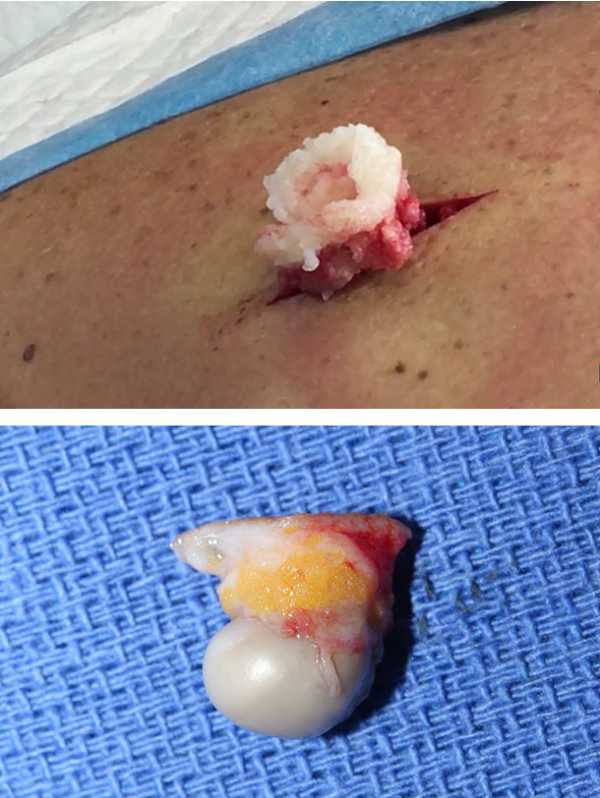
1. Содержимое дермальной кисты
2. Удаленная капсула
Лазерное удаление осуществляется посредством методик:
- фотокоагуляции. Эта методика используется при диаметре образования, не превышающего 5 мм. Оно удаляется вместе с капсулой без дальнейшего наложения швов. Благодаря небольшому размеру заживление происходит под корочкой, которая впоследствии отпадает. В результате — рубец отсутствует или он, практически, незаметен.
- иссечения с капсулой — осуществляется при размерах образования от 0,5 до 2 см. Методика идентична оперативной. Различие состоит в отделении от окружающих тканей не хирургическим инструментарием, а лазерным лучом, что уменьшает кровоточивость и способствует более быстрому заживлению.
- методика вапоризации капсулы — проводится при диаметре кисты более 2 см. Этот способ также имеет сходство с хирургической оперативной методикой, при которой вскрывается капсула и удаляется содержимое, а затем — оболочка. Отличие состоит только в вапоризации оболочки лазерным лучом.
Прямые медицинские показания для удаления эпидермальной кисты — это только желание пациента, связанное с косметическим недостатком, или периодически возникающий острый воспалительный процесс.
bellaestetica.ru
МКБ-10 код L72.0 | Эпидермальная киста
ICD-10
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
ATC
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
DDD
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
icdcode.info
| Жалобы и анамнез у пациентов с дермоидными кистами | ||||
| Жалобы: | Наличие образования | Киста или свищ, как правило типичной локализации, в области шеи, дна полости рта, подчелюстной, периорбитальной, околоушной, височной области, области носа и его крыльев. | ||
| На деформацию лица | Выраженность деформации зависит от времени прошедшего с момента обнаружения начальных признаков деформации до момента обращения. | |||
| Функциональные нарушения | Нарушение подвижности языка, глотания, речи, при достижении кистой больших размеров, локализующейся на дне полости рта. | |||
| На боль | При нагноении кисты появляется боль, повышение температуры тела | |||
| Анамнез заболевания: | Растут кисты медленно, бессимптомно | Патология врожденная | ||
| Длительность заболевания | От нескольких месяцев до нескольких лет | |||
| Гнойно-воспалительные осложнения | Могут встречаться вследствие инфицирования. | |||
| Анамнез жизни: | Перенесенные и сопутствующие заболевания | Необходимо обратить внимание на сочетание новообразования с пороками развития | ||
| Физикальное обследование | ||||
| Внешний осмотр, пальпация, осмотр полости рта | Киста прощупывается в виде опухолевидного образования округлой формы, располагающегося в толще мягких тканей. Консистенция образования упругоэластическая или тестоватая, поверхность гладкая, границы четкие. При расположении ближе к поверхности кожных покровов (при локализации в периорбитальной области и носа) дермоидные кисты редко достигают больших размеров, в отличие от дермоидных кист локализующихся в глубине мягких тканей, которые могут достигать больших размеров (5-6 см.). Дермоидные кисты дна полости рта располагаются между внутренней подбородочной остью (spina mentalis interna) и подъязычной костью, по средней линии над челюстно-подъязычной мышцей между подбродочно-язычными мышцами. Если киста прикрепляется к подъязычной кости, она проявляется в виде полушаровидного выпячивания в подподбородочной области. Киста, связанная с подподбородочной остью, растет в сторону подъязычной области, приподнимая кверху переднюю часть языка и слизистую оболочку переднего отдела подъязычной области. При достижении больших размеров киста просвечивается под слизистой оболочкой дна полости рта позади передних зубов. Кисты, связанные с подъязычной костью, смещаются вместе с ней при глотании. При расположении сбоку от средней линии, дермоидная киста может распространиться в передний отдел подчелюстного треугольника. На шее дермоидные кисты локализуются между передним краем грудинно-ключично-сосцевидной мышцы и задним брюшком двубрюшной мышцы. Кисты околоушной области залегают глубоко, вызывая малозаметную снаружи деформацию мягких тканей. | |||
| Лабораторные исследования: | ||||
| ОАК | – лейкоцитоз, ускорение СОЭ; | |||
| Гистологическое исследование | При исследовании строения кист и их содержимого обнаруживаются производные эктодермы – волосы, сальные и потовые железы. Оболочка представляет собой плотную фиброзную соединительную ткань с выраженным сосочковым слоем, в котором имеются хорошо развитые сальные железы и волосяные луковицы. Внутренняя поверхность оболочки выстлана многослойным плоским эпителием. При исследовании кист дна полости рта сосочковый слой не всегда хорошо выражен, а дериваты кожи находятся в зародышевом состоянии. | |||
| Инструментальные исследования: | ||||
| УЗИ | эхонегативная структура с четкими контурами, хорошо визуализированной капсулой | |||
| КТ | округлое образование, плотность соответствует жировой ткани | |||
| МРТ | доброкачественное кистозное образование, округлой формы. Тонкая усиленная стенка. Высокая интенсивность сигнала на Т1-взвешенном изображении, высокая – на Т2-взвешенном изображении | |||
diseases.medelement.com
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол раствор для инфузии 0,5% — 100 мл | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза. Если операция длится более 3 часов повторно через 6 и 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах или перорально 50 мг | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет составляет 0.1 — 0.5 мг/кг массы тела, при необходимости возможно повторное введение препарата. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл 150мг пролонгированный перорально или 100мг . | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные 150мг 1 раза в день или 100 мг 2 раза в день. | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл; перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия — разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 8 | Парацетамол 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл; или ректально 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза — 500 мг – 1,0 г, по 500 мг – 1,0 г до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза — 4,0 г. Детям от 6 до 12 лет: разовая доза – 250 мг – 500 мг по 250 мг – 500 мг до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза — 1,5 г — 2,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% — 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг). | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P.aeruginosa) или | Внутривенно и внутримышечно Взрослые: 3,0 — 6,0 г/сут в 2-3 введения (при синегнойной инфекции — 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
diseases.medelement.com
Эпидермоидная киста код по мкб 10
Милиум — миниатюрная эпидермальная киста, развивающаяся из клеток эпидермиса или придатков кожи, содержащая кератин. В отличие от эпидермальной кисты и кисты сальной железы является не опухолью, а ретенционной кистой, образовавшейся в результате закупорки сально-волосяного фолликула. Не является пустулой, но рассматривается в этом разделе из-за своего клинического сходства с этим морфологическим элементом.
Для эпидермальных кист и белых угрей характерно наличие стенки, состоящей из истинного эпидермиса, т.е. из шиповатых, зернистых и роговых клеток. На периферии стенки могут встречаться эпидермальные мостики. Киста заполнена кератином, который часто расположен пластинчатыми слоями.
Множественные беловатые шарообразные полостные элементы диаметром 1-2 мм, локализующиеся преимущественно на веках, лбу, щеках. Встречаются в любом возрасте, в том числе у грудных детей. Поражают как интактную, так и поврежденную кожу (ссадины, дермабразия, ожоги, лучевая терапия), осложняют течение различных пузырных дерматозов (поздняя кожная порфирия, буллезный пемфигоид, буллезный эпидермолиз).
При сирингоме мелкие узелки на веках или лице полупрозрачные, а не беловато-желтые. При трихоэпителиоме элементы более крупные, непрозрачные, цвета нормальной кожи или слегка розоватые.
Выдавливание содержимого кист после их вскрытия.
Синонимы: эпидермоидная киста
Определение и общие сведения
Эпидермоидная (эпидермальная) киста — киста кожи, внутренняя поверхность которой выстлана многослойным плоским эпителием, а содержимое представлено роговыми чешуйками.
Эпидермальные кисты рассматривают как порок развития, возникающий вследствие отшнуровки эпидермиса в эмбриогенезе. Это подтверждается тем, что эпидермоидные кисты нередко обнаруживают в зоне эмбриональных линий смыкания, и они сочетаются с другими пороками развития.
Эпидермальные кисты встречаются в любом возрасте одинаково часто у мужчин и женщин, локализуются преимущественно на голове, туловище и верхних конечностях. Макроскопически эпидермальная киста — опухолевидное образование округлой формы, мягкой консистенции размером от 5 до 40 мм и более. Кожа над ней обычно не изменена, однако в случае присоединения вторичной инфекции может иметь красноватый оттенок. Эпидермальная киста подвижна вместе с окружающими тканями, безболезненна и растёт сравнительно быстро.
При микроскопическом исследовании на внутренней поверхности эпидермоидной кисты выявляют истонченный эпидермис без придатков кожи, представленный всеми слоями нормального эпидермиса, полость кисты заполнена роговыми чешуйками. Эпителий, выстилающий её, в редких случаях пролиферирует, образуя выросты в полость кисты в виде сосочков. Содержимое может подвергаться обызвествлению. При разрушении стенок кисты её содержимое может проникнуть в дерму, что приводит к развитию хронического неспецифического воспаления с наличием в грануляционной ткани гигантских клеток инородного тела.
В связи с проникновением патогенной микрофлоры в полость эпидермоидной кисты (чаще вследствие микротравмы или гематогенным путем) в ней нередко развивается воспалительный процесс вплоть до абсцедирования.
Диагноз устанавливают на основании клинической картины и данных гистологического исследования.
Дифференциальную диагностику проводят с кистозной формой базальноклеточного рака кожи и атеромой (кистой сальной железы, которая развивается вследствие закупорки наружного отверстия её выводного протока). Эпидермоидные кисты следует также отличать от дермоидных кист, которые имеют плотную консистенцию и шаровидную форму, а при гистологическом исследовании в них обнаруживают выстилку из многослойного плоского эпителия с придатками кожи.
С косметической целью и при гнойном расплавлении эпидермоидной кисты показано её удаление оперативным путем. Под местной анестезией кисту иссекают вместе со стенками. В случаях абсцедирования эпидермоидной кисты её вскрывают, эвакуируют содержимое и дренируют полость. Иссечение стенок кисты выполняют после стихания воспалительных явлений. Эмпирическая антибиотикотерапия не показана.
Малигнизация эпидермоидной кисты наблюдается крайне редко. Прогноз, как правило, благоприятный.
Дифференциальная диагностика и лечение кожных болезней [Электронный ресурс] / Н. Н. Потекаев, В. Г. Акимов. — М. : ГЭОТАР-Медиа, 2016. — http://www.rosmedlib.ru/book/ISBN9785970435557.html
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).»
источник
Эпидермальная киста (код по мкб 10 L72.0) является подкожным или внутрикожным доброкачественным опухолевидным образованием, наполненным массами рогового эпителия и секрета сальной железы и формирующейся из эпидермиса, чаще всего — эпидермиса волосяного фолликула.
Причины возникновения эпидермальной кисты — нарушение оттока секрета сальной железы или/и избыточная его продукция. В свою очередь, в зависимости от причин такого нарушения, их условно различают как:
p, blockquote 4,0,0,0,0 —>
- Первичные, или истинные, которые представляют собой порок развития. Они развиваются из эпидермиса, как правило, волосяных фолликулов в результате его «отшнуровки» в процессе эмбрионального развития. Наиболее часто они встречаются у детей любого возраста с одинаковой частотой у мальчиков и девочек.
- Вторичные, или ложные, для которых свойственно быстрое развитие. Основной причиной их формирования являются травматические повреждения волосяного фолликула или дерматологические заболевания (себорея, угревые высыпания), реже — обменные нарушения, гормональный дисбаланс, неблагоприятное влияние окружающей среды, нанесение на кожу значительного количества косметических средств, особенно, с низким качеством, а также нарушение элементарных гигиенических правил.
Клинически эпидермальные кисты являются подвижными (поддаются смещению в стороны), безболезненными гладкими уплотнениями овальной или округлой формы диаметром от 3-5 мм до 1 см, реже — до нескольких сантиметров, выступающими над поверхностью кожи, которая над ними не изменена. Их контуры — ровные и четкие, консистенция — плотноэластическая, в центре нередко можно обнаружить черную точку, представляющую собой представляющую собой закупоренное выводное
отверстие расширенного протока сальной железы.
Морфологически они расположены в дерме или подкожной клетчатке, хорошо отграничены многослойным плоским эпителием с четко сформировавшимся слоем зернистых клеток. Их содержимое представлено творожистой массой густой консистенции с неприятным запахом прогорклого сыра (пластинчатый роговой детрит), включающей большое количество кератина и производных липидов, и имеющей серовато-белую или желтовато-белую окраску.
Наиболее часто эти элементы локализуются в области волосистой части головы, на лице (в надбровной, скуловой и височной зонах, на веках), в околоушной области, по задней или передней поверхности мочки уха. В этой области они часто достигают больших размеров (до 2-5 см), склонны как к асептическому, так и гнойному воспалительному процессу.
На теле эпидермальные кисты, как правило, встречаются в подмышечной области, на спине (между лопаток), достигая иногда 10 см, на передней поверхности верхних отделов грудной клетки, несколько реже — в паху (у мужчин в 2 раза чаще, по сравнению с женщинами) и в области промежности, на мошонке у мужчин и больших половых губах у женщин.
Очень много сальных желез находится на молочной железе, однако эпидермальные образования в этой области развиваются достаточно редко, особенно в области ареолы соска. В этой зоне у женщин и мужчин они формируются, в основном, в случае наличия нарушений гормонального или метаболического характера, а также у женщин в период грудного кормления, гораздо реже — из-за несоблюдения правил индивидуальной гигиены.
Очень редко они формируются в области ладонной поверхности кистей рук и подошвенной поверхности стоп. На этих участках их формирование связано, преимущественно, с травматическими повреждениями кожи.
Эпидермальные кисты могут быть множественными, особенно если они локализуются на голове, и единичными — как правило, на остальных участках тела. Особенность множественных образований состоит в их небольшом размере, который незначительно увеличивается в течение длительного времени. В противоположность им, единичные элементы могут увеличиваться на протяжении длительного времени, достигая при этом весьма значительных размеров.
При раздражении внешними факторами (трение одеждой, механическое давление) возможно развитие асептического воспалительного процесса, сопровождающегося болезненностью, покраснением кожи в этой области, увеличением размеров опухолевидного образования за счет отека. Как правило, такой неинфекционный воспалительный процесс проходит самостоятельно, однако непосредственно образование после этого обычно увеличивается в размерах, становится более плотным за счет утолщения капсулы и уплотнения окружающей соединительной ткани.
В некоторых случаях киста способна вскрываться самостоятельно с выделением творожистой желтовато-белой массы в результате накопления секрета и разрыва капсулы и тонкого слоя кожи над ней. Такой процесс разрешается самостоятельно без осложнений, если отсутствует присоединение бактериальной инфекции.
Разрыв капсулы не наружу, а в направлении дермы и подкожной клетчатки вызывает болезненность и увеличение образования в размерах, а при присоединении инфекционных возбудителей (стафилококков, стрептококков) — к формированию абсцесса или флегмоны. Образование, локализованное в мошоночной области, иногда может обызвестляться.
Самоизлечение от этого образования невозможно. Механическое выдавливание его, подобно угревым элементам, или частичное его удаление без удаления капсулы заканчивается рецидивом, поскольку удаляется, в основном, только творожистое содержимое образования, а иногда и часть капсулы. Оставшиеся клетки продолжают продуцировать секрет и заполнять им имеющуюся полость.
Для того чтобы предотвратить развитие рецидива кистозного образования, его необходимо удалить хирургическим путем вместе с капсулой, и сделать это желательно еще на стадии небольших размеров и при отсутствии воспалительного процесса.
При развитии негнойного воспалительного процесса тактика лечения на первом этапе заключается в ликвидации воспаления путем проведении консервативной противовоспалительной терапии, а на следующем этапе (после купирования воспаления) — в хирургическом удалении кисты. При развитии же гнойного воспаления в виде абсцесса или флегмоны производится широкое вскрытие гнойного образования с дренированием его полости не только в целях местного лечения, но и предотвращения развития септического состояния. Удаление эпидермальной кисты на таком фоне не производится, поскольку это может привести только к распространению инфекции в организме и развитию сепсиса. Удаление ее возможно только после полного купирования гнойного воспаления.
Хирургическое удаление проводится под местной анестезией и может быть осуществлено:
p, blockquote 20,0,0,0,0 —>
- традиционным оперативным хирургическим методом;
- с использованием лазера;
- радиоволновым методом — обычно применяется при небольших размерах эпидермальной кисты и наличии соответствующего оборудования.
Оперативный метод может быть проведен различными способами. Первый из них состоит в рассечении кожи над кистой. Затем «тупым» способом (зажимом, плотным марлевым тампоном) окружающие ткани осторожно, чтобы не повредить капсулу, отслаиваются от последней. Капсула легко извлекается из раны вместе с содержимым, после чего накладываются швы.
Если киста больших размеров или ее капсула случайно повреждается во время кожного разреза или отслойки, то производится удаление содержимого путем выдавливания его на марлевую салфетку или извлечением его специальным инструментом, после чего капсула, удерживаемая зажимами, свободно извлекается (вытягивается) с их помощью или предварительно отслаивается «тупо» от окружающих тканей и затем извлекается.
1. Содержимое дермальной кисты
2. Удаленная капсула
Лазерное удаление осуществляется посредством методик:
p, blockquote 23,0,0,0,0 —>
- фотокоагуляции. Эта методика используется при диаметре образования, не превышающего 5 мм. Оно удаляется вместе с капсулой без дальнейшего наложения швов. Благодаря небольшому размеру заживление происходит под корочкой, которая впоследствии отпадает. В результате — рубец отсутствует или он, практически, незаметен.
- иссечения с капсулой — осуществляется при размерах образования от 0,5 до 2 см. Методика идентична оперативной. Различие состоит в отделении от окружающих тканей не хирургическим инструментарием, а лазерным лучом, что уменьшает кровоточивость и способствует более быстрому заживлению.
- методика вапоризации капсулы — проводится при диаметре кисты более 2 см. Этот способ также имеет сходство с хирургической оперативной методикой, при которой вскрывается капсула и удаляется содержимое, а затем — оболочка. Отличие состоит только в вапоризации оболочки лазерным лучом.
p, blockquote 24,0,0,0,1 —>
Прямые медицинские показания для удаления эпидермальной кисты — это только желание пациента, связанное с косметическим недостатком, или периодически возникающий острый воспалительный процесс.
источник
Кожные папилломы — см. Бородавки, Инфекция папилломавирусная.
Трихоэпителиома множественная семейная (*601606, 16q12–q1
03-med.info
