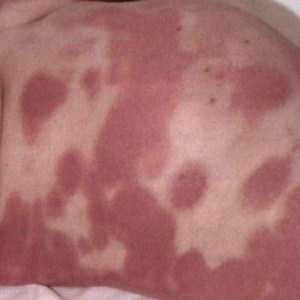
Токсидермия: причины, симптомы, диагностика, лечение
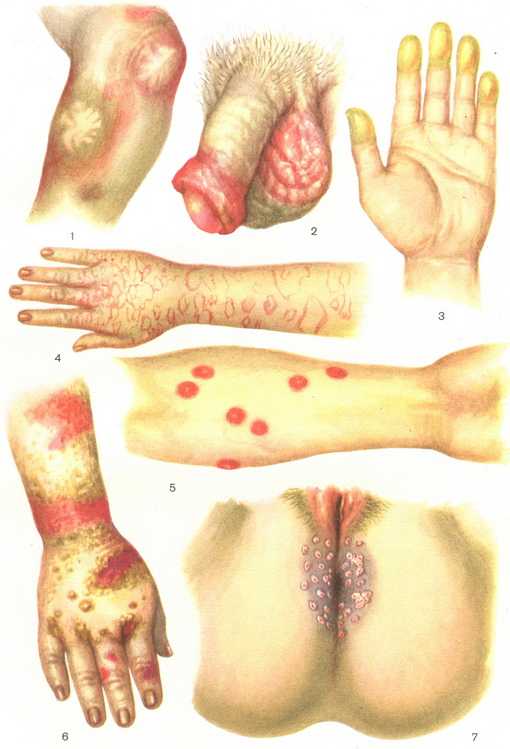
Симптомы токсидермий характеризуются чаще полиморфными, реже — мономорфными высыпаниями воспалительного характера, проявляющимися на фоне нарушения общего состояния.
Пятнисто-папулезные высыпания отмечаются чаще при введении антибиотиков (пенициллин, стрептомицин, олеегетрин, гризеофульвин, ламидил) анальгетиков, витаминов группы В, новокаина, риванола, фурацилина. Пятна воспалительного характера, чаще гиперемические, размером от точечных до сливной эритемы располагаются обычно по всему кожному покрову, нередко распространяясь сверху вниз или поражая преимущественно кожу складок или участков, испытывающих дополнительную физическую нагрузку.
Сочетающаяся с пятнами узелковая сыпь носит, как правило, диссеминированный характер, иногда имеет тенденцию к фокусированию н слиянию и представлена обычно лимфоидными папулами округлой формы, ярко розового цвета. По мере развития заболевания, обычно на 4-5-й день, на поверхности пятен и папул возникает шелушение, чаще всего в виде нежных полупрозрачных чешуек, покрывая всю поверхность высыпных элементов.
Под влиянием эффективной терапии происходит разрешение высыпаний, оставляющих в редких случаях нестойкую гемосидериновую пигментацию.
Высыпания на коже нередко сопровождаются зудом, повышением температуры тела до 38 °С, общим недомоганием, ознобом, головной болью. В крови отмечаются умеренный лейкоцитоз, эозинофилия.
Фиксированная (сульфаниламидная) эритема
В 1894 г. французский дерматолог L. Brocq впервые предложил термин «фиксированные высыпания». В настоящее время синоним «фиксированная эритема» используется для обозначения медикаментозных пятнисто-бляшечных, пятнисто-уртикарных или пузырных высыпании, рецидивирующих на одних и тех же участках и оставляющих после себя стойкую пигментацию.
У подавляющего большинства больных причиной данной разновидности токсидермий является прием сульфаниламидов, реже других лекарственных препаратов (барбитураты, анальгетики, антипиретики).
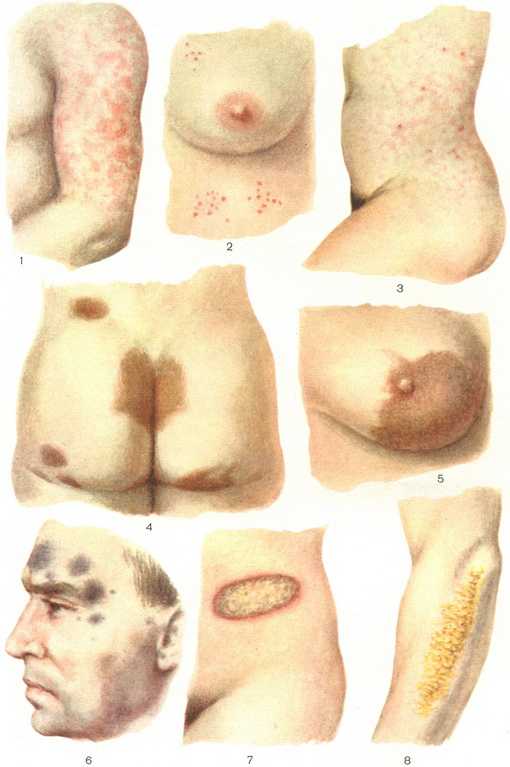
Поражение кожи при фиксированной эритеме характеризуйся возникновением вначале единичных, а затем — множественных очагов. Первичный очаг локализуется чаще на слизистой оболочке рта, туловище, в складках, на тыльной поверхности кистей, на стопах, на половых органах.
Сначала возникает одно или несколько пятен размером 2-5 см буровато-синюшною цвета или с сиреневым оттенком, причем периферическая зона ярче центральной. Пятно округлой формы, резко отграниченное от здоровой кожи. В дальнейшем центр пятна слегка западает, приобретая сероватый оттенок или от центра к периферии начинается регресс высыпаний и их окраска становится коричневой, элементы приобретают форму полуколец, колей и гирлянд. Иногда в центре пятнистых элементов может формироваться пузырь.
Высыпания сопровождаются ощущением зуда и жжения. Элементы на коже существуют до 3 нед. При распространенной форме фиксированной эритемы отмечаются повышение температуры тела, мышечные и суставные боли. В остром периоде заболевания в крови наблюдаются лейкоцитоз, эозинофилия и повышенная СОЭ.
[29], [30], [31], [32], [33], [34], [35]
Токсидермия по типу крапивницы
Крапивница является частой реакцией на различные лекарственные препараты: пеницилллин, тетрациклин, эритромицин, анальгетики, трихопол, новокаин, лидаза и др. Высыпания возникают в первые дни приема препарата и характеризуются возникновением на коже волдырей и сильным зудом. Размер уртикарных высыпаний варьирует от чечевицы до ладони, границы элементов четкие, консистенция плотно-эластическая (тестоватая), форма округлая или причудливых очертаний. Нередко отмечается уртикарный дермографизм. Цвет элементов от ярко-красного до перламутрово-белого.
Как правило уртикарная сыпь носит обильный характер, покрывая всю кожу лица, туловища и конечностей. В тяжелых случаях процесс сопровождается отеком слизистых оболочек рта и гортани, переходя в Oтек Квинке.
При генерализации кожного процесса возможны общая слабость, недомогание, головная боль, подъем температуры тела до 38-38,5 °С, артралгии и миалгии. В крови наблюдается стойкое увеличение количества эозинофилов.
Бромодерма и йододерма
Относительно редкими и трудными для диагностики являются токсидермии, возникающие вследствие приема бромистых и йодистых препаратов, — бромодерма и йододерма.
Для бромодермы характерны высыпания разнообразного типа: эритематозные, уртикарные, папуло-пустулезные, везикулезные, буллезные, бородавчатые и угреподобные.
Бромистые угри, являющиеся наиболее частой и типичной формой бромодермы, проявляются в виде фолликулярных пустул размером от булавочной головки до чечевицы и обильных розовато-фиолетовых узелковых элементов, возникающих на коже лица, спины и конечностей. После заживления могут остаться мелкие поверхностные рубцы буро-фиолетового цвета
Бромодерма туберозная (вегетирующая) возникает чаще у женщин молодого возраста. Высыпания имеют вид немногочисленных ограниченных узловатых и опухолевидных бляшек фиолетово-красного цвета, возвышающихся над кожей на 0,5 1.5 см. Размер узлов — от горошины до голубиного яйца, они покрыты кровянисто-гнойными, достаточно плотными корками. После снятия корок обнажается язвенная бугристая поверхность, на которой могут развиваться бородавчато-сосочковые разрастания. При сдавлении очага поражения на вегетирующей поверхности выделяется обильный гной. Вся «опухоль» напоминает мягкую губку, пропитанную гноем. Видимые слизистые оболочки поражаются редко. Болезнь протекает благоприятно оставляя после себя атрофические рубцы и пигментацию.
Йододерма наиболее часто проявляется в буллезной и тубеpoзной форме. Туберозная форма может осложняться вегетациями. При буллезной йододерме высыпания обычно начинаются с напряженных пузырей размером от 1 до 5 см в диаметре, заполненных геморрагическим содержимым. После вскрытия пузырей обнажается дно, покрытое значительными вегетациями.
Тубероэная йододерма начинается с узелка, который затем превращается в пустулу и опухолевидное образование pазмером до 5 см. Периферический край очага слегка возвышен и состоит из мелких пузырьков с жидким серозно-гнойным содержимым. Консистенция очага пастозная, при надавливании на поверхность легко выделяется гной с примесью крови. Чаще всего йододерма локализуется на лице, реже — на туловище и конечностях.
Клинически наблюдается большое сходство туберозной йододермы с бромодермой, связанное с одинаковым механизмом возникновения в результате приема препаратов, относящихся к одной химической группе.
[36], [37], [38], [39], [40], [41], [42], [43]
Синдром Лайелла
Первое описание токсического эпидермального некролиза было сделано английским врачом A. Lyell в 1956 г на основании клинического наблюдения 4 пациентов. В 1967 г. он опубликовал свои наблюдения уже 128 случаев этого заболевания, проанализировав собственные результаты и данные других английских врачей. До настоящего времени в литературе этот синдром называется по-разному: эпидермолиз некротический полиморфный: синдром «обваренной кожи»; ожогоподобный некротический эпидермолиз; токсико-аллергический эпидермальный некролиз
A. Lyell характеризуем синдром как полиэтиологическое заболевание, в развитии которого, в зависимости от ведущей причины, можно выделить 4 этиологические группы:
- 1-я группа- аллергическая реакция на инфекционный, преимущественно стафилококковый, процесс, чаще отмечающаяся в детском возрасте;
- 2-я группа — наиболее часто встречающаяся аллергическая реакция при медикаментозном лечении;
- 3-я группа — идиопатическая с невыясненной причиной развития;
- 4-я группа — развивается чаще всего в результате комбинации инфекционного процесса с медикаментозной терапией на фоне измененной иммунологической реактивности, при непосредственном участии аллергических механизмов.
По мнению большинства авторов, синдром Лайелла развивается как неспецифическая реакция на воздействие лекарственных препаратов, принимаемых при различных заболеваниях Наиболее части провоцируют это заболевание прием больными сульфаниламидов, антибиотиков и антипиретиков, производных барбитуровой кислоты.
Следует отметить большую частоту возникновения синдрома Лайелла от одновременного приема сульфаниламидных препаратов пролонгированного действия, антибиотиков и жаропонижающих средств, среди которых особенно часто применяются такие, как аспирин, анальгин, амидопирин.
Лекарственные препараты, принимаемые при различных заболеваниях (ОРИ, пневмония, обострение хронического тонзиллита, заболевания сердечно-сисудистой системы, почек и др.) могут оказывать аллергическое действие.
Исследуя патогенез синдрома Лайелла, ряд авторов отдают предпочтения аллергической теории. Доказательством такого предположения служит наличие в анамнезе у подавляющего большинства обследованных ими больных различных аллергических заболеваний (аллергические дерматиты, полинозы, сенная лихорадка бронхиальная астма, крапивница и др.). У больных выявлены повышение фибринолитической активности и увеличение времени свертываемости крови, что подтверждает ведущую роль сосудистых поражений в развитии синдрома Лайелла. При иммунофлюоресценции у них не было обнаружено антиядерных и антимитохондриальных антител в эпидермисе, не установлено изменений содержания иммуноглобулинов в крови. Эти данные позволили подтвердить, что синдром Лайелла нельзя интерпретировать как иммунодефицитный феномен — в его основе лежит острое повреждение клеток, вызванное освобождением лизосомальных структур.
Развитие синдрома Лайелла вне зависимости от причин, вызвавших это заболевание, начинается внезапно, сопровождаясь подъемом температуры тела 38-40 °С, резким ухудшением самочувствия, слабостью, нередко головной болью и артралгией. Кожные проявления возникают на 2-3-й день, чаще всего в виде эритематозных пятен с выраженным отеком, напоминают высыпания при полиморфной эритеме. Затем быстро, в течение суток присоединяется геморрагический компонент, возникающий, как правило, в центральной части элемента, придавая эритеме вместе с разрастающейся периферией контурность типа «ирис». Постепенно центральная зона элементов приобретает серовато-пепельную окраску — происходит отслоение эпидермиса.
По мнению некоторых авторов, единственным достоверным объективным критерием постановки диагноза синдрома Лайелла служит эпидермальный некролиз. Подтверждением последнего является типичная симптоматика: на очагах поражения и вне их, на участках «здоровой» кожи эпидермис отслаивается самопроизвольно и при малейшем прикосновении (симптом «смоченного белья») отторгается с образованием обширных крайне болезненных эрозивных поверхностей, выделяющих обильный серозный или серозно-геморрагический эксудат.
По мере прогрессирования процесса продолжают появляться пузыри, заполненные серозным содержимым, быстро увеличивающиеся в объеме и размерах при малейшем надавливании на их поверхность и даже при перемене больным позы Симптом Никольского резко положительный (краевой и на внешне не измененных участках). Отмечается болезненность всего кожного покрова при прикосновении. Одновременно с кожными проявлениями в процесс мoгут вовлекаться красная кайма губ слизистые оболочки полостей рта и носа, половых органов. Нередко поражаются слизистые оболочки глаз, что может привести к помутнению роговицы и снижению остроты зрения, атонии слезных канальцев и гиперсекреции слезных желез.
Из придатков кожи особенно часто поражаются ногти, реже — волосы. При тяжелом течении синдрома Лайелла может наблюдаться отторжение ногтевых пластинок.
Обширные эрозивные поверхности на коже и слизистых оболочках отделяют обильный серозный или серозно-геморрагический эксудат, подсыхающий на отдельных участках с образованием корок. В случае присоединения вторичной инфекции характер отделяемого становится гнойным, возникает специфический запах «гниющего белка». Вынужденное положение больною из-зa резкой болезненности кожи и эрозивных поверхностей приводит нередко к возникновению язв преимущественно в местах давления — в области лопаток, локтевых суставов, крестца и пяток. Особенностью этих язв является вялое заживление.
Поражение слизистой оболочки полости рта сопровождаемся саливацией, из-за резкой болезненности затруднены глотание и прием пиши. Эрозирование слизистой оболочки уретры приводит к нарушению мочеиспускания.
У больных с синдромом Лайелла возможно поражение внутренних органов (гипостатическая пневмония, токсико-аллергический миокардит, обезвоживание, геморрагический гломерулонсфрит, анурия. активация очагов фокальной инфекции) на фоне резкого снижения защитных сил организма.
ilive.com.ua
симптомы и лечение, основные признаки, применяемые препараты
Токсидермия — аллергическая реакция организма на вещество, которое вызывает дерматит на коже, не соприкасаясь с ней. Аллерген, проникая в организм, продвигается по кровеносным сосудам и поражает эпидермис и слизистые оболочки изнутри. Лечить токсидермию нужно незамедлительно, поскольку осложнением болезни может быть даже летальный исход. Что такое токсидермия, лечение, причины и симптомы заболевания рассмотрим в статье.
Причины
Токсико-аллергический дерматит развивается вследствие повышенной чувствительности человека к некоторым веществам, попадающим в организм через пищеварительный тракт, кровеносные сосуды, мышцы. Токсикодермия может быть результатом врожденной или приобретенной непереносимости.
Веществами-аллергенами выступают:
- Лекарства (антибиотики, витамины группы В, барбитураты, прививочные вакцины, карбамазепин).
- Продукты питания (например, при лактазной, сахаразной недостаточности) или компоненты, входящие в их состав (красители, консерванты).
- Химические вещества (в том числе те, что попадают в организм через дыхательные пути) — хлор, аммиак.
- Токсины и аллергены, возникающие вследствие хронических болезней ЖКТ, почек, щитовидной железы, рака.
Симптомы
Симптомы дерматита напрямую зависят от степени восприимчивости к аллергену и индивидуальных особенностей организма.
К общим признакам токсидермии относятся:
- стремительное развитие аллергической реакции;
- сыпь на коже, слизистых оболочках ротовой полости и гениталий;
- пузырьки или гнойнички на губах;
- ощущение стянутости пораженной поверхности;
- зуд и жжение на коже и слизистой;
- общая слабость, повышение температуры;
- нервозное состояние, вызванное раздражающими факторами;
- при поражении внутренних органов — сильный озноб, тошнота, рвота, диспепсия, кома.
Сыпь при токсидермии возникает в форме крапивницы, экзантемы, фиксированной эритемы. Поверхность пораженных участков может быть гладкой, шершавой или шелушащейся, изъязвленной. Чаще всего сыпь появляется в складках кожи, на локтях и коленях, нижней части спины, но может локализоваться и на других местах, занимая обширную площадь тела.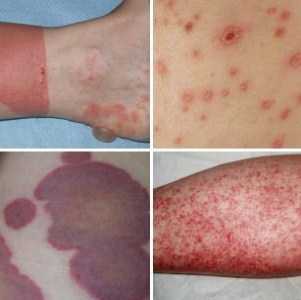
Внешний вид высыпания зависит от степени течения болезни:
- пятнистые и папулезные участки — при легкой степени;
- воспаленные везикулы и пузыри — при средней;
- некротические изменения тканей и поражение 90% кожи — при тяжелой.
Принципы терапии
Главным условием успешного лечения токсикодермии является устранение аллергена.
Если токсическое вещество пока не выявлено, пациент должен прекратить прием лекарственных средств, пищевых продуктов с высокой аллергенностью, химических веществ. Этого условия следует придерживаться до получения результатов анализов на аллергены.
При диагностике исключаются возможные инфекционные болезни, которые сопровождаются сыпью (корь, скарлатина, ветрянка, краснуха). Необходимо пройти обследование на наличие хронических заболеваний, способствующих возникновению проблем с кожей (рак, СПИД, сахарный диабет).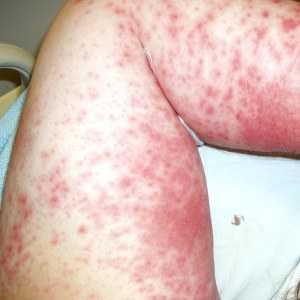
Затем можно приступать к основной терапии. Лечение токсического дерматита зависит от тяжести заболевания и заключается в устранении интоксикации и симптомов. Для этого применяются следующие методы:
- Выведение токсинов из организма.
- Прием антигистаминных лекарств.
- Облегчение зуда, восстановление кожных покровов средствами местного применения (мази, гели, кремы), включая народные способы.
- Снятие болевых ощущений обезболивающими, дезинфицирующими препаратами (при поражении слизистых или мокнущих высыпаниях).
- Соблюдение диеты.
- Проведение иммунотерапии.
- В тяжелых случаях назначаются антибиотики, глюкокортикостероиды.
Выведение токсинов
Удалению токсинов способствуют:
- энтеросорбенты (очищают кишечник от токсинов) — активированный уголь, Энтеросгель;
- мочегонные средства — Фуросемид, Диакарб;
- слабительные препараты — Сенаде, Регулакс, касторовое масло;
- очистительные клизмы;
- очищение крови и плазмы (связывают циркулирующие токсины и выводят их из организма) — Гемодез, Реополиглюкин.

Очищают кровь также путем гемосорбции, плазмофореза, фильтрации плазмы.
Высокой эффективностью в лечении легкой и средней тяжести токсидермии обладает способ выведения токсинов обильным питьем. Лучшим средством в этом случае будет минеральная вода, но не чаи, компоты, кисели.
Антигистаминные лекарства
Антигистаминные препараты принимают при дерматитах, сопровождающихся сильным зудом. Наибольшим эффектом обладают медикаменты первого поколения. Среди часто назначаемых:
- Супрастин;
- Тавегил;
- Кларитин;
- Цетиризин;
- Лоратадин;
- Клемастин.
В лечении токсидермии распространена практика применения 10% раствора глюконата кальция и тиосульфата натрия. Эти препараты оказывают десенсибилизирующее и противовоспалительное действие, а также выводят токсины. Назначают при отравлении мышьяком, тяжелыми металлами.
Препараты для наружного нанесения
Лекарства этой группы применяют местно, нанося их на очаги поражения. Рекомендованы кремы, мази, болтушки гели с противозудным действием:
- Бетаметазон;
- Флуметазон;
- Будезонид.
Мокнутие высыпаний — опасный процесс, который может привести к повторному инфицированию. Поэтому необходимо как можно быстрее купировать воспаления. Для этого назначаются антибактериальные примочки (Хлоргексидин биглюконат), противовоспалительные мази (Салициловая, Цинковая, Ихтиоловая). Хороший эффект оказывает их совместное применение.
Аэрозоли Оксикорт и Полькортолон устраняют мокнутие за 2—3 часа. При поражениях слизистой ротовой полости используют Метрогил, Камистад. При мокнущих высыпаниях перед противозудными средствами можно проводить обработку зеленкой. При обширных тяжелых поражениях кожи назначают гормональные препараты – Гидрокортизоновую, Преднизолоновую мазь.
Компрессы, которые можно приготовить в домашних условиях, должны быть на основе календулы, коры дуба, полевого хвоща. Они устраняют зуд и снимают покраснение, оказывают вяжущее действие. С этой же целью можно применять ванночки с ромашкой, душицей, крапивой. Для приготовления настоя две столовых ложки измельченного растительного сырья заливают кипятком (300—350 мл), держат 10—12 часов в термосе или теплом месте, используют после процеживания.
Диета
На время лечения врач составляет меню, исключающее аллергенные продукты:
- цитрусовые;
- яйца;
- шоколад;
- орехи;
- мед;
- некоторые виды рыбы;
- молоко;
- грибы;
- пряности.
Кроме этого, пища не должна содержать красителей, консервантов. Не рекомендуется жирная и жареная еда, крепкий чай, кофе.
Антибиотики и глюкокортикостероиды
В тяжелых случаях токсидермии, при сильной интоксикации организма назначаются глюкокортикостероидные препараты в инъекциях:
- Преднизолон;
- Дексаметозон;
- Дипроспан;
- Флостерон;
- Кеналог-40.
Их применение быстро купирует воспаление при остром течении болезни.
Обширные поверхности с ранами, язвами, открытыми очагами инфекции требуют включения в терапию антибиотиков группы цефалоспоринов.
Иммунотерапия
Иммунотерапия — современный популярный способ лечения и профилактики токсидермии. При ее проведении в организм вводится небольшое количество аллергена, что стимулирует иммунную систему, заставляя ее бороться. Таким образом человек постепенно становится менее восприимчив к раздражителю. Курс лечения помогает не перейти болезни в более тяжелую стадию. Аллергенспецифическая иммунотерапия включает введение вакцин с помощью таблеток, инъекций, капель в нос, ингаляторов.
Зная основные симптомы и принципы лечения токсидермии, можно обезопасить себя от осложнений заболевания. Ведь вовремя начатая терапия прогнозирует быстрое выздоровление и исчезновение симптомов.
kozhainfo.com
причины, симптомы, диагностика и лечение
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.
Токсикодермия
Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» — мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Дифференциальный диагноз токсикодермии проводят с сопровождающимися сыпью инфекционными заболеваниями (скарлатина, краснуха, корь), розовым лишаем Жибера, вторичным сифилисом, красным плоским лишаем, крапивницей, системной красной волчанкой, многоформной экссудативной эритемой, аллергическим васкулитом.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
www.krasotaimedicina.ru
Токсидермия (фиксированная эритема) — причины, симптомы, виды заболевания, лечение и фото
Медицинские препараты
Доктора с целью снижения влияния аллергических агентов на организм прописывают пациенту мочегонные и слабительные лекарства. Проводится токсидермия лечение внутривенным введением инфузионных растворов. Среди них применяют реополиглюкин и тиосульфат натрия. Специалисты назначают антигистаминные препараты, чтобы избавить пациентов от аллергических проявлений. В этой линейке эффективными признаны тавегил, пипольфен и супрастин.
Для устранения аллергена прописываются энтеросорбенты. К ним относят смекту, сорбекс. Пробиотики и ферменты нормализуют пищеварение.
Средства народной медицины
Не тяжелые формы токсидермии можно лечить в домашних условиях, используя лекарственные растения. Для теплых ванночек хороший эффект дает дубовая кора и ромашка. Делать компрессы и аппликации рекомендовано с использованием зверобоя и череды, сок которой можно втирать в пораженные участки.
Лучший эффект достигается, если ванночки делать накануне сна. После процедуры кожу увлажняют кремом, лосьоном. Постель рекомендовано присыпать тальком.
Диета
Лечение будет успешным, если придерживаться диеты в соответствии с гипоаллергенными принципами. Необходимо пересмотреть рацион питания, чтобы знать аллерген диет, тем самым снизив аллергическую напряженность. Прежде всего, рекомендуется на протяжении первой недели употреблять молочные и растительные продукты. Следует отказаться от продуктов, которые могут вызывать раздражение слизистой ЖКТ. Ограничить употребление поваренной соли.
В течение месяца из рациона исключается алкоголь, мед, яйца. Стоит употреблять побольше зелени (крапива, зеленый салат, лук). Это способствует положительному воздействию на питание кожи. Постепенно вводится нежирное мясо (кролик, курица) и рыба. Порции должны быть минимальными. Не стоит пить чай и кофе, лакомиться шоколадом, так как они способствуют выреботке гистамина в клетках органов пищеварения.
Соблюдать водный режим. Минеральная вода – негазированная. В период обострения лучшим вариантом будет сок домашнего приготовления, а не магазинные нектары (особенно из экзотических фруктов). Пища показана легкоусвояемая, желательно перетертая. Должна содержать больше белка и меньше углеводов.
dermhelp.ru
Распространенная токсидермия: лечение, симптомы, причины
Распространенная токсидермия – острое воспалительное заболевание кожных покровов, возникающее на фоне попадания внутрь организма специфического аллергена, чаще всего какого-либо лекарственного средства.
Локализация и распространенность
Заболевание встречается повсеместно, особенно у людей, имеющих склонность к аллергическим реакциям. Мужчины и женщины всех возрастов и профессий болеют с одинаковой частотой.
Причины распространенной токсидермии
Распространенная токсидермия возникает на фоне попадания внутрь организма какого-либо аллергического вещества. Чаще всего это лекарственные средства, преимущественно антибиотики, пищевые продукты и бытовая химия. Возможно развитие токсидермии из-за сбоя функционирования собственной эндокринной системы организма, когда в нем начинают образовываться токсичные продукты обмена. Аллерген всасывается в кровь и разносится по всему организму, вызывая патологическую иммунную реакцию в кожных покровах, слизистых оболочках и внутренних органах.
Статья в тему: Фиксированная токсидермия
Симптомы распространенной токсидермии
Симптомы токсидермии могут развиться как через несколько часов, так и через несколько суток после попадания в организм аллергена. Распространенная токсидермия является патологическим процессом, при котором поражается не только кожа, но и все органы и системы человеческого тела. Болезнь сопровождается яркими симптомами общей интоксикации:
- фебрильная или гиперпиретическая лихорадка;
- озноб;
- головная боль;
- тошнота, рвота.
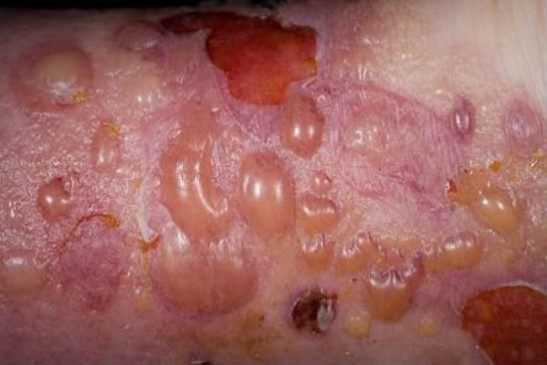
Пузыри при распространенной токсидермии
У больных отмечается диффузное покраснение кожи с образованием пузырей, наполненных серозным или серозно-геморрагическим содержимым. Пузыри лопаются, образуя множественные эрозии, склонные к слиянию. При тяжелейшей форме распространенной токсидермии — синдроме Лайелла — наблюдается обширный эпидермальный некролиз. Десквамация эпидермиса происходит при малейшем физическом или механическом воздействии. Аналогичная картина наблюдается в ротовой полости, на конъюнктиве глаз и слизистой оболочке гениталий. Пациенты жалуются на боли, жжение в кожных покровах и зуд. Течение болезни осложняется поражением почек (интерстициальный нефрит), печени, центральной нервной системы (беспокойство, тревожность, раздражительность, бессонница), нарушением сердечной деятельности. У больных наблюдается нарушение сознания, вплоть до комы.
Диагностика распространенной токсидермии
Характерная клиническая картина позволяет быстро поставить правильный диагноз. Во время лечения и в период реабилитации требуется консультация аллерголога для выявления аллергена и разработки режима и диеты, способствующих снижению риска возможных рецидивов заболевания.
Лечение распространенной токсидермии
Терапия направлена на детоксикацию организма. Для этого требуется:
- Прекращение поступления в организм аллергена: отмена лекарственных средств, за исключением жизненно необходимых.
- Обильное питье, внутривенные инфузии лечебных растворов.
- Прием лекарственных средств, вызывающих рвоту. Промывание желудка.
- Слабительные и мочегонные лекарства.
- Прием антидотов.
- Перитонеальный гемодиализ.
- Гемосорбция.
Пациентам показан строгий постельный режим и специальная диета, исключающая продукты, способные вызвать аллергические реакции. При поражении слизистой оболочки рта и глотки кормление проводится через зонд. Назначается прием десенсибилизирующих, антигистаминных, обезболивающих, жаропонижающих, противовоспалительных средств и витаминов. Лечение проводится в отделении реанимации и интенсивной терапии.
Лечение народными средствами
Возможно лечение токсидермии народными средствами:
- 2 столовые ложки коры дуба залить 1 стаканом воды. Варить на медленном огне 20-30 минут. Остудить, процедить, смочить в полученном отваре марлю и прикладывать к пораженным местам.
- К 100 г череды добавить 100 мл воды, варить 15 минут на медленном огне. Остудить, процедить, смочить в полученном отваре марлю и прикладывать к пораженным местам.
- 2 столовые ложки цветков ромашки залить 2 стаканами горячей воды. Дать настояться два часа. Добавить в ванну.
- 100 грамм зверобоя залить 1 стаканом воды. Варить на медленном огне 15 минут. Остудить, процедить, смочить в полученном отваре марлевый тампон и обрабатывать поражения.
Прогноз и осложнения
Прогноз для жизни и выздоровления сомнительный. При наличии сопутствующих заболеваний и тяжелом соматическом состоянии прогноз неблагоприятный. Летальность при синдроме Лайелла составляет 50-70%.
Профилактика
Специфическая профилактика не разработана. Людям с отягощенным аллергическим анамнезом следует избегать попадания в организм веществ, способных вызвать реакцию гиперчувствительности.
Фото
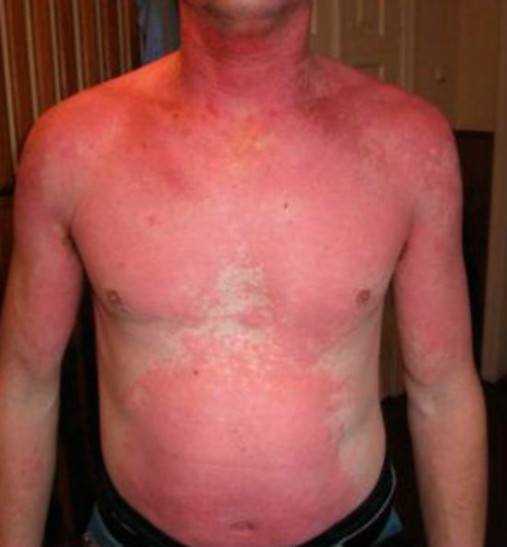
Распространенная токсидермия
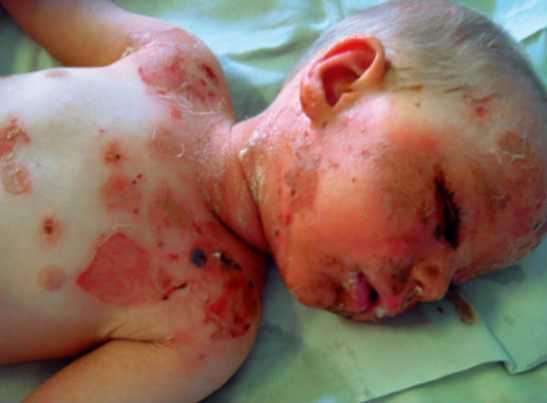
Распространенная токсидермия у ребенка
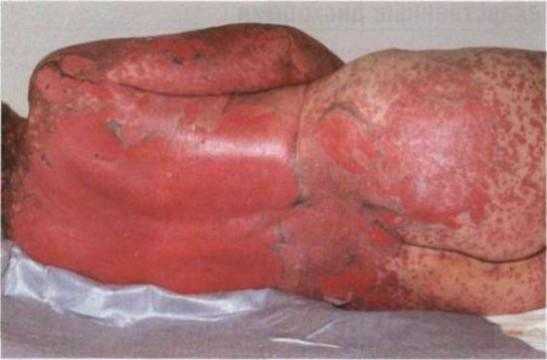
Синдром Лайелла
medictime.ru
Токсикодермия (токсидермия): симптомы, лечение, фото
Токсикодермия (токсидермия) — острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
Токсикодермия
Большинство случаев токсикодермии протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.
Причины возникновения токсикодермии
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина токсикодермии отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» — мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика токсикодермии
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
Токсикодермия: что это за болезнь и как она выглядит?
Термин «токсикодермия» (от греч. toxikón — яд и dérma — кожа) ввел Иосиф Ядассон. Он отметил, что токсикодермия носит в основном медикаментозный характер. Эта болезнь встречается как у взрослых людей, так и у детей.
Что такое токсикодермия?
Токсикодермия – это воспалительный процесс кожного покрова и слизистых оболочек, данное заболевание носит неинфекционный характер.
Токсикодермия один из видов аллергии у взрослых и детей.
Возникает за счет того, что в организм человека попадает аллерген — химическое вещество, медикаменты или продукты питания.
Раздражители поступают через дыхательную систему, органы пищеварения и при введении лекарства внутримышечно или внутривенно. Довольно частым основанием для появления токсикодермии являются лекарственные препараты.
Типы токсикодермии и причины возникновения
Токсикодермию можно разделить на несколько типов:
- Алиментарная токсикодермия – возникает в основном из-за пищи, которую принимает человек. Раздражителями могут служить любые продукты питания вызывающие аллергию. Данный тип возникает в связи с употреблением консервантов и эмульгаторов.
- Лекарственная (медикаментозная) токсикодермия — встречается значительно чаще, чем алиментарная. Виновниками являются разнообразные анальгетики, антибиотики, барбитураты, сульфаниламиды или витамины группы В. Лекарственная токсидермия развивается даже от небольшого поступления препарата в организм. Все зависит от чувствительности и индивидуальной предрасположенности человека. Обычно первые симптомы начинают проявляться в течение недели после первого взаимодействия с медикаментом.
- Профессиональная токсикодермия – при данном типе заболевания контакт с аллергеном происходит при воздействии химических веществ, которые применяются при лакокрасочной, деревообрабатывающей, латексной промышленностях. Появляется чаще всего у работников цеха. В данном случае раздражитель чаще всего попадает внутрь организма человека путем вдыхания его в процессе работы. В острой стадии наблюдаются отеки, высыпания, эритемы. Самыми активными раздражителями, вызывающими аллергическую реакцию, являются вещества, содержащие кольцо бензола с аминогруппой или хлором.
- Аутотоксическая токсикодермия – этот тип заболевания развивается под действием токсинов и аллергических реакций, которые появляются в организме по причине нарушения метаболизма. Болезнь может появиться при болезнях почек, гастрите, панкреатите, гепатите, при раке легких и раке кишечника. Часто аутотоксическая токсикодермия переходит в хроническую форму.
Формы токсикодермии
Токсикодермия подразделяется по ограниченности заболеваний:
- фиксированная форма,
- распространенная форма.
По разновидности высыпного элемента:
- пятнистая форма;
- папулезная форма;
- узловатая форма;
- везикулезная форма.
Шокирующая статистика — установлено, что более 74% заболеваний кожи — признак заражения паразитами (Аскарида, Лямблия, Токсокара). Глисты наносят колоссальный вред организму, и первой страдает наша иммунная система, которая должна оберегать организм от различных заболеваний. Е. Малышева поделилась секретом, как быстро от них избавиться и очистить свою кожу, оказывается достаточно. Читать далее »
Фиксированная форма токсикодермии
Фиксированная форма (сульфаниламидная эритема) – проявляется в виде сыпи, как ответ организма на прием медикаментов, возникающая в основном в тех же самых местах, преимущественно на слизистых оболочках и на небольших участках кожи. В основном эта форма начинает развиваться из-за приемов анальгетиков, антибиотиков, сульфаниламидных препаратов.
Проявляется такая форма множественными или единичными высыпаниями (красные пятна, форма приближена к кругу) 1,5-3 см. в диаметре. Спустя некоторое время, сыпь приобретает коричневатый оттенок и в центре пятна образуется пузырь. Имеет свойство проходит самостоятельно, после прекращения приема препарата-аллергена и рецидивирует после начала приема препарата вновь.
У фиксированной формы проявляются такие симптомы, как зуд, жжение, покраснения и болезненные ощущения на пораженных участках кожного покрова.
В более тяжелой форме токсикодермии у человека появляются симптомы:
- повышенная температура;
- недомогание;
- нарушение нервной системы (нервозность, плохой сон, подавленность).
Распространенная форма токсикодермии
Распространённая форма – является очень тяжелой стадией болезни, при этом кожно-слизистая симптоматика комбинируется с поражением остальных органов. Высыпания возникают по всему телу и на слизистых оболочках. У этой формы симптомы похожи на такие болезни, как крапивница, аллергический васкулит, красный плоский лишай, розовый лишай Жибера и красная волчанка.
Часто тяжелое заболевание сопровождается лихорадочным состоянием, ознобом.
Симптомы распространенной формы:
- при тяжелых случаях токсикодермии происходит отек слизистых гортани и рта, что может перерасти в отек Квинке с нарушением функций внешнего дыхания. Ранее в другой статье мы обсуждали отек и представляли фото отека Квинке.
- отмечается повышение температуры у больного;
- появляется тошнота, рвота;
- нарастает общая слабость;
- ощущается болезненность в местах, где образуются пятна;
- существенное снижение аппетита;
- возникают на слизистых оболочках ротовой полости и губах пузырьковые образования, язвы и гематомы. Так же они образовываются на гениталиях и на слизистой прямой кишки.
Синдром Лайелла
Тяжелой формой распространенной токсикодермии является синдром Лайелла. Характеризуется быстрым ухудшением состояния здоровья человека, поражением всех слизистых и кожного покрова. Клиническая картина похожа на ожоги 2 степени. Немаловажное значение имеет предрасположенность к аллергии, наследственность.
Провоцирующими факторами могут являться:
- бесконтрольный прием лекарств;
- использование медицинских препаратов больше положенного срока;
- широкое использование антибиотиков;
- употребление БАДов.
Препараты, которые вызывают аллергическую реакцию организма:
- барбитураты;
- йодосодержащие препараты;
- аспирин;
- анальгин;
- ортофен,
- сыворотки, вакцины (содержащие чужеродный белок).
Симптомы:
- Температура резко повышается до 40 градусов,
- В течение нескольких часов на лице, слизистых оболочках, конечностях, гениталиях и туловище возникают отечные эритематозные пятна, часто объединяющиеся друг с другом. — Примерно через 12 часов происходит отслойка эпидермиса.
- Появляются пузыри, которые при вскрытии, образуют большие эрозии.
- Очень быстро кожа становится воспаленной и появляются болезненные ощущения.
- Поражаются слизистые.
- Состояние больных с синдромом Лейлла прогрессивно ухудшается и становится очень тяжелым. Происходит обезвоживание организма.
Пятнистая форма
Пятнистая форма – является самой распространенной. Вызвана она бывает воздействием на человека ртути, золота, мышьяка или левамизола. При этой форме появляются красные пятна, иногда выступают пигментные или геморрагические высыпания.
Пятна выступают на коже отдельно друг от друга или могут объединяться воедино (обширные эритемы), бывают также кольцевидными, шелушатся. Если происходит поражение подошв и ладоней, то тогда происходит полное отторжение рогового слоя эпидермиса. Часто только в середине пятна появляется шелушение, что напоминает симптомы розового лишая.
Симптомы:
- Сыпь чаще всего локализуется на руках и ногах, туловище, лице, кожных складках (подмышечные, паховые, под молочными железами),
- Высыпания ярко-красные, поверхность гладкая и шелушится,
- У больного появляется зуд, поврежденной поверхности нарушение желудочно-кишечного тракта,
- Слезотечение,
- В отдельных случаях начинается умеренная лихорадка.
Папулезная форма
Папулезная форма – проявляется высыпаниями плоских папул, часто сливающихся между собой. В основном сыпь возникает на сгибательной поверхности конечностей. В основном встречается при отравлении тетрациклином, мышьяком, витамином В, феотиназинами, хингамином, стрептомицином, йодом, золотом, ртутью, сурьмой, антидиабетическими препаратами.
Симптомы:
- У больного появляется сильный зуд.
- Происходит ухудшение общего состояния.
- На этом этапе болезни наблюдаются нарастающие симптомы, что приводит к осложнениям.
- Продолжительность высыпаний составляет приблизительно 2,5 месяца.
- Сыпь своими симптомами похожа на опоясывающий лишай.
- Бывает, что папулы объединяются в бляшки.
Узловатая форма
Узловатая форма – у больного возникают болезненные воспаленные узлы, которые немного возвышаются над кожей из-за того, что происходит отек слоев дермы. Узловатая форма возникает в результате интоксикации салициловой кислотой, бромом, препаратами йода, вакцинами, циклофосфаном.
Симптомы:
- Сыпь проявляется в виде волдырей, имеет расплывчатые очертания.
- Чаще всего выступает на коже голени.
- Как правило, элементы сыпи не стойки и в основном исчезают быстро и не оставляют следов.
Везикулезная форма
Везикулезная форма – сыпь состоит из везикул или микровезикул, которые окружены венчиком из эритем. Редко такая форма токсикодермии ограничивается распространением только на ладонях и на ступнях ног. Но высыпания могут занять большее количество кожного покрова, доходя до эритродермии. Высыпания могут сливаться и образовывать крупные очаги.
Данная форма токсикодермии возникает из-за интоксикации антибиотиками, золотом, барбитуратами, бромом, мышьяком, висмутом. Эту форму токсикодермии сопровождает мучительный зуд.
У пациента появляются:
- крупнопластинчатое шелушение;
- отеки по всему телу;
- мокнутие;
- отек Квинке;
- образование струпа.
Диагностика токсикодермии
Токсикодермия похожа по своим симптомам на проявление других кожных заболеваний.
Прежде чем поставить диагноз, врач исследует клиническую картину протекания болезни:
- наследственность;
- семейный анамнез;
- определяет, с какими продуктами питания происходил контакт;
- устанавливает место трудовой деятельности пациента;
- составляет общую картину болезни человека на данном этапе.
Чтобы поставить конкретный диагноз, необходимо провести дополнительные анализы. Если воздействовать аллергеном на кожу пациента, состояние может ухудшиться, поэтому проводят анализ In vitro – на кровь больного воздействуют разными аллергенами в отдельных пробирках.
Чтобы исключить инфекционную породу заболеваний делают:
- соскоб кожи на патогенные грибы;
- RPR-тест на сифилис;
- микроскопию мазков на бледную трепонему;
- бактериальный посев.
В случае поражения внутренних органов проводятся консультации у кардиолога, нефролога, гастроэнтеролога, производятся УЗИ печени и брюшной полости, КТ почек, ЭКГ.
Лечение токсикодермии
Лечение токсикодермии, как правило, сложное и длительное. Применяются как препараты системного действия, так и местное лечение.
Системное лечение
Прежде чем начать лечение токсикодермии, необходимо выявить аллерген.
При алиментарной и аутотоксических токсикодермиях, чтобы избавится от аллергена, применяются:
- очистительные клизмы$
- сильные солевые слабительные — 25гр. сульфата натрия на 5
zdorovye-ptz.ru
Токсидермия: симптомы, признаки, диагностика и лечение
Описание
Токсидермия является неинфекционным острым воспалением кожи, а также слизистых оболочек. Сегодня известна и лекарственная токсидермия, которая развивается в результате длительного приема определенных лекарственных препаратов.
Образование токсидермии может происходить после воздействия на организм человека определенных раздражителей, которые могут попадать в организм через дыхательные пути, органы пищеварения, в результате внутримышечной, подкожной либо внутривенной инъекции.
Данный раздражитель, провоцирующий начало развития этого заболевания, является одновременно не только аллергеном, но и токсином, способным проникать в глубокие слои кожного покрова, где и происходит его соединение с определенными структурами. Именно в результате такого взаимодействия и происходит запуск патологической реакции. В дальнейшем начинают проникать в кровь все токсические соединения, что приводит к развитию на поверхности кожного покрова новых очагов поражения. Есть риск значительного усложнения такого патогенного процесса, что происходит в результате приема ряда лекарственных препаратов, провоцирующее снижение естественных защитных функций организма.
Довольно часто развитие токсидермии происходит и в результате наличия определенных хронических заболеваний, и конечно, слишком долгого приема медикаментозных препаратов, что также относится к числу опасных провоцирующих факторов.
По своему характеру течения, лекарственнаятоксидермия, не показывает реакции на определенных раздражитель. То есть, при этом виде заболевания не будет проявляться никаких симптомов, характерных для какого-то конкретного вещества. Однако, есть ряд препаратов, которые способны провоцировать появление отличительных признаков токсидермии – к примеру, в результате воздействия препаратов йода, может появиться угреподобная сыпь, очаги красно-бурого либо сиреневого оттенка могут возникать из-за действия сульфаниламидов.
Спровоцировать появление токсидермии, характеризующейся образованием пигментных пятен на поверхности кожного покрова, может прием не только сульфаниламидов, но и хинина, фенолфталеина.
В зависимости от конкретного этиологического фактора, а также особенностей организма пациента, будут меняться и симптомы данного заболевания. Может образоваться сыпь, характерная при краснухе, скарлатине, также есть риск повлениякореподобных высыпаний, уртикартной сыпи, лихеноиднох высыпаний, экзематозной сыпи, пурпуры и так далее. Довольно часто данный процесс сопровождается появлением сильного чувства зуда и лихорадки.
При развитии лекарственной токсидермии есть риск образования отечных пятен, в центре которых расположен характерный пузырь. В случае повторного контакта с этиологическим фактором, могут появиться пятна на старых местах либо произойдет поражение здоровых участков кожного покрова, слизистых оболочек. Общее состояние больного при этом совершенно не страдает, но может появиться чувство жжения.
Сегодня различается несколько видов токсидермии – это фиксированная либо ограниченная, а также распространенная.
Распространеннаятоксидермия является очень опасным кожным заболеванием, так как при начале ее развития могут образовываться высыпания практически на всей поверхности кожного покрова, а также слизистых оболочек, при этом поражаются еще и другие органы, системы.
Проявление фиксированной токсидермии происходит локально, на определенных участках слизистых оболочек либо поверхности кожи. Может различаться легким течением, в отличие от распространеннойтоксидермии.
Симптомы
Чаще всего заболевание начинается в острой форме. У больного может появиться чувство слабости, недомогания, озноб, резкое повышение температуры тела, практически полностью исчезает аппетит. В самых тяжелых случаях, к симптомам токсидермии присоединяются и ярко выраженные признаки аллергической либо токсической реакции организма.

При появлении первых признаков токсидермии либо чувства недомогания, необходимо срочно обратиться за помощью к специалисту.
Диагностика
Во время проведения диагностики данного заболевания, врач должен, в обязательном порядке определить причины, спровоцировавшие развитие токсидермии, составить оценку общего состояния больного. Определяется наличие связей между приемом определенных продуктов питания, лекарственных препаратов и образованием сыпи либо других симптомов заболевания. Проводится клинический анализ появившихся симптомов.

В случае необходимости, чтобы установить точный диагноз, врач может назначать и проведение дополнительных анализов.
Профилактика
К числу главных профилактических методик начала развития токсидермии относится исключение возможности повторного воздействия на организм определенных раздражителей, а также предупреждение вероятности образования сильной аллергической реакции.
Если у больного есть предрасположенность к образованию сильной аллергической реакции, необходимо придерживаться оптимальной схемы лечения, назначенной врачом, при этом должны учитываться и повреждения внутренних органов, которые принимают непосредственное участие в выведении, а также биотрансформации принимаемых лекарственных средств (это печень и почки).

Также к числу профилактических мероприятий относится и полное либо частичное исключение препаратов длительного воздействия, а также совместный прием средств, которые оказывают схожее действие. В этом случае рекомендуется принимать препараты растительного либо биологического происхождения, а также использовать специальные физиотерапевтические методики лечения.
Общественные профилактические мероприятия включают в свой состав проведение своевременной санации очагов инфекции, санитарно-технические, санитарно-гигиенические мероприятия, помогающих предупредить развитие профессиональной токсидермии.
Лечение
Стоит помнить, что лечение данного заболевания должно проводиться под строгим контролем опытного врача. В первую очередь необходимо точно установить, а затем ликвидировать основного раздражителя, который и стал причиной, спровоцировавшей начало развития токсидермии. Для того, чтобы предотвратить дальнейшее воздействие раздражителя, назначается применение лекарственных средств, также больного могут освободить от работы, напрямую связанной с вредным производством. Необходимо исключить и контакт больного с разнообразными бытовыми химическими веществами.
Чаще всего, во время лечения данного заболевания, назначается применение специальных антигистаминных веществ. К числу таких лекарственных препаратов относится димедрол, тавегил, а также супрастин. В случае тяжелого течения заболевания будет назначаться проведение внутримышечных инъекций. При наличии токсического эпидермальногонекролиза либо синдрома Стивенса-Джонсона, в обязательном порядке, проводится интенсивная терапия. Во время проведения курса лечения распространеннойтоксикодермии, необходимо применение препаратов, включающих в свой состав кальций. Также в этом случае больному будет назначаться использование кортикостероидных мазей.
В процессе лечения больному, в обязательном порядке, будет назначена специальная щадящая диета, а также прием мочегонных и слабительных средств, энтеросорбентов. Именно благодаря действию мочегонных средств из организма больного будут выводиться все скопившиеся токсины и аллергены. Не менее важное значение имеет и обильное питье.
Больному могут быть назначены инъекции растворов хлорида, глюконата кальция, тиосульфата натрия. Чаще всего, применение данных лекарственных препаратов чередуется ровно через один день (это будет определять только лечащий врач). Также для лечения могут быть назначены и специальные антигистаминные средства, препараты витамина Р и аскорбиновая кислота.
В том случае, если течение данного заболевания будет сопровождаться повышением температуры тела, тогда есть необходимость в проведении лечении в дерматологическом либо терапевтическом стационаре. Также, будет назначено применение глюкокортикоидов. Эти препараты могут приниматься внутрь либо врач их вводит внутривенно с гемодезом или реополиглюкином.
При наружном лечении пораженных участков кожного покрова, врач назначает применение противовоспалительных, кортикостероидных, противозудных мазей либо специальных аэрозолей. Необходимо накладывать специальные влажные повязки и делать регулярные примочки на мокнущие очаги, при этом должны использоваться специальные дезинфицирующие растворы.

При лечении токсидермии, одну из самых важных ролей, играет именно придерживание правильного режима. В первую очередь, необходимо строго соблюдать установленную гипоаллергенную диету, при которой из рациона больного должны быть исключены сладости, шоколад, острое, жареное, соленое, копченое, какао, кофе, орехи, мед, а также продукты, содержащие простой белок. Под запретом находится и большая часть свежих фруктов и ягод. Во время проведения лечения данного заболевания, необходимо следить за стулом больного. Стоит отказаться от водных процедур, в крайнем случае, пока не наступит период регрессии высыпаний.
В том случае, если развитие данного заболевания не сопровождается довольно серьезным поражением внутренних органов, тогда врачи делают пациентам вполне благоприятный прогноз, есть шанс на полное выздоровление.
nebolet.com